- •МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ
- •Катаракта
- •Классификация
- •Виды по локализации помутнений
- •Врожденные катаракты
- •1.Дислокации врожденные встречаются при наследственных нарушениях метаболизма соединительной ткани и аномалиях в костной
- •В зависимости от величины хрусталика различают:
- •Основные причины наследственной катаракты:
- •Лечение врожденной катаракты
- •Методы удаления:
- •Приобретенные катаракты
- •Возрастную катаракту иногда обнаруживают не только у пожилых людей, но и у людей
- •Стадии катаракты
- •Незрелая катаракта
- •Ядерная катаракта — ее надо дифференцировать со склерозом хрусталика. При катаракте помутнение распределяется
- •Субкапсулярная катаракта — возрастное, очень коварное заболевание, так как мутнеет самая молодая периферическая
- •Профессиональная катаракта
- •Лучевой катарактой называют помутнение хрусталика, которое возникает вследствие его повреждения ионизирующим излучением. Подобная
- •Клинические симптомы
- •Диагностика
- •Лечение
- •Тринитротолуоловая катаракта
- •Диагноз
- •Катаракта, связанная с систематическим воздействием инфракрасного излучения
- •Тепловые — известны катаракты стеклодувов, рабочих горячих цехов. Эти виды катаракт носят название
- •Травматические катаракты
- •Классификация
- •Клиническая картина травматической катаракты зависит от множества факторов, имеющих значение как в момент
- •Осложненная катаракта
- •Увеитные (увеальные) катаракты наиболее часто возникают у детей в связи с воспалениями сосудистой
- •Катаракта как осложнение миопии
- •Причина одновременного поражения глаза глаукомой и
- •Катаракты при общих заболеваниях
- •Тетаническая катаракта
- •Консервативное лечение
- •Среди лекарственных препаратов, используемых для улучшения состояния хрусталика, выделяют:
- •Показания к оперативному лечению катаракт
- •Подготовка больных к операции экстракции
- •Хирургические операции при катаракте
- •Экстракапсулярное удаление
- •Афакия
- •Причины афакии
- •Симптомы афакии
- •Из астенопических жалоб у пациентов с афакией отмечается появление тумана перед глазами, низкая
- •Диагностика афакии
- •Лечение афакии
- •Контактная или интраокулярная коррекция зрения показаны пациентам с монокулярной афакией. Назначение очков пациентам

Увеитные (увеальные) катаракты наиболее часто возникают у детей в связи с воспалениями сосудистой оболочки (увеиты, иридоциклиты туберкулезной этиологии), а также при ревматоидном артрите (неспецифическом инфекционном полиартрите). Катаракты на фоне туберкулезного увеита характеризуются тем, что помутнение хрусталика начинается с его задней капсулы и имеет вначале чашеобразный вид. В последующем помутнения захватывают и средние слои хрусталика. Передняя капсула и поверхностные слои хрусталика длительное время остаются прозрачными. В качестве сопутствующих изменений бывают задние спайки радужки, помутнения в стекловидном теле, очаги на глазном дне. Осложнения бывают в виде косоглазия и амблиопии. Эти катаракты сопровождаются быстрым и выраженным падением остроты зрения. Процесс чаще односторонний. Катаракты при РА возникают примерно в 25% случаев. Они могут осложняться косоглазием и амблиопией. Сопутствующие изменения при этом виде катаракт характеризуются лентовидной дегенерацией роговицы, сращением и заращением зрачка, помутнениями в стекловидном теле и изменениями на глазном дне. Лечение увеитных катаракт состоит в активном применении рассасывающих средств (ультразвук, кислород, гидрохлорид этилморфина и др.), назначением мидриатических средств под контролем внтуриглазного давления. При отсутствии эффекта и падении остроты зрения ниже 0,2 может осуществляться экстракция катаракты. Операцию проводят только при отсутствии активного воспаления глаза и на фоне ремиссии общего процесса.
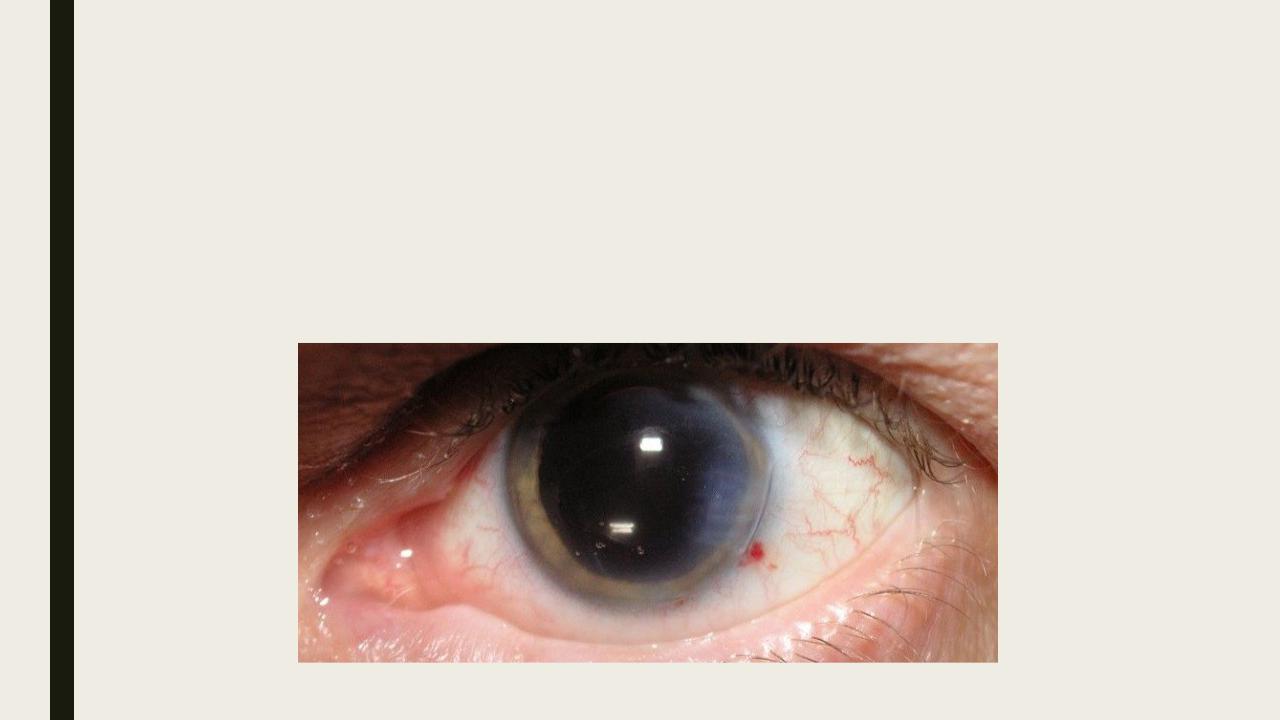
Катаракта как осложнение миопии
Катаракта при близорукости встречается довольно часто — это одно из наиболее распространённых осложнений миопии. Как известно, особенность последней болезни заключается в постепенном ухудшении дальнего зрения.
В отличие от здорового органа зрения, близорукий глаз больше по объёму. Кроме того, в нём растягивается сетчатка и сосудистые оболочки. Из-за того, что глазное яблоко находится в таком состоянии, нарушается питание всех зрительных структур. Когда хрусталиковые среды мутнеют, такое состояние наблюдается при катаракте, на сетчатку не проникает достаточное количество света. Совокупность всех этих факторов способствует существенному снижению зрения.

Причина одновременного поражения глаза глаукомой и
катарактой определяется ходом некоторых внутренних биологических процессов, сопровождающих его нормальное функционирование. Внутри глазных полостей создается определенное статическое давление, величина которого, определяет соотношением объемов внутриглазной жидкости, производимой источником и поглощаемой дренажной системой. Этот параметр называют ВГД. Рост ВГД при глаукоме может быть обусловлен возникновением опухоли в задней полости глаза с тыльной стороны хрусталика, или уменьшением оттока внутриглазной жидкости, связанного с нарушениями в дренажной системе.При возрастании ВГД хрусталик может сблизиться с тыльной поверхностью радужной оболочки и плотно закрыть зрачок (блокировка зрачка). При этом задняя и передняя полости окажутся изолированными, что интенсифицирует рост ВГД в задней полости.
ПЕРЕДАЧА ДАВЛЕНИЯ ЧЕРЕЗ СТЕКЛОВИДНОЕ ТЕЛО НА ЗРИТЕЛЬНЫЙ НЕРВ ВЫЗОВЕТ ЕГО ПОСТЕПЕННУЮ АТРОФИЮ И ЗАТЕМ ПОЛНУЮ ПОТЕРЮ СПОСОБНОСТИ К ПЕРЕДАЧЕ НЕРВНЫХ ИМПУЛЬСОВ В МОЗГ. Если развитие этих процессов окажется растянутым по времени, возможен вариант, когда рост ВГД вызовет застой внутриглазной жидкости у поверхности хрусталика. Вещество хрусталика, лишенное питания и отвода продуктов жизнедеятельности, начнет деградировать, что приведет к появлению катаракты.
В случае катаракты, по мере развития заболевания, деградировавший хрусталик уплотняется, увеличивается его толщина, что сокращает объем полостей глаза, возрастает ВГД, и возникает классическая картина глаукомы уже описанная выше, которая дополняет клинические признаки помутнения хрусталика.
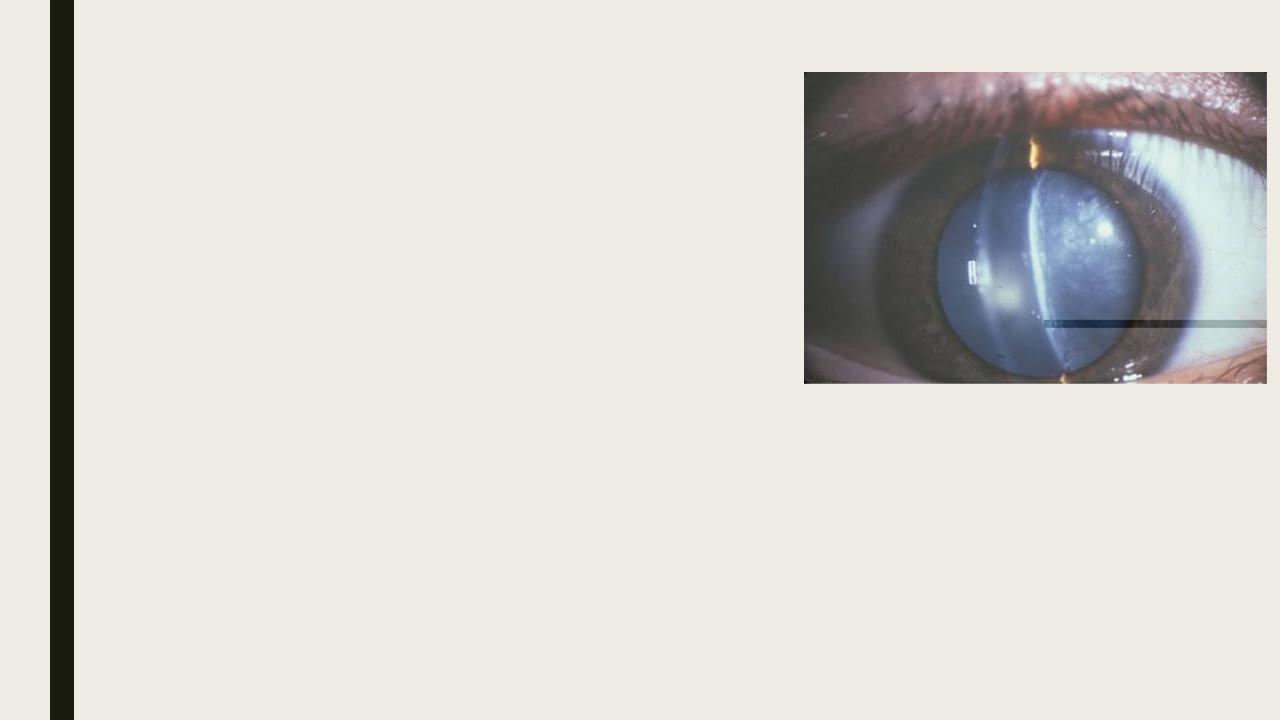
Катаракты при общих заболеваниях
Диабетическая катаракта встречается у 2-4% больных диабетом. В молодом возрасте при тяжелой форме диабета катаракта возникает одновременно на обоих глазах, быстро прогрессирует, вызывая раннюю инвалидизацию. Биомикроскопические отличия имеются только в ранней стадии течения. Помутнение локализуется в самых поверхностных слоях. Вначале оно имеет
вид точечных субкапсулярных отложений, затем появляются вакуоли, водяные щели, белые Диабетическая катаракта
субкапсулярные помутнения (хлопья снега). Рано обнаруживается стушеванность оптических зон раздела. При значительном помутнении хрусталика специфические отличия исчезают. Своевременное лечение диабета способно задержать развитие катаракты. При начальных ее проявлениях возможно даже просветление линзы.

Тетаническая катаракта
Возникает при тетании в первые годы жизни. Сопровождается зонулярными нарушениями прозрачности. Когда заболевание прекращается, то сформированные помутнения оттесняются к центру хрусталика, а вновь образовавшиеся слои остаются прозрачными.
Катаракта при миотонической дистрофии
Характерной особенностью является наличие помутнений в переднем и заднем корковом слое. Между ними могут определяться кристаллы, которые по виду напоминают холестериновые.
Дерматогенная катаракта (при склеродермии, экземе, нейродермите) характеризуется такими симптомами: возникновение в молодом возрасте, двусторонний характер, сопутствующее поражение нервной системы. Помутнения возникают у переднего и заднего полюса хрусталика и быстро прогрессируют.

Консервативное лечение
Способы медикаментозного лечения разнообразны и многочисленны, что обусловлено сложным патогенезом заболевания.
Назначение лекарственных препаратов на начальных этапах развития катаракты направлено на улучшение обменных процессов в хрусталике. Целью такого лечения является компенсация дефицита питательных веществ в хрусталике, нормализация метаболизма и окислительно-восстановительного баланса. Поскольку помутнение хрусталика возникает вследствие коагуляции белка и с химической точки зрения необратимо, то медикаментозное лечение при развившихся катарактах недостаточно эффективно. Оно направлено лишь на профилактику прогрессирования и только в начальных стадиях развития.

Среди лекарственных препаратов, используемых для улучшения состояния хрусталика, выделяют:
1.Средства, содержащие неорганические соли, для нормализации электролитного обмена и уменьшения дегидратации хрусталика.
2.Средства, направленные на коррекцию метаболических процессов в хрусталике.
3.Лекарственные препараты, в состав которых входят органические соединения, нормализующие окислительно-восстановительные процессы в хрусталике.
Кроме того, важным моментом является проведение лечебно-профилактических мероприятий, направленных на оздоровление всего организма и лечение патологических состояний, которые могут привести к развитию приобретенной катаракты. При лечении старческих катаракт различных видов назначают растворы витаминов парентерально и поливитамины внутрь.
В настоящее время для консервативного лечения катаракт используются глазные капли. Наибольшее распространение получили: офтан-катахром (улучшает окислительные и энергетические процессы в хрусталике); квинакс (тормозит образование хиноновых соединений); тауфон - аминокислота, в состав которой входит сера (способствует улучшению энергетических процессов в хрусталике и других тканях, стимулирует репаративные процессы).
При наследственных, передне- и заднеполярных катарактах, вторичных катарактах, уже развившихся травматических и лучевых катарактах применение медикаментозных средств необосновано и неэффективно. В этих случаях показано хирургическое лечение.

Показания к оперативному лечению катаракт
Показания к операции при катаракте можно разделить на неотложные и профессионально-бытовые.
Неотложные показания:
■перезрелая катаракта;
■набухающая катаракта (особенно при мелкой передней камере и узком или закрытом угле передней камеры);
■вывих или подвывих хрусталика;
■травматическая катаракта с нарушением целостности капсулы.
Профессионально-бытовые показания определяются остротой зрения, которая необходима в профессиональной деятельности или в быту.
■Острота зрения 0,3--0,5 является профессиональным показанием для операции. Кроме того, показанием к операции могут служить нарушение бинокулярного зрения и снижение качества жизни пациента. Офтальмохирургия в настоящее время успешно справляется с этими возросшими требованиями.
■При двусторонней врожденной катаракте с предполагаемой остротой зрения менее 0,1 операцию следует производить в первые месяцы жизни. Если острота зрения может находиться в пределах 0,1-- 0,3, оперативное вмешательство можно выполнить в 2--5 лет. Не прооперированная вовремя врожденная катаракта ведет к обскурационной амблиопии с торпидным течением вследствие недоразвития нейросенсорного аппарата.

Подготовка больных к операции экстракции
катаракты:
а) перед операцией обязательно проводят исследование обоих глаз и оценку общего состояния организма.
б) для того, чтобы составить представление о сохранности зрительно-нервного анализатора глаза, определяют его способность локализовать направление света. Исследуют поле зрения и биоэлектрические потенциалы. Операцию экстракции катаракты проводят и при выявленных нарушениях, рассчитывая восстановить хотя бы остаточное зрение.
в) если обнаруживают признаки воспаления глаза, а также его придатков, обязательно проводят противовоспалительную терапия до операции
г) при выявлении недиагносцированной глаукомы врач принимает решение о выполнении предварительной антиглаукоматозной операции или комбинированного вмешательства – экстракция и антиглаукоматозная операция (т.к. при удалении катаракты из глаукомного глаза может возникнуть тяжелое осложнение – экспульсивная геморрагия, следствием которой может быть необратимая слепота).
д) общее обследование пациента направлено на выявление очагов инфекции в органах и тканях, расположенных рядом с глазом (зубы, носоглотка, околоносовые пазухи). До операции должны быть санированы очаги воспаления любой локализации.
е) в современных условиях непосредственная предоперационная подготовка больного существенно упрощается в связи с тем, что все микрохирургические манипуляции малотравматичны, при их выполнении обеспечивается надежная герметизация полости глаза и пациенты после операции не нуждаются в строгом постельном режиме выявление очагов инфекции в органах и тканях, расположенных рядом с глазом.
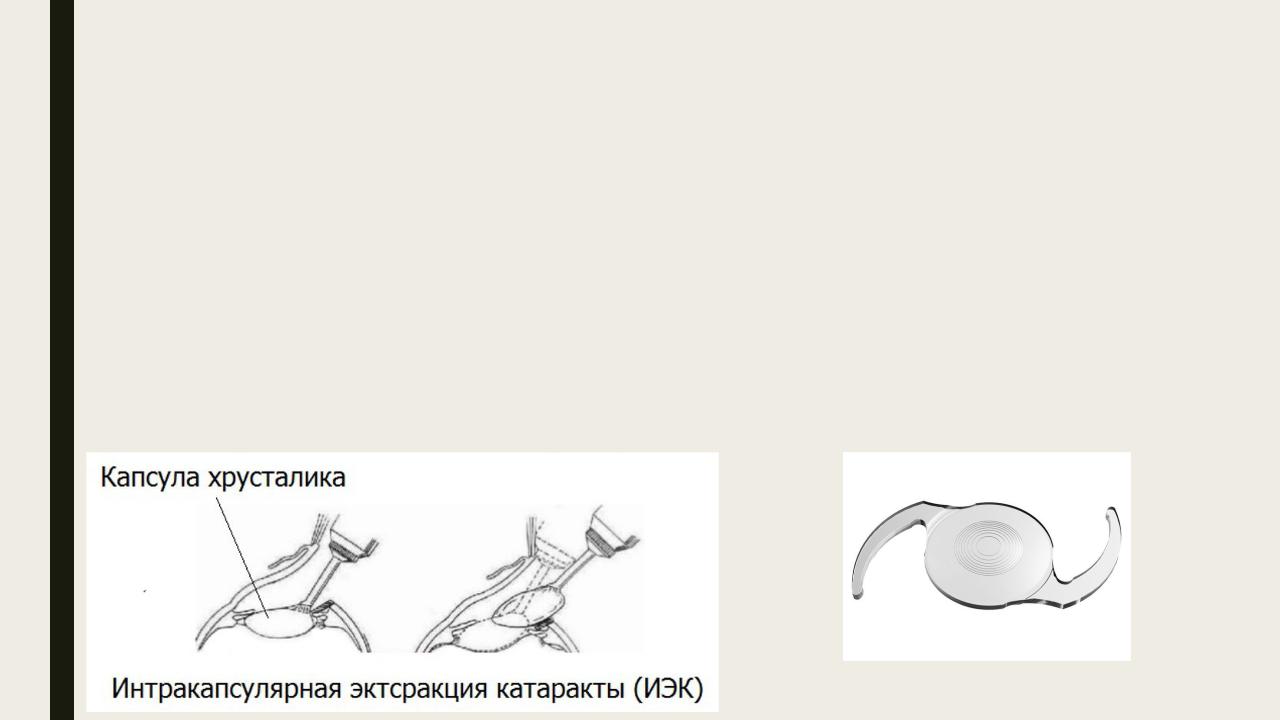
Хирургические операции при катаракте
Выполняют интракапсулярную экстракцию, когда хрусталик удаляется вместе с капсульным мешком, или экстракапсулярную экстракцию, когда извлекают только ядро и хрусталиковые массы, а капсула остается в глазу.
Вбольшинстве случаев капсульный мешок сохраняют, а в последующем в него имплантируют интраокулярную линзу. Катаракту можно удалять в любой стадии зрелости.
Внастоящее время наиболее щадящим и эффективным методом удаления катаракт стала ультразвуковая факоэмульсификация через тоннельный самогерметизирующийся разрез, предложенная в 1967 г. Чарльзом
Келманом.
После значительного усовершенствования эта технология признана во всем мире золотым стандартом лечения катаракты. Разработаны также гидромониторное разрушение ядра (аквалэйз), лазерная экстракция катаракты, микрофакоэмульсификация (с использованием специальной факоиглы), что позволяет делать операцию через 2-
миллиметровый разрез. Достижения последних лет - бимануальная "холодная" факоэмульсификация, |
|
последующей |
гибкой |
оперировать |
|
Интраокулярная линза