
- •Угрожающие жизни тахиаритмии: основные подходы к лечению и предупреждению
- •Алгоритм лечения суправентрикулярной тахикардии с узкими комплексами qrs
- •Алгоритм лечения стабильной желудочковой тахикардии (мономорфной или полиморфной)
- •Алгоритм контроля чсс и сердечного ритма при мерцании или трепетании предсердий
- •Примечания к алгоритмам:
- •Алгоритмы сердечно-легочной реанимации асистолия
- •Алгоритмы сердечно-легочной реанимации брадикардия *
- •Алгоритмы сердечно-легочной реанимации электрическая активность без пульса
- •Алгоритмы сердечно-легочной реанимации тахикардия с узкими желудочковыми комплексами (суправентрикулярные тахиаритмии)*
- •Алгоритмы сердечно-легочной реанимации тахикардия с широким желудочковыми комплексами
- •Алгоритмы сердечно-легочной реанимации отек легких
- •Примечания.
Алгоритмы сердечно-легочной реанимации отек легких
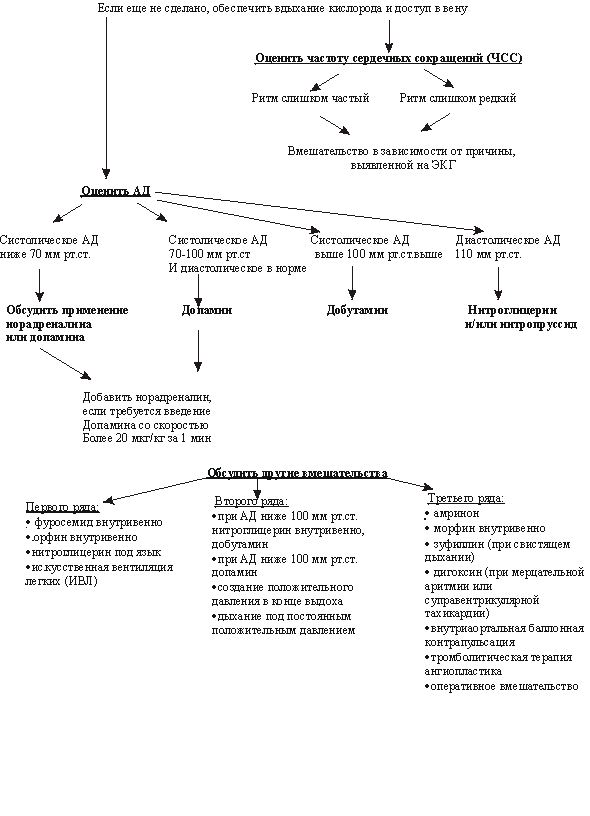
Для коррекции плохой насосной функции левого желудочка первоначально следует нормализовать АД: • при первоначальном систолическом АД ниже 90-100 мм рт.ст. начать внутривенную инфузию допамина (2,5-20 мкг/кг в 1 мин); • если для поддержания АД требуется скорость введения допамина более 20 мкг/кг в 1 мин, необходимо добавить норадреналин (0,5-30 мкг/кг в 1 мин); • высокое АД следует контролировать путем инфузии нитроглицерина или нитропруссида натрия; первый предпочтительнее в острейшей фазе инфаркта миокарда, второй - при отсутствии ишемии миокарда
Вмешательства первого ряда: • придать больному положение сидя с опущенными ногами; • обеспечить дыхание 90-100% кислородом (через маску с нереверсивным клапаном и мешком-резервуаром при скорости подачи кислорода 5-6 л/мин); • можно создать положительное давление в конце выдоха или постоянное положительное давление в дыхательном контуре; • ИВЛ следует начать в случаях, когда насыщение артериальной крови кислородом до 90%, напряжение кислорода в артериальной крови до 60 мм рт.ст. при дыхании 100% кислородом, при наличии клинических проявлений гипоксии мозга (сонливость, заторможенность), а также прогрессивном увеличении напряжения углекислого газа в крови или нарастании ацидоза; • при систолическом АД выше 100 мм рт.ст. начать принимать нитроглицерин (по 1 таблетке каждые 5-10 мин) или изосорбида динитрат в виде аэрозоля до появления возможности проводить внутривенную инфузию нитроглицерина; • внутривенное введение фуросемида (у больных с выраженной задержкой жидкости, почечной недостаточностью требуются более высокие дозы; у ранее принимающих препарат следует ввести в вену удвоенную дневную дозу); если ответа нет в пределах 20 мин, надо ввести удвоенную первоначальную дозу; • внутривенное введение морфина.
Вмешательства второго ряда: • внутривенное введение нитроглицерина (из-за задержки во времени до начала реанимации); • применение добутамина в качестве положительного инотропного агента при отсутствии артериальной гипотонии и допамина при ее наличии.
Вмешательства третьего ряда (при недостаточной эффективности первых двух или специфических осложнениях): • амринон в качестве положительного инотропного агента и вазодилататора (нагрузочная доза 0,75 мг/кг за 2-3 мин, далее 5-15 мг/кг в 1 мин); • эуфиллин при выраженном бронхоспазме (нагрузочная доза 5 мг/кг за 10-20 мин, далее 0,5-0,7 мг/кг в 1 ч); его применения следует избегать при суправентрикулярных тахиаритмиях, особенно в сочетании с ИБС; • тромболитическая терапия при остром инфаркте миокарда (однако при возможности следует предпочесть более эффективные в этой ситуации инвазивные методы реваскуляризации миокарда); • внутриаортальная баллонная контрапульсация или применение механических средств обхода левого желудочка рассматривается в качестве "моста" к проведению инвазивных вмешательств; • реваскуляризация миокарда при помощи ангиопластики или операции аортокоронарного шунтирования, хирургическая коррекция имеющихся нарушений внутрисердечной гемодинамики, пересадка сердца по показаниям.

