
- •Государственное бюджетное образовательное учреждение
- •Введение
- •Отличительные особенности инфекционной болезни
- •Формы течения инфекционных болезней
- •3. Хроническая форма.
- •1. Стертые формы
- •2. Инаппорантные формы
- •3. Молниеносные формы (фульминантные)
- •Роль микроорганизма в инфекционном процессе
- •1. Обязательно - патогенные (облигатные) паразиты
- •2. Условно - патогенные микроорганизмы (условно-облигатные) паразиты.
- •Факторы патогенности
- •Органы, ткани и клетки иммунной системы
- •3. Выделительные факторы иммунитета.
- •II. Тканевые факторы иммунитета.
- •3. Нормальные (естественные) киллеры крови (nk-клетки)
- •2. Микрофагоциты
- •III. Гуморальные факторы иммунитета
- •1. Бета-лизин
- •2. Интерфероны
- •7. Опсонины.
- •8. Антитела (иммуноглобулины)
- •Варианты иммунного ответа
- •1. Клеточный иммунный ответ.
- •1. Привлечение к месту реакции эозинофилов;
- •2. Спазм гладкой мускулатуры, отек и усиленная секреция желез слизистой.
- •4. Гиперчувствительность замедленного типа (гзт).
- •Механизмы реализации иммунного ответа
- •1. Механизм реализации врожденного неспецифического иммунитета
- •2. Механизм реализации приобретенного специфического иммунитета
- •1. Индуктивная фаза
- •2. Продуктивная фаза.
- •Механизм реализации общего иммунитета.
- •Виды иммунитета.
- •1. Противобактериальный иммунитет
- •3. Противогрибковый иммунитет.
- •4. Противопротозойный иммунитет.
- •5. Противоопухолевый иммунитет.
- •Иммунологическая память и иммунологическая толерантность
- •Классификация иммунитета
- •1 Наследственный (врожденный, естественный, видовой) иммунитет
- •2. Приобретенный иммунитет
- •Понятие об аллергии и псевдоаллергии
- •Типы аллергических реакций.
- •Классификация аллергических реакций по Джелли и Кумбсу (1969 г.).
- •Механизмы и общие характеристики реакций гиперчувствительности немедленного типа (ргнт).
- •1. I тип (Анафилактические реакции).
- •2. II тип. Цитотоксические реакции.
- •3. III тип. Иммунокомплексные реакции.
- •IV тип. Реакция гиперчувствительность замедленного типа (ргзт).
- •Эпидемиологический процесс
- •Звенья эпидемиологического процесса.
- •1 Звено - источник инфекции
- •2 Звено - механизм передачи
- •3 Звено - восприимчивость населения.
- •1. Источник инфекции
- •2. Механизм передачи возбудителей
- •1 Фаза.
- •2 Фаза.
- •3. Восприимчивость.
- •Формы проявления эпидемического процесса
- •Эпидемический очаг
- •Виды эпидемических очагов:
- •Мероприятия, проводимые в эпидемическом очаге.
- •2. Мероприятия, проводимые в очаге (второе звено)
- •Собственно дезинфекция в эпидемическом очаге
- •3. Биологические способы дезинфекции
- •Способы дезинсекции в эпидемическом очаге
- •1. Физические методы дезинсекции
- •2. Химические методы дезинсекции.
- •3. Биологические способы дезинсекции.
- •Способы дератизации в эпидемическом очаге.
- •1. Физические способы дератизации.
- •2. Химические способы дератизации.
- •Мероприятия по повышению невосприимчивости населения к инфекции
- •1. Медицинский контроль за контактными людьми.
- •Карантинные мероприятия в эпидемическом очаге.
- •Профилактика инфекционных болезней. Специфическая профилактика инфекционных болезней
- •1. Вакцинация
- •2.Серопрофилактика
- •Виды вакцинаций
- •1. Плановая вакцина
- •2. Вакцинация по эпидемическим показаниям.
- •Вакцинация по эпидемическим показаниям
- •Национальный календарь профилактических прививок. (Приказ № 51н от 31. 01. 2011 г.)
- •Противопоказания для вакцинации
- •Вакцинация по эпидемическим показаниям
- •Неспецифическая профилактика
- •1. Карантинные мероприятия на границе
- •2. Профилактическая дезинфекция, дезинсекция и дератизация
- •3. Ветеринарная и санитарная профилактика среди животных и птиц
- •4. Общесанитарные мероприятия
- •5. Профилактические медицинские осмотры
- •6. Выявление инфекционных больных и носителей
- •7. Меры по отношении больных инфекционными болезнями и носителей
- •8. Медицинское наблюдение за контактными людьми и карантинные мероприятия в очагах инфекционных болезней
- •Классификация инфекционных болезней
- •1 Группы. Кишечные инфекции.
- •2 Группа. Инфекции дыхательных путей.
- •3 Группа. Кровяные инфекции.
- •4 Группа. Инфекции наружных покровов.
- •Организация санитарно - гигиенических, противоэпидемиологических, лечебных и профилактических мероприятий при инфекционных заболеваниях в России
- •1. Министерство здравоохранения и социального развития.
- •1. Поликлиническая работа
- •2. Стационарная работа. Организация профилактики, диагностики и лечения на 1 этапе.
- •Оказание лечебно-профилактической помощи на 1а этапе
- •Оказание лечебно-профилактической помощи на 1б этапе
- •Правила изоляции и лечение инфекционных больных на дому
- •Показание для госпитализации инфекционных больных и изоляция при транспортировке.
- •Изоляция во время транспортировки
- •Оказание лечебно-диагностической помощи в на 2 этапе.
- •1. Административно-хозяйственная служба
- •2. Организационно-методическая служба
- •3. Лечебно-диагностическая служба
- •1. Административно - хозяйственная служба
- •2. Организационно-методическая служба
- •3. Лечебно-диагностическая служба
- •3. Отделения общего типа.
- •Роль гцсэн в профилактике инфекционных болезней
- •Структура цсэн
- •Диагностика инфекционных болезней Клиническая диагностика инфекционных болезней.
- •Общие признаки проявления инфекционного заболевания
- •1. Фаза белой лихорадки
- •3.Фаза розовой лихорадки.
- •2. Интоксикация
- •3. Эпидемиологические предпосылки.
- •Определение тяжести течения инфекционного процесса
- •1. Легкая степень
- •2, Среднетяжелая степень.
- •3. Тяжелая степень.
- •4. Очень тяжелая степень.
- •Местные синдромы
- •1. Шелушение:
- •Этапы постановки клинического (предварительного) диагноза болезни
- •Параклиническая диагностика инфекционных болезней
- •Прямые методы лабораторной диагностики.
- •II. Выделение чистой культуры возбудителя.
- •III. Биологические методы
- •Косвенные методы лабораторной диагностики.
- •I. Выявления специфических антител с помощью известного антигена.
- •Биохимические методы исследования.
- •Инструментальные методы диагностики.
- •Заключительный диагноз болезни
- •Сестринский диагноз
- •Уход за инфекционными больными
- •Заразность
- •Динамическое изменение психического состояния
- •Динамические изменения соматического состояния
- •Расстройство социально-психологической адаптации
- •Задержка соматического выздоровления
- •Проблемы, возникающие при уходе за пациентом Этические проблемы ухода.
- •1. Моделирование взаимоотношений
- •2. Медицинская тайна
- •3. Принцип «не навреди».
- •4. Личность медицинского работника
- •5. Права терминального больного и эвтаназия
- •Конститутационные и законодательные проблемы ухода.
- •Глава 4. Права и обязанности граждан в сфере охраны здоровья
- •Санитарно-гигиенические проблемы ухода
- •Лечение инфекционных больных
- •II. Базисная терапия.
- •1. Охранительный режим
- •2. Лечебное питание
- •III. Специфическая (этиотропная) терапия
- •2. Синтетические антимикробные препараты
- •3. Производные нитрофурана (бактериостатический эффект)
- •4. Хинолоны (бактерицидный эффект)
- •5. Нитроимидозолы (бактерицидный эффект)
- •7. Противовирусные препараты
- •8. Этиотропная терапия протозойных инфекций (простейшие)
- •9. Этиотропная терапия гельминтозных заболеваний.
- •9. Этиотропная терапия грибковых заболеваний.
- •IV. Патогенетическая (синдромальная, неспецифическая) терапия
- •1. Иммунокоррегирующая терапия
- •А. Препараты, формирующие активный иммунитет
- •Б. Препараты, формирующие пассивный иммунитет.
- •2. Дезинтоксикационная терапия
- •3. Регидротационная терапия
- •4. Противовоспалительная терапия
- •5. Противоотечная терапия
- •6. Лечение невротических расстройств
- •7. Витаминотерапия.
- •8. Ферментотерапия
- •9. Симптоматическая терапия
- •Тема №2 Сестринский уход при кишечных инфекциях
- •2. Секреторная диарея
- •3. Осмотическая диарея
- •Клиническая диагностика.
- •Вирусные острые кишечные инфекции.
- •1. Определение
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5. Патогенез.
- •6. Клиника.
- •Определение и краткая характеристика астровирусной инфекции.
- •5. Патогенез
- •6. Клиника
- •7. Осложнения.
- •Другие вирусные кишечные инфекции
- •Определение и краткая клиническая характеристика шигеллеза (бактериальная дизентерия)
- •1. Определение
- •2. Историческая справка.
- •3 Этиология.
- •4. Эпидемиология.
- •5 Патогенез.
- •6. Клиника.
- •7. Осложнения
- •Определение и краткая клиническая характеристика эшерихиоза
- •1 Определение.
- •2 Историческая справка.
- •3. Этиология.
- •4 Эпидемиология.
- •5 Патогенез.
- •6. Клиника. Клиническая классификация эшерихиозов по н. Д. Ющуку (1999г.)
- •7. Осложнения
- •7. Аллергическая диагностика:
- •8. Инструментальные методы диагностики:
- •I. Цель ухода:
- •III Независимые вмешательства:
- •Общая тактика стартовой терапии, когда возбудитель не известен.
- •1. Психотерапия
- •3. Этиотропная терапия.
- •4. Патогенетическая терапия.
- •Фармакотерапия оки
- •Фитотерапия оки
- •Лечение беременных
- •1. Специфическая.
- •1. Выбирайте безопасные пищевые продукты.
- •2. Тщательно приготавливайте пищу.
- •3. Ешьте приготовленную пищу без промедления.
- •5. Тщательно подогревайте приготовленную заранее пищу.
- •6. Избегайте контакта между сырыми и готовыми пищевыми продуктами.
- •8. Содержите кухню в идеальной чистоте.
- •9. Готовую пищу защищайте от насекомых, грызунов и других животных.
- •10. Используйте чистую воду.
- •I Цель ухода:
- •Тема №3 Сестринский уход при респираторных инфекциях Общая характеристика орз.
- •Местные катаральные синдромы
- •Определение и краткая клиническая характеристика орви Определение и краткая клиническая характеристика гриппа.
- •1. Определение
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5. Патогенез
- •6. Клиника
- •Клиническая классификация гриппа (по с. Д. Носову)
- •1. Токсический синдром.
- •2. Лихорадочный синдром.
- •3. Катаральный синдром.
- •7. Осложнения
- •Определение и краткая клиническая характеристика парагриппа
- •1. Определение
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5. Патогенез
- •6. Клиника
- •Определение и краткая клиническая характеристика аденовирусной инфекции
- •4. Эпидемиология
- •5. Патогенез
- •6. Клиника
- •Определение и краткая клиническая характеристика риновирусной инфекции
- •5. Патогенез
- •6. Клиника
- •7. Осложнения
- •Определение и краткая клиническая характеристика рс-инфекции
- •1. Определение
- •2. Историческая справка.
- •3. Этиология
- •4. Эпидемиология
- •5. Патогенез
- •6. Клиника
- •7. Осложнение.
- •Краткая клиническая характеристика энтеровирусной инфекции
- •Краткая клиническая характеристика короновирусной инфекции
- •Краткая клиническая характеристика реовирусной инфекции
- •Определение и краткая клиническая характеристика орби
- •1. Определение
- •2. Этиология
- •3. Эпидемиология
- •4. Патогенез.
- •5. Клиника
- •6. Осложнения
- •Определение и краткая клиническая характеристика орхи
- •1. Определение
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5. Захват хламидий моноцитами крови и их диссеминация по всему организму.
- •6. Развитие системного поражения организма.
- •6. Клиника Инкубационный период
- •1. Токсический синдром
- •2. Лихорадочный синдром
- •3. Респираторные синдромы
- •4. Внелегочные проявление орхи
- •Определение и краткая клиническая характеристика орми
- •1. Определение.
- •2. Историческая справка
- •Особенности изоляции и госпитализации.
- •Лабораторная диагностика
- •Особенности ухода и противоэпидемический режим.
- •III Независимые вмешательства:
- •Дезинфекция
- •Лечение Общие правила:
- •1. Психотерапия.
- •2.Базисная терапия.
- •3. Этиотропная терапия
- •4. Патогенетическая терапия
- •Отдельных группы препаратов применяемых для лечения орз
- •Фитотерапия при поражении вдп
- •Лечение беременных
- •Прогноз, выписка и диспансерный учет
- •Мероприятия в очаге
- •1. Больной:
- •2. Очаг:
- •3. Контактные:
- •Профилактика
- •1. Специфическая профилактика
- •Профилактика орз при беременности
- •Историческая справка
- •Общие синдромы
- •Местные синдромы
- •Критерии тяжести вирусных гепатитов
- •Клиническая диагностика.
- •Определение и краткая характеристика отдельных болезней. Вирусные гепатиты с фекально-оральным механизмом заражения Определение и краткая клиническая характеристика вирусного гепатита а.
- •1. Определение
- •2.Этиология
- •3. Эпидемиология.
- •4. Патогенез
- •5. Клиника
- •7. Осложнения.
- •Определение и краткая клиническая характеристика вирусного гепатита е
- •1. Определение
- •2. Историческая справка.
- •3. Этиология.
- •3. Эпидемиология.
- •4. Патогенез
- •5. Клиника.
- •6. Исход.
- •7. Осложнения:
- •Определение и краткая клиническая характеристика вирусного гепатита f
- •Вирусные гепатиты с гемо - контактным механизмом заражения. Определение и краткая клиническая характеристика вирусного гепатита в.
- •1. Определение
- •2. Этиология
- •3. Эпидемиология
- •4. Патогенез
- •5. Клиническая картина типичного гепатита в при репликации.
- •6. Исход.
- •7. Осложнения острого периода:
- •Определение и краткая клиническая характеристика вирусного гепатита с.
- •1. Определение
- •2. Историческая справка.
- •3. Этиология.
- •4. Эпидемиология
- •5. Патогенез
- •2. Хронический период
- •6.Осложнения.
- •Определение и краткая характеристика вирусного гепатита д.
- •1. Определение
- •2. Историческая справка
- •3. Этиология.
- •4. Эпидемиология
- •5. Патогенез
- •6. Клиника.
- •Определение и краткая клиническая характеристика вирусного гепатита g
- •1. Определение
- •2. Историческая справка.
- •3. Этиология.
- •3. Эпидемиология
- •4. Патогенез
- •5. Клиника.
- •Заключение по вирусным гепатитам.
- •Правило изоляции и госпитализации.
- •Лабораторная диагностика.
- •2. Полимеразная цепная реакция (пцр).
- •3. Вирусная нагрузка.
- •4. Серологическая диагностика
- •5. Биохимическая диагностика.
- •Особенности ухода и противоэпидемический режим
- •I. Цель ухода:
- •2. Потенциальные проблемы:
- •III. Независимые вмешательства:
- •Лечение вирусных гепатитов
- •1. Психотерапия.
- •2. Базисная терапия
- •3. Этиотропная терапия
- •3. Индукторы интерферонов
- •4. Иммуностимуляторы.
- •4. Патогеническая терапия
- •Хронические вирусные гепатиты и их лечение.
- •Прогноз, выписка и диспансерный учет
- •Мероприятия в очагах вирусных гепатитов.
- •1. Больной:
- •2. Очаг:
- •3. Контактные:
- •Профилактика вирусных гепатитов
- •1. Специфическая
- •2. Неспецифическая профилактика
- •Тема №5 «Сестринский уход нейроинфекциях» Общая характеристика нейроинфекций
- •1. Менингиальный синдром
- •3. Менингоэнцефаломиелит.
- •Менингококковая инфекция
- •1. Определение
- •2. Историческая справка
- •3. Этиология.
- •4. Эпидемиология
- •5. Патогенез
- •6.Клиника
- •7. Осложнения
- •Особенности изоляции и госпитализации.
- •Лабораторная диагностика
- •III Независимые вмешательства:
- •Лечения.
- •1. Психотерапия.
- •2. Базисная терапия
- •3. Этиотропная терапия
- •4. Патогенетическая терапия
- •Прогноз, выписка и диспансерный учет
- •Мероприятия в очаге
- •1. Больной и носитель:
- •2. Очаг:
- •3. Контактные:
- •Профилактика
- •1. Специфическая
- •2. Неспецифическая
- •Клещевой системный боррелиоз. (Болезнь Лайма). Определение и краткая клиническая характеристика
- •1. Определение.
- •2. Историческая справка.
- •3. Этиология.
- •4. Эпидемиология.
- •6. Клиника.
- •1 Стадия (острая)
- •2 Стадия (подострая)
- •3 Стадия (хроническая)
- •7. Осложнения
- •Боррелиоз и беременность
- •Заключение
- •Лабораторная диагностика:
- •Особенности ухода и противоэпидемический режим
- •I Цель ухода:
- •II Прогнозируемые проблемы пациента:
- •III Независимые вмешательства:
- •Лечение
- •1. Психотерапия.
- •2. Базисная терапия.
- •3. Этиотропная терапия.
- •4. Патогенетическая терапия.
- •Прогноз, выписка и диспансерный контроль
- •Мероприятия в очаге
- •Профилактика
- •Профилактика
- •1. Специфическая
- •2. Неспецифическая
- •Клещевой (таёжный) энцефалит Определение и краткая клиническая характеристика
- •1. Определение.
- •2. Историческая справка.
- •3. Этиология.
- •4. Эпидемиология.
- •5. Патогенез
- •6.Клиника.
- •7.Осложнение.
- •Правило изоляции и госпитализации
- •Лабораторная диагностика:
- •Особенности ухода и противоэпидемический режим
- •III Независимые вмешательства:
- •Лечение
- •1. Психотерапия.
- •2. Базисная терапия
- •3. Специфическая терапия.
- •4. Патогенетическая терапия.
- •Прогноз, выписка и диспансерный учет
- •Мероприятия в очаге
- •Профилактика
- •2.Неспецифическая профилактика
- •Бешенство Определение и краткая клиническая характеристика
- •1. Определение
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5. Патогенез
- •6. Клиника
- •Правило изоляции и госпитализации
- •Лабораторная диагностика
- •Особенности ухода и противоэпидемический режим
- •III Независимые вмешательства:
- •Лечение
- •Прогноз, выписка и диспансерный учет
- •Мероприятия в очаге
- •3. Контактные:
- •Профилактика
- •1. Специфическая
- •2. Неспецифическая профилактика
- •Общая характеристика риккетсиозов.
- •Определение и краткая клиническая характеристика клещевого риккетсиоза
- •4. Патогенез
- •5. Клиника
- •6. Осложнения
- •Правило изоляции и госпитализации больных риккетсиозами
- •Лабораторная диагностика
- •Особенность ухода и противоэпидемический режим работы
- •I Цель ухода:
- •III Независимые вмешательства:
- •Лечение
- •1. Психотерапия.
- •2. Базисная терапия
- •3. Этиотропная терапия
- •4. Патогенетическая терапия
- •Прогноз, выписка и диспансерный учет
- •Мероприятия в очаге
- •Профилактика
- •Полиомиелит.
- •3. Этиология.
- •4. Эпидемиология.
- •5. Патогенез.
- •6. Клиника.
- •1. Формы полиомиелита без поражения цнс
- •2. Формы полиомиелита с поражением цнс
- •1. Формы полиомиелита без поражения цнс
- •Особенность ухода и режим.
- •Лечение
- •1. Психотерапия.
- •2. Базисная терапия
- •3.Специфическая терапия.
- •4. Патогенетическая терапия.
- •Мероприятия в очаге.
- •Профилактика.
- •Эпидемический вирусный энцефалит Экономо.
- •1. Определение
- •3. Этиология
- •4 Эпидемиология
- •5 Патогенез
- •«Вич-инфекция – это вся клиническая инфекционная медицина». Клиническая классификация по в. И. Покровскому (2001 г.)
- •5. Терминальная стадия.
- •2А «Бессимптомная форма»
- •2Б. «Острая вич-инфекция без вторичных заболеваний».
- •2В. Острая вич-инфекция с вторичными заболеваниями
- •Особенности течения вич-инфекции у потребителей наркотиков
- •Особенности течения вич-инфекции у детей.
- •Правило изоляции и госпитализации
- •Диагностика
- •1. Эпидемиологическая диагностика:
- •3. Лабораторная диагностика вич-инфекции
- •Особенности ухода и противоэпидемический режим работы
- •1. Меры предосторожности при работе с пациентом и биологическими жидкостями
- •2. Меры предосторожности в отношении лабораторного материала
- •3. Меры предосторожности в отношении инъекций и других процедур
- •4. Прачечный сервис
- •5. Уничтожение отработанного материала
- •6. Правила личной безопасности при уходе за вич-больным
- •Лечение
- •1. Психотерапия.
- •2. Базисная терапия.
- •3. Специальная (этиотропная) терапия
- •2А стадия
- •2Б стадия.
- •2В стадия
- •Особенности противоретровирусной терапии у детей.
- •4. Неспециальная терапия
- •Прогноз и диспансерный учет
- •Противоэпидемические мероприятия в очаге.
- •1. Больной:
- •2 Очаг:
- •3 Контактные:
- •Профилактика
- •1. Специфическая
- •Общая характеристика особо опасных инфекций
- •Общие принципы организации противоэпидемических мероприятий в очагах оои.
- •Мероприятия в очагах при выявлении больного оои и оогвл
- •Первая сигнализация о выявлении больного чумой, холерой, оогвл и оспой обезьян проводится в три инстанции.
- •Правила выявления контактных
- •Типы специальных защитных костюмов и правила их надевания.
- •Второй тип (неполный защитный костюм).
- •Сестринский уход при чуме Определение и краткая клиническая характеристика
- •1. Определение
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5. Патогенез
- •6. Клиника
- •1. Период
- •2. Период
- •3. Период
- •7. Осложнения
- •Правила изоляции и госпитализации
- •Лабораторная диагностика
- •Особенности ухода и противоэпидемический режим
- •Лечение
- •1 Психотерапия.
- •2 Базисная терапия.
- •3 Специфическая (этиотропная) терапия
- •Прогноз, выписка и диспансерный учет
- •Противоэпидемические мероприятия в очаге.
- •Профилактика
- •Сестринский уход при холере Определение и краткая клиническая характеристика.
- •1 Определение
- •2 Историческая справка
- •3 Этиология
- •4. Эпидемиология
- •5 Патогенез
- •6 Клиника
- •1. Легкая форма
- •2. Среднетяжелая форма.
- •3. Тяжелая форма.
- •4. Очень тяжелая форма.
- •7. Осложнения
- •Правило изоляции и госпитализации
- •Лабораторная диагностика
- •Особенности ухода и противоэпидемический режим работы
- •Лечение
- •1 Психотерапия.
- •2 Базисная терапия.
- •Прогноз, выписка и диспансерный учет
- •Противоэпидемические мероприятия в очаге.
- •Профилактика
- •Определение и краткая клиническая характеристика особоопасных вирусных геморрагических лихорадок и оспы обезьян Определение и краткая клиническая характеристика желтой лихорадки
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5. Патогенез
- •6 Клиника
- •Определение и краткая клиническая характеристика лихорадки Ласса
- •5 Патогенез.
- •6. Клиника
- •7. Осложнения:
- •Определение и краткая клиническая характеристика лихорадки Эбола
- •1. Определение
- •2. Историческая справка
- •3. Этиология
- •4. Эпидемиология
- •5 Патогенез
- •6 Клиническая картина
- •7. Осложнения
- •Определение и краткая клиническая характеристика лихорадки Марбург (зеленых мартышек)
- •1 Определение.
- •2 Историческая справка
- •3 Этиология
- •4 Эпидемиология
- •5 Патогенез
- •6 Клиника. Инкубационный период.
- •Определение и краткая клиническая характеристика боливийской лихорадки
- •4. Патогенез
- •5. Клиника
- •Определение и краткая клиническая характеристика аргентинской лихорадки
- •4 Патогенез.
- •5 Клиника
- •6. Осложнения.
- •Определение и краткая клиническая характеристика оспы обезьян.
- •1 Определение
- •2 Историческая справка
- •4 Патогенез
- •4 Клиника
- •7 Осложнение
- •Правило изоляции и госпитализации оовгл и оспы обезьян
- •Диагностика оовгл и оспы обезьян
- •Особенности ухода и противоэпидемический режим работы
- •Лечение оовгл и оспы обезьян
- •1 Психотерапия
- •2 Базисная терапия
- •3 Специфическая (этиотропная) терапия
- •4 Патогенетическая терапия
- •Прогноз, выписка и диспансерный учет
- •Противоэпидемические мероприятия в очагах оовгл и оспы
- •Профилактика оогвл и оспы обезьян
- •2. Неспецифическая профилактика
- •Список источников информации
Этапы постановки клинического (предварительного) диагноза болезни
Клинический, предварительный, нозологический диагноз инфекционной болезни ставится на основании жалоб больного, сбора клинико-эпидемического анамнеза после тщательного, поэтапного, последовательного, всестороннего, объективного осмотра и дифференциальной (сравнительной) диагностики с болезнями, имеющими сходную клинико-эпидемическую картину.
При постановке клинического диагноза нужно обязательно соблюдать этапность:
1-й этап.
На первом этапе постановки предварительного диагноза выясняется, наблюдается ли у осмотренного пациента интоксикация, лихорадка и эпидемические предпосылки, т. е. является ли обследуемый пациент инфекционным больным, и зачастую определяют степень тяжести течения инфекционного процесса.
2-й этап.
Нахождение местных синдромов или симптомов (для инфекционных заболеваний характерна множественность поражения организма, т.е. поражение сразу же нескольких органов или систем) и постановка синдромального диагноза, что в значительной мере облегчает постановку клинического диагноза болезни и что очень важно на догоспитальном этапе ведения пациента. Основные клинические синдромы, наблюдаемые, при самых различных инфекциях соответствуют либо генерализованному инфекционному процессу (генерализованная лимфоаденопатия, сепсис), либо органной патологии с той или иной локализацией.
3-й этап.
Самый сложный, требующий у врача и фельдшера большой объем знаний по всем разделам клинической медицины, и в том числе большое знание инфекционных болезней. На этом этапе проводится сравнительная диагностика болезней, протекающих с выявленными синдромами. В дальнейшем с учетом жалоб больного, клинико-эпидемического анамнеза и сравнительной дифференциальной диагностики ставится первичный, предварительный, клинический (нозологический) диагноз болезни
Параклиническая диагностика инфекционных болезней
После постановки предварительного нозологического диагноза болезни, для его уточнения, приступают к лабораторному исследованию биологического материала и инструментальному обследованию пациента.
После постановки предварительного нозологического диагноза болезни, для его уточнения, приступают к лабораторному исследованию биологического материала и инструментальному обследованию пациента.
Возможность широкого использования данных общего анализа крови и мочи при диагностике инфекционных болезней ограничена. Это определяется даже не столько организационными трудностями, сколько нежелательностью промедления в установлении показаний для госпитализации пациента.
Общий анализ крови.
Патологические изменения показателей красной крови в начальном периоде инфекции встречаются довольно редко. Закономерное развитие анемии регистрируется в большей части в более поздние сроки болезни при малярии, сепсисе, лейшманиозе и гельминтозах. Противоположные сдвиги в сторону увеличения количества эритроцитов могут быть связаны со сгущением крови, которая наблюдается при острых кишечных инфекциях, протекающей с большим количеством потери жидкости
Несравненно большее диагностическое значение имеют изменения общего количества лейкоцитов и лейкоцитарной формулы. При многих инфекционных болезнях регистрируется воспалительная лейкоцитарная реакция (лейкоцитоз - увеличение лейкоцитов более 9,0 х. 109 или гиперлейкоцитоз - более 20,0 х. 109). Из гранулоцитарного резерва костного мозга в периферическую кровь поступают юные и молодые формы, что усиливает фагоцитоз. Увеличение их общего содержания до 72% обозначает как нейтрофилёз, 5 – 6% - как сдвиг влево.
При особенно значительной степени выраженности появляются стволовые клетки и киноциты, в норме в периферической крови отсутствующие и выявляется токсическая зернистость нейтрофилов.
Д
ЛИИ =
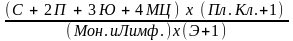 ля
оценки воспалительной реакции крови
рассчитывается лейкоцитарный индекс
интоксикации (ЛИИ). Его находят по
формуле:
ля
оценки воспалительной реакции крови
рассчитывается лейкоцитарный индекс
интоксикации (ЛИИ). Его находят по
формуле:
1. С - сегментоядерные 5. Пл. кл. - плазматические клетки
2. П - палочкоядерные 6. Лимф - лимфоциты
3. Ю - юные 7. Мон. - моноциты
4. МЦ - миелоциты 8. Э – эозинофилы
При развитии лейкоцитоза вносят поправочный коэффициент 1,1, а при гиперлейкоцитозе – 1,2. В норме ЛИИ 1. При развитии воспалительной реакции, вызванной преимущественно бактериями, она бывает в 3-4 раза выше.
Воспалительные изменения крови характеризуются так же закономерными увеличениями СОЭ, но по сравнению ЛИИ эти изменения запаздывают и менее информативны в ранней стадии инфекционного процесса.
Общий анализ мочи.
Обычно с помощью ОАМ. дополняют клиническую оценку состояния почек и мочевыводящих путей. В диагностике инфекционных болезней имеют еще и более ограниченное значение, чем ОАК.
