
- •1. Центральное зрение и методы его исследования.
- •Методы оценки остроты зрения
- •Цветное зрение и методы его исследования
- •Исследование цветного зрения по полихроматическим таблицам е. Б Рабкина
- •3. Периферическое зрение и методы его исследования
- •Определение поля зрения ориентировочным методом
- •Сумеречное зрение
- •Методы исследования темновой адаптации
- •Бинокулярное зрение
- •Условия необходимые для формирования бинокулярного зрения:
- •Методы исследования бинокулярного зрения
- •1.Опыт Соколова («дыра в ладони»)
- •2. Проба Кальфа (с промахиванием).
- •Проба с установочном движением.
- •Синоптофор.
Определение поля зрения ориентировочным методом
(по Дондерсу)
Методика исследования
Контрольный метод определения поля зрения по Дондерсу наиболее прост, но пригоден только для обнаружения грубых дефектов поля зрения (рис. 2).
Врач и исследуемый сидят друг против друга на расстоянии 50 см, причем пациент садится спиной к свету.
При исследовании правого глаза пациент закрывает ладонью левый, а врач – свой правый глаз, при исследовании левого глаза - наоборот. Открытым правым глазом пациент фиксирует находящийся против него левый открытый глаз врача. На середине расстояния между собой и пациентом врач держит белую ручку.
Помещая объект (слегка шевелящиеся пальцы врача или белый объект виде ручки) вначале вне своего поля зрения и поля зрения пациента, врач постепенно приближает его по направлению к центру на середине расстояния между врачом и пациентом сначала по горизонтальному меридиану с носовой и височной сторон, а затем то же самое проделывают по вертикальному меридиану сверху и снизу, а при необходимости - и в промежуточных меридианах, т. е. по 8 меридианам.. Пациент должен сказать "вижу" в тот момент, когда увидит перемещаемый объект.
При оценке результатов исследования необходимо учитывать, что эталоном является наличие нормальных границ поля зрения у врача. Поле зрения пациента считают нормальным, если врач и пациент одновременно замечают появление объекта и видят его во всех участках поля зрения. В случае, если пациент заметил появление объекта в каком – то радиусе позже врача, то поле зрения оценивают как суженное с соответствующей стороны. Если в поле зрения больного объект исчезает в каком-то участке, то имеются скотомы. Данная методика позволяет составить представление о приблизительных границах поля зрения и о грубых его нарушениях.
Рис. 2 Контрольный способ исследования поля зрения
Периметрия - определение границ поля зрения при проекции их на сферическую поверхность с целью определения его границ и выявления в нем дефектов (скотом). Аппараты для ее выполнения называются периметрами (рис.4, 5), имеющих вид дуги или полусферы. Создателем клинической периметрии является Graefe.
Исследование поля зрения на периметре Ферстера
Широко распространен недорогой периметр Ферстера.. Это дуга 180 гр., покрытая изнутри черной матовой краской и имеющая на наружной поверхности дуги нанесены деления на градусы – от 0 в центре до 90 на периферии (рис.6.).
1. Границы поля зрения исследуются для каждого глаза отдельно: глаз, который не подвергается исследованию, выключается из бинокулярного зрения наложением недавящей повязки.
2. Для определения наружных границ поля зрения используются белые объекты диаметром 3 мм, для выявления скотом – белые объекты диаметром 1 мм.
3. Исследуемый сидит спиной к окну (освещенность дуги периметра дневным светом не менее160 лк), подбородок и лоб размещают на специальной подставке так, чтобы исследуемый глаз находился против точки фиксации, находящейся в центре дуги.
4. При измерении поля зрения врач стоит сбоку от периметра и передвигает по дуге белый объект от периферии к центру со скоростью 2 см в сек. Пациент должен отметить момент, когда, гладя неподвижно на точку фиксации, он заметит появление движущегося объекта и сообщает о появлении объекта, а исследователь отмечает, какому делению дуги соответствует в это время положение объекта, то и будет наружная граница поля зрения для данного радиуса.
5. Положение, в котором объект был замечен, отмечается на специальных схемах полей зрения в градусах. Исследование повторяется по меридианам через каждые 15° -30 -45 и движение продолжают до точки фиксации, чтобы убедиться в сохранности поля зрения на протяжении всего меридиана.
6. Определение наружных границ поля зрения проводят по 4 или 8 (через 45 гр.) или лучше по 12 (через 30 гр) радиусом.
7. Для выявления скотом объект диаметром 1 мм медленно перемещают по дуге в различных радиусах, особенно тщательно в центральных и парацентральных участках поля зрения, где чаще всего наблюдаются скотомы.
Нормальные границы поля зрения на белый цвет в среднем составляют: сверху – 55 гр, снаружи – 90 гр., снизу – 70 гр., кнутри – 60 гр.

Рис. 4 Исследование поля зрения на проекционном периметре ПРП-60
Рис. 5 Исследование поля зрения на сферопериметре
Результаты исследования поля зрения в разное время дня, при различной погоде могут оказаться различными у одного и того же пациента. Это связано с функциональной мобильностью сетчатки, своеобразным физиологическим приспособлением глаза к изменению освещения. Чувствительность сетчатки понижается при усиленном освещении и повышается при ослабленном. Поэтому повторные измерения должны проводиться при одинаковых условиях освещения.
Кампиметрия - исследование на плоской поверхности центральных отделов поля зрения и определения в нем дефектов в пределах до 30° от точки фиксации (рис. 3).
Основоположник кампиметрии Bjerrum в качестве кампиметрического экрана приспособил черную ткань, натянутую на рамку.
Метод позволяет наиболее точно определить форму и размеры слепого пятна, центральные и парацентральные дефекты поля зрения.
1. Исследование проводят при помощи кампиметра - матового экрана черного цвета с белой фиксационной точкой в центре.
2. Пациент садится спиной к свету на расстоянии 1 м от экрана, опираясь подбородком на подставку, установленную против точки фиксации.
3. Белые объекты диаметром от 1-5 до 10 мм, укрепленные на длинных стержнях черного цвета, медленно передвигают от центра к периферии в горизонтальном, вертикальном и косых меридианах. При этом отмечают точки, где исчезает объект. Таким образом отыскивают участки выпадения и, продолжая исследование, определяют их форму и величину.

Выделяют основные причины, которые ведут к нарушению поля зрения:
1. Патология световоспринимающего аппарата: сетчатки (при поражении палочек и колбочек, пигментного эпителия) и сосудистой оболочки (хориокапиллярного слоя), например, при отслойке сетчатки, глаукоме и пр
2. Патология проводящих зрительных путей. (заболевания зрительного нерва, хиазмы и зрительных трактов).
3. Патология коры головного мозга органического или функционального характера.
Все многообразие дефектов в поле зрения сводится к двум видам:
- сужение границ поля зрения (концентрическое или локальное);
- очаговые выпадения – скотомы – разнообразной формы и величины.
Концентрическое сужение поля зрения может быть небольшим или простираться почти до точки фиксации. Развивается при органических заболеваниях глаза (пигментная дистрофия сетчатки, заболевания зрительного нерва, поздние стадии глаукомы и др.), но может быть и функциональным - при неврозах, неврастении, истерии.
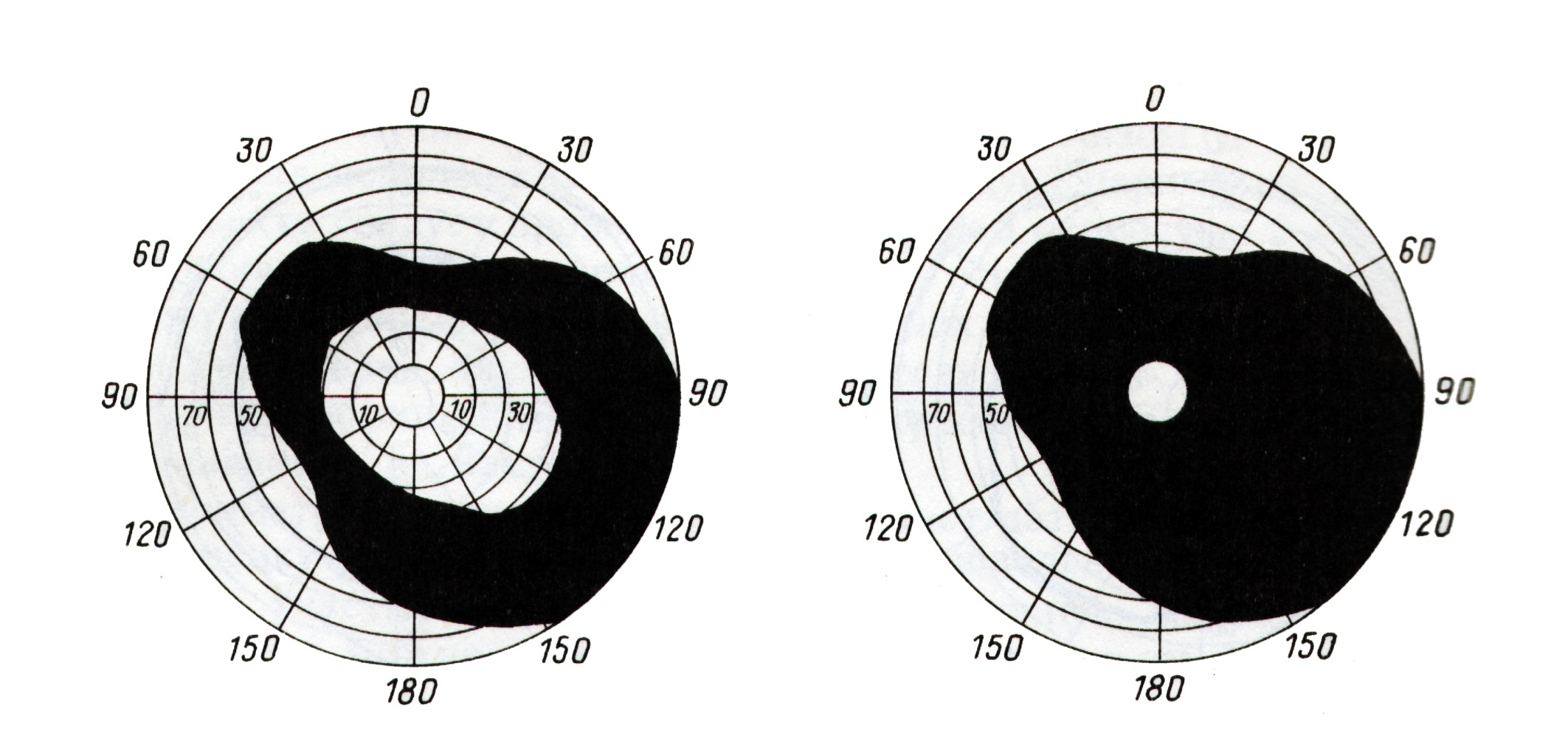
Рис. 6 Варианты концентрического сужения поля зрения
Локальное сужение поля зрения характеризуется сужением в каком-либо участке при нормальных размерах на остальном протяжении. Такие дефекты могут быть одно- и двухсторонние. Изменения поля зрения в зависимости от уровня поражения зрительного пути представлены на рис.7.
Гемианопсия - двустороннее выпадение половины поля зрения. Имеет большое диагностическое значение и подразделяется на гомонимную (одноименную) и гетеронимную (разноименную). Возникают при поражении зрительного пути в области хиазмы или зрительных трактов в связи с неполным перекрестом нервных волокон в области хиазмы.
Гомонимная гемианопсия характеризуется выпадением височной половины поля зрения в одном глазу и носовой в другом. Она обусловлена ретрохиазмальным поражением (опухоли, кровоизлияния, воспалительные заболевания головного мозга различной этиологии) зрительного пути на стороне, противоположной выпадению поля зрения.
Гемианопсия может быть:
- полной - при выпадении всей половины поля зрения (граница проходит по средней линии);
- частичной, квадрантной (начинается от точки фиксации).
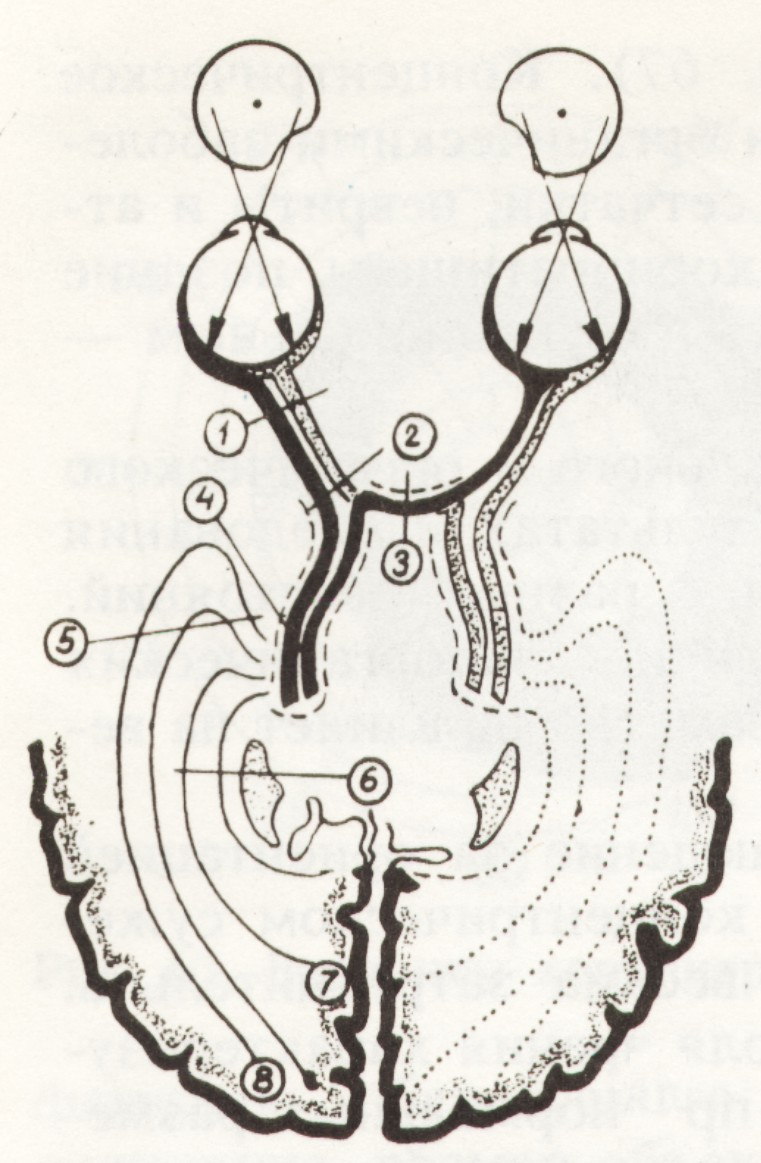

Рис. 7 Изменения поля зрения в зависимости от уровня поражения зрительного пути
1. поражение зрительного нерва – односторонняя слепота; 2. поражение проксимальной части зрительного нерва – слепота на одноименной стороне и гемианопсия на противоположной; 3. поражение в области хиазмы – битемпоральная гемианопсия; 4. поражение зрительного тракта – гомонимная гемианопсия; 5,6. секторообразная гемианопсия; 7. поражение в затылочной доле мозга – корковая гомонимная гемианопсия с сохранением макулы; 8. гемианопические скотомы в виде симметричных очаговых дефектов поля зрения.
Гетеронимная гемианопсия характеризуется выпадением наружных или внутренних половин поля зрения и обусловлена поражением зрительного пути в области хиазмы.
Битемпоральная гемианопсия – выпадение наружных половин поля зрения. Развивается при локализации патологического очага в области средней части хиазмы и является симптомом опухоли гипофиза.
Биназальная гемианопсия – выпадение носовых половин поля зрения. Развивается при поражении неперекрещенных волокон зрительного пути в области хиазмы. Это возможно при давлении на хиазму с обеих сторон при двустороннем склерозе или аневризмах внутренней сонной артерии, при внутренней гидроцефалии и др.
Изменения поля зрения могут проявиться в виде скотом - ограниченных дефектов. Различают скотомы физиологические и патологические, положительные и отрицательные, абсолютные и относительные.
К физиологическим скотомам относятся: слепое пятно - соответствует проекции диска зрительного нерва, ангиоскотомы - лентовидные (серповидные) выпадения поля зрения, соответствующие проекции сосудов сетчатки.
Скотома может отмечаться самим пациентом в виде тени или пятна, в этом случае она является положительной. Скотома, не вызывающая у пациента никаких субъективных ощущений и обнаруживаемая только с помощью специальных методов исследования, называется отрицательной. Если объект не виден совершенно – скотома называется абсолютной, если объект виден недостаточно четко – называется относительной.
Выделяют мерцательную скотому - кратковременные приступы затемнения в поле зрения, замечаемые больным в виде зигзагообразных линий по периферии. Они связаны с расстройствами мозгового кровообращения спастического характера.
По топографическому положению различают центральные, парацентральные и периферические скотомы.
Центральные и парацентральные скотомы появляются при поражении папилломакулярного пучка зрительного нерва, сетчатки и зрительного нерва. Центральная скотома может быть первым проявлением рассеянного склероза.
Парацентральные скотомы, как правило, располагаются так, что точка фиксации остается вне зоны поражения: различают инфрацентральную (ниже точки фиксации), супрацентральную (выше точки фиксации), назоцентральную (кнутри от точки фиксации) и височноцентральную (кнаружи от точки фиксации).
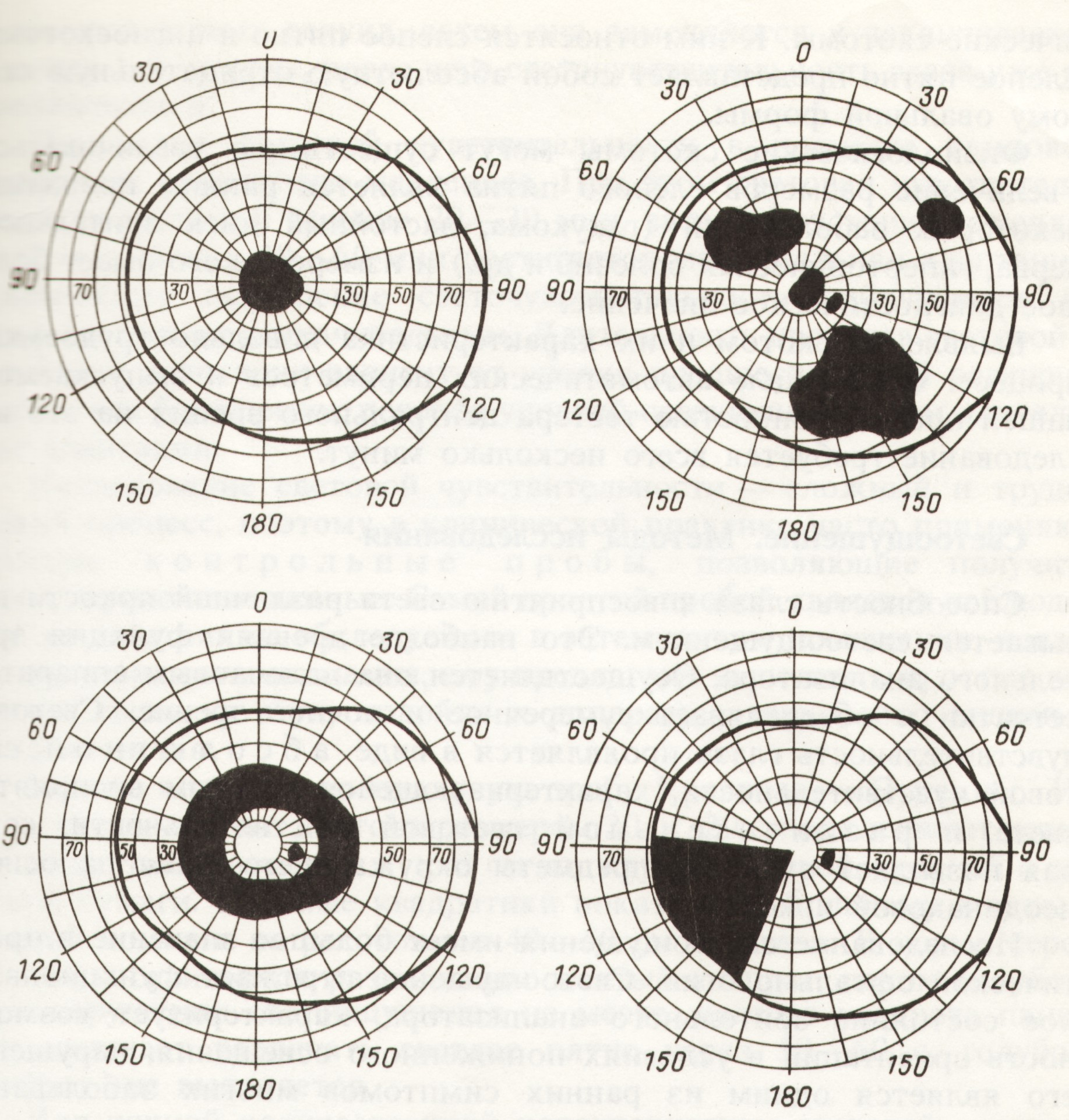
Рис. 8 Виды абсолютных скотом
Некоторые патологические процессы, развивающиеся в глазу, зрительных трактах и центрах, могут первоначально вызывать характерные изменения периферического зрения, оставляя неизмененным центральное зрение.
