
- •Предисловие
- •Краткий исторический очерк развития офтальмологии
- •X.П. Тахчиди
- •Глава 1 анатомия и физиология органа зрения
- •Общее строение органа зрения
- •Глазница
- •Анатомия и физиология век
- •Конъюнктива
- •Анатомия и физиология слезных органов
- •Кровоснабжение глазного яблока и его вспомогательного аппарата
- •Иннервация глаза и глазницы
- •Глава 2 методы исследования органа зрения
- •Наружный осмотр
- •Метод бокового освещения
- •Метод исследования проходящим светом
- •Офтальмоскопия
- •Биомикроскопия
- •Гониоскопия
- •Диафаноскопия
- •Исследование внутриглазного давления
- •Исследование чувствительности роговицы
- •Эхоофтальмография
- •Лазерные сканирующие офтальмоскопы
- •Электроретинография
- •Офтальмодинамометрия
- •Флюоресцентная ангиография
- •Методика исследования глаз у детей
- •Последовательность проведения обследования пациента с заболеванием органа зрения
- •Глава 3
- •Функции зрительного
- •Анализатора и методика
- •Их исследования
- •Центральное зрение
- •Цветоощущение
- •Периферическое зрение
- •Средние границы поля зрения на цвета (в градусах)
- •Светоощущение. Методы исследования
- •Глава 4 физиологическая оптика оптическая система глаза
- •Виды рефракции глаза
- •Развитие рефракции
- •Корригирующие линзы
- •Определение вида и силы оптического стекла
- •Аккомодация
- •Методы определения клинической рефракции
- •Объективные методы определения рефракции
- •Клиника, коррекция и лечение различных видов рефракции
- •Глава 5 заболевания век
- •Отек век
- •Абсцесс века
- •Блефарит
- •Халазион
- •Заболевания нервно-мышечного аппарата
- •Врожденные аномалии век
- •Глава 6 заболевания конъюнктивы
- •Инфекционные конъюнктивиты Бактериальные конъюнктивиты
- •Вирусные конъюнктивиты
- •Хламидийные конъюнктивиты
- •Аллергические конъюнктивиты
- •Дистрофические изменения конъюнктивы
- •Глава 7 заболевания слезных органов
- •Заболевания слезной железы
- •Заболевания слезоотводящего аппарата
- •Глава 8 заболевания роговицы
- •Общая характеристика роговицы
- •Кератиты и их классификация
- •Экзогенные кератиты
- •Эндогенные кератиты
- •Классификация герпетических кератитов
- •I. Поверхностные:
- •II. Глубокие:
- •Туберкулезные кератиты
- •Сифилитический кератит
- •Неинфекционные кератиты, возникающие на фоне системных заболеваний соединительной ткани
- •Нейропаралитический кератит
- •Кератиты невыясненной этиологии
- •Дистрофии роговицы
- •Исходы заболеваний роговицы
- •Кератопластика
- •Техника сквозной пересадки роговицы
- •Послойная пересадка роговицы
- •Глава 9 заболевания склеры
- •Аномалии развития склеры
- •Глава 10 заболевания сосудистой оболочки
- •Ириты и иридоциклиты
- •Периферические увеиты
- •Хориоидиты
- •Осложнения увеитов
- •Этиология увеитов
- •Лечение
- •Увеопатии
- •Врожденные аномалии сосудистой обоаочки
- •Глава 11 заболевания хрусталика
- •Приобретенные катаракты
- •Возрастные (сенильные) катаракты
- •Катаракты при общих заболеваниях
- •Катаракты при отравлениях
- •Катаракты при воздействии лучистой энергии
- •Лечение приобретенных катаракт
- •Вторичная катаракта
- •Врожденные катаракты
- •Аномалии хрусталика
- •Глава 12 патология стекловидного тела
- •Глава 13 заболевания сетчатки
- •Поражения сетчатки воспалительного характера
- •Дистрофические изменения сетчатки
- •Факоматозы
- •Отслойка сетчатки
- •Ретинопатия недоношенных
- •Аномалии развития сетчатки
- •Глава 14 заболевания зрительного нерва
- •Воспаление зрительного нерва
- •Застойный диск зрительного нерва
- •Атрофия зрительного нерва
- •Ишемическая оптическая нейропатия
- •Друзы диска зрительного нерва
- •Глава 15 патология внутриглазного давления
- •Классификация глаукомы
- •Классификация первичной глаукомы
- •Врожденная глаукома
- •Первичная глаукома
- •Дифференциальный диагноз острого приступа глаукомы
- •Вторичная глаукома
- •Лечение глаукомы
- •Глава 16 заболевания глазодвигательного аппарата
- •Содружественное косоглазие
- •Классификация содружественного косоглазия
- •Происхождение содружественного косоглазия
- •Принципы лечения содружественного косоглазия
- •Паралитическое косоглазие
- •Нистагм
- •Глава 17 заболевания орбиты
- •Воспалительные заболевания
- •Эндокринная офтальмопатия
- •Паразитарные заболевания
- •Глава 18 патология органа зрения при общих заболеваниях
- •Заболевания сердечно-сосудистой системы
- •Острые нарушения кровообращения в сосудах сетчатки
- •Сахарный диабет
- •Болезни крови
- •Болезни почек
- •Системные заболевания
- •Интоксикации
- •Болезни уха, горла и носа
- •Болезни полости рта
- •Глава 19 повреждения органа зрения
- •Повреждения глазницы
- •Повреждения вспомогательного аппарата глаза
- •Повреждения глазного яблока
- •Осложнения проникающих ранений глаза
- •Тупые травмы глаза
- •Ожоги глаза
- •Глава 20 новообразования органа зрения опухоли век
- •Доброкачественные опухоли
- •Злокачественные опухоли век
- •Опухоли коньюктивы и роговицы
- •Доброкачественные опухоли
- •Злокачественные опухоли
- •Внутриглазные опухоли
- •Опухоли сосудистой оболочки глаза
- •Доброкачественные опухоли
- •Злокачественные опухоли
- •Опухоли цилиарного тела
- •Опухоли хориоидеи Доброкачественные опухоли
- •Пигментные опухоли
- •Опухоли сетчатки
- •Опухоли орбиты
- •Доброкачественные опухоли
- •Опухоли слезной железы
- •Злокачественные опухоли
- •Глава 21 медико-социальная и военно-врачебная экспертиза при заболеваниях и повреждениях органа зрения медико-социальная экспертиза
- •Критерии оценки степени нарушения функций зрительного анализатора
- •Категория и степень ограничения жизнедеятельности в зависимости от состояния зрительных и иных функций органа зрения
- •Военно-врачебная экспертиза
- •Оглавление
- •115093, Москва, 1-й Щипковский переулок, д. 20, оф. 713,
- •428019, Г. Чебоксары, пр. И. Яковлева, 13.
Глава 20 новообразования органа зрения опухоли век
Опухоли кожи век составляют более 80% от всех новообразований органа зрения. Возраст больных составляет от 1 года до 80 лет и старше. Преобладают опухоли эпителиального генеза (до 67%).
Доброкачественные опухоли
Среди опухолей век – основная группа. Источники роста – элементы кожи (папиллома, сенильная бородавка, фолликулярный кератоз, кератоакантома, сенильный кератоз, кожный рог, эпителиома Боуэна, пигментная ксеродерма), волосяные фолликулы (эпителиома Малерба, трихоэпителиома). Реже встречаются опухоли, производными которых являются тканевые элементы.
Папиллома составляет 13-31% среди всех доброкачественных опухолей кожи век, появляется обычно после 60 лет. Излюбленная локализация – нижнее веко. Растет медленно. Характерны сосочковые разрастания шаровидной или цилиндрической формы.

Папилломы
Цвет серовато-желтый с грязным налетом за счет роговых пластинок, покрывающих поверхность сосочков. Опухоль растет из элементов кожи, имеет развитую строму. Клеточные элементы хорошо дифференцированы, покрывающий эпителий утолщен. Лечение хирургическое. Озлокачествление наблюдается в 1% случаев.
Сенильная бородавка обнаруживается после 50 лет. Локализуется по ресничному краю или на интермаргинальном пространстве, чаще нижнего века. Имеет вид плоского или слегка выступающего образования с четкими и ровными границами.

Бородавка на веке
Цвет серый, желтый или коричневый, поверхность сухая и шероховатая, дифференцируются роговые пластинки. Рост медленный. При лечении эффективно лазериспарение или криодеструкция. Известны случаи озлокачествления, но без метастазирования.
Сенильный кератоз появляется после 60-65 лет. Растет в участках, подвергающихся частой инсоляции, особенно в области кожи век в виде множественных белого цвета плоских участков на коже, покрытых чешуйками. Микроскопически находят истончение эпидермиса или его атрофию.
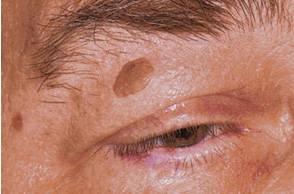
Кератоз века
Криодеструкция, лазериспарение – эффективные методы лечения. При отсутствии лечения до 20% случаев сенильного кератоза озлокачествляются.
Кожный рог представляет собой пальцеобразный кожный вырост с явлениями ороговения поверхности, что придает ему серовато-грязный оттенок.

Кожный рог
Возникает в пожилом возрасте. Лечение: электро-, лазер- или радиоэксцизия.
Эпителиома Боуэна, или рак in situ, представлена плоским, округлой формы пятном темно-красного цвета. Толщина опухоли незначительная, покрыта нежными чешуйками, края ее ровные, четкие. При снятии их обнажается мокнущая поверхность. Инфильтративный рост появляется при переходе в рак. Наблюдению не подлежит. Лечение: криодеструкция, лазериспарение и короткодистанционная рентгенотерапия.
Пигментная ксеродерма – редкое наследственное заболевание, передающееся по аутосомно-рецессивному типу. Проявляется в первые два года жизни ребенка повышенной чувствительностью к ультрафиолетовому облучению. В местах, подвергшихся даже кратковременной инсоляции, возникают очаги эритемы кожи, замещающиеся впоследствии участками пигментации.
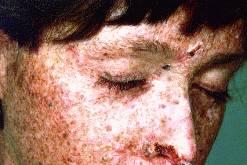
Пигментная ксеродерма
Кожа постепенно становится сухой, истонченной, шероховатой. В атрофичных участках кожи развиваются телеангиоэктазии. Локальное лечение бесперспективно, профилактика заключается в исключении ультрафиолетового облучения.
Капиллярная гемангиома становится заметной с рождения в 1/3 случаев, соотношение девочек и мальчиков 3:2. Первые 6 месяцев жизни ребенка опухоль растет быстро, затем наступает период стабилизации. К 7 годам у 75% детей возможна полная регрессия гемангиомы. Опухоль имеет вид узлов ярко красного или синюшного цвета.

Капиллярная гемангиома
Чаще локализуется на верхнем веке, прорастает его, что приводит к появлению частичного, а иногда и полного птоза. В результате закрытия глазной щели развивается амблиопия, а при давлении утолщенного века на глаз возникает астигматизм. Опухоль имеет тенденцию прорастать за пределы кожи век. Микроскопически гемангиома представлена капиллярными щелями и стволиками, заполненными кровью. Лечение плоской поверхностной капиллярной гемангиомы осуществляют с помощью криодеструкции. При узловой форме эффективна погружная диатермокоагуляция игольчатым электродом.
Невусы – пигментные опухоли – появляются у новорожденных с частотой 1 случай на 40 детей, во 2-3 декадах жизни их количество резко увеличивается, а к 50 годам частота их значительно уменьшается. Источником роста невуса могут быть эпидермальные или дендритические меланоциты, невусные клетки (невоциты), и дермальные или веретенообразные меланоциты. Первые два типа клеток расположены в эпидермисе, а последние – в субэпителиальном слое. Выделяют пять типов невусов. Пограничный (юнкциональный) невус типичен для детского возраста, представлен маленьким плоским темным пятном, располагающимся преимущественно по интермаргинальному краю. Лечение заключается в полной электороэксцизии опухоли. Ювенильный (веретеноклеточный) невус появляется у детей и молодых людей в виде розовато-оранжевого, хорошо отграниченного узелка, на поверхности которого не бывает волосяного покрова. Опухоль увеличивается в размерах достаточно медленно. Лечение хирургическое. Гигантский (системный меланоцитарный) невус встречается у 1% новорожденных. Как правило, опухоль имеет большие размеры, интенсивно пигментирована, может поражать симметричные участки век, поскольку опухоль развивается в результате миграции меланацитов на стадии эмбриональных век до их разделения. Опухоль поражает всю толщу век, распространяясь на интермаргинальное пространство, иногда на конъюнктиву век. Границы невуса неровные, окраска – светло-коричневая или интенсивно черная.

Невус века
Поверхность опухоли может быть покрыта волосяным покровом, сосочковыми разрастаниями. Рост по всей толщи века приводит к появлению птоза. Сосочковые разрастания по краю век и неправильный рост ресниц, вызывают слезотечение, упорный конъюнктивит. Лечение успешно при поэтапном лазериспарении, начиная с младенческого возраста. Риск озлокачествления при больших невусах достигает 5%, появление фокусов малигнизации происходит в глубоких слоях дермы, что делает раннюю диагностику ее практически невозможной. Невус Ота, или окулодермальный меланоз, растет из дермальных меланоцитов. Опухоль врожденная, практически всегда односторонняя, проявляется плоскими пятнами красноватого или пурпурного цвета, расположенными обычно по ходу ветвей тройничного нерва. Невус Ота может сопровождаться меланозом конъюнктивы, склеры и хориоидеи. При сочетании невуса Ота с увеальным меланозом возможны озлокачествления. Доброкачественные невусы могут прогрессировать. Частота и скорость прогрессии различны. В связи с этим крайне важно выделение признаков прогрессии невуса. К ним относят: изменение характера пигментации, вокруг невуса появляется ореол нежного пигмента, поверхность невуса становится неровной (папилломатозной), по периферии невуса появляются застойно полнокровные сосуды; увеличиваются его размеры.
