
- •Предисловие
- •Оглавление
- •Хориоидея
- •Носовыедлинные
- •Сетчатка
- •Стекловидное тело
- •Особенности глазного статуса и методов обследования
- •18 Предоперационное обследование больных
- •Ретинальная острота зрения. При
- •Ультразвуковое исследование (узи),
- •Локализация инородного тела. При
- •20 Предоперационное обследование больных
- •Предоперационная оценка состояния стекловидного тела и сетчатки
- •Помутнения стекловидного тела мо
- •22 Предоперационное обследование больных
- •Оборудование и инструменты
- •28 Оборудование и инструменты
- •30 Оборудование и инструменты
- •32 Оборудование и инструменты
- •Эксклюзивный дистрибьютор в России и странах снг — Carl Zeiss
- •36 Эписклералъное пломбирование
- •Секторальное пломбирование
- •38 Эписклеральное пломбирование
- •Круговое пломбирование
- •40 Эписклералъное пломбирование
- •42 Эписклералъное пломбирование
- •Интрасклеральное пломбирование
- •46 Интрасклералъное пломбирование
- •50 Осложнения при пломбировании склеры
- •Послеоперационные осложнения
- •52 Осложнения при пломбировании склеры
- •54 Осложнения при пломбировании склеры
- •Пневморетинопексия
- •58 Пневморетинопексия
- •Гемофтальм и помутнение стекловидного тела
- •Эндоиллюминатор
- •Инфузионная канюля
- •Активный инструмент
- •64 Гемофталъм и помутнение стекловидного тела
- •66 Гемофталъм и помутнение стекловидного тела
- •Диабетическая ретинопатия
- •Хирургические методы лечения диабетической ретинопатии
- •70 Диабетическая ретинопатия
- •72 Диабетическая ретинопатия
- •74 Диабетическая ретинопатия
- •Пролиферативная витреоретинопатия
- •78 Пролиферативная витреоретинопатия
- •80 Пролиферативная витреоретинопатия
- •82 Пролиферативная витреоретинопатия
- •84 Пролиферативная витреоретинопатия
- •86 Пропиферативная витреоретинопатия
- •88 Пролиферативная витреоретинопатия
- •Эпимакулярная мембрана
- •Гигантский разрыв
- •92 Гигантский разрыв
- •94 Гигантский разрыв
- •96 Гигантский разрыв
- •Центральный разрыв
- •100 Центральный разрыв
- •Ретинопатия недоношенных
- •104 Ретинопатия недоношенных
- •106 Ретинопатия недоношенных
- •108 Ретинопатия недоношенных
- •112 Проникающее и сквозное ранение глазного яблока
- •114 Проникающее и сквозное ранение глазного яблока
- •116 Проникающее и сквозное ранение глазного яблока
- •Сквозные ранения
- •120 Проникающее и сквозное ранение глазного яблока
- •122 Проникающее и сквозное ранение глазного яблока
- •Бельмо и отслойка сетчатки
- •126 Бельмо и отслойка сетчатки
- •128 Бельмо и отслойка сетчатки
- •Эндофтальмит
- •132 Эндофталъмит
- •Дислокация хрусталика
- •136 Дислокация хрусталика
- •Дислокация интраокулярной линзы
- •138 Дислокация хрусталика
- •140 Дислокация хрусталика
- •Транслимбальная ленсэктомия
- •Трансцилиарная ленсэктомия
- •144 Вмешательства на переднем сегменте
- •Витреальные вмешательства на переднем отрезке глаза
- •146 Вмешательства на переднем сегменте
- •148 Вмешательства на переднем сегменте
- •1J50 Вмешательства на переднем сегменте
- •Транслокация макулы
- •Инфузия капсулорексис
- •1J54 Транслокация макулы
- •Осложнения
- •Кровотечение
- •Рецидивирующий гемофтальм
- •Воспаление
- •Изменение радужки
- •Глаукома
- •162 Осложнения
- •Катаракта
- •Осложнения со стороны сетчатки
- •Список литературы
- •С заявками на обучение обращаться
Витреальные вмешательства на переднем отрезке глаза
Афакия. Осложнения, которые возникают на афакичном глазу в раннем и позднем послеоперационном периодах, можно успешно купировать с применением методов, используемых при витреальной хирургии. Осложненные грыжи СТ, вторичные катаракты, зрачковые мембраны, зрачковый блок, ки-стозный макулярный отек — те осложнения, при которых использование витреальной техники оказывается достаточно эффективным.
Грыжа стекловидного тела. Выпадение СТ в переднюю камеру чаще происходит при интракапсулярнои экстракции катаракты. В тех случаях, когда СТ контактирует с эндотелием роговицы, может развиться ее отек. Прогрессируя, такой отек приводит к эндотелиально-эпителиальной дистрофии роговой оболочки. В отличие от отека, связанного с повреждением эндотелия в ходе операции, который возникает непосредственно после нее, отек, вызванный грыжей СТ, развивается постепенно и в более отдаленном периоде [201].
Использование передней витрэктомии достаточно эффективно в лечении этого осложнения. Витрэктомию следует проводить через две склеротомии в плоской части цилиарного
146 Вмешательства на переднем сегменте
ИНФУЗИЯ

тела. В процессе витрэктомии инструменты должны оставаться в зоне зрачка. Выход в переднюю камеру связан с риском повреждения эндотелия роговицы (рис. 18.13).
Зрачковый блок — тяжелое осложнение, которое нередко бывает после интракап-сулярной экстракции катаракты, особенно если не произведена базальная иридэктомия. Вставившееся в зрачок СТ при интактной ПГМ блокирует выход внутриглазной жидкости в переднюю камеру. Это приводит к измельчению передней камеры, блоку угла и резкому подъему ВГД.
Наиболее радикальным методом в лечении этого осложнения является передняя вит-рэктомия. Лимбальный подход невозможен потому, что передняя камера глаза мелкая. Операцию следует проводить через две склеротомии в плоской части цилиарного тела. Непосредственно после введения инфузионной канюли и витреотома необходимо сделать отверстие в ПГМ, затем проводить более широкую вит-рэктомию (рис. 18.14). Инфузионная жидкость сразу после разрушения ПГМ начинает проникать в переднюю камеру, вызывая ее углубление. В ряде случаев для того чтобы углубить переднюю камеру, необходимо оттянуть радужку назад с помощью инфузионной канюли и витреотома.
Зрачковые мембраны. Остатки хруста-ликовых масс, капсульный мешок, ПГМ, воспалительный экссудат, сгустки крови могут принимать участие в формировании зрачковых мембран при афакии. С этим связано большое морфологическое разнообразие пленок в
Рис. 18.14. Витрэктомия при зрачковом блоке, иссечение ПГМ

Рис. 18.15. Рассечение мембраны трансцилиарно
зоне зрачка. Они могут быть в виде плотных толстых фиброзных образований или представлять собой помутневшую ПГМ или заднюю капсулу хрусталика. Мембраны формируются либо после операции, либо в результате травмы.
Тонкие мембраны достаточно легко и просто могут быть разрушены с помощью ИАГ-ла-зера. При более плотных пленках необходимо оперативное вмешательство. Простое рассечение — мембранотомия — может быть проведено как лимбальным подходом, так и через плоскую часть цилиарного тела.
Трансцилиарный подход предпочтительнее в тех случаях, когда требуется не только рассечение, но и иссечение мембраны — мем-
Вмешательства на переднем сегменте 147
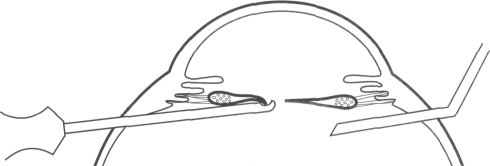

Рис. 18.16. Дальнейшее рассечение мембраны с помощью витреалъных ножниц
Рис. 18.17. Иссечение мембраны витреотомом
бранэктомия [199]. Очень часто удалить мембрану только одним витреотомом не удается. Необходимо предварительно сделать рассечение (рис. 18.15). Края разреза легко засасываются в отверстие витреотома и иссекаются. При очень плотных мембранах следует использовать витреальные ножницы (рис. 18.16). Производя радиальные разрезы мембраны, формируют треугольные лоскуты, которые удаляют витреотомом (рис. 18.17).
Диафрагмальная функция радужки в этих случаях обычно бывает нарушена. Поэтому отверстие в мембране не следует делать слишком большим, чтобы у больных не было ощущения дискомфорта, ослепления и ухудшения зрения. С другой стороны, очень маленькое отверстие затрудняет офтальмоскопию и может зарасти в случае пролиферативных изменений. Оптимальным следует считать отверстие диаметром 4,0-5,0 мм.
Зрачковые мембраны при артифакии.
Рассечение зрачковых пленок на артифакичных глазах можно проводить как лимбальным, так и трансцилиарным подходом (рис. 18.18), а иссечение мембраны менее травматично при подходе через плоскую часть цилиарного тела. Чаще всего эти вмешательства предпринимаются при помутнении задней капсулы хрусталика. При наличии переднекамерных и зрачковых ИОЛ имеется зазор между оптической частью и мембраной, и в этих случаях можно произвести лазерную дисцизию мембраны. При внутрикапсульной фиксации ИОЛ, когда существует плотный контакт задней капсулы с оптической частью, применение ИАГ-лазера может привести к повреждению оптики ИОЛ.

Рис. 18.18. Трансцилиарное рассечение мембраны при артифакии
Кроме того, лазерное рассечение неэффективно при плотных мембранах.
Выпадение стекловидного тела. Если в ходе факоэмульсификации или экстракап-сулярной экстракции катаракты происходит разрыв задней капсулы и СТ выпадает в рану, то витреотом может быть с успехом использован для удаления СТ. Как только обнаружено выпадение СТ, после выведения ядра на операционную рану надо наложить швы. Выпавшее СТ удаляют с помощью губки и ножниц. Между швами в переднюю камеру вводят инфу-зионную канюлю и витреотом и СТ удаляют из передней камеры и из капсульного мешка. С помощью аспирации из капсульного мешка выводят и удаляют оставшиеся хрусталиковые массы (рис. 18.19).
В тех случаях, когда планировалась имплантация ИОЛ в капсульный мешок, она может быть произведена, только если разрыв задней капсулы небольшой и расположен в центре. Нужно, однако, иметь в виду, что это
