
Хирургия трахеи. Перельман М.И
..pdfвызвать ишемический некроз трахеалыюй стенки (Flege, 1967). Для его предупреждения Crosby (1964) сконструировал приспособление, обеспе чивающее раздувание манжетки только на вдохе и спадение на выдохе.
Gibson |
(1967) советует распускать манжетку каждые полчаса, a |
Deverall |
|
(1967) |
—каждый час на 5 минут. Christensen и Duvall |
(1968) |
дополни |
тельно |
рекомендуют менять положение канюли. Gibson |
(1967) |
считает, |
что держать манжетку в раздутом состоянии более 2—3 суток всегда опасно, и после этого срока нужно каждые 1 — 2 суток менять канюли вплоть до обычной канюли без манжетки; возможно также применение канюль с Двумя расположенными рядом и попеременно раздуваемыми манжетками.
Перед каждым распусканием манжетки целесообразно отсосать через нос или рот скопившуюся над канюлей мокроту, а после распускания — отсосать мокроту из трахеи через канюлю.
При рассмотрении осложнений после трахеостомии нужно различать осложнения самой операции и осложнения, вызванные основным заболе ванием. Правда, в ряде случаев такое разграничение провести трудно.
Послеоперационные осложнения, непосредственно связанные с трахеостомией, встречаются в среднем у 10% и бывают причиной смерти у 0,25— 1% больных (Schulthess, 1964; Busch, Loennecken, 1967). McClelland (1965) на материале Оксфордских госпиталей отмечает различные ослож нения после трахеостомии у половины больных. Осложнения чаще бывают после экстренных трахеостомии и длительного оставления канюли. Отме чается также прямая связь осложнений с особенностями выполнения вмешательств и ведением больных после операций.
Целесообразно деление осложнений трахеостомии на три группы: ос ложнения со стороны канюли, со стороны области стомы и трахеи и прочие осложнения.
Основными о с л о ж н е н и я м и с о с т о р о н ы к а н ю л и являются смещение, закупорка и отламывание ео части. Смещение или выпадение канюли из трахеи в претрахеальную клетчатку наблюдается главным об разом в первые дни после операции, когда канал для канюли еще но сфор мировался. Причинами этого осложнения обычно являются низкий кож ный разрез, короткая канюля, отек и гематома в области рашы, кашель, сгибание шеи, а чаще сочетание нескольких таких факторов. Иногда сме щение канюли происходит при попытке ее смены. В результате смещения канюли возникают расстройства дыхания вплоть до случаев смертельной асфиксии. Характерными признаками выхождения конца канюли из тра хеи являются внезапно появившаяся фонация и трудности с проведением катетера Для отсасывания. Коррекция положения канюли должна быть сделана возможно раньше опытным врачом. Слишком длинная канюля может упираться в карину или вдаваться в правый главный бронх.
Закупорка канюли бронхиальным секретом и корками обычно наблю дается у больных с большим количеством вязкой мокроты и недостаточ ным увлажнением. Пробка, как правило, образуется во внутренней трубке или у конца наружной. При этом возникает клапанный механизм, затруд-
132
няющии выдох, и воздух начинает проникать в подкожную клетчатку или в гортань мимо канюли. Как и при смещении канюли, возможно появление фонации при полностью открытой трахеостоме. Лечебная помощь сво дится к замене внутренней трубки или всей канюли с последующими мероприятиями но увлажнению, разжижению и отсасыванию мокроты. При закрытии конца канюли сместившейся надувной манжеткой из пос ледней должен быть выпущен воздух. Затем манжетку следует заменить.
Случаи отламывания частей металлических канюль многократно описа ны в литературе. Н. С. Утешев (1957) сообщил о 4 таких наблюдениях в Институте имени Н. В. Склифосовского в Москве. Чаще отламывались наружные трубки у щитка. Для удаления аспирированных частей трубок иногда требуется нижняя трахеобронхоскония.
К о с л о ж н е н и я м с о с т о р о н ы о б л а с т и с т о м ы и т р а х е и относятся различные воспалительные процессы, кровотечение, трахеомаляция, рубцовый стеноз трахеи, трахео-иищеводный свищ.
«Из воспалительных процессов наибольшее значение имеет острый тра хеит или трахеобронхит, который в случаях нарушения дренажной функ ции трахеобронхиального дерева и систематического отсасывания мокроты клинически констатируется к концу первой недели мосле трахеостомии. Затем острые изменения либо ликвидируются, либо переходят в хрониче ские. Натологоанатомическая картина чаще соответствует ••катаральному, реже гнойному, фибринозно-некротическому или некротическому процес су, который начинает развиваться иногда ужо к концу первых суток после операции и бывает резче выражен в местах давления канюли или ман жетки и раздражения катетером для отсасывания мокроты, особенно у детей. В тяжелых случаях наблюдается резко выраженная интоксика ция, проходимость трахеи ж бронхов бывает нарушена—«оотурирующий трахеобронхит» (Д. А. Арапов, Ю. В. Исаков, 1963). Самой частой пато генной флорой являются стафилококк, сйнегнойная палочка и протеи (Bertoye et al., 1967). У 10% всех умерших после трахеостомии трахео бронхит является основной причиной смерти (Schnlthess, 1964). Профи лактика и лечение трахеобронхита в основном связаны с хорошим под бором канюли, строгим соблюдением асептики, правильным отсасыванием мокроты, тщательным уходом за больными и рациональным применением антибиотиков. Следует, однако, заметить, что предупреягденио трахеоброн хита часто не удается даже при скрупулезном соблюдении всех требо ваний.
У тяжелобольных резко выраженный трахеобронхит приводит к разви тию пневмонии, которая нередко протекает со слабо выраженной клини ческой симптоматикой и выявляется только на рентгенограммах или на секции.
Осложнениями воспалительного характера являются также редко наб людающийся трахеальный перихондрит, разрастание грануляций и поли пов в области стомы, обширное нагноение раны. В случаях обильной ране вой секреции целесообразно раздувание манжетки на канюле для предотвращения аспирации гноя в бронхиальное дерево.
133
Кровотечение после трахеостомии наблюдается в 3—6% случаев. Раз личают ранние и поздние кровотечения, которые могут быть капилляр ными, венозными и артериальными. Ранние кровотечения возникают в первые 1—2 дня после операции, поздние — через 5—20 дней после вмешательства или позже.
Ранние кровотечения из мелких сосудов в большинстве случаев бывают
у тяжелобольных, оперированных при |
низком |
артериальном |
давлении. |
||||||||||||||||
|
|
|
|
|
|
|
|
Во время операции у них |
|
трудно выя |
|||||||||
|
|
|
|
|
|
|
|
вить потенциальные источники кровоте |
|||||||||||
|
|
|
|
|
|
|
|
чения, и после повышения артериально |
|||||||||||
|
|
|
|
|
|
|
|
го давления гемостаз оказывается недо |
|||||||||||
|
|
|
|
|
|
|
|
статочным. Для |
остановки |
кровотече |
|||||||||
|
|
|
|
|
|
|
|
ния необходима |
оперативная |
ревизия |
|||||||||
|
|
|
|
|
|
|
|
области трахеостомы. |
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
Поздние кровотечения, |
как |
правило, |
|||||||||
|
|
|
|
|
|
|
|
являются аррозионными |
и |
представля |
|||||||||
|
|
|
|
|
|
|
|
ют большую опасность для жизни. Они |
|||||||||||
|
|
|
|
|
|
|
|
происходят |
из. плечеголовной |
артерии. |
|||||||||
|
|
|
|
|
|
|
|
дуги аорты, общей сонной артерии, под |
|||||||||||
|
|
|
|
|
|
|
|
ключичной |
артерии, |
нижней |
щитовид |
||||||||
|
|
|
|
|
|
|
|
ной артерии и чаще встречаются в реа |
|||||||||||
|
|
|
|
|
|
|
|
нимационных |
центрах, где |
|
трахеосто- |
||||||||
|
|
|
|
|
|
|
|
мию производят тяжелобольным |
и ши |
||||||||||
|
|
|
|
|
|
|
|
роко |
применяют |
длительную |
искус |
||||||||
|
|
|
|
|
|
|
|
ственную вентиляцию |
легких. По дан |
||||||||||
|
|
|
|
|
|
|
|
ным Castaing, Couraud и соавторов |
|||||||||||
|
|
|
|
|
|
|
|
(1966), в центре дыхательной реанима |
|||||||||||
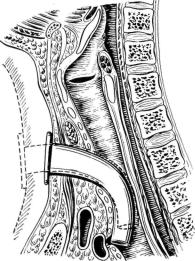
Рис. 59. Некроз вентральной стенки |
ции г. Бордо после |
560 трахеостомии в |
|||||||||||||||||
трахеи вследствие |
давления |
перед |
1963—1966 |
гг. такие |
кровотечения были |
||||||||||||||
него |
конца |
трахеоетомической |
ка |
важнейшими из |
тяжелых |
осложнений и |
|||||||||||||
|
|
|
нюли. |
|
|
|
наблюдались 10 раз (1,78% ) - |
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
В этиологии |
аррозионных |
кровотече |
|||||||||
ний |
имеют |
значение различные |
факторы — давление |
на |
стенку |
трахеи |
|||||||||||||
надувной |
манжетки |
или |
конца |
канюли, |
инфекция, |
гипопротеин- |
|||||||||||||
емия. |
Наиболее |
типичны |
и обычно |
фатальны |
кровотечения |
из пле |
|||||||||||||
чеголовной |
|
артерии |
в |
просвет |
трахеи. |
|
В |
течение |
|
последнего |
|||||||||
десятилетия |
они |
подвергаются |
всестороннему |
|
изучению |
(Kil- |
|||||||||||||
len, Collins, |
|
1965; |
Couzaud, |
Castaing |
et |
al., |
1957; |
Malmejac |
et |
al., |
1967; |
||||||||
Vic-Dnpont, |
|
Monsallier |
et |
al, |
1967; |
Л. |
Г. |
Смирнова, |
1969, и |
др.). |
Аррозия |
||||||||
плечеголовной артерии, как правило, происходит при наличии некроза в области вентральной стенки трахей каудальнее стомы в месте пере крещивания трахеи и артерии (рис. 59). Отверстие в артерии бывает очень небольшим или даже точечным. Ход между просветами трахеи и артерии всегда отграничен от клетчатки средостения. Разлитого медиастииита и кровоизлияния в средостение обычно не наблюдается.
Клиническими предвестниками аррозианного кровотечения из плече-
134
головной артерии иногда бывают кровохарканье, появление алой крови при отсасывании содержимого трахеи, передаточная пульсация канюли. В момент кровотечения возникает кашель и из канюли начинает выбра сываться алая кровь. Она быстро заполняет бронхи, вызывая смерть от асфиксии и коллапса.
До последнего времени аррозионные кровотечения из плечеголовной артерии не удавалось останавливать, и все больные погибали. В 1966— 1967 гг. Castaign, Couraud с соавторами сообщили о 3 операциях при таких кровотечениях, выполненных Couraud с успехом в одном случае. Времен ную остановку кровотечения производят в палате путем интубации трахеи
и |
раздувания |
манжетки |
на уровне предполагаемой |
аррозии. Больного |
||
доставляют |
в |
операционную. Проводят |
реанимационные мероприятия, |
|||
в |
первую |
очередь туалет |
бронхиального |
дерева и |
переливание крови. |
|
Оперативный доступ — шейный разрез по переднему краю одной из гру- дино-ключично-сосковых мышц и срединная стернотомия. При необходи мости перевязывают и рассекают левую плечеголовную вену. Производят ревизию места пересечения плечеголовной артерии с трахеей. В случаях отсутствия между ними сращений отыскивают места близкого контакта
трахеи с другими крупными сосудами. При наличии сращений |
трахеи |
с плечсголовной артерией на последнюю накладывают сосудистые |
зажимы |
по обеим сторонам от места аррозии. Дальнейшая тактика в отношении артерии зависит от локальных изменений и степени компенсации мозго вого кровообращения. Самый простой вариант — отделение артерии от трахеи и наложение сосудистого шва. Однако при обширных некротиче ских изменениях или очень короткой артерии ушивание места аррозии очень ненадежно либо вообще невыполнимо. В подобных ситуациях воз никает вопрос о двойной перевязке и резекции артерии, резекции артерии с наложением анастомоза или об оставлении на трахее перевязанного с двух сторон отрезка артерии и восстановлении кровотока протезиро ванием в относительно асептических условиях. Естественно, что перевязка плечеголовной артерии, резекция артерии с наложением анастомоза или протезирование могут быть осуществлены только при поддержании аде кватного мозгового кровотока. Couraud и соавторы (1967) считают, что длительное прекращение кровотока по плечеголовной артерии допустимо, если уровень давления дистальнее пережатия превышает одну треть нор мального артериального давления. В противном случае перевязка или длительное прекращение кровотока по плечеголовной артерии недопус тимы, и следует восстанавливать кровоток. Применение гипотермии для этих экстренных операций пока считается малоприемлемым; предпочте ние отдается временному шунтированию.
Отверстие в трахее, которое выявляется после отделения сращенной с ней артерии, ушивают. Между трахеей и артерией прокладывают лоскут плевры или лоскут на ножке из грудино-ключично-сосковой мышцы. Сле дует, однако, иметь в виду, что все способы наложения швов и пластики в условиях некроза и инфекции мало надежны и могут закончиться повтор ным аррозионным кровотечением и расхождением швов на трахее.
135
Трахеомаляция после трахеостомии возникает вследствие некроза хря щей трахеи из-за давления канюли или, чаще, надувной манжетки. В таких случаях трахея локально расширяется, и для раздувания манжет ки требуется увеличенное количество воздуха. Перерастяжение манжетки
можно установить на рентгеновских |
снимках (Sjoberg, 1955; |
Grillo, 1969, |
и др.). |
|
|
П р о ч и м и о с л о ж н е н и я м и |
трахеостомии являются |
подкожная и |
модиастинальная эмфизема, пневмоторакс, ателектаз, аспирациопная пневмония.
Эмфизема и пневмоторакс после трахеостомии могут развиться в слу чаях затрудненного дыхания с высоким отрицательным виутригрудным давлением на вдохе или при герметичном ушивании кожной раны вокруг канюли и отсутствии герметизма между канюлей и трахеей. Пневмото ракс чаще встречается у маленьких детей с тонкой медиастиналыюй плев рой, которая легко надрывается. Это осложнение не является редкостью, но без рентгенологического исследования часто не распознается. Возмож но возникновение двустороннего пневмоторакса (В. К. Трутнев, 1954; О. П. Лебедева, 1956).
В патогенезе ателектаза и аспирационной пневмонии существенное зна чение имеют затекание и свертывание в бронхиальном дереве крови во время операции и в ближайшем послеоперационном периоде, а также попадание слюны и пищевых масс в дыхательные пути. Существенную роль в предупреждении этих осложнений может играть раздувание ман жетки на канюле. Sclinlthess (1964) при питании больных через желудоч ный зонд рекомендует специальные меры предосторожности для профи лактики регургнтации пищи вдоль зонда и ее попадания из пищевода в трахею при кашле и отсасывании. Для этого зонд снабжают надувной манжеткой на уровне кардии.
Перед деканюляцией, особенно если применялась канюля с манжеткой, рационально проведение проб-с закрытием и периодическим извлечением канюли, а также трахеоскопии через стому (Pearson, 1969). Последняя иногда позволяет рано распознать стенозы, которые обычно выявляются лишь значительно позже.
>
X
ОКОНЧАТАЯ РЕЗЕКЦИЯ ТРАХЕИ
В клинической практике окончатая резекция является одной из основ ных операций при доброкачественных опухолях трахеи. Эта операция применяется также в тех случаях удалимых первичных и вторичных злокачественных опухолей, когда выполнение циркулярной резекции по каким-либо причинам не представляется возможным. Более редкими и часто сомнительными показаниями к окоичатой резекции являются слу чаи рубцового стеноза трахеи без циркулярных патологических изменений трахеальной стенки, когда после иссечения рубца удается наложить швы в поперечном направлении или вшить жесткую заплату. Другие показа ния к окоичатой резекции (дивертикул трахеи, хондрит, аденома устья трахеалыюго бронха) бывают весьма редко.
Опыт окончатых резекций трахеи в шейном отделе имеют многие отори ноларингологи и хирурги (Р. Я. Третьякова и В. Л. Каневский, 1956; 10. Н. Ефуни, 1957; М. Г. Загарских и Р. И. Паршикова, 1965; А. Е. Кицера, 1966; П. С. Кореньков, 1966; Г. А. Опанащенко, 1966, и др.). В области
грудного отдела трахеи |
опыт применения окончатых резекций |
гораздо |
|||
меньше и, по данным большинства |
производивших эти операции хирур |
||||
гов, |
пока |
исчисляется |
единичными |
наблюдениями (Belsey, 1950; Воп- |
|
niot |
et al., |
1958; Binet |
1960; Narodick et. al., 1964; В. Г. Чешик, |
1968). |
|
Как правило, окончатую резекцию производят после достаточно широ кого обнажения соответствующего отдела трахеи и вскрытия ее просвета для тщательной ревизии пораженного участка. В ряде случаев должна быть сделана биопсия с целью срочного гистологического исследования.
Вскрытие просвета трахеи обычно лучше производить поперечным или косым разрезом перепончатой части, который должен быть сделан чуть каудальнее определяемого или предполагаемого основания опухоли. Вна чале разрез делают остроконечным скальпелем, а затем расширяют нож ницами до 2—3 см. Для облегчения ревизии края разреза растягивают наложенными швами-держалками или введенными в просвет трахеи ту пыми крючками. После осмотра стенку трахеи ощупывают между указа тельным пальцем или мизинцем со стороны ее просвета и большим паль цем со стороны наружиой поверхности. Биопсию делают острым и узким скальпелем, стараясь иссечь небольшой участок в области основания опу холи с захватыванием как опухолевой, так и видимо нормальной ткани стенки трахеи. Кровотечение останавливают электрокоагуляцией.
Во время ревизии просвета трахеи и биопсии тщательно отсасывают мягким катетером слизь, мокроту, кровь. Периодически необходимо прек ращать все манипуляции и закрывать отверстие влажным марлевым тупфором для возобновления прерванной адекватной вентиляции легких.
137
После уточнения патологии и окончательного выбора варианта опера ции принимают решение о методике дальнейшего проведения легочной вентиляции. Из различных способов, описанных ранее, предпочтительно, в зависимости от конкретных условий, выполнять операцию на интубационной оротрахеальной трубке или с системой шунт-дыхания. Первый способ лучше при малых, второй — при больших опухолях. По мере при обретения опыта и совершенствования хирургической техники окончатая резекция трахеи может чаще выполняться на интубационной трубке, ко торую проводят ближе к бифуркации тотчас вслед за иссечением опу холи.
При доброкачественных опухолях пораженный участок трахеи иссека ют скальпелем или ножницами, стараясь сделать резекцию возможно бо лее экономно. Для этого перед иссечением перепончатой части ее растя гивают и проводят разрез ближе к опухоли. У больных со злокачествен ными опухолями их иссечение в пределах видимо здоровых тканей должно быть, естественно, достаточно радикальным. Однако и в этих случаях, если окончатая резекция трахеи предполагается без сложных способов пластики, трудно отказаться от тенденции к максимально возможной эко номии в иссечении трахеальной стенки. Кровотечение из краев разреза трахеи останавливают электрокоагуляцией через пинцет с узкими длин ными браншами.
Малые окончатые дефекты трахеи — если удалено не более 4 хрящей и ширина дефекта менее полуокружности — обычно удается закрыть швами, которые лучше накладывать в косом или поперечном к оси трахеи направлении. При завязывании этих швов важно избежать наложения одного на другой трахеальных хрящей и отсутствия адаптации краев сли зистой оболочки. Линию швов в грудном отделе трахеи целесообразно прикрыть медиастинальной плеврой, которую фиксируют швами или цианакрилатным клеем. Известно также использование для этих целей плев- ро-мышечиого лоскута или подшивания легкого (Nicks, 1956). Примене ние окопчатой резекции трахеи при доброкачественных опухолях иллю стрируют следующие наблюдения.
1. Больной Ш., 39 лет, поступил в Институт хирургии 26/IH 1968 г. с жалобами па затруднение дыхания, приступы удушья, кашель, кровохарканье. Считает себя больным с марта 1967 г., когда внезапно появился кашель с выделением алой крови. Кровохарканье продолжается периодически. Разнилась осиплость голоса. Однажды откашлял кусочек мясистой ткани, после чего почувствовал значительное облегчение дыхания. На рентгенограммах в верхней доле правого легкого обнаружен субсегмептарный ателектаз. На томограммах трахеи и контрастных трахеограммах в средней трети грудного отдела трахеи выявлено новообразование, состоящее как бы из двух округлых долей диаметром около 0,5 см. Ввиду резко затрудненного дыхания боль ного решено оперировать без предварительной трахеоскопии и биопсии.
Операция 3/IV: интубация трахеи однопросветной трубкой с установкой ее конца под голосовыми связками. Основной наркоз фторотаном в потоке закиси азота с, кислородом. Боковая торакотомия справа по четвертому межреберью. Полость плев ры свободна. Перевязана и рассечена дуга непарной вены. Выделены и взяты на держалки правый главный бронх и грудной отдел трахеи. При пальпации в просвете трахеи на уровне рукоятки грудины определяется плотная опухоль. В области опухоли перепончатая часть трахеи довольно прочно сращена с пищеводом. После разделения
138
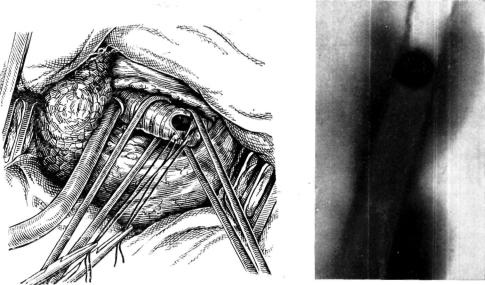
острым путем этих сращений трахея выделена также краниальнее опухоли. Нала жено шунт-дыхание введением армированной трубки Вудбрига в левый главный бронх через отверстие в перепончатой части правого главного бронха. Сделан попе речный разрез перепончатой части трахеи соответственно опухоли. Трахея вскрыта. В ее просвете на правой стенке обнаружена красновато-синюшная гроздевидная опу холь размером 2,5x1,5 см. Сделана окончатая резекция пораженного участка стенки
Рис. 60. Ушивание окончатого дефекта трахеи у |
Рис. 61. |
Прямая |
томограмма |
|
больного Ш., 39 лет. |
трахеи больного |
Ш., 58 |
лет. |
|
|
Опухоль |
грудного |
отдела |
тра |
|
|
хеи. |
|
|
трахеи с частичным иссечением двух трахеальных хрящей. При срочном гистологи ческом исследовании опухоли признаков злокачественного роста по обнаружит. Образовавшийся дефект правой боковой стенки трахеи размером 3,1x2 см ушит в поперечном направлении узловыми швами из хромированного кетгута (рис. 60). При завязывании нитей натяжение незначительное. Трубка системы шунт-дыхания удалена. Отверстие в правом главном бронхе ушито. Линии швов на трахее и бронхе плевризированы. В полость плевры введены два дренажа. Рана грудной стенки за шита.
При гистологическом исследовании установлено, что опухоль является гемангиоперицитомой с инфильтрирующим ростом.
Выписан 7/V 1968 г. Обследован в стационаре в декабре 1969 г.— через I год 8 месяцев после операции. При трахеобронхоскопип в области окончатой резекции трахеи отмечено некоторое нависание и утолщение слизистой оболочки. Практиче ски здоров.
2. Вольной Ш., 58 лет, поступил в Институт хирургии 1/Ш 1967 г. с жалобами на затрудненное дыхание, сухой кашель, одышку при ходьбе, потерю голоса, похуда ние. В мае 1966 1. появилась осиплость голоса, в связи с чем лечился амбулаторно у оториноларинголога. При поступлении состояние средней тяжести. Резко выражена
139
осиплость голоса. Во время разговора усиливается одышка. При кашле ощущает недостаток воздуха, синеет. Приступы кашля часто заканчиваются рвотой. Пальпация шейного отдела трахеи затрудняет дыхание. Вдох со стридорозным оттенком. При аускультации — стенотическое дыхание с массой сухих и влажных хрипов. На томо граммах в прямой и боковой проекциях выявлено округлое новообразование разме-
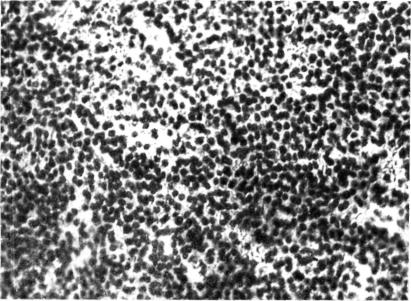
I'IIC. 02. Микрофотографии участка опухоли. Плазмоцитома трахеи. Оккраска гематоксилин-эозином. Х00.
ром 2.5x2,5 см с неровными контурами, располагающееся на правой и передней стенках средней трети грудного отдела трахеи. Просвет трахеи представляется почти, полностью закрытым (рис. 01). При трахеобронхоскопии опухоль бледно-розового цвета, с неровной, легко кровоточащей поверхностью. Сделана биопсия — установ лено наличие ллазмоцитомы трахеи (рис. 02). Рентгенологическое исследование костей конечностей и черепа патологии но выявило. J5 миелограмме 2 плазмоцита на 104) элементов (норма).
Операция 14/111. Под эндотрахеальным наркозом — боковая торакотомия |
справа |
по четвертому межреберью. Легкое антракотпчно, эмфизематозно. Грудной |
отдел |
трахеи выделен от бифуркации до верхней грудной апертуры. Пальпаторно опухоль четко не определяется. Налажена система шунт-дыхания путем введения в левый главный бронх армированной ннтубационной" трубки через отверстие, сделанное в правом бронхе. Для уточнения места расположения опухоли произведена трахеоскохгия на операционном столе. Для этого оротрахеальная трубка удалена. Конец вве денного тубуса бронхоскопа установлен точно над опухолью. Несколько каудальнео тубуса бронхоскопа, который был виден и хорошо прощупывался через перепонча тую часть, последняя продольно рассечена на протяжении 2 см. В просвете трахеи видна опухоль розового цвета размером 3X2,5 см. Основание опухоли располагается
140
главным образом на правой стенке трахеи. Инфильтрации стенок трахеи нет. Слизи стая оболочка вокруг основания опухоли рассечена. Опухоль удалена острым и ту пым путем. Подлежащие хрящи оголены, но не повреждены. Кровотечение останов лено диатермокоагуляцией. Отверстие в перепончатой части трахеи ушито. В подсвязочное пространство вновь введена оротрахеальная интубациоппан трубка. Армиро ванная трубка из просвета левого главного бронха удалена. Отверстие в правом бронхе ушито. Гистологическое исследование удаленной опухоли подтвердило диа- ] ноз плазмоцитомы.
Сразу же после операции у больного восстановился нормальный голос. Дальней шее течение гладкое. Трахеобронхоекопия, произведенная через 15 дней после опера ции, выявила начинающуюся эпителизации) в области удаленной опухоли и незначи тельную отечность слизистой оболочки в окружности. Выписан в удовлетворительном состоянии 5/IV.
В последнем наблюдении описан прием, который может быть полезен для определения места вскрытия трахеи в случаях, когда осмотр и паль пация не позволяют точно локализовать мягкую эндотрахеальную опу холь. Этот прием заключается в замене оротрахеалыюй трубки тубусом бронхоскопа, конец которого под эндоскопическим контролем устанавли вают точно над краниальным полюсом опухоли и легко прощупывают со стороны грудной полости через стенку трахеи.
Применение паллиативной окопчатой резекции трахеи при раке и слу чае противопоказаний к более радикальной операции представлено сле дующим наблюдением.
Вольной Л., 50 лет, поступил в Институт хирургии 24/1 1964 г. с жалобами на одышку, кашель со слизистой мокротой и. кровохарканье. Считает себя больным около года. Лечился без эффекта от ларингита. В анамнезе 3 инфаркта миокарда, из которых последний — в 1963 г. При поступлении дыхание шумное, 24 в минуту. На шее справа от средней линии имеется плотное опухолевидное образование размером 4—ХЗ см, связанное с трахеей и смещающееся с ней при глотании. На ЭКГ — выра женные рубцовые изменения в миокарде. При' рентгенологическом исследовании и ларинготрахеоскопни на правой стенке шейного отдела трахеи выявлено дополни тельное образование с, четкими бугристыми контурами, суживающее просвет на 3/i.
I! связи с. прогрессирующим стенозом трахеи и угрозой асфиксии больной опери рован 5/11. Под масочным наркозом сделана нижняя трахеотомия с вертикальным рассечением 2 хрящей. Обнаружена опухоль трахеи багрового цвета, плотная, па широком основании, размером 3,5x1,5 см. В трахею каудальнее опухоли введена интубационная трубка с надувной манжеткой, налажено тупт-дыхаиие. Срочной биоп сией опухоли установлена адонокарцинома. Вмешательство ограничено окопчатой резекцией пораженного участка трахеи и введением трахеостомической канюли, так как общее состояние больного и состояние сердца делали крайне рискованным выполнение большой радикальной и реконструктивной операции. Послеоперацион ный период без осложнений. Дыхание через трахеостому свободное. 18/111 больной переведен в радиологическую клинику для лучевой терапии.
Большие окончатые дефекты, как правило, невозможно ушить без рез кого сужения или грубой деформации просвета трахеи. Известна лишь одна подобная успешная операция, когда на расширенной трахее был ус пешно ушит в продольном направлении окопчатый дефект размером 5X3 см (К. Карпишппан, Т. Богдан, 1966). Аналогичные трудности бы вают и при попытках закрытия относительно небольших окончатых де фектов у больных, оперируемых по поводу рубцового стеноза трахеи. Во
141
