
Травматология и ортопедия. В трёх томах. Шапошников Ю.Г. / Травматология и ортопедия. Руководство для врачей. Том 2. Шапошников Ю.Г
..pdfДавлением на пальпируемую кость в области анатомической табакерки вправляют вывих с одновременным приданием кисти правильного положения. Следует помнить, что правильность поло жения вправленной ладьевидной кости можно проконтролировать по рентгенограмме, особенно в строго боковой проекции: продольная ось ладьевидной кости с осью лучевой кости образует угол 45° (рис. 7.10). Сустав фиксируют гипсовой лонгетой на 3—4 нед. Тру доспособность восстанавливается через 1—1,5 мес после вправления.
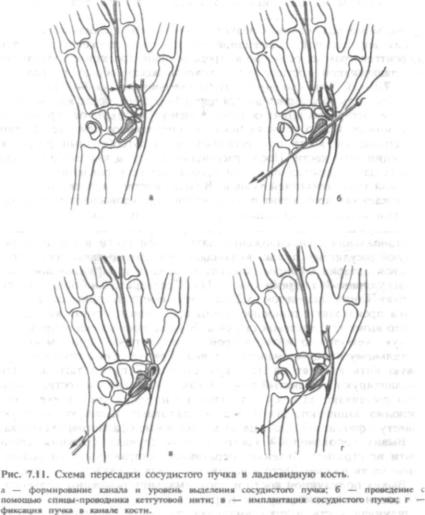
При застарелых вывихах ладьевидной кости закрытое вправление невозможно, в этих случаях показано оперативное лечение. Доступ к ладьевидной кости осуществляют через дугообразный разрез в проекции этой кости. После рассечения капсулы кистевого сустава и подхода к ладьевидной кости производят ее вправление с мини мальной травматизацией тканей. В большинстве случаев при таких повреждениях происходит полное нарушение кровоснабжения ладь евидной кости, что приводит к развитию асептического некроза, а в последующем — деформирующего артроза кистевого сустава. Для восстановления кровоснабжения ладьевидной кости в нее имплан тируют сосудистый пучок, включающий тыльную запястную ветвь лучевой артерии с сопровождающими венами и окружающими периваскулярными тканями (рис. 7.11). Предварительно по оси кости сверлят канал диаметром 3,2—3,6 мм. Имплантацию сосудистого пучка производят с помощью спицы-проводника, острый конец ко торого выводят с локтевой стороны. В ушко проводника заправляют тонкую кетгутовую нить, второй конец которой привязывают к дистальному концу сосудистого пучка. При удалении спицы кетгу товую нить выводят на локтевую сторону и путем тяги за нить имплантируют сосудистый пучок в канал ладьевидной кости. Конец нити прошивают за кожу и завязывают на марлевом шарике. Рану послойно зашивают. На 4 нед накладывают тыльную гипсовую лонгету с фиксацией I пальца до дистально-межфалангового сустава.
Вывих гороховидной кости. В этих случаях функция кисти почти не страдает. Лечение оперативное, направленное на подши вание кости на свое место и наложение швов на связочный аппарат.
Вывих полулунной кости и проксимальной половины ладьевид ной кости (переломовывих де-Кервена). При этом виде повреждения полулунная кость и проксимальная половина ладьевидной кости вывихнуты в ладонную сторону, головчатая кость смещается про ксимально и артикулирует с лучевой костью. По своей сути такое повреждение представляет самостоятельно вправившийся и транс формированный чрезладьевидно-перилунарный вывих кисти.
Вправление производят так же, как и при вывихе полулунной кости, а дальнейшее лечение, как при переломе ладьевидной кости.
Вывих полулунной и ладьевидной .костей. Обе кости смещены в ладонную сторону. Головчатая кость смещается в проксимальном направлении и артикулирует с лучевой костью. Подобное повреж дение является самостоятельно вправившимся трансформированным периладьевидно-лунарным вывихом кисти.
Лечение проводится по аналогии с вывихами полулунной кости.
231
С первых дней после вправления любого вывиха в кистевом суставе назначаютдвижения в суставах пальцев, а после снятия гипсовой лон геты — в кистевом суставе; проводят массаж, парафин-озокеритовые аппликации и другие физиотерапевтические процедуры.
7,3.3. Вывихи пястных костей
Среди вывихов пястных костей преобладают вывихи I пястной кости и редко вывихи II—V пястных костей.
Вывих I пястной кости. При таком вывихе происходит смещение кости в лучевую сторону и проксимально.
232
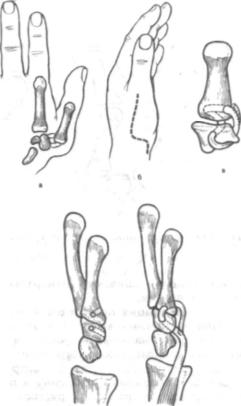
ряс. 7.12. Схема пластики свя зочного аппарата запястно-пяст- 0ОГО сустава I пальца с исполь зованием свободного сухожильно го трансплантата из длинной ла донной мышцы (а—в) и сухожилия короткого разгибателя 1 пальца (г, д).
Клиническая картина поминает таковую при переломе Беннета, харак терно наличие симптома «пружинящей фиксации». Диагноз уточняют рентге
нологически.
Вправление свежего вы виха производят под про водниковой или местной анестезией. Для тяги за I палец используют специ альную фиксирующую гильзу или петлю из бинта. Вытяжение производят медленно по оси I пальца в положении отведения с одновременным давлением на основание I пястной ко сти в направлении, обрат
ном смещению. Гипсовую « повязку накладывают с захватом кистевого сустава от локтя до
головок II—V пястных костей в положении отведения и противо поставления I пальца, который фиксируют с захватом дистальной фаланги на 4 нед. Срок нетрудоспособности 5—6 нед.
При застарелых вывихах или подвывихах I пястной кости за крытая ручная репозиция неэффективна. В этих случаях возникает необходимость оперативного лечения, направленного на устранение деформации в области запястно-пястного сустава, вправление вывиха и стабилизацию сустава.
Сущность операции заключается в открытом вправлении вывиха
ипластике связочного аппарата запястно-пястного сустава. Для этого в I пястной кости на 1 см дистальнсе суставной поверхности
ив трапециевидной кости формируют каналы диаметром 3,0—3,2 мм, через которые проводят сухожильный трансплантат из длинной ла донной мышцы и сшивают концы вместе бок в бок в натяжении, обеспечивающем сохранение пассивных движений (рис. 7.12).
Пластику можно выполнить и за счет короткого разгибателя I пальца, который отсекают от места прикрепления на I пястной Iкости и проводят через сформированные каналы. Конец сухожилия
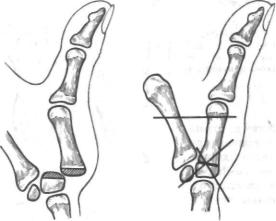
Рис. 7.13. Артродез запястно-пястного сустава I пальца (схема).
при натяжении сшивают с центральным отрезком короткого разги бателя I пальца.
Иммобилизация проводится 4 нед.
При застарелых вывихах и значительном смещении I пястной кости в проксимальном направлении сначала накладывают дистракционный аппарат. После устранения смещения по длине производят открытое вправление вывиха и артродез запястно-пястного сустава I пальца в положении отведения и противопоставления (рис. 7.13). С суставной поверхности I пястной и трапециевидной костей пол ностью удаляют хрящ и субхондральную кость. Остеосинтез осуще ствляют спицами Киршнера.
Гипсовую лонгету накладывают на 4—5 нед.
Вывихи II—V пястных костей. Такие вывихи встречаются редко. Преобладают тыльные вывихи. Для этих повреждений характерно наличие деформации на тыле кисти в области соответствующих запястно-пястных суставов. Диагноз уточняют по рентгенограммам в 2 проекциях. При свежих вывихах производят закрытое вправ ление, а при застарелых — открытое и фиксацию спицами Кирш нера. Иммобилизация гипсовой лонгетой на 4 нед.
7.3.4. Вывихи фаланг пальцев
Среди вывихов фаланг пальцев кисти наиболее частым является вывих I пальца. Различают тыльный и ладонный вывихи.
Тыльный вывих I пальца. Повреждение возникает при разгибательном механизме травмы. Различают полные и неполные вывихи. При тыльном вывихе между костями часто ущемляется сухожилие длинного сгибателя I пальца (осложненный вывих), что затрудняет вправление.
234
Палец укорочен и принимает положение разгибания в пястнофаланговом суставе и сгибания в межфаланговом суставе. На ла донной поверхности удается пальпировать головку I пястной кости. При ущемлении сухожилия длинного сгибателя I пальца основание проксимальной фаланги располагается сбоку от головки пястной кости. Рентгенограммы в 2 проекциях дают полное представление 0 характере вывиха.
Вправление свежего вывиха производят под наркозом, местной или проводниковой анестезией сдвиганием проксимальной фаланги 1 пальца на головку пястной кости при одновременном вытяжении 1ьца по продольной оси и некотором отведении. Тягу за палец
-уществляют с помощью захвата или петли из бинта. Для устраения ущемления сухожилия длинного сгибателя производят поворот 1ьца в локтевую сторону. При этом приеме сухожилие выводится з-за головки пястной кости давлением лучевого отдела основной анги. После вправления вывиха палец сгибают в пястно-фалан- вом суставе и накладывают гипсовую лонгету от локтя до II—V ястно-фалангового сустава и до дистальной фаланги I пальца на
3 нед. Трудоспособность восстанавливается через 4—5 нед.
При неудаче закрытого вправления показано оперативное вметельство. Используют тыльно-лучевой доступ. Рассекают ущеменную капсулу пястно-фалангового сустава и элеватором сдвигают хожилие длинного сгибателя, после этого проксимальная фаланга ~егко вправляется на свое место. Послойно ушивают все анатоми
ческие образования. Гипсовая иммобилизация 3—4 нед. Ладонный вывих I пальца. Этот вид повреждения встречается
при сгибательном механизме травмы. Палец смещается в ладонную орону. Головка I пястной кости пальпируется с тыльной стороны.
Вправление вывиха производят при вытяжении по оси проксиальной фаланги с последующим разгибанием пальца и надавлинием на головку I пястной кости в ладонную сторону. Гипсовую онгету накладывают на 3 нед.
При застарелых вывихах I пальца используют шарнирно-дист- кционный аппарат Волкова—Оганесяна, с помощью которого прозводят дистракцию, вправление вывиха, стабилизацию и разработку ункции сустава.
Вывихи проксимальных фаланг II—V пальцев. Чаще встреча- я тыльные вывихи. Клиническая картина и методика вправления огичны таковым при тыльном вывихе I пальца.
Вывихи средних и дистальных фаланг. Среди подобных вывихов I—V пальцев преобладают тыльные и, реже, боковые. Для I пальца рактерно образование тыльных вывихов дистальной фаланги.
Клиническая картина подобных повреждений зависит от харакера смещения и наличия или отсутствия сопутствующего отрыва хожилия разгибателя от дистальной или средней фаланги. Диагноз
чняют по рентгенограммам в 2 проекциях.
Вправление вывихов производят так же, как вывихов проксиьных фаланг. Гипсовую лонгету накладывают на 3 нед. При евозможности закрытого вправления производят открытое вправ-
235
ление, а при отрыве костного фрагмента с сухожилием разгибателя его подшивают на место трансоссальными швами. Возможно при менение проволочного шва, т. е. в этих случаях лечение проводят по принципам лечения повреждений разгибателей пальцев кисти.
Для вправления застарелых вывихов средних фаланг используют шарнирнодистракционный аппарат Волкова—Оганесяна.
7.4.ПЕРЕЛОМЫ И ПЕРЕЛОМОВЫВИХИ КОСТЕЙ КИСТИ И ПАЛЬЦЕВ
Различают закрытые и открытые переломы костей кисти: переломы трубчатых (фаланги и пястные кости) и губчатых (кости запястья) костей; со смещением и без смещения; неосложненные и осложнен ные (сдавление или повреждение сухожилий, сосудов, нервов); диафизарные и внутрисуставные; по характеру линии излома — косые, поперечные, косопоперечные, оскольчатые, вколоченные, переломовывихи, а по количеству сломанных костей — изолированные и множественные (см. схему). Закрытые переломы костей кисти со ставляют 8,45 %.
С х е м а . Классификаций переломов костей.кисти
7.4.1. Переломы костей запястья
Среди переломов костей запястья переломы ладьевидной кости со ставляют 61—88 %, полулунной — до 12 % и значительно редко встречаются переломы остальных костей запястья.
Рис. 7.14. Виды переломов ладьевидной кости.
а _ горизонтальный косой; б — поперечный; в — вертикальный косой.
Перелом ладьевидной кости. Возникает, как правило, при па дении на вытянутую руку с упором на ладонь, что приводит к переразгибанию в кистевом суставе и наибольшей концентрации нагрузки на ладьевидную кость. Значительно реже встречаются переломы в результате прямой травмы кисти.
Различают внутрисуставные и внесуставные (перелом бугорка) Переломы ладьевидной кости. Внутрисуставные переломы бывают в дистальной, средней (наиболее суженная часть) и проксимальной
третях.
По плоскости излома выделяют переломы косые горизонтальные, поперечные и косые вертикальные (рис. 7.14), что соответствует постулатам Pauwels для шейки бедра и имеет важное значение для прогноза сращения отломков и длительности иммобилизации. На иболее неблагоприятные биомеханические условия для сращения создаются при косых вертикальных переломах.
При переломе ладьевидной кости отмечаются локальная болез ненность, наиболее выраженная в области анатомической табакерки, боли при движениях в кистевом суставе, особенно при разгибании
236 |
237 |
|
в лучевой или локтевой девиации кисти, усиление боли при нагрузке по оси I—II пальцев. Припухлость распространяется на область всего сустава.
Точный диагноз устанавливают на основании рентгенологиче ских данных. Исследование проводят в 3 проекциях: прямой, боковой и обязательно в 3Л проекции. На рентгенограмме в проекции ъ/л отчетливо выявляются весь профиль ладьевидной кости и линия перелома, которая не всегда видна на рентгено граммах в прямой проекции. При рентгенографии в прямой про екции пальцы должны быть сжаты в кулак и произведена мак симальная локтевая девиация кисти, что обеспечивает установку ладьевидной кости почти параллельно плоскости пленки. Если клиническая картина соответствует перелому ладьевидной кости, а рентгенологически он сразу не выявляется, то больному накла дывают гипсовую повязку, а через 14—20 дней проводят повторное рентгенологическое исследование. При наличии перелома ладье видной кости за это время происходит резорбция кости по линии излома и на рентгенограммах будет выявляться щель, что позволит поставить точный диагноз.
Пониженная способность ладьевидной кости к регенерации свя зана с очень малым периостальным покровом и внутрисуставным расположением. Консолидация поврежденной кости происходит толь ко за счет образования эндостальной мозоли, которая формируется из костных балок губчатой кости по ходу врастающих сосудов из одного или обоих фрагментов в зону перелома. Процесс образования эндостальной мозоли протекает медленно, при этом необходимы адекватное кровоснабжение соответствующей зоны и наличие не подвижности отломков кости. При неадекватной иммобилизации в силу биомеханических особенностей кистевого сустава происходят смещения дистального отломка с дистальным рядом костей запястья, а проксимального — с проксимальным рядом. Все это способствует постоянному повреждению врастающих сосудов в зону перелома и извращению процессов костеобразования с последующим несраще нием перелома и образованием ложного сустава.
Свежие и застарелые переломы (до 6 нед после травмы) ладь евидной кости в 90—95 % случаев излечиваются консервативно. Бесподстилочную циркулярную гипсовую повязку накладывают от головок пястных костей до локтевого сустава с обязательным за хватом проксимальной фаланги I пальца, суставы II—V пальцев остаются свободными (рис. 7.15). Кисти придают положение не большого разгибания (до 20—30°) и лучевого отклонения при пе реломах в проксимальной и средней третях, что позволяет наиболее плотно сопоставить отломки. Небольшую локтевую девиацию кисти производят при переломах в дистальной трети. Иммобилизация кисти продолжается 10—12 нед. При переломах бугорка ладьевидной кости иммобилизация составляет 4 нед. После этого срока обязателен рентгенологический контроль; если прослеживается щель между отломками, циркулярную гипсовую повязку накладывают еще на 1—2 мес. Контроль производят через каждый месяц.
238
Рис. 7.15. Правильно наложенная гипсовая по вязка при переломе ладьевидной кости.
а — вид с ладонной стороны; б — вид с тыльной стороны.
При консервативном лечении не обходим постоянный контроль за гип совой повязкой; если она станет сво бодной, производят ее замену.
В течение всего периода иммоби лизации больные занимаются лечеб ной физкультурой для суставов паль цев кисти и локтевого сустава.
После прекращения иммобилиза ции проводят курс восстановительного лечения в течение 4—6 нед.
Несросшиеся переломы и ложные суставы ладьевидной кости. К несросшимся переломам ладьевидной кости относят повреждения с давностью
травмы 3 мес и более. В этих случаях рентгенологически выявляется наличие плоскости перелома, проходящей через всю кость, наличие резорбтивного разряжения губчатой ткани (кистовидные полости) и диастаза между отломками; возможно уплотнение проксимального отломка.
Образование замыкательной пластинки между смежными поверностями отломков ладьевидной кости свидетельствует об образонии ложного сустава. Признаки деформирующего артроза кисте вого сустава появляются, как правило, через 1,5—2 года после травмы, а затем постепенно прогрессируют. В 20—50 % случаев при ложном суставе ладьевидной кости развивается асептический некроз проксимального фрагмента. Первоначальное повышение рентгенологической плотности проксимального отломка является от носительным и обусловлено развитием остеопороза окружающих костей кисти, кровоснабжение которых не нарушено. Параллельно с изменением контрастности отломка довольно быстро исчезают его
балочная структура, и тень становится гомогенной.
Консервативное лечение несросшихся переломов с давностью травмы более 6 мес и ложных суставов неэффективно. Существует большое число методик оперативного лечения подобной патологии. Из них наибольшее распространение получили следующие виды операций (рис. 7.16).
Костная пластика кортикальным трансплантатом. Метод предложен в 1928 г. Adams и Leonard (см. рис. 7.16, а). Показанием к его применению являются несросшиеся переломы и ложные суставы ладьевидной кости в средней и дистальной третях. Наличие асеп тического некроза одного из отломков, малый размер проксимального отломка (Vs и менее), деформирующий артроз кистевого сустава
ужат противопоказаниями к данной операции.
239
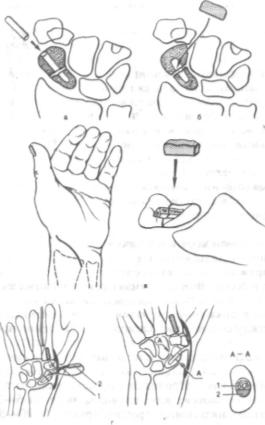
Рис. 7.16. Схема костной пластики ладьевидной кости при несросшихся переломах и ложных суставах.
а — пластика кортикальным трансплантатом по Adams и Leonard; б — пластика губчатым трансплантатом по Matti из тыльного доступа; в — пластика губчатым трансплантатом по Matti—Russc из ладонного доступа; г — несвободная костная пластика ладьевидной кости трансплантатом на сосудистой ножке; 1 — сосудистая ножка, включающая тыльную запястную ветвь лучевой артерии и сопровождающие вены; 2 — трансплантат из основания II пястной кости.
Операцию проводят под проводниковой анестезией через тыльнолучевой доступ на обескровленном операционном поле. Атравматично осуществляют подход к кистевому суставу без пересечения поверхно стных ветвей лучевого нерва. Продольно рассекают капсулу кистевого сустава и находят зону ложного сустава. В область тыльной поверхно сти бугорка ладьевидной кости из дистального фрагмента в прокси мальный через плоскость перелома высверливают канал диаметром 3—4 мм при локтевой девиации кисти и небольшом сгибании в кисте вом суставе. Глубину канала контролируют рентгенологически в 2 про екциях. Сверло не должно полностью проходить через проксимальный отломок. Рубцовую ткань между отломками не удаляют. В сформиро-
240
ванный канал вводят и плотно заклинивают кортикальный аутотрансплантат соответствующего размера, который берут из бугристости большеберцовой кости по обычной методике. После тщательного ге мостаза рану послойно зашивают и на 2 нед накладывают гипсовую лонгету с фиксацией I пальца, а после снятия швов — циркулярную повязку, как при свежих переломах.
Для костной пластики можно использовать губчатый трансплан тат (см. рис. 7.16, б). Операцию также проводят из тыльного доступа. После обнажения места перелома шаровидными и цилиндрическими стоматологическими фрезами готовят ложе для губчатого трансплан тата без повреждения суставной поверхности. Забор губчатого транс плантата производят из дистального метаэпифиза лучевой кости или гребня крыла подвздошной кости. После моделирования и под готовки трансплантата его вводят в подготовленное ложе, как пробку, а кистевой сустав фиксируют двумя спицами Киршнера трансартикулярно. Рану послойно зашивают. Иммобилизацию проводят в течение 3 мес, а при необходимости и дольше.
Костная пластика по Matti—Russe (см. рис. 7.16, в). Эта опе рация получила очень широкое распространение благодаря своей простоте и высокой эффективности. Предложено производить спонгиозную аутопластику зоны ложного сустава ладьевидной кости из ладонного доступа, так как при этом минимально нарушается ее' кровоснабжение. Операцию проводят на обескровленном операци онном поле. Сухожилие лучевого сгибателя кисти отводят в локтевую сторону. Вскрывают капсулу кистевого сустава, производят ревизию и выявляют место перелома. Трансартикулярно стабилизируют ладь евидную кость двумя спицами так, чтобы одна проходила через дистальный, а вторая — через проксимальный фрагмент, минуя зону перелома. В ладьевидной кости формируют паз с помощью фрезы диаметром 3—4 мм, в которой плотно заклинивают транс плантат. Предварительное введение спиц препятствует расклинива нию или незначительному смещению отломков. Рану послойно уши вают. Иммобилизация проводится 8—12 нед. Первый рентгеноло гический контроль и удаление спиц производят через 8 нед.
При наличии асептического некроза проксимального отломка все виды свободной костной пластики противопоказаны из-за неблагопри ятного исхода сращения. В подобных случаях производят реваскуляризацию проксимального отломка в сочетании с костной пластикой.
С основания II пястной кости выделяют несвободный трансплан тат на сосудистой ножке. В состав сосудистой ножки входят тыльная запястная ветвь лучевой артерии и сопровождающие вены. После формирования канала в отломках трансплантат с сосудистым пучком имплантируют в ладьевидную кость и фиксируют (см. рис. 7.16, г). При ладонном доступе в качестве сосудистого пучка используют поверхностную ладонную ветвь лучевой артерии с сопровождающими венами и периваскулярными тканями. Такой сосудистый пучок пе ресаживают в канал только проксимального или дистального отломка (т. е. в отломок, где имеется асептический некроз) после внедрения губчатого трансплантата.
241
