
Остеосинтез. Ткаченко С.С
..pdf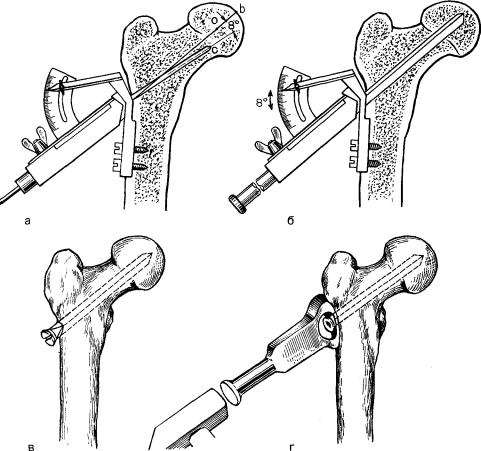
Рис. 45. Методика введения трехлопастного гвоздя с помощью аппарата Демьянова.
|
а — введение спицы; б — вбит гвоздь; |
в — остеосинтез шейки бедра |
трехлопастным |
гвоздем; |
||||||||
|
|
|
|
i —сколачивание отломков импактором после остеосинтеза. |
|
|
|
|||||
ром), что наряду с прочной фикса- |
В в е д е н и е |
г в о з д я |
п о |
ме- |
||||||||
цией |
обеспечивает их сращение. |
|
т о д у А. В. К а п л а н а . Гвоздь вво- |
|||||||||
|
В послеоперационном периоде ко- |
дят с помощью направляющего аппа- |
||||||||||
нечность |
укладывают на |
лечебную |
рата. Применяют общее, местное или |
|||||||||
шину. При достижении прочной фик- |
спинномозговое |
|
обезболивание. |
|||||||||
сации отломков и вколочении |
их, |
Больного укладывают на опера- |
||||||||||
а |
также удовлетворительном общем |
ционный стол. Путем постоянной тя- |
||||||||||
состоянии, больного на 2-е сутки на- |
ги по длине, отведения и внутренней |
|||||||||||
чинают обучать ходить с костылями. |
ротации |
конечности |
осуществляют |
|||||||||
Больному |
не |
разрешают |
садиться |
сопоставление отломков. По наруж- |
||||||||
и |
нагружать |
оперированную |
ногу |
ной поверхности, чуть книзу от боль- |
||||||||
в течение 3 — 4 мес. Сращение отлом- |
шого вертела делают разрез до кости |
|||||||||||
ков |
обычно |
происходит |
в течение |
длиной 10—12 см. В подвертельной |
||||||||
5 — 8 |
мес. Только после |
надежного |
области, |
где |
предполагают |
ввести |
||||||
сращения разрешают ходить без кос- |
гвоздь, просверливают корковый слой |
|||||||||||
тылей. Удаляют гвоздь не ранее, чем |
кости. Аппарат укрепляют с по- |
|||||||||||
через год после операции. |
|
|
мощью 2 |
гвоздей на |
наружной по- |
|||||||
верхности бедренной кости. Под- |
часто |
закрытым |
путем |
остеосинтез |
|||||||||||||||||
вижный штифт направляющего аппа- |
провести бывает невозможно. Чаще |
||||||||||||||||||||
рата фиксируют в прорези аппарата |
применяют для этих целей методику |
||||||||||||||||||||
на уровне предполагаемой линии рас- |
В. А. Полякова. Разрез кожи на- |
||||||||||||||||||||
положения оси шейки бедра. Через |
чинают от передней верхней ости |
||||||||||||||||||||
одно из отверстий подвижного штиф- |
подвздошной |
кости |
и |
направляют |
|||||||||||||||||
та проводят толстую спицу, конец ко- |
вперед и книзу, как бы окаймляя |
||||||||||||||||||||
торой вставляют в отверстие, ранее |
большой вертел. Проникают в про- |
||||||||||||||||||||
просверленное |
|
в |
бедренной |
кости. |
странство |
между |
средней |
|
ягодичной |
||||||||||||
В этом направлении с помощью дре- |
мышцей и |
напрягателем |
широкой |
||||||||||||||||||
ли проводят спицу через шейку в го- |
фасции. Кожный лоскут отсепари- |
||||||||||||||||||||
ловку |
бедра. |
|
Делают |
рентгено- |
руют кверху, и выделяют большой |
||||||||||||||||
граммы в 2 проекциях и определяют |
вертел и площадку над ним. Кресто- |
||||||||||||||||||||
положение спицы. Вносят коррек- |
образным разрезом капсулы вскры- |
||||||||||||||||||||
тивы, |
передвигая |
направляющий |
вают |
тазобедренный |
сустав. |
Место |
|||||||||||||||
штифт, а также выбирая соответ- |
перелома становится доступным для |
||||||||||||||||||||
ствующее отверстие в нем. Опреде- |
осмотра. Зондом определяют необхо- |
||||||||||||||||||||
лив точное положение направляющей |
димую длину гвоздя, намечают на- |
||||||||||||||||||||
спицы, |
удаляют |
спицу, |
введенную |
правление |
|
и |
место |
его |
введения. |
||||||||||||
в кость. После этого новую спицу |
В выбранной |
точке электросверлом |
|||||||||||||||||||
вводят дрелью в намеченном напра- |
перфорируют кортикальный слой ко- |
||||||||||||||||||||
влении. |
|
Правильность |
|
положения |
сти. Проводят тщательную репози- |
||||||||||||||||
спицы проверяют |
рентгенограммами. |
цию отломков. В сделанное отвер- |
|||||||||||||||||||
Направляющий |
аппарат |
удаляют. |
стие |
вставляют |
гвоздь |
(10—11 |
см) |
||||||||||||||
Подбирают |
|
необходимой |
длины |
и осторожными ударами молотка за- |
|||||||||||||||||
гвоздь с продольным каналом в нем. |
бивают его в нужном направлении на |
||||||||||||||||||||
Затем по спице проводят гвоздь. По- |
должную глубину. Рану послойно за- |
||||||||||||||||||||
сле забивания гвоздя спицу удаляют |
шивают. Гипсовую иммобилизацию |
||||||||||||||||||||
и делают контрольные рентгено- |
не применяют. |
|
|
|
|
|
|
||||||||||||||
граммы. |
Рану |
послойно |
зашивают. |
|
|
|
|
|
|
|
|
|
|
|
|||||||
После операции ногу укладывают на |
|
ЛАТЕРАЛЬНЫЕ (ВЕРТЕЛЬНЫЕ) |
|
||||||||||||||||||
лечебную |
шину. |
Подвешивают груз |
|
ПЕРЕЛОМЫ ШЕЙКИ БЕДРА |
|
|
|||||||||||||||
2 — 3 кг на 7—10 дней. При неточном |
|
|
|
|
|
|
|
|
|
|
|
||||||||||
введении гвоздя накладывают на 2 — 3 |
Оперативное |
лечение |
|
применяют |
|||||||||||||||||
мес |
облегченную |
гипсовую повязку. |
у пожилых больных, что избавляет их |
||||||||||||||||||
Ходить больные с помощью косты- |
от длительного постельного режима |
||||||||||||||||||||
лей начинают через 4 нед после опе- |
и позволяет рано активизировать по- |
||||||||||||||||||||
рации. В течение 5 — 6 мес конечность |
страдавших. |
|
|
|
|
|
|
|
|
||||||||||||
не |
разрешают |
нагружать. |
|
|
Проводят |
|
наркоз. |
|
Больного |
||||||||||||
Открытый остеосинтез при перело- |
укладывают |
на ортопедический |
стол. |
||||||||||||||||||
мах |
шейки |
бедра.Метод |
открытого |
К штангам для вытяжения фикси- |
|||||||||||||||||
остеосинтеза |
отломков |
|
шейки |
бедра |
руют стопы. С целью сопоставления |
||||||||||||||||
у нас в стране применяли Б. А. Пет- |
отломков |
конечность |
вытягивают |
по |
|||||||||||||||||
ров, И. Ю. Каем, С. О. Португалов и |
длине, ей придают положение не- |
||||||||||||||||||||
Я. С. Сегалевич, В. А. Поляков и др. |
большого отведения в тазобедренном |
||||||||||||||||||||
Однако имеется точка зрения [Остро- |
суставе и |
незначительной |
внутренней |
||||||||||||||||||
верхое Г. Е., Мовшович И. А., 1972, |
ротации. После определения ориенти- |
||||||||||||||||||||
и др.], что открытый остеосинтез при |
ров через мягкие ткани, скользя по |
||||||||||||||||||||
медиальном |
переломе |
|
бедра |
более |
передней |
поверхности |
шейки |
бедра, |
|||||||||||||
травматичен и опасен, особенно у по- |
вводят ориентирующую спицу. Вы- |
||||||||||||||||||||
жилых людей. Этот метод имеет свои |
полняют рентгенографию в 2 проек- |
||||||||||||||||||||
показания |
к |
применению, особенно |
циях. |
Устанавливают |
направление |
||||||||||||||||
при наличии склерозирующего про- |
для введения гвоздя. Не извлекая |
||||||||||||||||||||
цесса в |
области |
шейки |
бедра, |
когда |
спицы, осуществляют |
хирургический |
|||||||||||||||
фиксации отломков и хорошем общем состоянии на 2-е сутки больного начинают обучать ходить с помощью костылей.
Летальность больных с переломом шейки бедра при консервативном методе составляла около 14%, а при использовании оперативного лечения снизилась до 7 %; при вертельных переломах бедра она составляла 22 — 30 %, при применении
остеосинтеза — уменьшилась до 14 —
БОЛЬШОЙ ВЕРТЕЛ
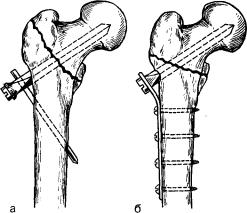
Рис. 46. Остеосинтез вертельных переломов. |
При |
значительном |
смещении |
а— трехлопастным гвоздем с кронштейном; б — фрагментов большого вертела прово- трехлопастным гвоздем с боковой накладкой. дят остеосинтез.
доступ от верхушки большого верте- |
Обезболивание — наркоз. Положе- |
||||||||||
ние больного — на здоровом |
боку. |
||||||||||
ла книзу над бедренной костью дли- |
Разрез длиной 10—12 см наносят над |
||||||||||
ной 10 — 18 см. |
|
|
|
большим вертелом. Обнажают |
место |
||||||
При |
чрезвертельных |
переломах |
перелома, точно устанавливают фраг- |
||||||||
отломки |
скрепляют |
трехлопастным |
мент большого вертела на свое ме- |
||||||||
гвоздем с кронштейном по методике |
сто, после чего фиксируют двумя |
||||||||||
Демьянова |
(рис. 46, а). При осколь- |
длинными винтами. |
|
|
|||||||
чатых, межвертельных переломах от- |
Артродез |
тазобедренного |
сустава. |
||||||||
ломки |
|
фиксируют |
трехлопастным |
При тяжелых односторонних дефор- |
|||||||
гвоздем с дополнительной пластин- |
мирующих |
артрозах, |
особенно |
||||||||
кой (рис. 46,6), закрепленной к бе- |
у мужчин, нередко прибегают к ар- |
||||||||||
дренной кости 4 винтами. |
|
тродезу. Используют фиксатор Тка- |
|||||||||
Для фиксации отломков при вер- |
ченко, показанный на. рис. 47, ко- |
||||||||||
тельных |
|
переломах |
трехлопастной |
торый состоит из штифта (1), кронш- |
|||||||
гвоздь должен быть такой длины, |
тейна (2) и двух гаек (3 и 4). |
|
|||||||||
чтобы он проникал только в шейку |
Винт-штопор применяется 4 раз- |
||||||||||
бедра. |
|
|
|
|
|
|
меров (250, 200, 180, 150 мм), имеет |
||||
Ориентируясь |
на направление |
круглое сечение |
диаметром |
10 мм. |
|||||||
спицы, вбивают гвоздь, сколачивают |
На одном конце штифта имеется глу- |
||||||||||
отломки. При фиксации кронштей- |
бокая нарезка. Второй конец штифта |
||||||||||
ном |
Демьянова |
через |
отверстие |
на протяжении 55 мм имеет диаметр |
|||||||
в гвозде сверлом наносят канал через |
14 мм с нарезкой для гайки. Кронш- |
||||||||||
оба кортикальных слоя в бедренной |
тейн выполнен в виде угольника. На |
||||||||||
кости. |
В |
канал |
вводят |
кронштейн |
одной его стороне располагается не- |
||||||
и закрепляют его винтом. В случае |
сколько удлиненное отверстие для на- |
||||||||||
фиксации |
отломков |
трехлопастным |
резной части штифта; на другой, не- |
||||||||
гвоздем с накладкой после введения |
сколько вогнутой для лучшего приле- |
||||||||||
гвоздя |
|
и |
сколачивания |
отломков |
гания к бедренной кости,— 3 |
отвер- |
|||||
к гвоздю винтом прикрепляют боко- |
стия для винтов. |
|
|
||||||||
вую накладку и фиксируют ее винта- |
М е т о д и к а . |
Проводят |
про- |
||||||||
ми к бедренной кости. Накладывают |
дольный наружный разрез кожи над |
||||||||||
швы на рану, на сутки в нее вводят |
большим вертелом. Последний вме- |
||||||||||
активный дренаж. Конечность поме- |
сте с прикрепляющимися к нему мыш- |
||||||||||
щают на шину. При наличии прочной |
цами временно |
отсекают. Выделяют |
|||||||||
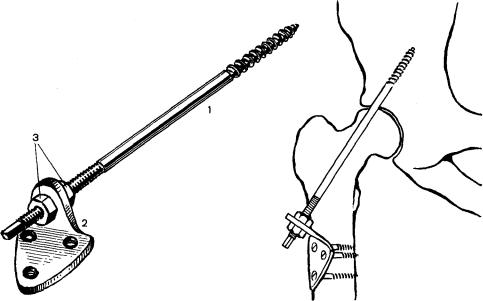
Рис. 47. Фиксатор |
Ткаченко |
для |
артродеза |
Рис. 48. Методика артродеза тазобедренного |
|||||||||
|
тазобедренного |
сустава. |
|
|
|
сустава. |
|
|
|
||||
|
Объяснение в тексте. |
|
|
|
|
|
|
|
|
||||
и вывихивают головку бедра. Прово- |
дренной кости, чем достигают проч- |
||||||||||||
дят экономную резекцию вертлужной |
ную внутреннюю фиксацию костей. |
||||||||||||
впадины и суставного конца бедрен- |
Для устранения возможности вра- |
||||||||||||
ной кости. Суставной конец бедрен- |
щения фиксатора по оси последний |
||||||||||||
ной кости устанавливают в освежен- |
закрепляют |
дополнительно |
второй |
||||||||||
ную вертлужную впадину. Конечно- |
гайкой (рис. 48). |
|
|
|
|
||||||||
сти придают функционально выгод- |
Остеосинтез отломков после меж- |
||||||||||||
ное положение. |
|
|
|
|
вертельной |
остеотомии. |
Применяют |
||||||
Ручным |
сверлом |
диаметром |
наркоз. Больной находится в положе- |
||||||||||
10 мм наносят канал, который про- |
нии на здоровом боку. Делают про- |
||||||||||||
ходит |
через |
вертельную |
область, |
дольный разрез кожи и подлежащих |
|||||||||
шейку и крышу вертлужной впа- |
тканей длиной 15 см. Частично отсе- |
||||||||||||
дины. |
Направление |
канала — снизу |
кают |
мышцы, |
прикрепляющиеся |
||||||||
вверх и спереди назад. Затем сверлом |
к большому вертелу. Пилой Джигли |
||||||||||||
14 мм несколько |
расширяют канал |
делают косую межвертельную остео- |
|||||||||||
в бедренной |
кости. |
Штифт-штопор |
томию. |
Периферический |
отломок |
||||||||
с помощью ключа ввинчивают в под- |
смещают кнутри под головку бедра. |
||||||||||||
вздошную кость. На нижний конец |
Отломки фиксируют пластинкой Тка- |
||||||||||||
штифта своим удлиненным отвер- |
ченко. Перед введением в кость пла- |
||||||||||||
стием |
надевают кронштейн. |
Второй, |
стинку |
изгибают под |
необходимым |
||||||||
несколько |
изогнутой, |
стороной |
углом. В центральном отломке пло- |
||||||||||
кронштейн прикладывают к наруж- |
ским |
долотом |
проделывают |
канал |
|||||||||
ной |
поверхности |
бедренной |
кости |
для пластинки. Над большим верте- |
|||||||||
и скрепляют винтами. На выступаю- |
лом вводят в пластинку винт. Уста- |
||||||||||||
щий из кронштейна конец штифта на- |
навливают пластинку на перифериче- |
||||||||||||
винчивают гайку |
и |
осуществляют |
ском отломке и контрактором осу- |
||||||||||
сдавление раневых поверхностей впа- |
ществляют сдавление отломков. К пе- |
||||||||||||
дины |
и проксимального |
конца бе- |
риферическому |
отломку |
пластинку |
||||||||
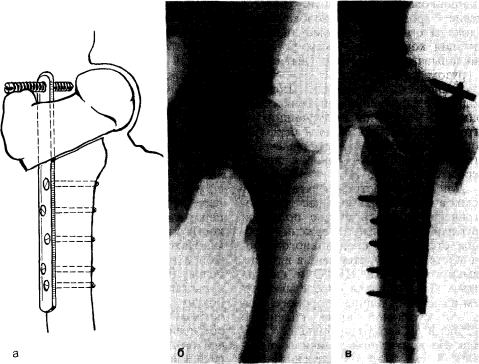
Рис. 49. Остеосинтез отломков после межвертельной остеотомии. |
|
а — схема остеосинтеза пластинкой; б — артроз тазобедренного сустава; в — после операции. |
|
фиксируют винтами (рис. 49). |
стоянии (шок, кровопотеря и др.). |
Вводят дренаж. Послойно зашивают |
Операцию проводят только после |
рану. Гипсовую иммобилизацию |
нормализации общего состояния |
не применяют. Временно наклады- |
больного. Противопоказаниями к вы- |
вают гипсовый «сапожок» с пеполнению вмешательства являются
рекладиной. «Сапожок» разрезают |
ссадины или гнойничковые заболева- |
по длине. Со 2-го дня после опе- |
ния кожи, а также наличие острых |
рации больным разрешают ходить |
воспалительных заболеваний органов |
спомощью костылей. Сращение дыхания, мочевых путей и др. При
отломков |
происходит |
через 3 — |
открытых переломах в случае отсут- |
|||||||
4 мес. |
|
|
|
ствия местных и общих противопока- |
||||||
ДИАФИЗ БЕДРЕННОЙ КОСТИ |
заний |
остеосинтез |
проводят |
после |
||||||
первичной хирургической обработки |
||||||||||
Интрамедуллярный |
металлоостео- |
|||||||||
раны. |
Некоторые |
травматологи это |
||||||||
синтез. Показания. Метод |
успешно |
делают после заживления раны. При |
||||||||
применяют |
для фиксации |
отломков |
закрытых |
переломах |
оперативное |
|||||
при поперечных, косых или близких |
вмешательство выполняют в |
первые |
||||||||
к ним переломах на протяжении верх- |
3 — 7 дней. |
|
|
|
|
|||||
ней и средней трети диафиза бедра, |
Подготовка к операции. Интраме- |
|||||||||
когда периферический отломок имеет |
дуллярный |
остеосинтез |
не является |
|||||||
длину не менее 15 см. В этих случаях |
срочным |
оперативным |
вмешатель- |
|||||||
представляется возможным |
получить |
ством, а поэтому его проводят после |
||||||||
надежную фиксацию отломков. |
обследования пострадавшего и со- |
|||||||||
Противопоказания. |
Не |
следует |
ответствующей подготовки. При на- |
|||||||
оперировать больных в тяжелом со- |
личии шока проводят комплекс про- |
|||||||||
тивошоковых |
мероприятий |
(воспол- |
проводнику. Проводят наркоз. Боль- |
||||||||||||||
нение |
кровопотери, |
новокаиновые |
ной находится в положении на здоро- |
||||||||||||||
блокады области перелома, иммоби- |
вом боку. После подготовки опера- |
||||||||||||||||
лизация конечности). Всем больным |
ционного поля осуществляют на- |
||||||||||||||||
накладывают |
скелетное |
|
вытяжение |
ружный хирургический |
доступ. При |
||||||||||||
с грузом 8 — 10 кг. |
|
|
|
|
|
переломах бедра в средней трети |
|||||||||||
Техническое оснащение. Для вы- |
предпочтительнее |
передненаружный |
|||||||||||||||
полнения |
операции |
внутрикостной |
разрез, позволяющий по межмышеч- |
||||||||||||||
фиксации необходим следующий ин- |
ному пространству выйти на область |
||||||||||||||||
струментарий: трехгранный |
перфора- |
перелома без кровопотери, а в верх- |
|||||||||||||||
тор, насадка, крючок для извлечения |
ней и нижней трети — наружный до- |
||||||||||||||||
стержня, однозубые крючки, косто- |
ступ. |
|
|
|
|
|
|
|
|||||||||
держатель, |
шило. |
|
|
|
|
|
|
П е р е д н е н а р у ж н ы й |
|
д о - |
|||||||
Для внутрикостной фиксации от- |
ступ . Кожу и собственную фасцию |
||||||||||||||||
ломков бедра наибольшее распро- |
рассекают по |
линии, |
соединяющей |
||||||||||||||
странение у нас в стране получили |
передневерхнюю |
ость |
подвздошной |
||||||||||||||
круглый сплошный стержень Дуб- |
кости с наружным краем надколенни- |
||||||||||||||||
рова, стержень из специального набо- |
ка. Находят промежуток между пря- |
||||||||||||||||
ра «Остеосинтез», стержень в виде не- |
мой и наружной широкой мышцами |
||||||||||||||||
замкнутой трубки ЦИТО и гвоздь- |
бедра. Тупым |
путем |
их |
разделяют |
|||||||||||||
штык. Длину гвоздя определяют пу- |
и растягивают. Промежуточную ши- |
||||||||||||||||
тем измерения длины здорового бед- |
рокую мышцу бедра разделяют- |
||||||||||||||||
ра от суставной щели коленного |
острым путем до кости. Этот разрез |
||||||||||||||||
сустава и до верхушки большого вер- |
обеспечивает хороший доступ к сред- |
||||||||||||||||
тела. Из полученной величины вычи- |
ней трети бедра. При необходимости |
||||||||||||||||
тают 4 см. Для определения тол- |
расширить доступ кверху собствен- |
||||||||||||||||
щины гвоздя измеряют самую узкую |
ную фасцию рассекают снизу вверх |
||||||||||||||||
часть |
костномозговой |
полости |
(на |
и входят в промежуток между порт- |
|||||||||||||
рентгенограммах), |
из |
полученной |
няжной мышцей и напрягателем ши- |
||||||||||||||
цифры вычитают 2 — 3 мм (поправка |
рокой фасции. Прямую мышцу бедра |
||||||||||||||||
на увеличение рентгеновского изобра- |
и |
портняжную |
мышцу |
отодвигают |
|||||||||||||
жения). Гвоздь должен быть тоньше |
крючками кнутри, напрягатель широ- |
||||||||||||||||
костномозговой полости на 1 мм. |
кой фасции — кнаружи (рис. 50, а). |
||||||||||||||||
Существуют два основных метода |
|
Н а р у ж н ы й |
д о с т у п . |
Кожу |
|||||||||||||
введения гвоздя: закрытый и откры- |
разрезают по |
линии, |
соединяющей |
||||||||||||||
тый. При закрытом методе на орто- |
вершину большого вертела и на- |
||||||||||||||||
педическом |
столе |
под |
контролем |
ружный надмыщелок бедренной ко- |
|||||||||||||
рентгеновского аппарата через разрез |
сти. |
Подвздошнобольшеберцовый |
|||||||||||||||
над большим вертелом в цен- |
тракт рассекают в том же направле- |
||||||||||||||||
тральный и |
периферический |
отломки |
нии. Наружную широкую мышцу бе- |
||||||||||||||
проводят проводник, а затем по нему |
дра и лежащую на ней промежуточ- |
||||||||||||||||
вводят гвоздь. Место перелома не |
ную широкую мышцу разделяют по |
||||||||||||||||
обнажают, поэтому метод малотрав- |
ходу волокон вплоть до кости или |
||||||||||||||||
матичен. Однако он трудоемок: необ- |
рассекают по линии разреза кожи. |
||||||||||||||||
ходимо располагать двумя рентгенов- |
Края |
раны |
растягивают |
крючками |
|||||||||||||
скими |
аппаратами, |
ортопедическим |
и |
обнажают наружную |
поверхность |
||||||||||||
столом. Во время операции больной, |
бедренной кости |
(рис. 50, б, в). |
|
|
|||||||||||||
хирург |
и |
персонал |
подвергаются |
|
Д о с т у п |
к |
о б л а с т и |
б о л ь - |
|||||||||
рентгеновскому облучению. |
|
|
ш о г о |
в е р т е л а . Разрез кожи |
де- |
||||||||||||
В СССР |
получил распространение |
лают |
таким |
образом, |
чтобы |
^з |
|||||||||||
открытый |
|
метод |
введения |
гвоздя, |
длины его располагалась на большом |
||||||||||||
при котором обнажают место пере- |
вертеле, а 2/з — в |
мягких |
тканях |
над |
|||||||||||||
лома. Гвоздь может быть введен |
ним. После рассечения кожи, подкож- |
||||||||||||||||
прямым, |
ретроградным |
путем и |
по |
ной клетчатки и расслоения большой |
|||||||||||||
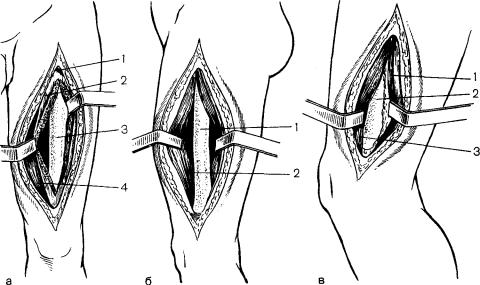
Рис. 50. Хирургические доступы к диафизу бедра.
а — передненаружный: |
1 — сосуды |
в |
наружной широкой |
мышце |
бедра, |
2 — промежуточная |
широкая |
||||||||||||
мышца |
бедра, |
3 —бедренная кость, |
4 — прямая |
мышца |
бедра; |
б —наружный |
доступ в |
средней |
|||||||||||
трети |
бедра: |
1 — бедренная кость, |
2 — рассеченная наружная широкая |
мышца |
бедра; |
в — наружный |
|||||||||||||
доступ |
в |
нижней трети |
бедра: |
1 — двуглавая |
мышца |
бедра, |
|
2 —бедренная |
кость, |
3 — наружная |
|||||||||
|
|
|
|
|
|
|
широкая мышца бедра. |
|
|
|
|
|
|
|
|
|
|||
ягодичной мышцы выходят на сред- |
штифта |
должен |
на |
1 — 1,5 |
см вы- |
||||||||||||||
нюю ягодичную мышцу. Последнюю |
стоять над верхушкой большого вер- |
||||||||||||||||||
рассекают |
продольным |
разрезом. |
тела. |
|
|
|
|
|
|
|
|
|
|||||||
Под рассеченной мышцей становится |
Ретроградное |
введение |
штифта. |
||||||||||||||||
видна bursa trochanterica. Это и |
При |
ретроградном |
введении |
штифт |
|||||||||||||||
является |
местом |
для |
введения |
гвоз- |
вначале |
вбивают |
в |
костномозговую |
|||||||||||
дя (forssa trochanterica). Обнажают |
полость центрального |
отломка таким |
|||||||||||||||||
центральный и периферический от- |
образом, чтобы его конец выстоял |
||||||||||||||||||
ломки, которые удерживают одно- |
под кожей над большим вертелом |
||||||||||||||||||
зубыми крючками. При прямом вве- |
(рис. 51,6, 1, 2). После разреза тканей |
||||||||||||||||||
дении гвоздя над большим вертелом |
над концом штифта в вертельной |
||||||||||||||||||
проводят |
второй |
разрез длиной 7 — |
области |
|
его |
пробивают |
дальше, |
||||||||||||
10 см. Перфоратором в области вер- |
чтобы из конца центрального отлом- |
||||||||||||||||||
тельной |
ямки |
наносят |
|
отверстие |
ка конец штифта выстоял на 1 см |
||||||||||||||
в костномозговую полость централь- |
(см. рис. 51,6,3). Отломки сопоста- |
||||||||||||||||||
ного |
отломка (рис. |
51, а, |
|
1), |
после |
вляют, и штифт забивают в перифе- |
|||||||||||||
этого вбивают штифт в центральный |
рический отломок (см. рис. 51,6, 4). |
||||||||||||||||||
отломок так, чтобы он выстоял из |
Введение |
штифта |
по |
проводнику. |
|||||||||||||||
конца его на 1 см (см. рис. 51, а, 2). |
Используют |
гвоздь |
и специальный |
||||||||||||||||
Отломки сопоставляют, и конец вы- |
проводник |
из |
набора |
«Остеосинтез». |
|||||||||||||||
стоящей |
части |
штифта |
|
внедряют |
Вместо штифта, как это делают при |
||||||||||||||
в костномозговую полость перифери- |
ретроградном |
его |
введении, |
вводят |
|||||||||||||||
ческого |
отломка. Штифт |
|
забивают |
проводник, |
который |
своим |
концом |
||||||||||||
в периферический |
отломок |
таким |
выстоит в разрез над вертельной |
||||||||||||||||
образом, чтобы отломки находились |
областью. На проводник нанизывают |
||||||||||||||||||
в тесном контакте и были точно со- |
штифт и молотком забивают в кост- |
||||||||||||||||||
поставлены (см. рис. 51, а, 3). Конец |
номозговую |
|
полость |
центрального |
|||||||||||||||
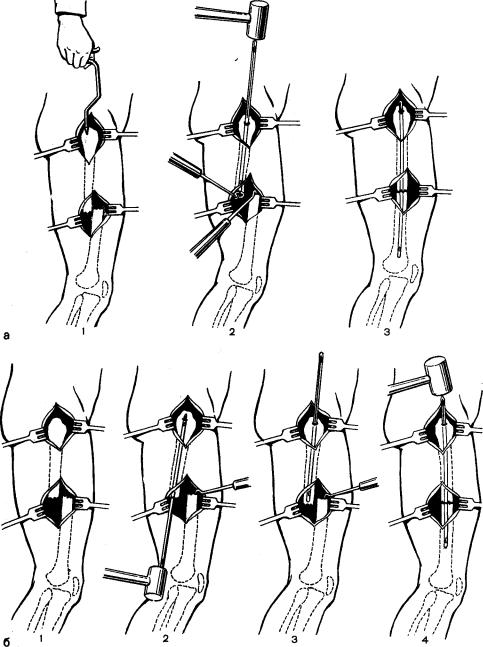
Рис. 51. Методика остеосинтеза отломков бедра.
Объяснение в тексте.
|
|
|
живания отломков, операцию закан- |
|||||||
|
|
|
чивают наложением гипсовой коксит- |
|||||||
|
|
|
ной повязки на срок, необходимый |
|||||||
|
|
|
для сращения отломков (3—4 мес). |
|||||||
|
|
|
Ошибки. При внутрикостной фик- |
|||||||
|
|
|
сации отломков встречаются ошибки |
|||||||
|
|
|
технического |
|
порядка, |
связанные |
||||
|
|
|
с использованием некачественных ме- |
|||||||
|
|
|
таллических конструкций и непра- |
|||||||
|
|
|
вильным их подбором, непра- |
|||||||
|
|
|
вильным |
выполнением |
операции |
|||||
|
|
|
и производством оперативного вме- |
|||||||
|
|
|
шательства не по показаниям. |
|
||||||
|
|
|
Н е п р а в и л ь н ы й |
|
выбо р |
|||||
|
|
|
с т е р ж н я по |
р а з м е р а м . При- |
||||||
|
|
|
менение длинного стержня сопрово- |
|||||||
|
|
|
ждается проникновением его в ко- |
|||||||
|
|
|
ленный сустав, |
короткого — не обес- |
||||||
|
|
|
печивает достаточной фиксации от- |
|||||||
|
|
|
ломков и часто является причиной |
|||||||
|
|
|
несращения отломков. При наличии |
|||||||
|
|
|
даже незначительной подвижности на |
|||||||
|
|
|
месте перелома после |
остеосинтеза, |
||||||
|
|
|
особенно при развитии ложного су- |
|||||||
|
|
|
става, часто в результате утомления |
|||||||
|
|
|
металла происходит перелом стерж- |
|||||||
|
|
|
ня. Введение большего по размеру |
|||||||
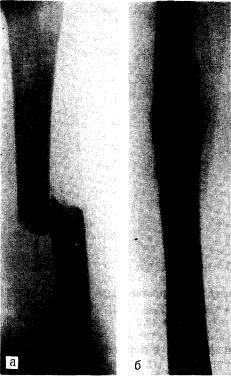
Рис. 52. Остеосинтез отломков при переломе |
стержня, чем это нужно, часто приво- |
|||||||||
|
бедра штифтом. |
дит или к его заклиниванию в кост- |
||||||||
а — до операции; б — после операции. |
номозговой полости, или к образова- |
|||||||||
отломка, чтобы его конец выстоял на |
нию трещин |
в |
отломке. |
|
|
|
||||
О ш и б к и |
п р и |
|
в в е д е н и и |
|||||||
1 см. После этого проводник уда- |
с т е р ж н я . При введении |
стержня |
||||||||
ляют, |
отломки |
сопоставляют, |
со стороны большого вертела может |
|||||||
и гвоздь вбивают в периферический |
встретиться осложнение, когда де- |
|||||||||
отломок. Необходимо следить, чтобы |
лают перфоратором канал в вертель- |
|||||||||
не произошло заклинивания провод- |
ной области не в правильном напра- |
|||||||||
ника штифтом. |
|
влении. |
|
|
|
|
|
|
|
|
Во всех случаях при введении |
Осложнения. |
Наиболее |
частыми |
|||||||
штифта в |
периферический отломок |
из них являются кровопотеря, шок, |
||||||||
надо создавать противоупор; если |
нагноение, жировая эмболия, ложные |
|||||||||
образуется |
диастаз, |
его устраняют |
суставы |
и |
неправильно |
сросшиеся |
||||
ударами рукой по пятке при разогну- |
переломы. |
|
|
|
|
|
|
|||
той ноге или по коленному суставу |
К р о в о п о т е р я . |
Известно, |
что |
|||||||
после его |
сгибания. |
|
даже при закрытом переломе бедра |
|||||||
Если удается хорошо сопоставить |
в гематому |
изливается |
до |
1500 — |
||||||
и прочно фиксировать отломки (рис. |
1700 мл |
крови. |
Перед оперативным |
|||||||
52), конечность укладывают на лечеб- |
вмешательством должна быть во- |
|||||||||
ную шину. Уже через 2 — 3 дня после |
сполнена кровопотеря, а во время |
|||||||||
операции, при отсутствии противопо- |
операции |
необходимо |
проводить |
|||||||
казаний, больному разрешают ходить |
тщательный гемостаз и при надобно- |
|||||||||
с помощью костылей. Когда на опе- |
сти возмещать |
кровопотерю. |
|
|||||||
рационном столе введением штифта |
Шок . При открытых (огне- |
|||||||||
не удается получить полного обездви- |
стрельных и |
неогнестрельных) |
пере- |
|||||||
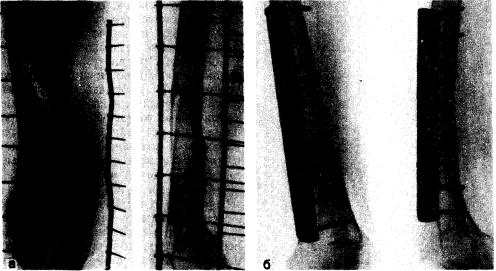
Рис. 53. Остеосинтез отломков пластинкой Ткаченко при переломе бедра в нижней трети, а — перелом бедра; б — отломки фиксированы пластинкой.
ломах у значительной части пострадиафизарных переломах, когда перидавших имеет место это осложнение; ферический отломок имеет длину мепри закрытых переломах оно встренее 15 см. Делают разрез кожи дли-
чается реже. Больным с переломами |
ной 20 см по наружной поверхности |
|||||||||
бедра всегда нужно проводить пре- |
бедра. Отломки обнажают и сопоста- |
|||||||||
вентивную |
противошоковую |
тера- |
вляют. Периферический заостренный |
|||||||
пию, а при наличии шока — энергич- |
конец пластинки внедряют в расши- |
|||||||||
ное его лечение. |
|
|
|
|
ряющуюся |
метафизарную |
часть по |
|||
Ж и р о в а я |
э м б о л и я . |
По |
наружной поверхности бедра и фик- |
|||||||
данным Я. Г. Дуброва (1961), на 2110 |
сируют винтами (рис. 53). После это- |
|||||||||
операций |
внутрикостной |
фиксации |
го сдавливают отломки контракто- |
|||||||
летальный исход от этого осложне- |
ром. На одной половине пластинка |
|||||||||
ния отмечен у 7 больных (0,3 %). Ос- |
имеет 4 |
|
продольных |
отверстия, |
||||||
новными мерами профилактики жи- |
винты вводят непосредственно через |
|||||||||
ровой эмболии |
являются |
проведение |
проксимальную часть отверстия. Ес- |
|||||||
атравматично |
всех |
манипуляций |
ли отломки |
фиксированы |
прочно, |
|||||
и самого оперативного вмешатель- |
гипсовую |
повязку не накладывают, |
||||||||
ства; надежное обездвиживание от- |
больным разрешают ходить с по- |
|||||||||
ломков от момента оказания первой |
мощью костылей на 2-й день после |
|||||||||
помощи и при проведении последую- |
операции. |
Конструкция пластинки |
||||||||
щего лечения; |
постоянный контроль |
препятствует |
образованию |
диастаза |
||||||
за свертывающей |
системой |
крови |
между отломками, а наличие про- |
|||||||
и проведение мероприятий по ее кор- |
дольных пазов позволяет рано начать |
|||||||||
рекции; превентивная терапия с при- |
нагрузку на конечность, что способ- |
|||||||||
менением липостабила, а также кон- |
ствует сближению отломков в про- |
|||||||||
трикала, трасилола |
и |
др. |
|
|
цессе лечения и позволяет использо- |
|||||
Остеосинтез |
пластинкой. |
Метод |
вать раннюю ходьбу для успешной |
|||||||
применяют при «низких» и «высоких» |
реабилитации пострадавшего. |
|||||||||
