
- •Первичная глаукома. Вторичная глаукома.
- •Список условных сокращений
- •Предисловие
- •Методические указания
- •1. Понятие глаукомы
- •2. Анатомия дренажной системы глаза и гидродинамика глаза
- •2.1.Водянистая влага
- •2.2. Камеры глаза
- •2.2.1. Передняя камера
- •2.2.2. Задняя камера
- •2.2.4. Увеосклеральный путь оттока водянистой влаги
- •3.1. Клинические формы
- •1. Врожденные глаукомы
- •2. Первичные открытоугольные глаукомы
- •3. Первичные закрытоугольные глаукомы
- •4. Вторичные глаукомы
- •3.2. Стадии глаукомы
- •3.3. Уровень внутриглазного давления
- •3.4. Динамика глаукомного процесса
- •Диагностика глаукомы
- •4.4. Гониоскопия
- •5. Глаукома у детей
- •6. Первичная открытоугольная глаукоиа
- •6.2. Этиология
- •6.3. Этиопатогенетические звенья
- •6.4. Патогенез глаукоматозных повреждений
- •6.5. Клиника
- •6.6. Гидродинамика глаза
- •6.7. Течение поуг
- •6.8. Псевдоэксфолиативная глаукома
- •6.9. Пигментная глаукома
- •6.10. Глаукома нормального давления
- •7. Первичная закрытоугольная глаукома (пзуг)
- •Лечение глаукомы
- •8.1. Медикаментозное лечение глаукомы
- •I. Препараты, улучшающие отток внутриглазной жидкости
- •2. Группа α1-адреноблокаторы (селективные)
- •3. Группа α- и в-адреноблокаторы
- •8.3. Нейропротекция при глаукоме
- •1. Блокаторы кальциевых каналов
- •2. Ферментные антиоксиданты
- •3. Неферментные антиоксиданты
- •4. Нейропептиды
- •8.4.Критерии эффективности лечения
- •Лечение детей с врожденной глаукомой.
- •9. Лазерное лечение глаукомы
- •10. Хирургическое лечение глаукомы
- •10.1. Показания к хирургическому лечению
- •10.2. История вопроса
- •10.3.2. Непроникающая глубокая склерэктомия
- •10.4. Хирургическое лечение пзоуг
- •10.5. Операции при врожденной глаукоме
- •Ситуационные задачи по теме патология офтальмотонуса
- •Заключение
- •Рекомендуемая литература
10.3.2. Непроникающая глубокая склерэктомия
Техника операции
В процессе выполнения операции удаляют глубокий слой корнеосклеральных тканей и наружную стенку шлеммова канала под поверхностным склеральным лоскутом. Также удаляется эпителиальный слой внутренней стенки шлеммова канала и передние отделы десцеметовой мембраны. Фильтрация осуществляется сквозь поры оставшейся трабекулярной сети и десцеметову мембрану. После репозиции поверхностного лоскута под эписклеральным лоскутом формируется «склеральное озеро» (рис.16). Вариантами операции может быть использование дренажей с размещением их под склеральным лоскутом.

Рисунок 16. Схема оттока водянистой влаги после НГСЭ
Показания:
Первичная открытоугольная глаукома у пациентов с давлением цели более 20 мм рт.ст., которого не удается достичь медикаментозными средствами.
Преимущества:
более низкий, относительно трабекулоэктомии, уровень интра- и постоперационных осложнений;
возможность восстановления оттока внутриглазной жидкости по естественным путям при вискоканалостомии.
Недостатки:
гипотензивный эффект уступает таковому при трабекулоэктомии (в среднем на 2-4 мм рт.ст.);
техническая сложность, требующая более высокой квалификации хирурга;
возможность развития эписклерального фиброза, приводящего к неудовлетворительному эффекту.
Осложнения:
интраоперационные: гифема, микроперфорация трабекулы со вставлением радужки или без него;
послеоперационные: отслойка сосудистой оболочки, эписклеральный/конъюнктивальный фиброз (для профилактики развития данного осложнения могут применяться варианты операций с использоваением различных дренажей либо препаратов цитостатического ряда);
повторное повышение ВГД или недостаточный гипотензивный эффект.
10.4. Хирургическое лечение пзоуг
Показания к хирургическому лечению:
некомпенсированное внутриглазное давление при остром приступе закрытоугольной глаукомы;
хроническая закрытоугольная глаукома в межприступном периоде;
измельчение передней камеры при «ползучей» закрытоугольной глаукоме;
витрео-хрусталиковый блок.
10.4.1. Иридэктомия
Обработка операционного поля осуществляется 1% спиртовым раствором хлоргексидина – двухкратная обработка кожи. Конъюнктивальную полость промывают 0,9% раствором хлористого натрия, инстиллируют 2 капли антибиотика.
Техника операции. В настоящее время применяется субсклеральная иридэктомия ab externo. Конъюнктива рассекается по лимбу в меридиане 10-2 часа, отсепаровывается от лимба на 5 мм, выкраивается поверхностный лоскут склеры треугольной формы основанием к лимбу высотой 4 мм, основанием 4 мм. Лоскут склеры у вершины ? толщины, к лимбу углубляется до базальной мембраны. До вхождения в переднюю камеру целесообразно провести окончательный гемостаз. На вершину склерального лоскута накладывается предварительный шелковый шов 8-0. Переднюю камеру вскрывают металлическим или алмазным лезвием (длина разреза 3 мм, область разреза 12-2 часа для правого глаза, 10-12 часов левого глаза). Выпавший корень радужной оболочки захватывают пинцетом и отсекают склеральными ножницами ближе к склеральной губе (бранши параллельны лимбу). Если радужная оболочка не выпадает, то можно спровоцировать это легким нажатием склеральной губы раны. Для заправления радужки в переднюю камеру, если она не заправилась сама, легким надавливанием на склеральную губу производят незначительное опорожнение передней камеры, после чего радужка вправляется сама или вследствие осторожного поглаживания по роговице. Завязывают предварительный шов на склере. Конъюнктиву у лимба натягивают и фиксируют узловыми шелковыми швами 8-0 или термокаутером. Под конъюнктиву вводят 0,5 мл антибиотика и 2 мг дексазона.
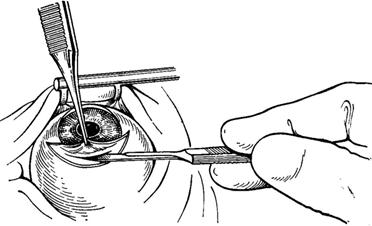
Рис. Разрез ab externo при иридэктомии металлическим лезвием.
Осложнения:
Разрез через цилиарное тело может вызвать гемофтальм, ирит, отслойку сетчатки.
Роговичный разрез может привести к затруднению выпадения радужной оболочки.
Кровотечение из радужки после иридэктомии требует гемостаза механического (надавливанием на место кровотечения ватным тампоном), фармакологического (местно: аминокапроновая кислота, охлажденный физиологический раствор, этамзилат внутривенно). Давление на глаз осуществляется не менее одной минуты.
Упорная гипертензия после иридэктомии при мелкой передней камере может свидетельствовать о циклохрусталиковом блоке. Начинать следует с консервативной терапии: атропин 1% раствор местно, глицерин, мочевина внутрь (1,5 г на кг массы тела больного). При неэффективности консервативного лечения следует переходить к хирургическому лечению – закрытой витрэктомии.
Субарахноидальное кровоизлияние (незавершившаяся экспульсивная геморрагия) может дать подобную симптоматическую гипертензию. Требуется выпускание субарахноидальной крови через трепанационное отверстие в склере в 6-8 мм от лимба. В некоторых из этих случаев развивается резкий отек хориоидеи, так называемая массивная хориоидальная эфрузия, которая диагностируется с помощью двухмерной эхографии. В качестве лечебных мероприятий используются диуретики (ацетазоламид до 1 г в сутки) и кортикостероиды парабульбарно и внутривенно (дексаметазон 4 мг и 12 мг соответственно).
10.4.2. Иридоциклоретракция
Показания
В случае наличия спаек в углу передней камеры, которые препятствуют оттоку внутриглазной жидкости, базальная иридэктомия не приведет к нормализации внутриглазного давления. Кроме того, смещение иридохрусталиковой диафрагмы вперед также обусловлено морфологическими факторами: передним расположением диафрагмы и большим размером хрусталика. В описанных случаях требуется введение «распорок», отделяющих корень радужки от угла передней камеры. Преобладающее значение синехиальной природы блокады угла передней камеры выявляется хроническим течением закрытоугольной глаукомы с постоянным подъемом внутриглазного давления в межприступный период. Напротив, при закрытоугольной глаукоме со зрачковым блоком в межприступном периоде не выявляется повышение ВГД.
Техника операции
Конъюнктива рассекается концентрично лимбу в 7-8 мм от него в меридиане от 11 до 1 часа, отсепаровывается до лимба. Верхнюю прямую мышцу можно взять на зажим Пеана для уменьшения притока крови к глазному яблоку по мышечным артериям. По обе стороны от мышцы, вплотную к её краям, в склере несквозными разрезами намечаются П-образные лоскуты с перекладиной в сторону экватора. Расстояние между продольными надрезами 2 мм, длина 3,5-4 мм, отстояние концов надрезов от лимба 3-4 мм, толщина выкраиваемых лоскутов 2/3 толщины (рис. 4-а). По передней границы расслоения (у основания «язычков») производят сквозные разрезы (б) через остающиеся слои склеры (в 3-4 мм от лимба, параллельно ему). Тщательный гемостаз диатермокоагулятором или использованием раствора аминокапроновой кислоты (1 г в 50 мл) капельно в рану.
Через сквозные склеральные разрезы шпателем формируют канал в супрацилиарном пространстве до попадания конца инструмента в переднюю камеру. Шпатель должен быть прижат к склере изнутри. При достижении области склеральной шпоры отмечается заметное препятствие отслоению. Преодолевать это препятствие следует с осторожностью покачивающими движениями. После введения шпателя в переднюю камеру следует провести отслойку цилиарного тела между «язычками» движениями от зрачка из обоих разрезов. С целью профилактики кровотечения в переднюю камеру после отслойки цилиарного тела следует в течение минуты осуществлять давление на глазное яблоко ватным тампоном. При возникновении гифемы необходимо ввести в переднюю камеру стерильный воздух. В переднюю камеру заправляют сформированные «язычки» тонким шпателем (в). Их концы должны выступать за корень радужной оболочки (практически доходить до лимба). После этого удаляют зажим с верхней прямой мышцы.
В заключение переднюю камеру заполняют воздухом. Разрез конъюнктивы зашивают непрерывным шелковым швом (8-0). Под конъюнктиву вводят 0,5 мл антибиотика и 2 мг дексазона. Накладывают монокулярную повязку.
Осложнения практически те же, что и при иридэктомии. Некоторые из них (отрыв корня радужной оболочки, перфорация цилиарного тела, отслоение десцеметовой оболочки) являются следствием грубого нарушения хирургической техники. Это определяет и профилактику указанных осложнений.
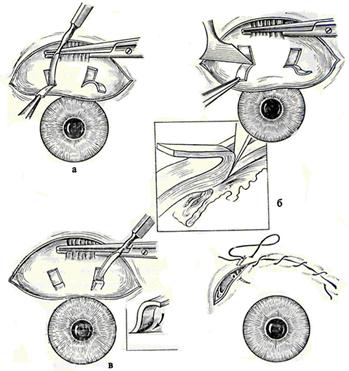
Техника иридоциклоретракции.
