
- •Кесарево сечение
- ••Кесарево сечение (caesarean section) - хирургическая операция, при которой рассекают беременную матку и
- ••Кесарево сечение небезопасно и в настоящее время, но материнская смертность и заболеваемость стали
- •Виды операций кесарево сечение:
- •По технике выполнения:
- •По отношению к брюшине:
- •Предоперационная подготовка и обезболивание
- ••В случае планового кесарева сечения беременная накануне принимает гигиенический душ; вечером и утром
- •Анестезия при кесаревом сечении
- •При кесаревом сечении регионарная анестезия обладает рядом преимуществ перед общей:
- •Некоторые врачи предпочитают эпидуральную анестезию: (1) она снижает АД плавнее, чем спинномозговая; (2)
- •Преимущества общей анестезии перед регионарной: (1) очень быстрая индукция анестезии
- •Регионарная анестезия
- •1.Спинномозговая анестезия
- •2. Эпидуральная анестезия
- ••Некоторые анестезиологи добавляют к раствору местного анестетика бикарбонат натрия (1 мэкв/10 мл раствора
- •Эпидуральная инъекция морфина (5 мг) в конце операции обеспечивает хорошее обезболивание в течение
- •3. Комбинированная спинально- эпидуральная анестезия
- •Общая анестезия
- ••(4) После того как акушер готов к работе, то проводят быструю последовательную индукцию
- ••(5) Операцию начинают только после подтверждения правильного положения интубационной трубки в трахее с
- ••(7) После рождения ребенка и отхождения плаценты к каждому литру инфузионного раствора добавляют
- •Алгоритм действий при трудной интубации у беременных
- •Анестезия при экстренном кесаревом сечении
- •Корпоральное кесарево сечение
- •Разрез Пфаннештиля
- ••При нижнесрединном разрезе хирург обычно стоит справа от беременной и скальпелем рассекает кожу
- ••Разрез апоневроза можно полностью произвести скальпелем, но менее опытному хирургу лучше сделать сначала
- ••В настоящее время переднюю брюшную стенку чаще вскрывают поперечным надлобковым разрезом по Пфанненштилю.
- ••Для лучшего доступа к матке рассечение передней брюшной стенки можно производить по методу
- •Поперечный надлобковый разрез передней брюшной стенки
- ••Тело матки смещают рукой влево в связи с ее физиологической ротацией в правую
- ••При предлежании в рану плаценты ее также рассекают скальпелем или пробуравливают пальцем.
- ••На кровоточащие края раны накладывают зажимы Микулича. Потягиванием за пуповину удаляют послед и
- ••Наиболее целесообразным является ушивание раны на матке непрерывным двухрядным швом или однорядным (викрил,
- ••После туалета брюшной полости послойно зашивают переднюю брюшную стенку наглухо. На кожу обычно
- •Кесарево сечение в нижнем
- •Поперечный разрез матки в нижнем сегменте
- ••При крупном плоде вскрытие нижнего сегмента матки можно производить дугообразным разрезом. Вначале скальпелем
- ••Затем в полость матки вводят правую руку, захватывают головку плода, осторожно поворачивают ее
- •Выведение головки плода при кесаревом сечении
- ••Если нет уверенности в проходимости канала шейки матки, необходимо пройти его расширителем Гегара
- •Некоторые авторы не рекомендуют прокалывать слизистую оболочку при зашивании раны на матке, но
- •Осложнения
- ••М.Stark (1994) предложил несколько видоизмененную методику проведения операции кесарева сечения в нижнем сегменте.
- •Истмико-корпоральное кесарево сечение с продольным разрезом матки
- •Кесарево сечение в нижнем сегменте матки с
- ••Затем удаляют непрерывный кетгутовый шов, соединяющий верхний край пузырно-маточной складки и париетальной брюшины,
- •Внебрюшинное (экстраперитонеальное) кесарево сечение
- ••Поперечный разрез нижнего сегмента матки производят примерно на 2—3 см ниже переходной складки
- ••Преимуществом экстраперитонеального кесарева сечения перед интраперитонеальным являются меньшая длительность операции и величина кровопотери;
- •Противопоказания к
- •Способ оценки и прогнозирования инфекционного риска гнойно- септических осложнений после кесарева сечения
- ••Изобретение относится к медицине, а именно к акушерству.
- •Способ осуществляется следующим образом: у каждой беременной перед операцией кесарева сечения проводится бальный
- •3.Выявление при ультразвуковом исследовании многоводия, мелкодисперсной взвеси в околоплодных водах оценивается 1 баллом;
- •Пример конкретного применения:
- •Авторы патента: Пономарева Надежда Анатольевна Конопля Алексей Александрович Смирнов Алексей
- •Послеоперационное течение и
- ••После операции производят коррекцию водно-электролитного баланса, газов крови и т.д. Целесообразно мониторное наблюдение
- ••Что касается переливания крови, то показания к нему определяются исходным состоянием женщины до
- ••В первые 6—8 ч после операции у родильниц могут возникать кровотечения, обусловленные гипотонией
- ••Через несколько часов после операции рекомендуют поворачиваться в постели, двигать руками и ногами.
- ••Для оценки течения послеоперационного периода, кроме клинического наблюдения, лабораторных данных (анализ крови, мочи),
- ••Кесарево сечение — операция, которая сама по себе приводит к условиям, способствующим подавлению
- •Спасибо за внимание!
- ••Региональная анестезия – это обезболивание какого-то конкретного участка тела, например, исключительно области от

•(5) Операцию начинают только после подтверждения правильного положения интубационной трубки в трахее с помощью капнографии. Во время анестезии следует избегать выраженной гипервентиляции (PaCO2 не должно быть ниже 25 мм рт. ст.), которая может приводить к снижению маточного кровотока и, следовательно, ацидозу плода.
(6) Для поддержания анестезии используют за-кисно кислородную смесь (1:1) в сочетании с низкой концентрацией ингаляционного анестетика (не более 0,5% галотана, 1% энфлюрана или 0,75% изофлюрана). Анестетики в этих концентрациях позволяют обеспечить амнезию и в то же время не вызывают чрезмерной релаксации матки и не противодействуют сокращению матки после введения окситоцина. Для миорелаксации используют препараты средней продолжительности действия — векуроний (0,05 мг/кг), рокуроний (0,6 мг/кг) или атракурий (0,5 мг/кг).

•(7) После рождения ребенка и отхождения плаценты к каждому литру инфузионного раствора добавляют 10-20 ЕД окситоцина.
(8)Если не удается добиться адекватного сокращения матки, то подачу ингаляционных анестетиков прекращают и переходят на опиоиды. Иногда назначают метергин (0,2 мг в/м), что может повысить АД (глава 42).
(9)Для профилактики аспирации при пробуждении следует попытаться отсосать содержимое желудка через орогастральный зонд.
(8) В конце операции устраняют действие миорелаксантов (если они применялись), удаляют орогастральный зонд (если он был установлен) и после восстановления сознания пациентку экстубируют.
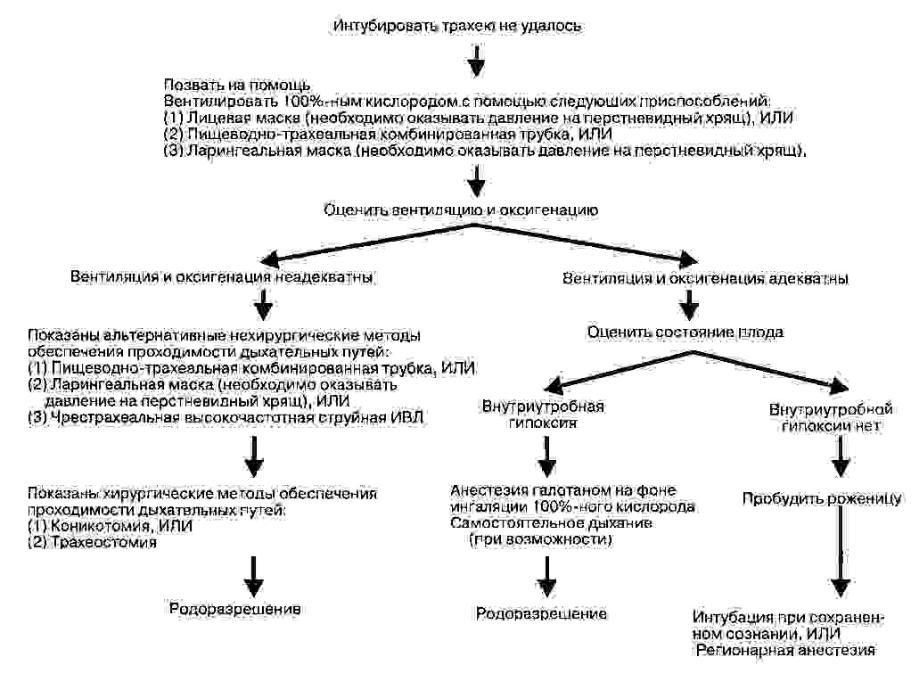
Алгоритм действий при трудной интубации у беременных

Анестезия при экстренном кесаревом сечении
• Показания к экстренному кесареву сечению включают массивное акушерское кровотечение (при предлежании или преждевременной отслойке плаценты), выраженную внутриутробную гипоксию, выпадение пуповины и разрыв матки. Роженицу необходимо как можно быстрее транспортировать в операционную для экстренного кесарева сечения в условиях общей анестезии. Даже если эпидуральным катетер уже установлен, эпидуральная анестезия, как правило, противопоказана, потому что для ее развития требуется достаточно много времени. Кроме того, регионарная анестезия противопоказана при гиповолемии и гипотонии. Во время подключения к монитору проводят быструю преоксигенацию, для чего пациентка должна четыре раза глубоко вдохнуть чистый кислород. При гипотонии и гиповолемии вместо тиопентала используют кетамин в дозе 1 мг/кг. Иногда, если нет необходимости в немедленном родоразрешении, можно провести эпидуральную анестезию 3%-ным раствором хлоропрокаина или спинномозговую анестезию.
Дж. Эдвард Морган-мл. Мэгид С. Михаил. Клиническая Анестезиология книга третья.
2003
Корпоральное кесарево сечение
•В настоящее время при операции кесарева сечения используется три вида вскрытия передней брюшной стенки: нижнесрединный разрез, разрез по Пфанненштилю и Джоел—Кохена. При выборе способа лапаротомии при кесаревом сечении следует подходить строго индивидуально и руководствоваться величиной доступа к матке, экстренностью и скоростью проведения операции, состоянием брюшной стенки (наличие или отсутствие рубца на передней брюшной стенке в нижних отделах живота), возможностью послеоперационных осложнений (послеоперационные грыжи), косметичностью шва и др. Так, если в анамнезе было кесарево сечение с использованием нижнесрединной лапаротомии, то при повторной операции применяется тот же доступ.

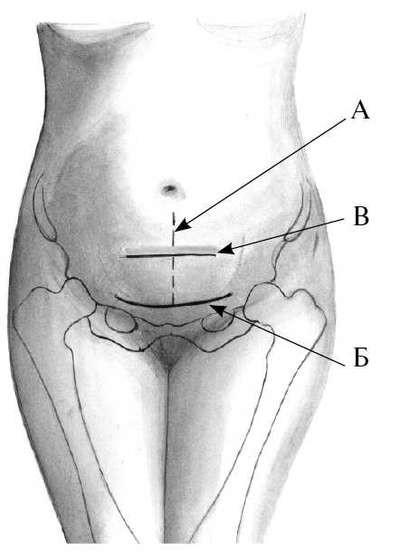
Разрез Пфаннештиля
•надлобковый косметический поперечный разрез кожи, подкожной клетчатки и апоневроза при лапаротомии. Кюстнер и Рапен в 1896 г. предложили надлобковый разрез, однако этот способ не получил распространения. Нем. гинеколог Пфанненштиль, взяв его за основу и устранив его недостатки, предложил в 1900 г. свой «надлобковый поперечный разрез фасции», который получил в гинекол. практике широкое применение. П. р. проводят поперечно на 2—3 см выше лобкового симфиза, в виде слегка выгнутой книзу линии по естественной надлобковой складке, проходящей по верхней границе роста лобковых волос (рис., а). Кожу и подкожную клетчатку разрезают скальпелем на всю толщину (рис.,б); длина разреза 8—10 см и более. Апоневроз надрезают поперечно, разрез удлиняют в обе стороны от белой линии изогнутыми ножницами (рис., в), соответственно длине кожного разреза до наружного края прямых мышц живота. Верхний и нижний край апоневроза захватывают зажимами (типа Кохера или Микулича) по середине разреза и отсепаровывают от подлежащих мышц (рис., г) максимально вверх к пупку и на 1 — 2 см вниз к лобковому симфизу. Апоневроз отделяется от подлежащей мышцы легко, за исключением области белой линии, где имеется более плотная фасциальная спайка между влагалищами прямых мышц; ее приходится отделять с помощью изогнутых ножниц. После этого прямые мышцы легко разъединяют и париетальную брюшину разрезают продольно.
•При нижнесрединном разрезе хирург обычно стоит справа от беременной и скальпелем рассекает кожу и подкожную клетчатку до апоневроза по средней линии живота на протяжении от пупка до лона. Производят гемостаз, захватывая кровоточащие сосуды зажимами и перевязывая их тонким викрилом (кетгутом). При необходимости срочного родоразрешения (кровотечение, острая гипоксия плода и т.п.) кровоточащие сосуды захватывают зажимами, рану обкладывают большими марлевыми салфетками и сосуды перевязывают при зашивании брюшной стенки. Апоневроз разрезают по средней линии. При этом следует учитывать, что у беременной обычно имеется расхождение прямых мышц живота и при слишком энергичном рассечении кожи и подкожной клетчатки, особенно если последняя слабо развита, можно разрезать не только апоневроз и прилегающую к нему брюшину, но и стенку матки.
•Разрез апоневроза можно полностью произвести скальпелем, но менее опытному хирургу лучше сделать сначала небольшой разрез, а затем ножницами продлить его в сторону лона и пупка до намеченного размера.
Вскрытие брюшины следует производить с большой осторожностью и начинать его ближе к пупку, так как при беременности верхушка мочевого пузыря может располагаться высоко. Особенно осторожно следует вскрывать брюшину при повторном чревосечении, при спаечной болезни из-за опасности ранить сальник, кишечник, мочевой пузырь и др. Вскрыв брюшину, операционную рану ограждают от брюшной полости салфетками, ограничивая этим попадание околоплодных вод и крови в брюшную полость.
•В настоящее время переднюю брюшную стенку чаще вскрывают поперечным надлобковым разрезом по Пфанненштилю. Такой разрез редко осложняется послеоперационными грыжами и косметичен; после операции больные раньше встают, что способствует предупреждению тромбофлебита и других осложнений.
Поперечный разрез дугообразной формы проводят по надлобковой складке длиной 15—16 см (рис. 25.38). Рассекают кожу и подкожную клетчатку; последнюю целесообразно разрезать не перпендикулярно к апоневрозу, а несколько скашивая в сторону пупка, что уменьшает кровотечение из раны. Обнаженный апоневроз рассекают дугообразным разрезом на 3—4 см выше разреза кожи. Апоневроз можно разъединять тупо пальцами (при этом не нарушается целость сосудов), после чего его отслаивают от прямых и косых мышц живота вниз до лобка и вверх до пупочного кольца. Отсепарованный апоневроз отводят в сторону лобка и пупка. Такое относительно высокое (над лоном) рассечение апоневроза способствует увеличению доступа к беременной матке. Прямые мышцы живота разъединяют пальцами в продольном направлении. Учитывая, что верхняя граница мочевого пузыря (даже опорожненного) в конце беременности и особенно в родах поднимается на 5—6 см выше лобка, следует соблюдать осторожность при вскрытии париетальной брюшины.
•Для лучшего доступа к матке рассечение передней брюшной стенки можно производить по методу Joel—Cohen (1972). В данной модификации лапаротомию осуществляют путем диняющей передневерхние ости подвздошных костей, скальпелем углубляют разрез по средней линии в подкожной клетчатке и одновременно надсекают апоневроз. Хирург и ассистент одномоментно разводят подкожную клетчатку и прямые мышцы живота путем бережной билатеральной тракции по линии разреза кожи. Брюшину вскрывают указательным пальцем и разводят в поперечном направлении, чтобы не травмировать мочевой пузырь.
