
- •Содержание
- •Введение
- •Анатомо-физиологические особенности зубов у детей. Методы обследования детей в клинике стоматологии детского возраста
- •Классификация, клиника, диагностика кариеса молочных и постоянных зубов у детей. Начальный кариес зубов. Методы диагностики и лечения
- •Лечение кариеса молочных зубов у детей. Особенности этапов обработки кариозных полостей. Лечение кариеса постоянных зубов у детей. Пломбировочные материалы
- •Методы обезболивания твердых тканей зубов при лечении кариеса
- •Оценка отдаленных результатов лечения кариеса. Диспансерное наблюдение
- •Ошибки и осложнения при лечении кариеса зубов у детей
- •Плановая санация полости рта у детей. Организационные формы и методы. Учет и отчетность
- •Некариозные поражения зубов у детей. Классификация. Клиника. Диагностика. Гипоплазия. Флюороз
- •Наследственные поражения тканей зубов у детей. Эндогенное окрашивание тканей зубов. Некариозные поражения, возникающие после прорезывания зубов
- •II. Вывих зуба:
- •III. Перелом:
- •IV. Комбинированная травма.
- •V. Травма зачатка зуба.
- •Анатомо-физиологические особенности пульпы молочных и постоянных зубов у детей. Методы оценки состояни пульпы
- •Этиология, патогенез пульпита. Классификация. Клиника, диагностика пульпита у детей
- •Консервативный метод лечения пульпита молочных и постоянных зубов у детей. Показания, противопоказания. Выбор лекарственных препаратов
- •Девитальный метод лечения пульпита молочных и постоянных зубов у детей. Особенности девитализации. Девитальная ампутация и экстирпация
- •Лечение пульпита у детей под анестезией, абсолютные и относительные показания. Этапы лечения. Выбор лекарственных препаратов
- •Ошибки и осложнения при лечении пульпита у детей
- •Анатомо-физиологические особенности периодонта у детей различного возраста. Этиология, патогенез периодонтита. Классификация, клиника, диагностика, дифференциальная диагностика периодонтита у детей
- •Лечение периодонтита молочных зубов. Выбор пломбировочного материала для пломбирования каналов молочных зубов
- •Лечение периодонтита постоянных зубов у детей. Выбор пломбировочного материала для пломбирования каналов постоянных зубов
- •Отдаленные результаты лечения периодонтита у детей. Ошибки и осложнения
- •Анатомо-физиологические особенности пародонта у детей. Этиология и патогенез заболеваний пародонта. Классификация, клиника заболеваний пародонта у детей. Лечение заболеваний пародонта у детей
- •Лечение заболеваний пародонта
- •Анатомо - физиологические особенности слизистой оболочки полости рта у детей. Классификация заболеваний слизистой оболочки. Травматические повреждения слизистой оболочки полости рта
- •Острый герпетический стоматит у детей. Этиология, патогенез, клиника и диагностика. Дифференциальная диагностика
- •Лечение и профилактика острого герпетического стоматита. Рецидивирующий герпес
- •Кандидозы у детей. Этиология, патогенез, клиника, лечение
- •Спид. Проявления заболевания в полости рта ребенка. Пути передачи инфекции. Периоды развития заболевания, клиническая картина. Профилактика
- •Хейлиты и глосситы у детей. Этиология, патогенез, клинические формы. Тактика стоматолога
- •Поражения слизистой оболочки полости рта, вызванные туберкулезной и сифилитической инфекцией. Тактика стоматолога
- •Дифференциальная диагностика различных поражений слизистой оболочки полости рта у детей
Анатомо-физиологические особенности пародонта у детей. Этиология и патогенез заболеваний пародонта. Классификация, клиника заболеваний пародонта у детей. Лечение заболеваний пародонта у детей
Пародонт - это термин, которым называют комплекс мягких и костных тканей, окружающих корень зуба. Он включает десну, круговую связку зуба, периодонт, альвеолярный отросток (рис. 76).
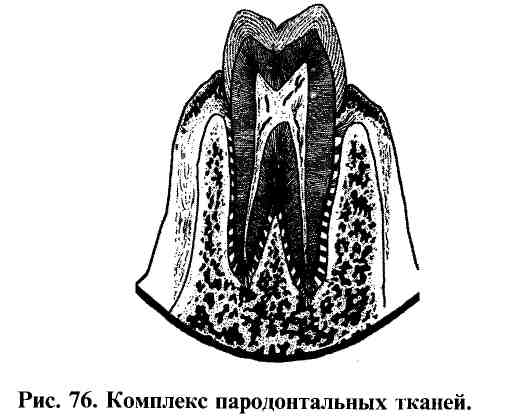
Вместе с зубом пародонт составляет единую морфологическую и функциональную систему.
Формирование пародонта начинается с момента прорезывания зуба и продолжается в течение всего времени до окончания развития корня. Во фронтальном участке челюстей развитие тканей пародонта завершается к 8-9 летнему возрасту ребенка, в области боковых зубов -к 14-15 годам.
Состояние повышенной физиологической активности тканей пародонта в детском возрасте определяет их более выраженную, чем у взрослого, реактивность. Обильное кровоснабжение и активное течение костеобразовательного процесса способствуют диффузному распространению возникшего воспалительного процесса в пародонте
с преобладанием пролиферативных явлений. Способность пародонта ребенка реагировать на действие даже незначительного неблагоприятного внешнего фактора сочетается у него с повышенной регенеративной возможностью. В этой связи устранение причины, вызвавшей воспалительный процесс в пародонте, у ребенка приводит в отличие от взрослых не только к стабилизации заболевания, но в некоторых случаях и бесследному исчезновению возникших структурных нарушений.
Распространенность заболеваний пародонта неодинакова в различные возрастные периоды. В среднем его показатель в детском возрасте является достаточно высоким и колеблется в переделах 40-80%.
Классифицируются заболевания пародонта у детей с незначительным изменением по общепринятой в стоматологии (1983 г.) классификации. Поправка заключается в исключении из числа патологических состояний пародонта такого распространенного для взрослого населения процесса, как пародонтоз, который в детском возрасте практически не встречается.
Классификация заболеваний пародонта.
1. Гингивит (локализованный, генерализованный) - воспаление десны без нарушения целостности зубодесневого прикрепления:
-катаральный;
- гипертрофический;
-атрофический.
Течение: острое, хроническое, обострившееся, ремиссия.
Степень тяжести: легкая, средняя, тяжелая.
2. Пародонтит (локализованный, генерализованный) -воспалительный процесс в пародонте, распространяющийся на периодонт и костную ткань альвеолы с разрушением зубодесневого прикрепления:
Течение: острое, хроническое, обострившееся, ремиссия. Степень тяжести: легкая, средняя, тяжелая.
3. Пародонтоз - генерализованное, хроническое дистрофическое поражение пародонтальных тканей.
Степень тяжести: легкая, средняя, тяжелая.
4. Пародонтолиз - прогрессирующий лизис всех тканей пародонта.
5. Пародонтома - опухолеподобный процесс в пародонте. Особенностью ответной реакции тканей пародонта на
неблагоприятные внешние воздействия является развитие в детском
возрасте локального воспалительного процесса, которое преобладает над генерализованной формой заболевания. Устранение причины, вызвавшей развитие локализованного пародонтита, приводит к быстрому прекращению воспалительного процесса.
Причина формирования локализованного воспаления в пародонте может быть в большинстве случаев выявлена при стоматологическом обследовании ребенка.
Формированию воспаления в пародонте способствует неудовлетворительное гигиеническое состояние полости рта в результате неправильной или не регулярной чистки зубов (рис. 77).
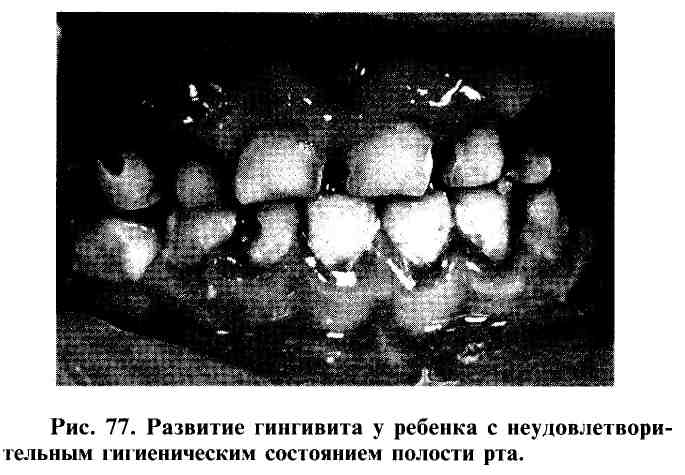
Другой причиной формирования воспалительного процесса в пародонте является нарушение акта жевания, когда ребенок в силу определенных обстоятельств осуществляет пережевывание пищи на одной стороне зубного ряда. На зубах верхней и нижней челюсти, не участвующих в жевании, откладывается зубной налет, что приводит к развитию воспаления окружающей их десны.
Немаловажная роль в развитии пародонтита отводится короткой уздечке губы и языка (рис. 78).
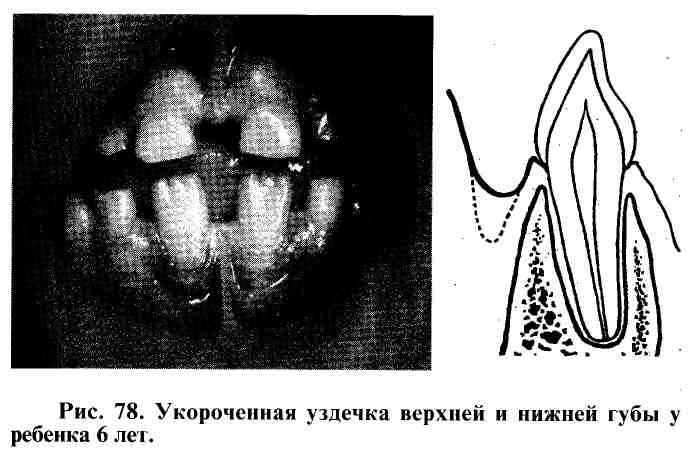
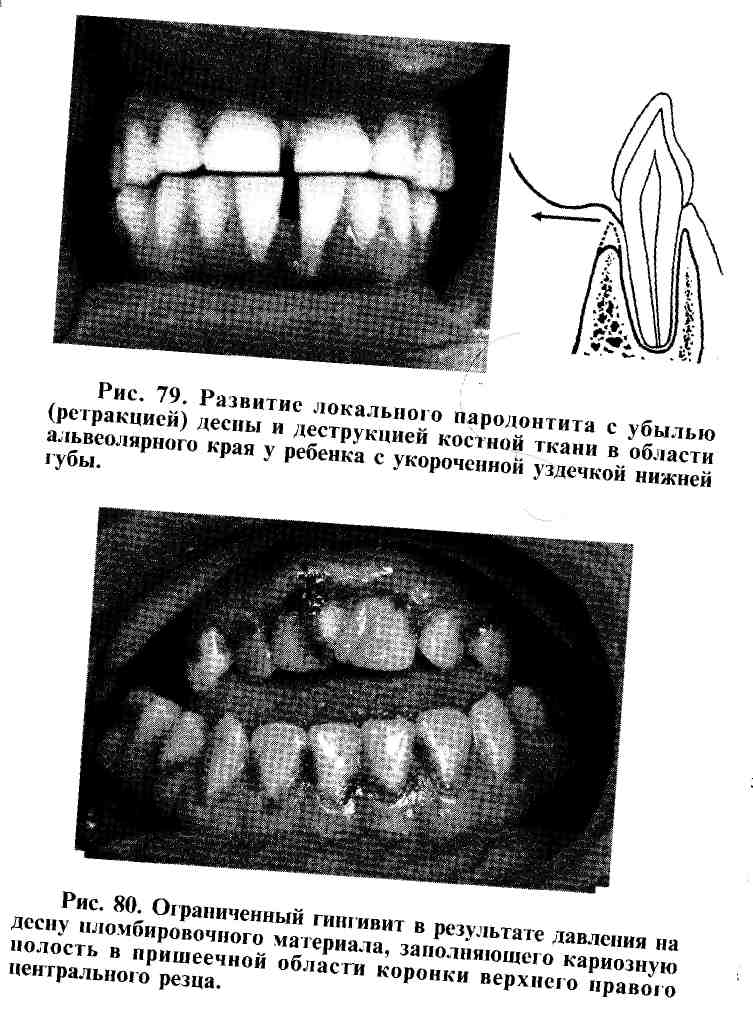
Натяжение в процессе функции жевания волокон укороченной уздечки вызывает в месте ее прикрепления развитие локализованного пародонтита с убылью (ретракцией, рецессией) десны и деструкцией костной ткани в области альвеолярного края (рис. 79).
К формированию ограниченного воспаления в пародонте приводят ошибки, допущенные в процессе восстановления анатомической формы коронки зуба при лечении кариеса. Причинным фактором в этом случае является избыток пломбировочного материала, заполняющий полость в области шейки зуба или на апроксимальной поверхности коронки. Некачественно изготовленная пломба оказывает постоянное механическое давление на десну и способствует задержке в этом участке пищевых остатков, что в итоге и вызывает развитие локализованного воспалительного процесса (рис. 80).
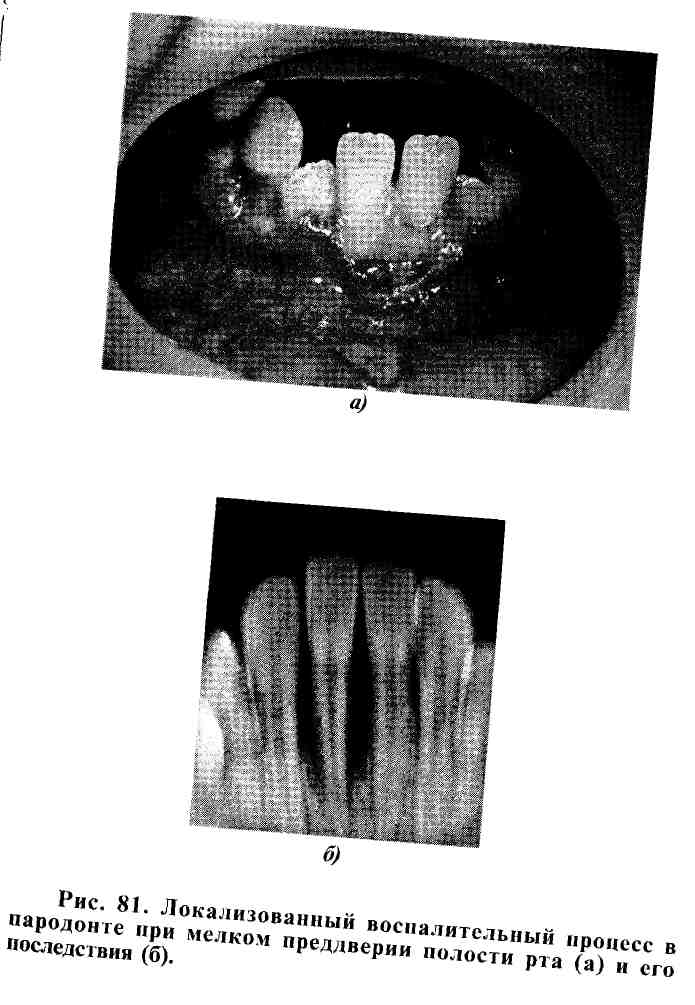
Существенную роль в развитии воспалительного процесса в тканях пародонта играет мелкое преддверие полости рта. Эта аномалия чаще наблюдается в области нижних фронтальных зубов. Если не провести хирургическое углубление преддверия, развившийся атрофический гингивит с возрастом ребенка переходит в локализованный периодонтит с деструкцией альвеолярной костной ткани (рис. 81).
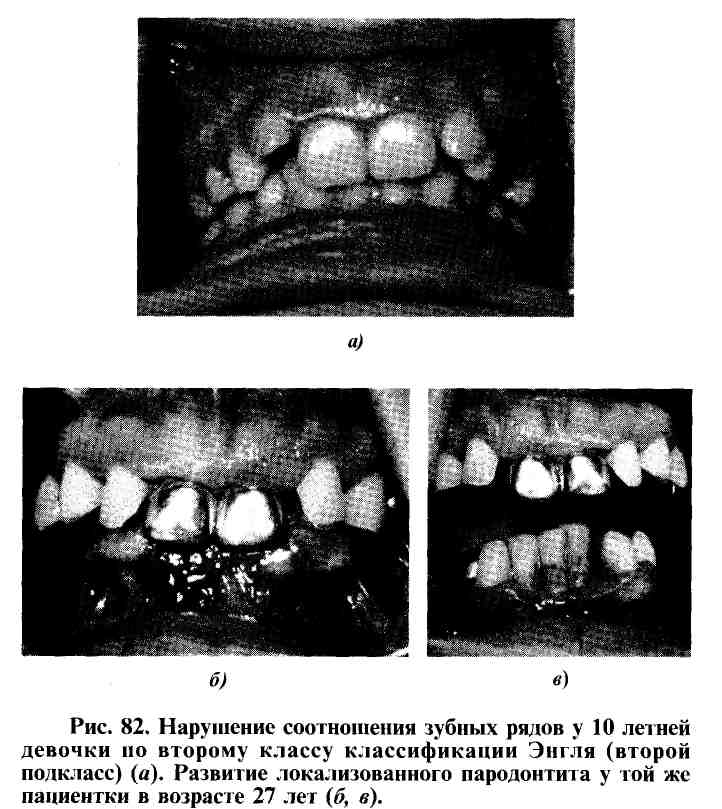
Четко прослеживается причинно-следственная связь развития воспалительного процесса в тканях пародонта при деформациях зубочелюстной системы. К этому неизбежно приводит функциональная перегрузка пародонта, возникающая в области аномально расположенных зубов, а также в отдельных участках зубного ряда при патологическом мезиальном, глубоком, дистальном прикусах (рис. 82).
К развитию пародонтита приводят зубонадесневые аппараты, применяемые при лечении больных с травмой челюстно-лицевой области и в процессе устранения ортодонтической патологии (рис. 83).

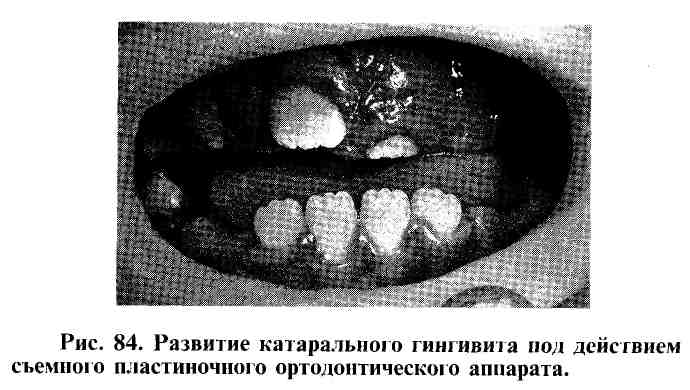
Развитие реактивного воспаления в пародонтальных тканях неизбежно вызывает повышенное давление со стороны нерационально сконструированного ортодонтического аппарата, используемого с целью устранения зубочелюстной деформации (рис. 84).
Наряду с причинами местного характера, обусловливающими развитие воспалительного процесса в тканях пародонта, пародонтит может формироваться также под действием общесоматических факторов. К ним относят:
- авитаминозы (цинга, рахит);
- заболевания эндокринной системы (сахарный диабет, гормональные дисфункции в период пубертатного развития, микседема, гипофизарный нанизм, болезнь Иценко-Кушинга, эндемический зоб);
- заболевания центральной нервной системы (болезнь Дауна, олигофрения и др.);
- заболевания желудочно-кишечного тракта (гепатохолецистит, гастрит, язвенная болезнь желудка и др.);
- заболевания системы крови; -туберкулезная интоксикация. Воспалительно-дистрофические изменения в пародонте
определяются при многих врожденных синдромах (Папийона-Лефевра, наследственная нейтропения, акаталазия, Х-гистиоцитозы). Клиника заболеваний пародонта.
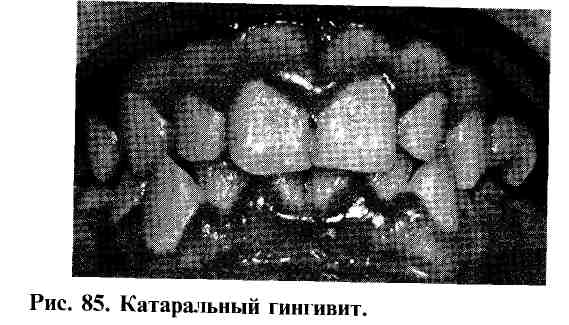
Гингивит является преобладающей формой воспалительного процесса в тканях пародонта у детей. Развитие катарального гингивита сопровождается появлением у ребенка легкого зуда в деснах, неприятного запаха изо рта. Иногда при этом отмечаются жалобы на кровоточивость десен в результате незначительного механического повреждения во время приема пищи или чистке зубов жесткой зубной щеткой.
Признаки гингивита выявляются обычно во время стоматологического осмотра или при проведении плановой санации полости рта У ребенка обнаруживается отек, гиперемия и цианоз десны (рис 85)
В случае возникшего сомнения относительно достоверности признаков воспаления слизистой оболочки применяется прижизненная окраска десны йодсодержащим раствором. Данный тест позволяет устранить сомнения относительно наличия гингивита у обследуемого ребенка (рис. 86).
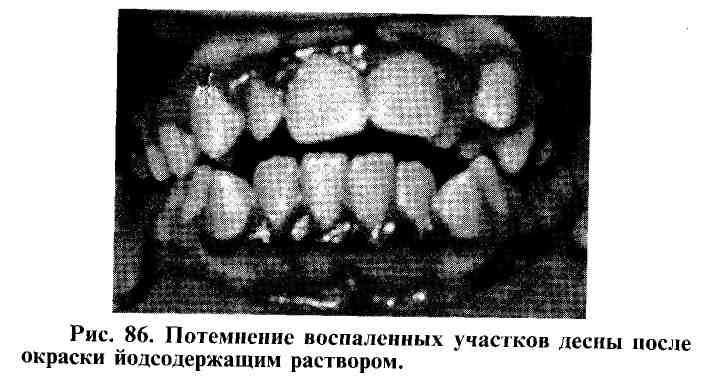
Тяжесть гингивита определяется степенью вовлечения десны в патологический процесс.
В случае гингивита легкой степени отмечается включение в воспалительную реакцию межзубных сосочков без четко выраженной отечности и изредка появляющейся кровоточивостью при чистке зубов.
Гингивит средней тяжести сопровождается гиперемией и цианозом межзубных сосочков и маргинальной десны. В результате выраженной отечности наблюдается закругление и сглаженность межзубных сосочков.
Для тяжелой степени гингивита характерно покраснение маргинальной и альвеолярной десны, появление не связанной с механическим повреждением (спонтанной) кровоточивости.
Хронический гипертрофический гингивит чаще встречается у детей в пре- и пубертатный периоды и в большинстве случаев является генерализованным. Наиболее распространенной локализацией заболевания являются фронтальные участки верхней и нижней челюсти.
При легкой форме гипертрофического гингивита гипертрофия десны достигает не более 1/3 коронки зуба. Пролиферативный гингивит средней тяжести характеризуется более выраженным увеличением объема десны (не более 1/2 коронки). При тяжелой форме гингивита десна покрывает 2/3 или всю коронку зуба.
Гипертрофический гингивит имеет 2 формы клинического проявления: отечную (гранулирующую) и фиброзную.
Отечная форма гингивита чаще определяется у детей на фоне сопутствующей эндокринной дисфункции. В препубертатный (от 8-9 до 13-14 лет) и пубертантный периоды (от 13-14 до 18-20 лет) установлена наивысшая распространенность гингивита, который обусловлен влиянием на эпителий десны гормонов развивающейся половой системы. Преобладающее действие эстрогена вызывает гиперплазию десны, а прогестерона - десквамацию эпителия. При гормональной дисфункции половой системы менструальный календарь у девочек имеет пеструю картину (18,44,32,26,48 дней и т.д.).
Клиническими симптомами отечной формы гингивита являются кровоточивость, синюшный оттенок и увеличение межзубных сосочков, наличие ложных зубодесневых карманов и отсутствие признаков нарушенния эпителиального прикрепления десны к зубу (рис. 87).
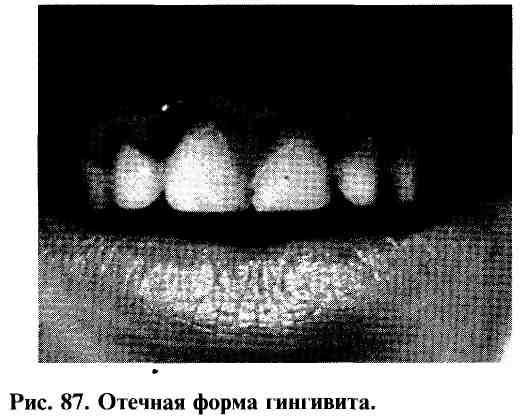
При фиброзной форме обнаруживаются разросшиеся, неизмененные в цвете, плотные на ощупь межзубные сосочки. Кровоточивость десны отсутствует, имеются ложные зубодесневые карманы.
Атрофический гингивит у детей возникает при наличии местных факторов (мелкое преддверие полости рта, мощные щечно-десневые связки, укорочение уздечек языка и губ). Характеризуется убылью десневого края в области отдельного зуба или нескольких зубов. Воспаление может отсутствовать, либо носит легкий катаральный характер.
Дифференцируется гингивит с начальной стадией пародонтита. Весомым диагностическим признаком являются изменения, выявляемые в процессе рентгенологического исследования. При этом всегда следует помнить, что у детей в период прорезывания зубов ткани пародонта еще морфологически незрелые. Расширение периодонтальной щели у шейки прорезывающегося зуба, снижение высоты межальвеолярных перегородок, отсутствие решетчатой (твердой) пластинки костных перегородок между зубами - все это у детей относится к норме в период формирования пародонта, тогда как в сформированном прикусе это считается патологией и признаком начальной стадии пародонтита.
Пародонтит - воспалительно-дистрофический процесс в тканях пародонта у детей является следствием неизлеченного гингивита. По степени тяжести пародонтит разделяется на легкую, среднюю и тяжелую формы заболевания.
Легкая степень пародонтита характеризуется глубиной десневого кармана до 3,5 мм, преимущественно в области межзубного промежутка. На рентгенограмме начальная степень деструкции костной ткани: отсутствие компактной пластинки на вершине и в боковых отделах перегородки, очаги остеопороза, расширение периодонтальной щели в пришеечной области. Зубы остаются неподвижными.
Пародонтит средней тяжести сопровождается появлением пародонтального кармана глубиной до 5 мм, подвижностью зубов I-II степени и даже их смещением в зубном ряду. Резорбция костной ткани распространяется на 1/3 -1/2 высоты межзубной перегородки (рис. 88).
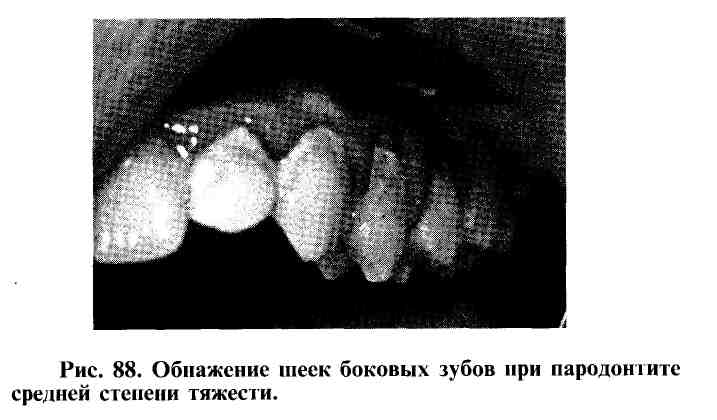
Тяжелая степень пародонтита регистрируется при появлении пародонтальных карманов глубиной более 5-6 мм, подвижностью зубов II - III степени и их смещением, формированием травматической артикуляции, деструкцией костной ткани альвеолярного отростка более 1/2 высоты межзубной перегородки (рис. 89).
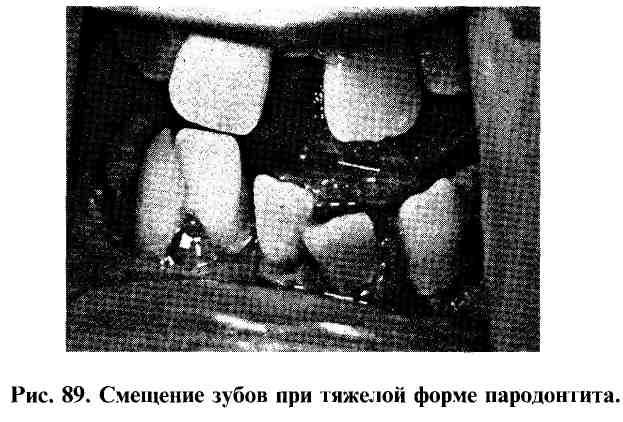
Пародонтолиз -воспалительно-дистрофический процесс в тканях пародонта, причиной которого являются генетически обусловленные синдромы или общесоматические заболевания, сопровождающиеся состоянием декомпенсации деятельности жизненно важных органов и систем. Начальные признаки заболевания определяются в возрасте 1,5-2 лет. Ведущим признаком пародонтолиза является деструкция костной ткани, одинаково выраженная в области всех зубов. Образование глубоких пародонтальных карманов сопровождается соответственно заметной подвижностью зубов.
Пародонтолиз необходимо дифференцировать с генерализованным пародонтитом. При генерализованном пародонтите деструкция альвеолярной кости в основном выражена в области тех постоянных зубов, которые прорезались раньше всего - нижние резцы и первые постоянные моляры.
В случае выявления у ребенка генерализованной формы заболевания пародонта врач стоматолог должен совместно с педиатром составить план обследования с целью выявления общего заболевания организма, обусловившего формирование патологических изменений в пародонтальных тканях. Поражение пародонта может быть первым диагностическим симптомом и предшествовать появлению клинических признаков таких заболеваний, как наследственная нейтропения, Х-гистиоцитоз, сахарный диабет.
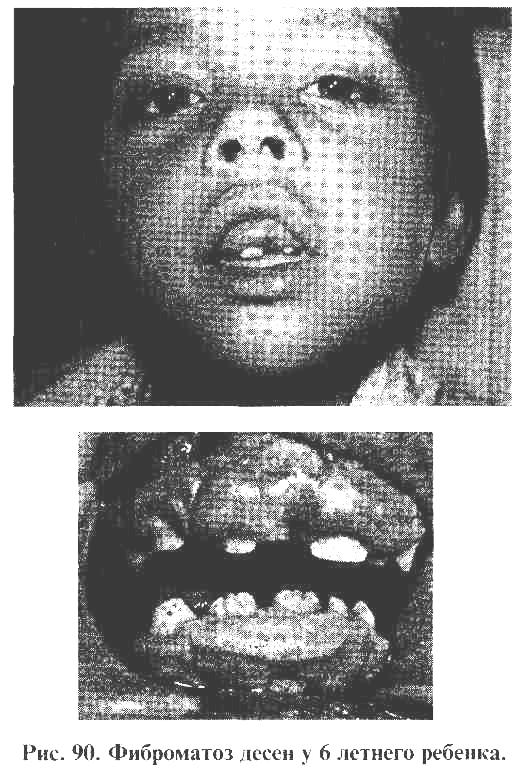
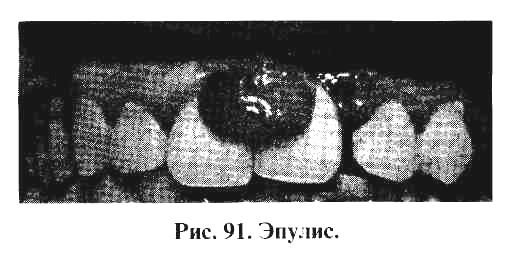
Пародонтома-это опухолеподобные образования пародонта, к числу которых относится фиброматоз десен (рис. 90), эпулис (рис. 91).
Лечение пародонтом во всех случаях осуществляется хирургическим путем.
Контрольные вопросы:
1. Определение понятия «пародонт».
2. Сроки формирования пародонта у детей.
3. Анатомо-топографические особенности пародонта у детей.
4. Классификация заболеваний пародонта.
5. Причины локальных форм заболеваний пародонта.
6. Общие причины заболеваний пародонта.
7. Клиника катарального гингивита.
8. Клиника гипертрофического гингивита.
9. Клиника атрофического гингивита.
10. Клиника пародонтита.
11. Клиника пародонтолиза.
12. Клиника пародонтомы.
