
- •Список скорочень
- •Введення.
- •Література:
- •Сполучна тканина (будова, функції, метаболізм)
- •Тема 1: гостра ревматична лихоманка
- •Класифікація ревматичної лихоманки
- •Тема 2: ревматоїдний артрит
- •Ревматоїдний артрит
- •Класифікація ревматоїдного артриту
- •Класифікація ревматоїдного артриту (арр, 2003)
- •Діагностичні критерії ревматоїдного артриту (акр, 1997)
- •Клініко-лабораторна характеристика ревматоїдного, реактивних артритів і остеоартрозу
- •Тема 3: Серонегативні спондилоартропатії
- •Тема 3.1: Реактивні артрити
- •Клінічні прояви реактивного артриту Мал.1. Схема патогенезу реактивного артриту
- •Тема 3.2: Синдром Рейтера
- •Тема 3.3: Хвороба Бехтерева (ідіопатичний анкілозуючий спондилоартрит )
- •Діагностика хвороби Бєхтєрєва Клінічні функціональні проби
- •Тема 3.4: Псоріатичний артрит
- •Мал.1. Схема патогенезу псоріатичної хвороби
- •Тема 3.5: Артрити при хворобах кишечника
- •Тема 4: Мікрокристалічний артрити
- •Тема 4.1: Подагра
- •Тема 4.2: Псевдоподагра (хвороба відкладення пірофосфату кальцію, пірофосфатна артропатія, хондрокальциноз)
- •Тема 4.3: Гідроксиапатитова артропатія
- •Тема 5: Дифузні хвороби сполучної тканини
- •Тема 5.1: Системний червоний вовчак
- •Тема 5.2: Системна склеродермія
- •Тема 5.3: Дерматоміозит
- •Мал.12. Схема патогенезу дм / пм
- •Ефективність гкс при різних підтипах ідіопатичних запальних міопатій (Насонов е.Л. І ін. 1995р.)
- •Тема 5.4: Синдром Шарпа (змішане захворювання сполучної тканини)
- •Поширеність основних клінічних синдромів змішаного захворювання сполучної тканини, в %
- •Частота виявлення деяких лабораторних показників при змішаному захворюванні сполучної тканини, %
- •Тема 6: системні васкуліти
- •Класифікація системних васкулітів
- •Основні клінічні форми системних васкулітів
- •Принципи діагностики системних васкулітів
- •Порівняльна морфологічна характеристика деяких системних васкулітів
- •Тема 6.1: Вузликовий поліартериїт
- •Класифікаційні критерії вузликового поліартерііту,
- •Тема 7: біль у нижній частині спини
- •Причини первинного синдрому бнс
- •Основні причини вторинного синдрому бнс (по Kuritsky, 1997)
- •Тема 8: хвороби позасуглобових м'яких тканин
- •Тема 8.1: Фіброміалгія
- •Механізми розвитку болю при фм
- •Тема 8.2: Міофасциальний больовий синдром
- •Порівняння клінічних проявів фм і мбс
- •Тема 9: остеоартроз
- •Мал.1. Схема патогенезу остеоартрозу
- •Критерії діагнозу остеоартрозу
- •Тема 10: остеопороз
- •Продукти харчування з найбільшим утриманням кальцію
- •Добова потреба в кальції здорової людини (мг)
- •Утримання кальцію в різних солях
- •Коротка характеристика груп лікарських препаратів, що використовуються в лікуванні остеопорозу
- •Тема 11: Остеохондропатії
- •Остеохондропатія грудинного кінця ключиці
- •Остеохондропатія головки стегнової кістки (хвороба Легга-Кальве-Пертеса)
- •Остеохондропатія головки іі-ііі плеснової кістки (хвороба Келера II)
- •Остеохондропатія напівмісячної кістки кисті (хвороба Кінбека)
- •Остеохондропатія човноподібної кістки стопи (хвороба Келера I)
- •Остеохондропатія хребта (хвороба Шеєрмана-Мау, юнацький кіфоз, асептичний некроз апофізів тіл хребців )
- •Остеохондропатія горбистості великогомілкової кістки (хвороба Осгуда-Шлаттера)
- •Остеохондропатія горба п'яткової кістки (хвороба Хаглунда-Шінца)
- •Розсікаючий остеохондроз суглобових поверхонь (хвороба Кеніга)
Тема 8.2: Міофасциальний больовий синдром
М
 іофасциальний
больовий синдром
(МБС) вважається одним із самих поширених
патологічних станів, що проявляються
болем. Він проявляється спазмом м'язів,
наявністю в напружених м'язах болючих
м'язових ущільнень - тригерних точок
(ТТ) і відноситься до больового синдрому,
при якому у різних частинах тіла виникає
локальний або сегментарний біль.
іофасциальний
больовий синдром
(МБС) вважається одним із самих поширених
патологічних станів, що проявляються
болем. Він проявляється спазмом м'язів,
наявністю в напружених м'язах болючих
м'язових ущільнень - тригерних точок
(ТТ) і відноситься до больового синдрому,
при якому у різних частинах тіла виникає
локальний або сегментарний біль.
За даними різних авторів, від 30 до 85% населення страждає МБС різного ступеня вираженості. Він є частою причиною болів в області плеча, шиї, попереку, головного болю і як наслідок цього - причиною втрати працездатності та зниження якості життя хворих. Епізоди захворювання тривають іноді до 12 місяців. Міофасциальні ТТ є основним джерелом болю в скелетній мускулатурі у дітей. Частота зустрічаємості активних ТТ з віком збільшується і досягає максимуму в середньому віці. У більш пізньому віці у міру зниження рухової активності частіше зустрічаються м'язова ригідність і обмеженість рухів, викликані наявністю латентних ТТ.
Причинами МБС є:
♦ Аномалії розвитку кістково-м'язового скелету, при яких спостерігаються порушення пози тіла з надлишковою постійною напругою ряду м'язових груп (укорочена нога; плоскостопість; «класична грецька ступня», при якій друга плюснева кістка відносно подовжена при короткій першій плесневій кістці, а також зменшений напівтаз, при якому вертикальний розмір таза з одного боку зменшений і вкорочені по відношенню до довжини тулуба плечові кістки).
♦ Перенапруження м'язів при фізіологічних положеннях тіла, найчастіше пов'язане з особливостями професійної діяльності (робота в неправильній позі за комп'ютером, водіння автомобіля, незручна мебель і т. д.).
♦ Тривала імобілізація м'язів (тривале збереження однієї нерухомої пози під час глибокого сну, імобілізація кінцівки з приводу оперативних втручань, вивихів і переломів).
♦ Безпосереднє здавлення трапецієподібних м'язів, найширшого м'язу спини, грудиноключично-сосковидних м’язів і ін.
♦ Переохолодження.
♦ Психічні фактори.
♦ Хвороби вісцеральних органів і суглобів. Больова імпульсація з ураженого вісцерального органу або суглоба призводить до захисної напруги відповідних м'язів. Так, наприклад, ішемічна хвороба серця з нападами стенокардії або інфаркт міокарда, як правило, супроводжуються появою МБС в сходових, малому та великому грудних, підключичному і трапецієподібному м'язах. Від тригерів, які активуються в перерахованих м'язах, біль іррадіює у відповідні зони відбитих болів. Наприклад, при ураженні сходового м'язу болі можуть спостерігатися в спині, зокрема в над-, під- і міжлопатковій областях. Захворювання шлунково-кишкового тракту (наприклад, виразкова хвороба шлунка) часто супроводжуються МБС з залученням паравертебральних м'язів. Нерідко причиною МБС із залученням м'язів тазового дна являється гінекологічна патологія. При останньому варіанті хронічні болі локалізуються внизу живота, в попереку, області крижів. МБС, які супроводжують вісцеральну патологію, міняють малюнок відповідної соматичної хвороби, що може значно ускладнювати діагностику.
♦ Перевантаження нетренованих м'язів. При незвичній тривалій роботі слабких і нетренованих м'язів, у них може виникати міофасциальна патологія.
♦ Розтягування м'язів з їх подальшим спазмом при раптовому, невдалому повороті, кидку, стрибку. Найчастіше це виникає при несистематичних заняттях спортом, коли на непідготовлені і «нерозігріті» м'язи падає значне навантаження.
♦ Прямий удар м'яза може активувати тригери, які залишаються в активному стані тривалий час.
Патогенез. Існує ряд теорій патогенезу МБС. З них важливе місце займає ішемічний спазм, що розвивається в результаті фізичної травми (наприклад, безпосереднє пошкодження або хронічна напруга) і приводить до стійкого вивільнення внутрішньоклітинного кальцію і пролонгованого скорочення окремої частини м'язу. Цей спазм може викликати біль і за рахунок вивільнення серотоніну, простагландину та інших медіаторів запалення, які в свою чергу приводять до подальшого рефлекторного спазму м'яза. Таке тривале скорочення може вести до ішемії за рахунок зменшення локального кровопостачання. В результаті виникає локалізований фіброз.
М'язовий спазм, що виникає як прояв неврологічних ускладнень остеохондрозу або міофасциальних болів, представляє базовий патогенетичний механізм больового синдрому, що викликає його підтримку і посилення, за принципом «замкнутого порочного кола». Цю модель «енергетичної кризи» підтверджують деякі патологічні зміни, що спостерігаються в біоптатах ТТ. Розглянута модель пояснює локальну напругу, що спостерігається і під час відсутності рухової активності відповідного м'язу. Друга теорія, що пояснює виникнення МБС, пов'язана з гіперактивністю м'язових волокон. Одним з можливих механізмів, що підтримують м'язовий спазм в цьому випадку, є викривлена активність аномально функціонуючих структурних одиниць м'язу, що підтверджує реєстрована в області ТТ низькорівнева ЕМГ-активність. На підставі цих даних було висловлено припущення, що пошкодження м'язових веретен може вести до виникнення болю, реалізованої симпатичними волокнами. Ще одна теорія пов'язує МБС з гіперактивністю кінцевих рухових пластинок. У відповідності з цією гіпотезою можна очікувати тривалий ефект від застосування ботулінічного токсину, що блокує аномальні кінцеві рухові пластинки, оскільки подібна хімічна денервації може бути усунена лише при розгалуженні і рості нових рухових терміналів, а також при розвитку нових нормальних кінцевих рухових пластинок. Найбільш переконливими виглядають теоретичні уявлення про патофізіологію ТТ і опосередкованих ними МБС, що містяться в комплексі робіт А. А. Лієва і Г. А. Іванічева (1995), згідно з якими тривало існуюче статичне напруження м'язів (або груп м'язів) тягне за собою їх напружену роботу, спрямовану на компенсацію виникаючої клітинно-тканинної гіпоксії, - розвивається порочне коло (мал.2).
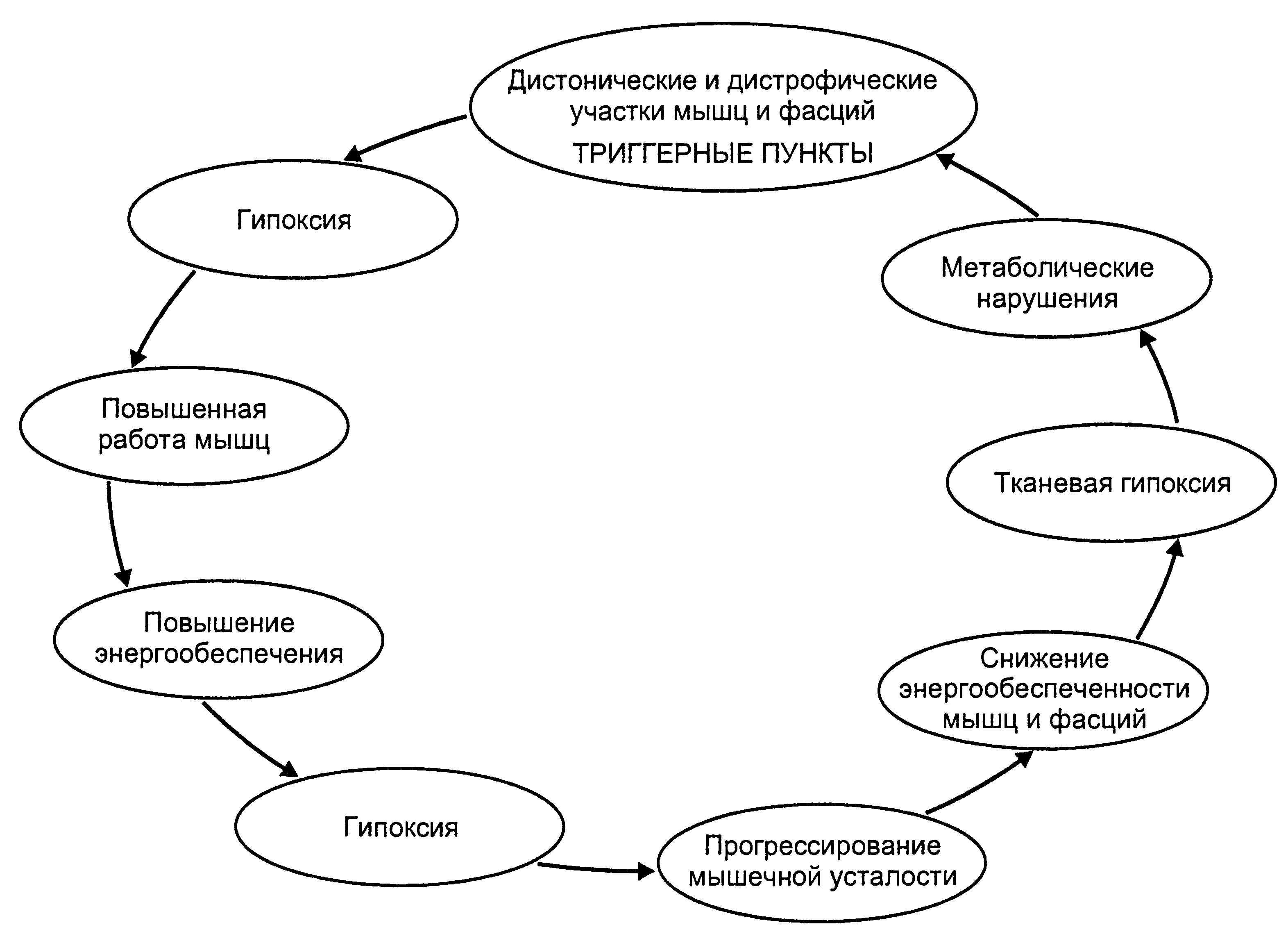
Мал.2.Порочне коло клітинно-тканинної гіпоксії (А.А.Лієв,Г.А.Іванічєв,1995)
Синдром клітинно-тканинної гіпоксії неминуче викликає підвищену роботу м'язів, які в умовах розвитку фізіологічного стомлення вимагають підвищеного енергозабезпечення (припливу кисню), що знову посилює гіпоксію, сприяє зниженню оптимальної енергетики м'язів і в кінцевому підсумку прогресуванню м'язової втоми. Тканинна гіпоксія викликає зниження анаеробного порогу, що сприяє розвитку метаболічних порушень в м'язі за вираженої невідповідності умовам відповідності потреби в кисні і його надходженні.
Клінічна картина. Протягом МБС спостерігаються періоди загострення і ремісії. У період ремісії скарги на больовий синдром відсутні, але може зберігатися незначне напруження м'язів, в яких можуть визначатися латентні ТТ (мал.3).
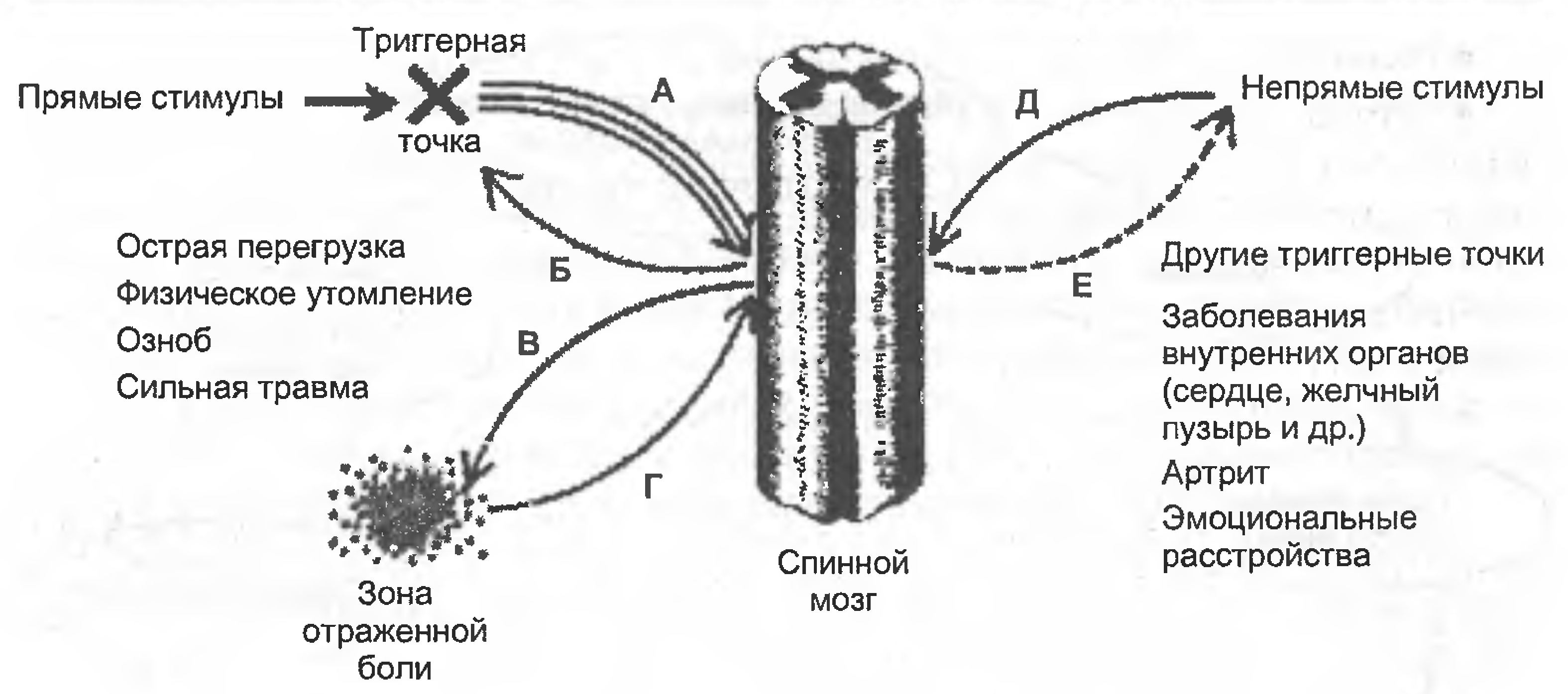
Мал.3. Зв'язок тригерних точок (помічений хрестиком) з факторами, які можуть активувати її, і з зоною відбитої від неї болю (Дж.Г.Тревел, Д.Г.Сімпсон, 1989):
А – множинні впливи,які йдуть від тригерних точок(ТТ) в спинний мозок;
Б – зворотні впливи з спинного мозку на ТТ;
В – іррадіація болю в віддалену від м’язу ділянку тіла (зону відбитого болю);
Г – вплив на ТТ процедури розтягнення і знеболення в зоні відбитого болю;
Д – активуючі впливи від непрямої стимуляції ТТ;
Е – вплив ТТ на вісцеральну функцію.
Найбільш частими місцями локалізації ТТ є трапецієвидний, сходовий, грудиноключично-соскоподібний м'язи, а також м'яз, що піднімає лопатку, і квадратний м'яз попереку. Так, Sola і співавт. при обстеженні 200 молодих людей, які не мали будь-яких клінічних симптомів, виявили у 54% дівчат і 45% юнаків локальну болючість в м'язах плечового поясу, викликану наявністю в них латентних ТТ, при натисканні на які не спостерігається «симптому стрибка». Однак при будь-якому несприятливому впливі (переохолодження, перевантаження, здавлення, імобілізація і т. д.) латентна ТТ може перейти в активний стан і сформувати картину МБС.
Біль, відбита від міофасциальних ТТ, зазвичай носить тупий і тривалий характер; часто відчувається в глибині тканин. Інтенсивність її варіює від відчуття деякогось дискомфорту до жорстоких і нестерпних болів. Вона може виникати у спокої або при рухах.
Зазвичай відбита біль може бути викликана або посилена натисканням пальцем на ТТ або пенетрацією ТТ ін'єкційної голкою. Чим дошкульніше ТТ, тим інтенсивніший і стійкіший відбитий біль і більш обширно його поширення, при цьому біль рідко відбивається в повністю симетричні ділянки тіла.
При обстеженні хворих МБС слід звернути увагу на наступні моменти:
♦ При наявності активних ТТ в м'язі її пасивне розтягування викликає посилення болю. Поява болю під час розтягування м'яза супроводжується захисним спазмом, який посилює напругу м'язових волокон і збільшує її болючість при подальшому розтягуванні. Спазм блокує подальше розтягнення м'язу.
♦ Біль посилюється при подоланні м'язом, що скорочується сили зовнішнього фізичного впливу. Він більш виражений, якщо перед силовим скороченням м'яз був в пасивному скороченому стані.
♦ Максимальна скорочувальна сила ураженого м'язу ослаблена. Вона не пов'язана з атрофією м'язу або болем, який з'являється тільки при максимальних скорочувальних зусиллях.
♦ У відбитій від ТТ зоні спостерігаються болючість і порушення чутливості.
♦ Іноді в зоні відбитого болю виникають вазомоторні порушення (збліднення при стимуляції міофасциальних ТТ з подальшою гіперемією, сльозотеча і нежить, пітливість і «гусяча шкіра»).
♦ При пальпації виявляється напруженість частини м'язу, який знаходиться в безпосередній близькості від ТТ. Ці пальпуємі ущільнення часто зникають після ефективного лікування ТТ.
♦ Тригерна точка при пальпації відчувається як чітко обмежена область з гострою болючістю, яка значно менш виражена в декількох міліметрах від її межі.
♦ Натискання пальцем на активну ТТ зазвичай викликає «симптом стрибка».
♦ Щипкова пальпація викликає локальну судому м'язу. Найбільш легко цю відповідь можна отримати у уражених поверхневих м'язів. Найбільш демонстративні відповіді виникають у таких м'язів, як грудиноключично-соскоподібного, великий грудний, дельтовидні, найширший м'яз спини, розгинач III пальця, плечепроменевий, медіальний широкий м'яз стегна і великий сідничний м'яз.
♦ Помірний безперервний тиск на активну ТТ викликає або посилений біль в відбитій зоні.
♦ У деяких хворих шкіра проявляє виражений дермографізм. Найбільш легко він визначається у верхній грудній та попереково-крижовій областях.
Лабораторні та інструментальні обстеження. Клінічний аналіз крові, СРБ, фібриноген, сіалові кислоти, м'язові ферменти, циркулюючі імунні комплекси і РФ знаходяться в межах норми, що характеризує відсутність ознак запального процесу.
Рентгенографія хребта, спеціальна зйомка м'яких тканин і комп'ютерна томографія не виявляють жодних ознак, обумовлених дією міофасциальних ТТ.
Електроміографічне обстеження ураженого м'язу в спокої не виявляє патологічних відхилень. Виявлена збільшена кількість поліфазних потенціалів в м'язі, що має тригерні точки. При термографічному дослідженні шкіри над активними ТТ виявляється зона (діаметр 5-10см) з підвищеною температурою. Шкірна провідність над тригерними точками може бути збільшена.
Діагноз МБС ставиться на підставі клінічного обстеження і потребує систематизованого підходу, що включає ретельне вивчення анамнезу захворювання, цілеспрямоване виявлення ТТ і виявлення супутніх соматичних, психологічних і поведінкових порушень.
Критерії діагностики МБС
I. «Великі» критерії (необхідна наявність всіх 5):
1) скарги на реґіонарний біль;
2) пальпуємий «тугий» тяж у м'язі;
3) ділянка підвищеної чутливості в межах «тугого» тяжа;
4) характерний патерн відбитого болю або чутливих розладів;
5) обмеження обсягу рухів.
II. «Малі» критерії (необхідна наявність 1 з 3):
1) відтворюваність болю або чутливих порушень при стимуляції ТТ;
2) локальне подьоргування зацікавленого м'язу при пальпації ТТ або при ін'єкції в ТТ;
3) зменшення болю при розтягуванні або при ін'єкції в м'яз.
Диференціальний діагноз МБС. При диференціальній діагностиці виділяють три групи захворювань, які мають подібні прояви з синдромами міофасциальних ТТ і включають міопатії, артрити і локальні запалення тканин скелетної мускулатури (тендиніт і бурсит).
Патологічні стани, що супроводжуються м'язовими болями, в першу чергу пов'язані з ревматичною поліміалгією і фіброміалгією (ФМ). Діагностика ревматичної поліміалгії проводиться на підставі наступних критеріїв: вік > 50 років, двостороннє ураження двох з трьох перерахованих областей (шия, плечовий або тазовий пояс) як мінімум протягом 1 місяця, ШОЕ > 40 мм/год. Між МБС та ФМ є ряд відмінностей. Так, фіброміалгія характеризується хронічним перебігом з залученням множинних м'язових груп, поширенням на більшу частину тіла і наявністю болючих при пальпаторному впливі точок, викликаючих тільки локальний біль. При МБС є тенденція до більш вираженого гострого болю і до залучення меншої кількості м'язів, а також наявність ТТ з усіма характерними для них ознаками (табл. 2).
Нерідко МБС доводиться диференціювати з поліміозитом і дерматоміозитом. Відомо, що в дебюті поліміозиту у 85% хворих виявляється виразна болючість проксимальних м'язів кінцівок. У 15% випадків поліміозит проявляється у вигляді тупих болів в сідницях, суглобах і литках, біль часто вказує на наявність артриту як прояв поліміозиту або на комбінацію поліміозиту з іншими захворюваннями сполучної тканини. При поліміозиті збільшена концентрація креатинфосфокінази (КФК) і ЛДГ, тоді як при міофасциальних ТТ концентрація цих ферментів не змінена. Дерматоміозит включає поліміозит та шкірні зміни - еритему, макулопапульозний висип і лускатий екзематозний дерматит. Важливою діагностичною ознакою дерматоміозиту є лабораторна і імунологічна активність: прискорена ШОЕ, підвищення рівня СРБ, фібриногену, сіалових кислот, гіпергамаглобулінемія, високий рівень циркулюючих імунних комплексів, виявлення міозин-специфічних антитіл.
Біль, відбита від міофасциальних ТТ в суглоби, може імітувати біль при остеоартриті, ревматоїдному, подагричному і псоріатичному артриті, що мають характерні критерії діагностики.
Таблиця 2
