
- •Содержание
- •Введение
- •I. Теоретическая часть
- •1.1. Определение. Историческая справка
- •1.2. Этиология и патогенез болезни Паркинсона
- •1.3. Клиника и диагностика
- •Классификация (деление на стадии) предложенное Hoehn и Yarh
- •1.4. Лечение и профилактика
- •Основные лекарственные средства, используемые для лечения болезни Паркинсона. Механизмы действия противопаркинсонических средств
- •Препараты леводопы (дофа-содержащие препараты)
- •Препараты, содержащие только леводопу
- •Препараты,содержащие леводопу в комбинации с ингибитором переферической дофа-декарбоксилазы (ддк)
- •Препараты длительного действия, содержащие леводопу и ингибитор ддк
- •Растворимая лекарственная форма леводопы
- •1.5. Препараты леводопы: наком и мадопар
- •1.5.1. Механизм действия
- •1.5.2. Показания и противопоказания
- •1.5.3. Побочные действия и особые указания
- •1.5.4. Способы применения и дозировка
- •Выводы по теоретической части
- •II. Практическая часть
- •Анализ медицинских карт стационарных больных
- •Диаграмма 2.1. Распределение по полу
- •Диаграмма 2.2. Болезнь Паркинсона в разных возрастных группах
- •Диаграмма 2.3. Длительность заболевания у пациентов
- •Диаграмма 2.4. Клиническая форма болезни Паркинсона
- •Диаграмма 2.5. Стадия болезни Паркинсона
- •Диаграмма 2.6. Группы препаратов, применяемые в лечении болезни Паркинсона
- •Диаграмма 2.7. Препараты леводопы в лечении болезни Паркинсона
- •Диаграмма 2.8. Кратность приема препарата (при дозировке леводопы 250 мг.)
- •Диаграмма 2.9. Ослабление симптоматики после назначения накома
- •Диаграмма 2.10. Ослабление симптоматики после назначения мадопара
- •Диаграмма 2.10.1. Сравнительные показатели ослабления симптоматики после назначения накома и мадопара
- •Диаграмма 2.11. Неврологический дефицит при применении накома
- •Диаграмма 2.12. Неврологический дефицит при применении мадопара
- •Диаграмма 2.12.1. Сравнение изменения неврологического дефицита при применении накома и мадопара
- •Диаграмма 2.13. Частота отрицательных эффектов при применении накома
- •Диаграмма 2.14. Частота отрицательных эффектов при применении мадопара
- •Диаграмма 2.14.1 Сравнение отрицательных эффектов при применении накома и мадопара
- •Диаграмма 2.15. Побочные эффекты при применении накома
- •Диаграмма 2.16. Побочные эффекты при применении мадопара
- •Диаграмма 2.16.1. Сравнение побочных эффектов при применении накома и мадопара
- •Диаграмма 2.17. Временной показатель улучшения состояния при лечении препаратами леводопы (наком и мадопар)
- •Диаграмма 2.18. Распределение пациентов с болезнью Паркинсона по наличию инвалидности
- •Диаграмма 2.19. Соотношение групп инвалидности у лиц пожилого возраста, страдающих болезнью Паркинсона
- •2.2. Анкетирование «Оценка применения препаратов леводопы лицами пожилого возраста с болезнью Паркинсона»
- •Диаграмма 2.20. Половая принадлежность лиц пожилого возраста, страдающих болезнью Паркинсона
- •Диаграмма 2.21. Возрастные группы лиц пожилого возраста с болезнью Паркинсона
- •Диаграмма 2.22. Длительность болезни Паркинсона у пациентов
- •Диаграмма 2.23. Регулярность наблюдения пациентов у невролога
- •Диаграмма 2.24. Частота наблюдения у невролога в поликлинике
- •Диаграмма 2.25. Быстрота назначения лечения после постановки диагноза
- •Диаграмма 2.26. Причины, по которым лечение было отложено
- •Диаграмма 2.27. Препараты, применяемые в лечении болезни Паркинсона
- •Диаграмма 2.28. Показатель положительных эффектов при применении накома и мадопара
- •Диаграмма 2.29. Частота приема препаратов леводопы для лечения болезни Паркинсона
- •Диаграмма 2.30. Показатель самостоятельного изменения схемы приема препаратов
- •Диаграмма 2.31. Частота ослабления действия препаратов
- •Диаграмма 2.32. Осведомленность врача об ослаблении действия препарата у пациентов
- •Диаграмма 2.33. Меры, принятые врачом в связи с постепенным ослаблением действия препарата
- •Диаграмма 2.34. Частота побочных эффектов при применении препаратов леводопы (наком и мадопар)
- •Диаграмма 2.35. Показатель побочных эффектов при применении препаратов леводопы (наком и мадопар)
- •Диаграмма 2.36. Осведомленность врача о появлении побочных эффектов у пациентов
- •Выводы по практической части
- •Заключение
- •Список использованной литературы
- •Список показателей, по которым анализировались карты историй болезни:
- •Анкета «Оценка применения препаратов леводопы лицами пожилого возраста с болезнью Паркинсона»
- •Памятка для пациентов, страдающих болезнью Паркинсона
Памятка для пациентов, страдающих болезнью Паркинсона
О питании
Существует ли специальная диета для пациентов с болезнью Паркинсона?
Специальной лечебной диеты для больных с болезнью Паркинсона не существует, но пожилой возраст больных и частое наличие сопутствующих заболеваний (атеросклероз, гипертоническая болезнь, сахарный диабет и др.) требуют рекомендовать пациенту наиболее подходящий для него режим питпния. Рацион питания должен отражать потребности в основных пищевых веществах и энергии, а также учитывать возраст, пол, физическую активность.
Рекомендации для больных пожилого возраста:
Пища должна быть энергетически сбалансирована, калорийность ее должна соответствовать энергозатратам организма и в среднем может составлять 1700-2200ккал.
Необходимо использовать пищевые продукты и блюда, обладающие легкой усвояемостью. Следует отдавать предпочтения рыбным и молочным продуктам. Не стоит часто употреблять копчености, грибы, бобовые, потому что эти продукты значительно затрудняют работу желудочно-кишечного тракта.
Необходимо уменьшить потребление жиров животного происхождения (сало, сливочное масло, говяжий, свиной, бараний жир) и увеличить в рационе питания количество растительных жиров (растительное масло).
Избегайте злоупотребление соленой пищи. Людям пожилого возраста рекомендуется употреблять не более 6г в день. Добавлять соль в пищу необходимо только в конце процесса ее приготовления либо в готовый продукт.
Пища должна быть богата витаминами и микроэлементами. Сырые овощи, фрукты, а также сухофрукты в рационе обеспечивает вас необходимым количеством витаминов и микроэлементов. Регулярное включение в диету морепродуктов обогатит пищу микроэлементами (морская капуста, кальмары, креветки).
Пожилые люди часто страдают пониженным аппетитом. Для того чтобы повысить аппетит, необходимо использовать зелень, чеснок, лук, хрен, овощные и фруктовые соки; немаловажное значение имеет привлекательный внешний вид и запах пищевых блюд. Пусть ваши блюда будут красивыми!
Как поступать в тех случаях, когда время действия противопаркинсонических средств уменьшается?
Если вы применяете противопаркинсонические средства во время или сразу после еды, это удлиняет время их всасывания. Пища переваривается в течение 1-3 часов, поэтому препарат, смешанный с пищей, попадает в кишечник в более поздние сроки.
Пища с высоким содержанием жиров всасывается еще дольше. Процесс ее расщепления занимает больше времени, чем расщепление углеводов и белков, и всасывание противопаркинсонических средств замедляется еще в большей степени.
Особенно это важно при приеме препаратов леводопы. Леводопа всасывается в тонком кишечнике. Белки, содержащиеся в пище, расщепляются в кишечнике до аминокислот. Аминокислоты, проходя через стенку кишечника, попадают в кровеносное русло, соединяясь с «транспортными» системами, которые использует леводопа на пути в мозг.
Если пища содержит большое количество белка, то леводопа на пути в мозг вынуждена «ждать», пока освободятся переносчики.
Принимать препараты леводопы лучше за 30-60 минут до еды или в промежутке между едой, а другие противопаркинсонические средства – перед едой.
Запивать противорпаркинсонические препараты лучше водой (для более быстрого всасывания – теплой водой).
О повседневной активности
повседневной активности
Что означает термин «повседневная активность»?
Повседневная активность включает в себя все действия, которые человек выполняет в течение дня. Это профессиональная и общественная деятельность, бытовые работы, посещение культурных мероприятий, отношения с родственниками, друзьями. Уровень повседневной активности зависит от вашего состояния. Если вы работаете, многие виды деятельности будут доступны для вас. А если вы человек более пожилого возраста и не работаете, то в определенных видах домашней работы вам может потребоваться помощь родственников.
Как улучшить повседневную активность в утренние часы?
Утром большинство пациентов с болезнью Паркинсона чувствуют себя плохо в связи с тем, что последний прием противопаркинсонических препаратов состоялся вечером. Поставьте возле кровати на тумбочку стакан воды и лекарство для приема в утренние часы.
Не пытайтесь сразу встать с постели, так как вы можете упасть. Сначала необходимо сесть в постель. Для этого согните ноги и осторожно повернитесь на бок. Затем медленно опускайте ноги с кровати и с помощью рук потихоньку поднимайте тело, пока не достигнете положения сидя. В этом положении вы можете принять препараты.
Перед тем как встать с постели, убедитесь, что вы не испытываете слабости и головокружение. Подвиньте стопы назад, чтобы они оказались под бедрами, установите стопы на расстояние 50-60 см, слегка наклонитесь впереди, и опираясь руками на колени, встаньте. Можете подвинуть к кровати стул и вставать, опираясь на спинку стула.
После подъема с кровати наденьте домашнюю обувь. Избегайте обуви с кожаной подошвой, которая может скользить по полу. Используйте обувь с резиновой подошвой, лучше с задниками.
О лечебной физкультуре
Какую роль выполняет лечебная физкультура при болезни Паркинсона?
Одно из важнейших мест в лечении болезни Паркинсона занимает лечебная физкультура. Физические упражнения необходимы вам для того, чтобы дольше сохранить способность двигаться и предотвратить возможные осложнения. Лечебная физкультура поможет уменьшить дрожание, скованность, замедленность движений, улучшит вашу ходьбу. В этом вам помогут методисты по лечебной физкультуре. Они оценят состояние вашей двигательной сферы, позы, проанализируют нарушение ходьбы, равновесия и помогут откорректировать эти симптомы с помощью соответствующих физических упражнений и специальных технических приемов, а также обучат вас и членов вашей семьи, как правильно выполнять их рекомендации.
Целью лечебной физкультуры является помощь пациенту в достижении лучшего уровня физической активности и независимости.
Общие рекомендации по выполнению лечебной физкультуры:
Старайтесь выполнять физические упражнения каждый день.
Посоветуйтесь с лечащим врачом в отношении объема занятий.
Выберите время для выполнения упражнений. Будет лучше, если вы отдохните и будете выполнять упражнения в момент наилучшего действия противопаркинсонических препаратов.
Во время занятий надевай те удобную одежду и обувь.
Распределите упражнения на небольшие группы, чередуя их с отдыхом в течение дня.
Двигайтесь медленно, выполняйте упражнения в медленном темпе. Избегайте резких движений. Выберите удобный для вас ритм движений, используйте музыку, желательно ритмичную.
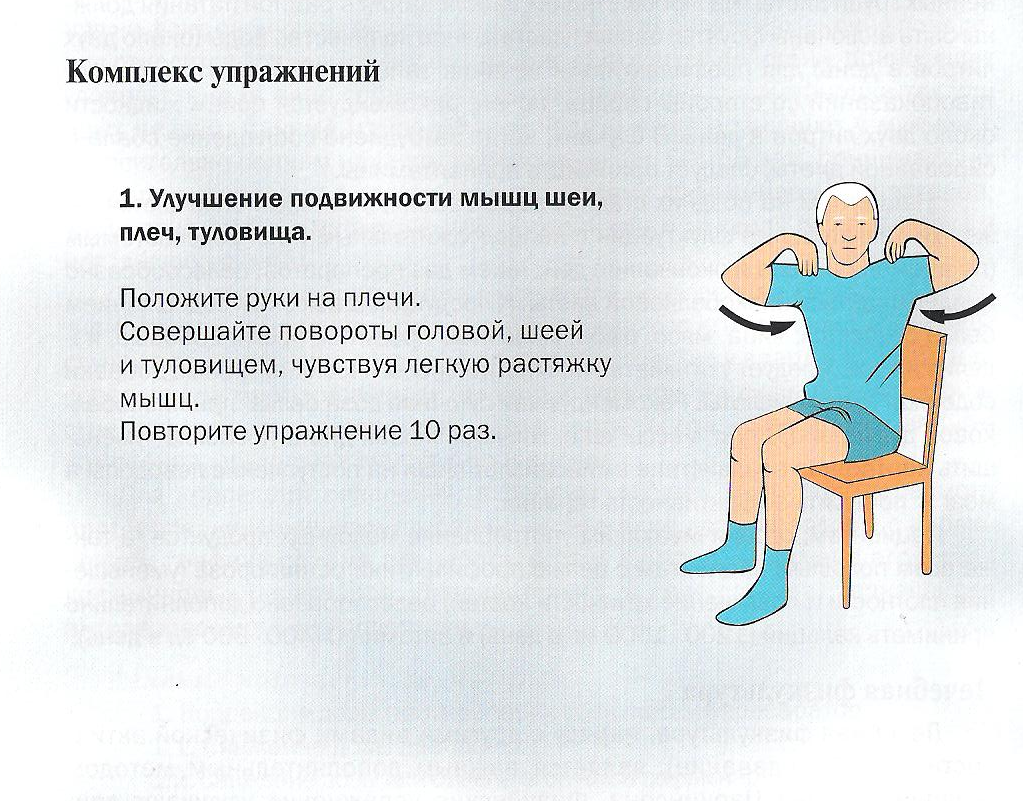
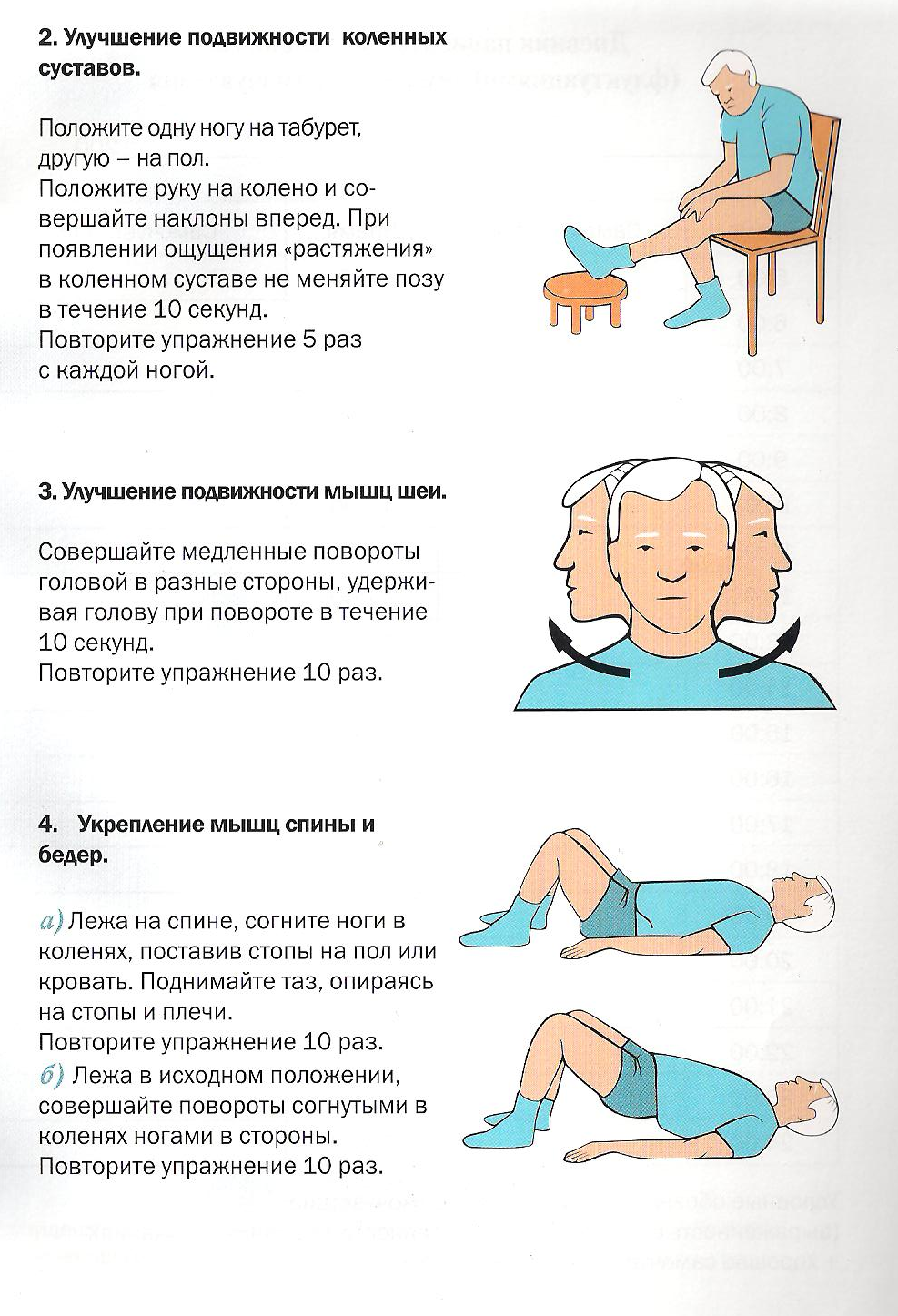
Выполняйте упражнения для всех групп мышц и суставов. Тренируйте те движения, которые вы стали выполнять хуже из-за болезни Паркинсона.
Старайтесь следить за дыханием во время выполнения упражнений. Время занятий необходимо постепенно увеличить, начиная с 5-7 минут, до 20-минутных занятий 3 раза в неделю.
Приложение 5

