
- •4. Пов'язки на ділянки живота, таза та нижні кінцівки.
- •Пов'язка на кульшовий суглоб
- •2. Пов'язки із застосуванням плівкотвірних препаратів.
- •1. Основні шляхи поширення інфекції (шляхи проникнення інфекції в рану).
- •2. Методи профілактики повітряно-краплинної інфекції.
- •1. Стерилізація хірургічних інструментів.
- •2. Стерилізація перев'язного матеріалу і білизни.
- •4. Обробка операційного поля:
- •Особливості профілактики імплантаційної інфекції:
- •3. Джерела імплантаційної інфекції:
- •4. Шовний матеріал.
- •Значення ендогенної інфекції в хірургії:
- •1. Актуальність проблеми:
- •2. Шляхи віл-інфікування в хірургії:
- •Види антисептики:
- •4. Застосування методів антисептики в умовах клініки:
- •Видалення гнійного ексудату
- •Видалення згустків
- •Очищення ранової поверхні та шкіри
- •Операції
- •Маніпуляції
- •Розкриття гнійників (абсцес, флегмона, панарицій та інш.)
- •Розкриття "карманів" та запливів
- •Пункція гнійників
- •Види фізичної антисептики (рис. 1.83). А) Гігроскопічний перев'язний матеріал:
- •2. Класифікація антисептиків:
- •3) Похідні мірамістину:
- •Принципи раціональної антибіотикотерапії:
- •4. Основні групи антимікробних препаратів, застосовуваних у хірургії. А) Захищені амінопеніциліни:
- •Препарати для пасивної імунізації:
- •Методи, що впливають на неспецифічну резистентність організму:
- •2. Препарати для стимуляції неспецифічного імунітету:
- •8. Періоди місцевої анестезії:
- •3. Фактори, що сприяють розвитку ускладнень:
- •4. Основа профілактики ускладнень:
- •5. Ускладнення по системах. А) Ускладнення з боку органів дихання:
- •3. Клінічні прояви:
- •4. Інтенсивна терапія:
- •4. Інтенсивна терапія:
- •Часові межі:
- •3. Ознаки клінічної смерті:
- •Причини розвитку:
- •3. Ознаки соціальної смерті:
- •1.3. Десмургія
- •1.4. Асептика і антисептика
- •5. Зміни в організмі хворого при кровотечі: а) Компенсаторно-пристосувальні реакції організму:
- •1. Тимчасова зупинка кровотечі:
- •Актуальність проблеми:
- •2. Послідовність процесів, що відбуваються при загоєнні рани: а) Утворення колагену фібробластами:
- •4. Фактори, що впливають на загоєння рани:
- •Ускладнення загоєння ран:
- •1. Загальні завдання, що стоять перед хірургом при лікуванні будь-якої рани:
- •5. Методика хірургічної обробки гнійної рани.
- •6. Методи лікування гнійної рани, що доповнюють операцію:
- •2. Актуальність проблеми:
- •3. Механізм виникнення травм:
- •4. Класифікація травми:
- •5. Класифікація травматизму.
- •6. Загальні принципи обстеження потерпілих. А) Скарги:
- •7. Діагностичні дослідження при травмах. А) Лабораторні дослідження:
- •8. Загальні принципи надання невідкладної допомоги потерпілим.
- •Актуальність проблеми:
- •3. Механізм ушкоджень:
- •6. Загальні клінічні прояви черепно-мозкової травми:
- •7. Формування попереднього діагнозу за клінічними даними.
- •8. Діагностична програма при черепно-мозковій травмі:
- •9. Загальні принципи діагностики черепно-мозкової травми:
- •3. Діагностика струсу головного мозку:
- •4. Лікування струсу головного мозку:
- •Ступені тяжкості забою головного мозку (табл. 2.4):
- •3. Клінічні прояви забою головного мозку визначають:
- •4. Принципи лікування забою головного мозку:
- •3. Патогенез стискання головного мозку:
- •4. Локалізація скупчення крові (рис. 2.14):
- •5. Клінічна картина стискання головного мозку: а) Скарги:
- •Діагностика внутрішньочерепних гематом (рис. 2.16):
- •8. Лікування внутрішньочерепних гематом:
- •2. Актуальність проблеми:
- •3. Механізм ушкоджень грудної клітки:
- •4 Патогенез ушкоджень грудної клітки:
- •7. Стани, які реально загрожують життю травмованого:
- •8. Принципи діагностики травм грудної клітки:
- •9. Принципи лікування травм грудної клітки:
- •10. Ускладнення травми грудної клітки:
- •4. Діагностика грунтується:
- •Види переломів ребер:
- •4. Клінічна картина:
- •Перелом ребер (флотуюча грудна клітка)
- •5. Діагностика струсу грудної клітки:
- •6. Лікування струсу грудної клітки:
- •Причини ушкодження:
- •4. Клінічна картина стискання грудної клітки без ушкодження внутрішніх органів. А) Скарги:
- •5. Діагностика стискання грудної клітки:
- •Причини травми:
- •3. Механізм ушкодження:
- •5. Діагностика травматичного гемотораксу:
- •6. Лікування травматичного гемотораксу:
- •Причини розвитку пневмотораксу:
- •3. Механізм розвитку пневмотораксу:
- •5. Клінічні прояви. А) Скарги:
- •7. Перша допомога при пневмотораксі:
- •8. Лікування пневмотораксу:
- •Причини травми серця:
- •3. Механізм травми серця:
- •4. Клінічні прояви:
- •2. Актуальність проблеми:
- •3. Причини травми органів черевної порожнини:
- •4. Механізм ушкоджень органів черевної порожнини:
- •5. Класифікація ушкоджень органів черевної порожнини.
- •3. Клінічні прояви забитого місця: а) Скарги:
- •4. Додаткові дані обстеження:
- •5. Лікування забою:
- •Класифікація:
- •6. Діагностика розриву тканин:
- •7. Лікування розриву тканин:
- •Механізм травми:
- •3. Класифікація переломів:
- •5. Додаткові методи дослідження:
- •6. Перша допомога при переломах:
- •7. Лікування переломів кісток: а) Принципи лікування:
- •8. Функціональне і відновне лікування переломів:
- •6. Діагностичний алгоритм при травматичній ампутації:
- •8. Лікування травматичної ампутації:
- •Види вивихів:
- •3. Механізм вивиху:
- •4. Класифікація вивихів:
- •8. Лікування вивиху: а) Свіжий вивих:
- •Центральному переломовивиху стегна
- •Види травматичного шоку:
- •3. Причини виникнення травматичного шоку:
- •7. Діагностика травматичного шоку базується на клінічних даних:
- •8. Лікування травматичного шоку на догоспітальному етапі:
- •9. Завдання лікування травматичного шоку на госпітальному етапі:
- •Етіологія синдрому тривалого стискання:
- •3. Механізм розвитку синдрому тривалого стискання:
- •6. Лабораторна діагностика:
- •7. Перша допомога при синдромі стискання:
- •2. Актуальність проблеми:
- •3. Анатомо-фізіологічні особливості шкіри (рис. 2.28):
- •4. Фактори, що визначають глибину опіків:
- •5. Розподіл опіків по глибині ураження і клінічна оцінка ступенів опіків:
- •6. Визначення площі опіку і клінічна оцінка опіків по площі:
- •8. Клінічні прояви опікової травми:
- •Періоди опікової хвороби:
- •3. Діагностична програма при опіковій травмі: а) Клінічні прояви:
- •4. Приклад формування клінічного діагнозу:
- •9. Формування попереднього діагнозу за клінічними даними:
- •10. Діагностична програма при хімічних опіках. А) Клінічні прояви:
- •12. Лікування хімічних опіків: а) Перша допомога:
- •2. Актуальність проблеми:
- •5. Клінічні прояви при ураженні електричним струмом: а) Скарги:
- •10. Лікування потерпілих з ураженням електричним струмом: а) Перша допомога:
- •Актуальність проблеми:
- •3. Етіологічні фактори:
- •4. Механізм біологічної дії іонізуючого випромінювання:
- •8. Формування попереднього діагнозу за клінічними даними:
- •9. Діагностична програма при радіаційних опіках: а) Клінічні прояви:
- •Актуальність проблеми:
- •6. Клінічні прояви холодової травми: а) Скарги:
- •8. Формування попереднього діагнозу за клінічними даними:
- •9. Діагностична програма при холодовій травмі: а) Клінічні прояви:
- •10. Приклад формулювання клінічного діагнозу:
- •11. Лікування потерпілих з відмороженнями і загальним охолодженням: а) Перша допомога:
- •12. Строки загоєння при відмороженнях.
- •13. Ускладнення відморожень і замерзання. А) Ранні:
- •2.5. Некрози, нориці, виразки
- •3) Наслідки некрозу:
- •3) Ускладнення нориць:
- •1. Загальні положення:
- •2. Актуальність проблеми:
- •6. Особливості росту пухлини:
- •2. Діагностичні методи уточнення наявності пухлинного процесу.
- •Лікування доброякісних пухлин - оперативне.
- •2.5. Некрози, нориці, виразки
- •2. Поняття про групові (клітинні) антигени:
- •1. Оснащення, необхідне для визначення групи крові стандартними сироватками:
- •2. Умови, необхідні для визначення групи крові:
- •Групи крові стандартними сироватками
- •4. Трактування результатів визначення групи крові:
- •1. Оснащення, необхідне для визначення групи крові перехресним методом:
- •3. Техніка визначення групи крові перехресним методом:
- •1. Оснащення, необхідне для визначення резус-приналежності експрес-методом:
- •2. Техніка визначення резус-приналежності експрес-методом:
- •1. Техніка визначення резус-приналежності на площині за допомогою моноклонального реагенту (цоліклона) "Анти-о-супер":
- •1. Види помилок при визначенні резус-приналежності крові:
- •3.5. Показання і протипоказання
- •1. Показання до гемотрансфузії:
- •2. Протипоказання до гемотрансфузії:
- •3.6. Методи переливання компонентів та препаратів крові
- •4. Зворотне переливання крові (реінфузія, рєтрансфузія, реплантація).
- •5. Аутогемотрансфузія.
- •1. Збір трансфузійного анамнезу:
- •3. Клінічне обстеження перед трансфузією:
- •4. Макроскопічна оцінка придатності трансфузійного середовища.
- •5. Проведення ізосерологічних реакцій:
- •6. Проведення проб на сумісність.
- •8. Заповнення медичної документації:
- •1. Компоненти крові:
- •Значення еритроцитарної маси для організму:
- •3. Одержання і зберігання еритроцитарної маси:
- •5. Критеріями придатності еритроцитарної маси для переливання є:
- •6. Основні критерії трансфузії еритроцитарних середовищ.
- •Вимоги щодо концентрату тромбоцитів:
- •4. Показання до застосування концентрату тромбоцитів:
- •4. Використання свіжозамороженої плазми:
- •6. Протипоказання до застосування свіжозамороженої плазми:
- •1. Препарати комплексної дії:
- •3. Препарати імунобіологічної дії:
- •3. Завдання інфузійної терапії:
- •4. Вплив інфузійної терапії на організм: а) Волемічний ефект:
- •2. Ускладнення механічного характеру:
- •Патогенез синдрому гомологічної крові:
- •3. Клініка синдрому гомологічної крові зумовлена:
- •4. Клінічні прояви:
- •6. Профілактика синдрому гомологічної крові:
- •3. Лікування:
- •4. Профілактика:
- •1. Зараження сифілісом:
- •4. Зараження віл-інфекцією:
- •5. Профілактика ускладнень інфекційного характеру:
- •Актуальність проблеми:
- •7. Діагностика запальних і гнійних захворювань.
- •Актуальність проблеми:
- •3. Переважна локалізація фурункулів:
- •4. Сприятливі причини до виникнення фурункула:
- •7. Формування попереднього діагнозу за клінічними даними:
- •1.02 Абсцес, фурункул або карбункул
- •Лікування фурункула:
- •Фактори, що сприяють виникненню карбункула:
- •3. Механізм розвитку карбункула (рис. 4.2):
- •4. Найбільш часта локалізація кар бункула:
- •8. Клінічно-статистична класифікація:
- •9. Приклади формулювання клінічного діагнозу:
- •10. Лікування карбункула:
- •Актуальність проблеми:
- •3. Причини розвитку абсцесів:
- •4. Механізм розвитку абсцесу:
- •6. Діагностика абсцесу:
- •8. Клініко-статистична класифікація абсцесу:
- •1.02 Абсцес, фурункул або карбункул
- •10. Лікування абсцесу: а) Загальне лікування:
- •Актуальність проблеми:
- •4. Механізм розвитку флегмони:
- •6. Діагностика флегмони.
- •8. Клініко-статистична класифікація флегмони:
- •9. Приклади формулювання клінічного діагнозу:
- •10. Лікування флегмони:
- •Актуальність проблеми:
- •Причини розвитку гідраденіту:
- •9. Клініко-статистична класифікація гідраденіту:
- •173.2 Гідраденіт
- •8. Формування попереднього діагнозу за клінічними даними.
- •10. Клініко-статистична класифікація бешихового запалення:
- •Етіологія:
- •3. Механізм розвитку еризипелоїду:
- •4. Характер перебігу еризипелоїду:
- •6. Формування попереднього діагнозу за клінічними даними.
- •8. Диференційна діагностика еризипелоїду:
- •9. Клініко-статистична класифікація еризипелоїду:
- •11. Лікування еризипелоїду:
- •1. Актуальність проблеми:
- •2. Розвиток синдрому запального ураження лімфатичних судин і вузлів:
- •Механізм розвитку лімфангіїту:
- •3. Види лімфангоїту:
- •5. Діагностична програма при лімфангіїті: а) Клінічні прояви:
- •6. Клініко-статистична класифікація лімфангіїту:
- •189 Лімфангіїт
- •7. Приклад формулювання клінічного діагнозу:
- •8. Лікування лімфангіїту:
- •3. Механізм розвитку лімфаденіту:
- •5. Клінічні прояви лімфаденіту: а) Місцеві ознаки:
- •9. Приклади формулювання клінічного діагнозу:
- •10. Лікування лімфаденіту:
- •Актуальність проблеми:
- •4. Механізм розвитку гнійних захворювань пальців і кисті:
- •7. Клінічні особливості різних видів панарицію: а) Шкірний панарицій (рис. 4.6, 4.7):
- •11. Приклади формулювання клінічного діагнозу:
- •13. Особливості лікування різних видів панарицію: а) Шкірний панарицій:
- •8. Приклади формування клінічного діагнозу:
- •4.4. Запальні захворювання залозистих органів Мастит
- •Актуальність проблеми:
- •3. Причини розвитку маститу: а) Фактори, що сприяють розвитку маститу:
- •5. Фази перебігу маститу:
- •Клінічні прояви гострого маститу: а) Скарги:
- •4. Механізм розвитку паротиту:
- •5. Клінічні прояви паротиту: а) Скарги:
- •6. Формування попереднього діагнозу на підставі клінічних даних:
- •7. Діагностика паротиту: а) Клінічні дані:
- •Лікування:
- •10. Профілактика паротиту:
- •6. Найбільш часта локалізація остеомієліту:
- •Актуальність проблеми:
- •3. Причини розвитку остеомієліту:
- •4. Механізм розвитку остеомієліту:
- •5. Характер клінічного перебігу остеомієліту:
- •6. Найбільш часта локалізація остеомієліту:
- •12. Приклади формулювання клінічного діагнозу:
- •13. Принципи лікування остеомієліту:
- •14. Експертиза працездатності і реабілітація хворих:
- •Актуальність проблеми:
- •3. Причини розвитку остеомієліту:
- •7 Формування попереднього діагнозу на підставі клінічних даних:
- •Причини розвитку післятравматичного остеомієліту:
- •3. Механізм розвитку післятравматичного остеомієліту:
- •5. Ускладнення післятравматичного остеомієліту:
- •7. Формування попереднього діагнозу на підставі клінічних даних.
- •8. Діагностика гострого гнійного артриту: а) Клінічні дані:
- •9. Диференційний діагноз:
- •10. Клініко-статистична класифікація гострого гнійного артриту:
- •11. Приклади формулювання клінічного діагнозу:
- •3. Клініко-статистична класифікація гнійного бурситу: м71.0 Абсцес синовіальної сумки
- •Актуальність проблеми:
- •3. Види анаеробної інфекції:
- •Характеристика збудників анаеробної інфекції:
- •6. Клінічна картина анаеробної інфекції: а) Скарги:
- •7. Профілактика анаеробної інфекції:
- •Актуальність проблеми:
- •3. Збудники анаеробної неклостридіальної інфекції:
- •4. Особливості перебігу анаеробної неклостридіальної інфекції:
- •5. Клінічна картина анаеробної неклостридіальної інфекції:
- •6. Діагностика анаеробної неклостридіальної інфекції:
- •Актуальність проблеми:
- •4. Епідеміологія правця:
- •5. Патогенез правця:
- •Принципи лікування правця: а) Місцеве лікування:
- •Актуальність проблеми:
- •4. Епідеміологія сибірки:
- •5. Патогенез сибірки:
- •6. Класифікація:
- •8. Діагностика:
- •4.3. Гнійно-запальні захворювання пальців і кисті
- •4.6. Анаеробна інфекція
- •4.7. Специфічна хірургічна інфекція
- •Хворого
- •5.2. Методика фізикального обстеження хворого
1. Загальні положення:
А) Онкологія - галузь медицини, що вивчає причини, механізми розвитку і клінічні прояви пухлин,
а також розробляє методи їх діагностики, профілактики та лікування. Б) Пухлина або бластома - це атипове новоутворення тканини, що відрізняється безмежністю
росту, недоцільністю, відносною автономністю і прогресією. В) Передпухлинні (передбластомні) стани - дисплазії, які характеризуються клітинною атипією,
ненормальним диференціюванням, дезорганізацією архітектоніки, збільшенням числа мітозів,
гіперплазією і метаплазією клітин:
облігатні передбластомні стани, на основі яких завжди або в більшості випадків виникає злоякісне захворювання;
факультативні передбластомні стани, на основі яких злоякісні захворювання розвиваються відносно рідко, але частіше, ніж у здорових людей.
2. Актуальність проблеми:
А) Онкологічна захворюваність в світі неухильно зростає, особливо в працездатному віці, становить серед чоловіків - 330-350 випадків, а серед жінок - 190-200 на 100 тис. населення.
Б) Серед чоловіків перше місце у світі займає рак легенів, серед жінок - рак молочної залози.
В) Щорічно онкологічну патологію виявляють більш ніж у 5 млн. осіб, а вмирає понад 2 млн. (друге місце в структурі смертності).
3. Причини розвитку пухлин (захворювання поліетіологічне):
• мутації, індуковані несприятливими факторами зовнішнього середовища і способом життя (75-70%):
екзогенні канцерогени - фізичні, хімічні, біологічні;
ендогенні канцерогени - гормони і їх метаболіти;
спонтанні мутації - 15-20%;
спадкова патологія генома - 5-10%;
• порушення нейрогуморальної, імунної систем і метаболізму в організмі, які є фоном для виникнення пухлин.
4. Механізм розвитку пухлини (процес багатостадійний, в якому беруть участь багато факторів зовнішнього середовища і внутрішні фактори організму):
наслідувані або соматичні мутації в клітині, активація клітинних або впровадження вірусні-, онкогенів;
вихід клітини у проліферацію в результаті порушення процесів контролю за клітинним циклом і апоптозу з формуванням моноклонального неопластичного клону;
надбання клоном гетерогенності завдяки нестабільності генома пухлинної клітини;
генералізація пухлинного процесу в організмі.
5. Номенклатура пухлин: А) Доброякісна пухлина:
- назва доброякісної пухлини в більшості випадків утворюється шляхом додавання латинськ або грецької назви тканини із закінченням -ота (фіброма, папілома, аденома).
Б) Злоякісна пухлина:
- назва злоякісних пухлин з епітеліальної тканини формується шляхом додатка до латинської або грецької назви тканини слова карцинома або рак (аденокарцинома, плоскоклітинний рак);
250
:озділ 2. Загальні питання хірургічної патології
- для злоякісних пухлин мезенхімального і нейроектодермального походження другим слово творчим елементом є термін саркома або бластома (ліпосаркома, гангліонейробластома).
6. Особливості росту пухлини:
А) Експансивний ріст (більш характерний для доброякісної пухлини):
у вигляді екзофітного вузла із чіткими межами, що виступає у просвіт порожнистого органа, або розташовується у товщі паренхіматозного і росте, розсовуючи навколишні тканини;
при розпаді пухлини утворюється виразка.
Б) Інфільтративний ріст (більш характерний для злоякісної пухлини):
інвазивний, ендофітний ріст без чітких меж вглиб і по стінці органа, проростаючи та руйнуючи нормальні тканини;
при розпаді формується виразково-інфільтративна пухлина.
В) Апозиційний ріст (характерний для десмоїдів передньої черевної стінки):
- ріст за рахунок непластичної трансформації нормальних клітин у пухлинні. ~. Особливості метастазування пухлин:
А) Лімфогенне метастазування найбільш характерне для раку, метастази в першу чергу виявляються в регіонарних лімфатичних вузлах.
Б) Гематогенне метастазування найбільш характерне для сарком - метастази в першу чергу виявляються в легенях і печінці.
В) Імплантанційне (контактне) метастазування - злущування клітин із первинної пухлини з осіданням і ростом метастазів по очеревині і плеврі.
Г) Змішаний характер метастазування характерний для більшості злоякісних пухлин. Я. Класифікація пухлин:
А) За клінічним перебігом:
доброякісні пухлини - зрілі новоутворення з перевагою тканинного атипізму, які відрізняються безмежним експансивним (розсуваючим тканини) ростом, чітко відмежовані від навколишніх тканин, гістологічно нагадують тканину, з якої походять, і які, як правило, не метастазують і не мають загального впливу на організм, але можуть піддаватися малігнізації;
злоякісні пухлини - незрілі новоутворення з перевагою клітинного атипізму, які відрізняються безмежним інфільтративним (проростають навколишні тканини) ростом, метастазуванням і значною відмінністю від тканини, з якої вони походять, значно впливають на організм.
Б) За гістогенезом:
пухлини епітеліальної тканини;
пухлини сполучної тканини;
пухлини м'язової тканини;
пухлини судин;
пухлини меланінотвірної тканини;
пухлини нервової системи та оболонок мозку;
гемобластози;
тератоми.
В) Міжнародна ТИМ-класифікація оперує трьома основними категоріями (використовується тільки при наявності гістологічного підтвердження діагнозу): а) Т (титог) - характеризує поширеність первинної пухлини в рамках символів Тх> Т0, Тів,
■ 1 > '2> '3' ^4'
Тх - використовується, коли розміри і ступінь інвазії первинної пухлини оцінити неможливо; Т0 - первинна пухлина не визначається; Ті$ - внутрішньоепітеліальна пухлина;
2 з 4 " критерії символів різні для різних локалізацій і відображають розміри пухлини
або різний ступінь п інвазії в стінку органа; б) N (посіиз) - відображає стан регіонарних лімфатичних вузлів у рамках символів И,,, N
х' "0'
М1» М2> МЗЇ
251
~
—
-
Розділ 2. Загальні питання хірургічної патології
Мх - використовується, коли оцінити наявність метастазів у лімфатичні вузли неможливо; М0 - метастази в регіонарних лімфатичних вузлах не визначаються; "і 2 з ~ критерії символів різні для різних локалізацій і відображають різний ступінь віддаленості лімфатичних вузлів з метастазами від первинної пухлини, або різну їх кількість;
в) М (теіазіазіз) - вказує на наявність або відсутність віддалених метастазів у рамках символів Мх, М0, М1;
Мх - використовується, коли оцінити наявність віддалених метастазів неможливо; М0 - віддалені метастази не виявлені; М1 - є віддалені метастази;
г) С (дгасіиз) - додаткова категорія, що характеризує ступінь диференціювання пухлинної тканини; ЄЦ - високодиференційована пухлина;
С2 - помірнодиференційована пухлина; С3 - низькодиференційована пухлина; С4 - недиференційована пухлина. Г) Класифікація пухлин по стадіях проводиться після визначення категорій ТИМ. Використовують 4 стадії, критерії яких різні для різних локалізацій і залежать від категорій ТИМ.
Іа - підозра на злоякісну пухлину (хворий має потребу в ретельному обстеженні і спостереженні);
Іб - передбластомні захворювання;
Ііа - хворий потребує радикального лікування;
Нб - хворий потребує продовження лікування;
III - хворий видужав або перебуває в ремісії;
IV - хворий потребує симптоматичного лікування.
Загальна симптоматологія і діагностика новоутворень
1. Клініка пухлинних захворювань: А) Скарги:
при доброякісній пухлині - наявність пухлинного утворення;
при ранніх стадіях злоякісних пухлин скарг і клінічної симптоматики у переважній більшості випадків немає;
при розвинених стадіях злоякісних пухлин можна виявити загальну і місцеву симптоматику, зумовлену впливом пухлини на організм.
а) Загальна симптоматика:
• Синдром загальної інтоксикації, що найбільш виражений у пізніх стадіях раку:
виникає через порушення злоякісною пухлиною азотистого і вуглеводного обміну, ферментного і гормонального балансу;
прояви: безпричинна загальна слабкість, втомлюваність, зниження працездатності протягом від кількох тижнів до місяців;
прогресуюча втрата маси тіла, стійке порушення чи зниження апетиту, відраза до окремих видів їжі;
психічна депресія, апатія, втрата інтересу до навколишнього середовища, у запущених стадіях - прояв агресії стосовно родичів.
Даний симптомокомплекс об'єднаний терміном "синдром малих ознак", при наявності якого лікар зобов'язаний подумати про злоякісне новоутворення і провести спеціальне обстеження для підтвердження або виключення цього припущення. Інтоксикаційний синдром найбільш виражений при раку стравоходу, шлунка, підшлункової залози, печінки, легенів і відсутній при зовнішніх локалізаціях пухлини.
252
озділ 2. Загальні питання хірургічної патології
• Синдром компресії:
виникає через тиск пухлини на нервові стовбури, що оточують органи і тканини;
проявляється поступово наростаючим і постійним болем, що спочатку виникає періодично, має тупий або ниючий характер, але з часом посилюється, стає гострим, постійним, а в пізніх стадіях - нестерпним;
біль є одним із провідних симптомів при раку підшлункової залози, шлунка, печінки, пухлинах нирок і саркомах кісток.
б) Місцева симптоматика (зумовлена впливом пухлини на окремі органи і системи залежно від її локалізації):
• Синдром обтурації:
спостерігається при раку більшості порожнистих і деяких паренхіматозних органів, нерідко є ведучим у клінічній картині захворювання;
виникає поступово або раптово;
зумовлений звуженням або стисканням просвіту органа зростаючою пухлиною;
у деяких випадках прохідність органа може частково або повністю відновлюватися при розпаді пухлини, ліквідації спазму або набряку слизової оболонки.
Основні прояви:
дисфагія при локалізації пухлини у стравоході;
шлунковий дискомфорт (втрата почуття задоволення від їжі, розпирання і тяжкість у ділянці шлунка, відрижка, блювання) при локалізації пухлини в шлунку;
затримка випорожнень та відходження газів при локалізації пухлини у товстій кишці;
затримка сечовиділення при локалізації пухлини в передміхуровій залозі;
жовтяничне забарвлення шкірних покривів при локалізації пухлини у голівці підшлункової залози, позапечінкових жовчних протоках;
задишка при локалізації пухлини в бронху.
• Синдром деструкції:
найбільш характерний для злоякісних пухлин внутрішніх органів - виникає в результаті виразки, розпаду новоутворення або травми, яка наноситься твердим вмістом органа або інших механічних факторів;
проявляється періодичними, прихованими або раптовими кровотечами з пухлини, які виявляються домішкою крові в калових масах (рак товстої кишки), гематурією (рак нирки або сечового міхура), кровохарканням (рак легені), меленою або наявністю прихованої крові в калі (рак шлунка) і приводить до анемії;
в окремих випадках, при розриві великої судини, може початися профузна кровотеча, яку важко зупинити.
Б) Історія захворювання:
частіше виявляється короткий період захворювання;
іноді є вказівка на передпухлинні захворювання (поліпи, поліпоз, папіломи та ін.). В) Об'єктивні дані:
а) Огляд:
У запущених стадіях визначають:
зниження маси тіла (в запущених випадках до кахексії);
землисто-сірий колір шкірних покривів;
зниження тургору та еластичності шкіри.
• Синдром пухлинного утворення:
є найбільш достовірною ознакою пухлини;
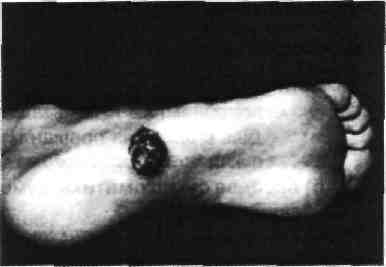
пухлина зовнішньої локалізації визначається візуально (рис. 2.38);
пухлина внутрішніх органів може виявлятися як візуально, так і при пальпації (пухлини органів черевної порожнини) або при проведенні спеціальних методів дослідження.
253
-—г~
Розділ 2. Загальні питання хірургічної патології

• Паранеопластичні синдроми: - сукупність ознак (симптомів), обумовлених синтезом пухлиною гормонів, гормонопо-дібних речовин, біологічно активних речовин, які виникають з появою пухлини і зникають при її видаленні (наприклад, шкірні прояви -іхтіоз, акантоз, сверблячка; неврологічні прояви - поліневрити, міонейропатії; кісткові прояви - остеопороз та ін.).
б) Пальпація:
Рис. 2.38. Меланома ступні
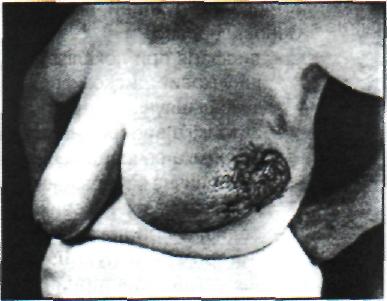
при зовнішній локалізації пальпується щільна безболісна пухлина із чіткими межами, не пов'язана з навколишніми тканинами (доброякісна пухлина), або горбиста, без чітких меж і фіксована, погано зміщувана (злоякісна пухлина) (рис. 2.39);
при внутрішній локалізації пухлину можна пальпувати тільки при її значних розмірах.
в) Перкусія:
- дозволяє виявити ускладнення пухлинного процесу: притуплення перкуторного звуку над поверхнею легенів при ателектазі або плевриті, над поверхнею живота - при асциті, тимпаніт над поверхнею живота при кишковій непро хідності та ін.
г) Аускультація:
- може бути інформативною для виявлення ускладнень пухлинного росту.
