
- •Миколаївський національний університет
- •І. К. Тахтарова, к. О. Богатирьов, а. О. Захарова, о. А. Телещак
- •Тема 2.1. Звичка і залежність. Медико-біологічні
- •Тема 2.2. Основні токсиканти та ознаки їх
- •Тема 1.1. Сучасні тенденції поширення негативних явищ
- •Тема 1.2. Поняття про захворювання, що передаються статевим шляхом, як про інфекційні
- •Набутий
- •Пасивний
- •Тема 1.3. Віл/снід – реальність нашого часу
- •Епідеміологія віл/сніДу у світі
- •183 1673 36600 52356 91717 Рис. 7. Динаміка поширення віл-інфекції в Україні
- •Р ис. 12. Частота шляхів передачі віл (Миколаївська область)
- •Перебіг віл-інфекції
- •2. Попередження передачі віл через кров:
- •Попередження перинатальної передачі віл від матері до дитини:
- •4. Організація медичної допомоги й соціальної підтримки хворим віл-інфекцією, їх родинам і оточенню.
- •Тема 1.4. Поняття про інші захворювання, що передаються статевим шляхом, їх профілактика в сучасних умовах.
- •1.4.2. Вірусні захворювання,
- •Що передаються статевим шляхом
- •1.4.3. Грибкові, паразитарні та інші захворювання, що передаються статевим шляхом
- •1.4.4. Профілактика захворювань, що передаються статевим шляхом у сучасних умовах
- •Проблемно-пошукові питання
- •Теми для доповідей і рефератів
- •Література
- •2.1. Звичка і залежність. Медико-біологічні та психологічні аспекти залежності
- •Тема 2.2. Основні токсиканти та ознаки їх впливу на організм людини
- •2.2.1. Поняття про токсиканти і токсикоманії
- •2.2.3. Основні чинники молодіжної та підліткової наркотизації
- •Біологічні фактори – обставини, пов'язані з особливостями розвитку і будови організму:
- •Р ис. 38. Препарати опію
- •Макова солома
- •Р ис. 40. Препарати опію
- •Канабіоїди. До канабіоїдів належать марихуана та гашиш – препарати з індійської коноплі (Cannabis savita) (рис. 41).
- •Р ис. 41. Препарати коноплі (канабіоїди)
- •Р ис. 42. Кокаїн
- •Амфетаміни. Амфетамін – хімічне похідне молекули ефедрину. У природі ефедрин міститься в рослині ефедрі.
- •Р ис. 43. Амфетаміни
- •Міфи про наркотики
- •2.2.5. Ознаки вживання|вжиток,використання| наркотиків, наркотичної| залежності
- •2.2.6. Алкоголь як наркотична отрута
- •Під дією алкоголю
- •Соціальні чинники, що визначають виникнення та розвиток пияцтва
- •Міфи про алкоголь
- •2.2.7. Тютюн як наркотична речовина
- •Р ис. 59. Зуби курця
- •Міф 6. Куріння кальяну – безпечний спосіб куріння.
- •Куріть, якщо хочете
- •Часто хворіти
- •Мати захворювання серця
- •Передчасно старіти
- •Втратити дитину під час вагітності
- •Висновки
- •Тема: «Тютюнокуріння як шкідлива звичка і токсикоманія»
- •Проблемно-пошукові питання
- •Теми для доповідей і рефератів
- •Тема: «Основні чинники підліткової та молодіжної наркотизації»
- •План заняття
- •1. Загальна характеристика основних чинників початку наркотизації.
- •2. Загальні ознаки початку вживання неповнолітніми та молоддю наркотичних речовин і токсикантів.
- •Проблемно-пошукові питання
- •Теми для доповідей і рефератів
- •Проблемно-пошукові питання
- •Теми для доповідей і рефератів
- •Підсумкові тестові завдання з курсу
- •15. Які наслідки тютюнокуріння для травної системи ?
- •16. Наскільки серйозні захворювання, що передаються статевим шляхом?
- •17. Як поводити себе при підозрі на зпсш?
- •18. Чи вірно, що гонорея
- •Глосарій
- •Бензпирен – канцероген, що входить до складу смоли тютюнового диму.
- •Трансфузійний шлях зараження – передача збудника інфекції при переливанні крові (віл/снід, генітальний герпес, гепатити в, с, d).
- •Література
- •Додаток а
- •Стаття 131. Неналежне виконання професійних обов'язків, що спричинило зараження особи вірусом імунодефіциту людини чи іншої невиліковної інфекційної хвороби
- •Стаття 132. Розголошення відомостей про проведення медичного огляду на виявлення зараження вірусом імунодефіциту людини чи іншої невиліковної інфекційної хвороби
- •Стаття 133. Зараження венеричною хворобою
- •Стаття 306. Використання коштів, здобутих від незаконного обігу наркотичних засобів, психотропних речовин, їх аналогів або прекурсорів
- •Стаття 307. Незаконне виробництво, виготовлення, придбання, зберігання, перевезення, пересилання чи збут наркотичних засобів, психотропних речовин або їх аналогів
- •Стаття 308. Викрадення, привласнення, вимагання наркотичних засобів, психотропних речовин або їх аналогів чи заволодіння ними шляхом шахрайства або зловживання службовим становищем
- •Стаття 309. Незаконне виробництво, виготовлення, придбання, зберігання, перевезення чи пересилання наркотичних засобів, психотропних речовин або їх аналогів без мети збуту
- •Стаття 310. Посів або вирощування снотворного маку чи конопель
- •Стаття 311. Незаконне виробництво, виготовлення, придбання, зберігання, перевезення чи пересилання прекурсорів
- •Стаття 312. Викрадення, привласнення, вимагання прекурсорів або заволодіння ними шляхом шахрайства або зловживання службовим становищем
- •Стаття 314. Незаконне введення в організм наркотичних засобів, психотропних речовин або їх аналогів
- •Стаття 315. Схиляння до вживання наркотичних засобів, психотропних речовин або їх аналогів
- •Стаття 316. Незаконне публічне вживання наркотичних засобів
- •Стаття 317. Організація або утримання місць для незаконного вживання, виробництва чи виготовлення наркотичних засобів, психотропних речовин або їх аналогів
- •Стаття 318. Незаконне виготовлення, підроблення, використання чи збут підроблених документів на отримання наркотичних засобів, психотропних речовин або прекурсорів
- •Стаття 319. Незаконна видача рецепта на право придбання наркотичних засобів або психотропних речовин
- •Стаття 320. Порушення встановлених правил обігу наркотичних засобів, психотропних речовин, їх аналогів або прекурсорів
- •Стаття 322. Незаконна організація або утримання місць для вживання одурманюючих засобів
- •Стаття 323. Спонукання неповнолітніх до застосування допінгу
- •Стаття 324. Схиляння неповнолітніх до вживання одурманюючих засобів
- •Додаток б Виявлення та оцінка статусу куріння
- •Тест Фагерстрема
- •Ступінь залежності оцінюється в балах від 0 до 10:
- •Додаток в
- •Значення відповідей для юнаків
- •Тест для визначення рівня алкоголізації
- •Чи маєте Ви схильність до вживання алкоголю?
- •Опитувальник audit
- •Анкета №2
- •Анкета №3 Питання для вивчення ставлення до куріння
- •Анкета №4 Питання для вивчення стану наркоманій серед школярів
Перебіг віл-інфекції
. |
Період |
Клінічна стадія |
Тривалість періоду |
1 |
Інкубаційний період |
- |
3-6 тижнів |
2 |
Гостра ВІЛ-інфекція |
Гостре захворювання |
1-3 тижні |
3 |
Період прихованого вірусоносійства *
|
Стадія безсимптомного спокою |
Місяці - роки (у середньому – 7 років). Використання противірусної терапії дозволяє значно подовжити безсимптомну стадію. |
Персистуюча генералізована лімфоаденопатія |
|||
4 |
Період вторинних змін * |
СНІД-асоційований комплекс (стадія ранніх вторинних змін – преСНІД). |
Місяці - роки |
СНІД (стадія пізніх вторинних змін) |
Примітка: * - тестування на антитіла дає позитивний результат.
І період захворювання – інкубаційний (3-6 тижнів).
ІІ період – гостра ВІЛ-інфекція («гострий ретровіральний синдром»). Захворювання може починатися непомітно, субклінічно, або протікати як грип, ангіна, ГРЗ підвищеною температурою, запаленням мигдаликів, можуть збільшуватися лімфовузли, з'являтися висипи на тілі у вигляді рожевих або червоних плям. Варіант перебігу клінічно вираженої ВІЛ-інфекції має місце у 50-70 % випадків. Більшість таких пацієнтів звертається за медичною допомогою, але правильний діагноз установлюють рідко. Триває 2-4 тижні, у 30-70% випадків проходить самодовільно.
Антитіла до ВІЛ у цьому періоді не виявляються.
ІІІ період – прихованого вірусоносійства (безсимптомна інфекція), може тривати 3-5 і більше років, а в інфікованих шляхом переливання крові й трансплацентарно (від матері плоду) цей період коротший. Наприкінці періоду спостерігається збільшення декількох (не менше 2-х) груп лімфовузлів, що утримується впродовж декількох місяців і навіть років (генералізована лімфоаденопатія). Іноді можуть спостерігатися нетривалі порушення діяльності центральної нервової системи – від головного болю до виникнення лімфоцитарного менінгіту і гострої енцефалопатії з втратою орієнтації і пам’яті.
При дослідженні крові можна виявити антитіла до ВІЛ.
ІV період – період вторинних змін (захворювань):
А) Стадія ранніх вторинних змін (СНІД-асоційований комплекс, преСНІД).
ІС = 450-500 кл/мл.
Стадія СНІД-асоційований комплекс настає тоді, коли в зараженої особи з’являються одночасно або послідовно як мінімум дві з зазначених нижче ознак, що утримуються довше ніж 3 місяці:
періодичне або постійне підвищення температури (37,1–37,5ºС);
втрата 10% маси тіла і більше порівняно з попереднім періодом;
генералізоване збільшення лімфатичних вузлів;
періодична або постійна безпричинна діарея (більше ніж 2 випорожнення на добу);
нічна пітливість;
швидка втомлюваність, відчуття фізичного і психічного виснаження;
грибкові ураження шкіри, слизової оболонки рота (рис. 14);
часті гнійні та інші запальні захворювання.
Комплекс перелічених проявів у 10–35% ВІЛ-інфікованих виникає перед розвитком клініки СНІДу. Зазвичай у цих осіб СНІД розвивається впродовж наступних 3 років.
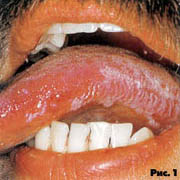
Рис. 14. Грибкові ураження слизової оболонки рота та язика.
Межа між стадіями СНІД-АК і СНІДом є нечіткою і складною для визначення. При СНІДі ці прояви постійні, більш виражені і проявляються разом з опортуністичними захворюваннями і (або) з пухлинами, які є наслідком інфікування ВІЛ.
Б) Стадія пізніх вторинних змін (СНІД) – термінальна стадія ВІЛ-інфекції.
Цей діагноз встановлюють пацієнтам, у яких імунний статус дорівнює 200 кл/мл і менше.
Починається життя зі СНІДом в одній його форм:
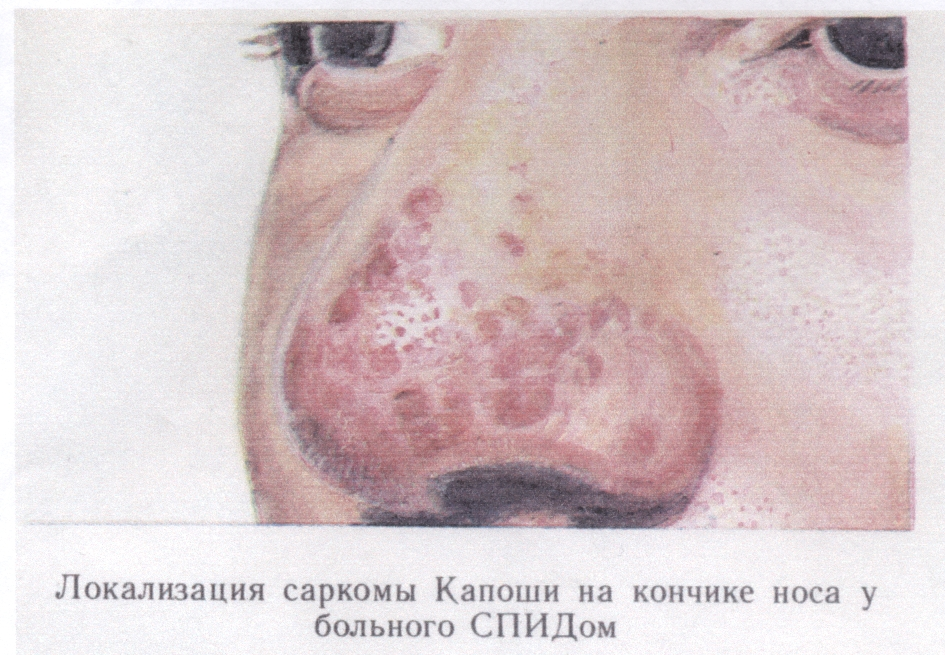
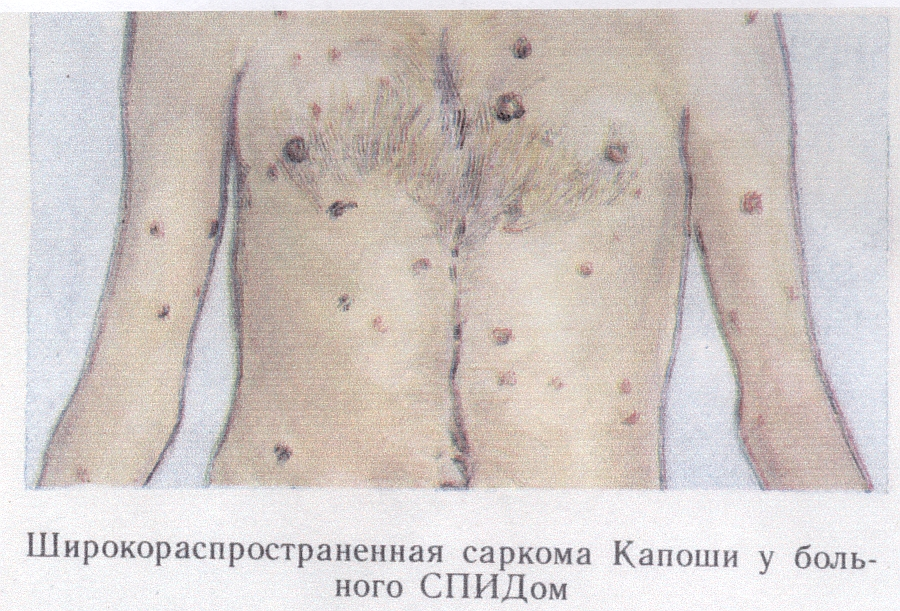
онкоСНІД - саркома Капоши (рис. 15);
- лімфосаркома – до 30% випадків (рис. 16);
- рак шийки матки;
-
 інші злоякісні пухлини.
інші злоякісні пухлини.
Рис. 15. Саркома Капоши
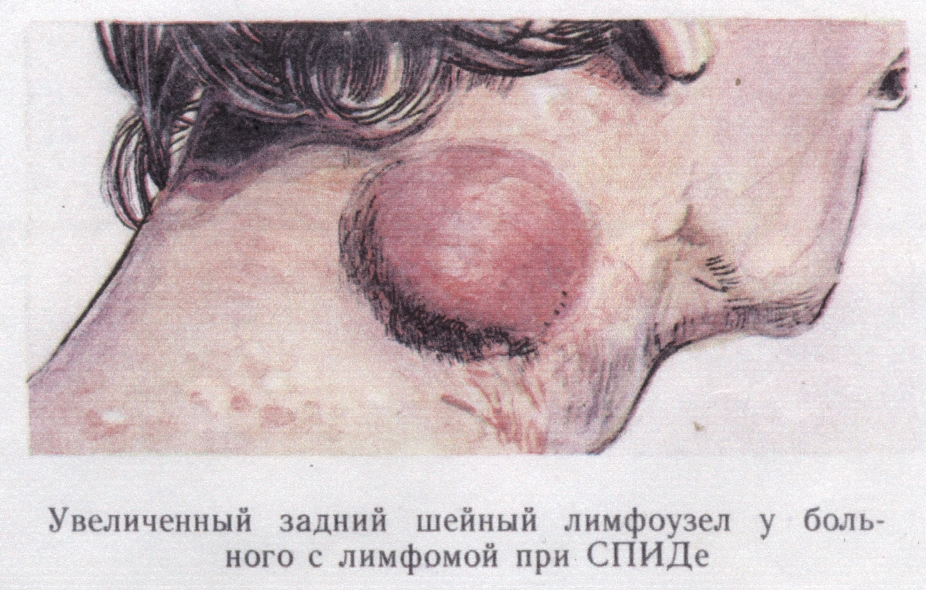
Рис. 16. Лімфосаркома у хворого на СНІД
нейроСНІД (рис. 17)
 -
менінгіти;
-
менінгіти;
енцефаліти;
деменція (недоумкуватість унаслідокураження нервової тканини головного мозку).
Рис. 17. НейроСНІД.
- інфектоСНІД – виникнення опортуністичних інфекцій – інфекцій, збудники яких живуть в організмі більшості людей, нічим не виявляючи себе, але при зниженні імунного статусу викликають небезпечні для життя захворювання:
пневмоцистну пневмонію;
токсоплазмоз;
туберкульоз (рис. 18);
цитомегаловірусну інфекцію (ураження очей з розвитком сліпоти, при ІС нижче 50 кл/л – ураження шлунково-кишкового тракту, нервової системи);
кандидози (грибкові ураження);
герпес;
сальмонельоз та ін.
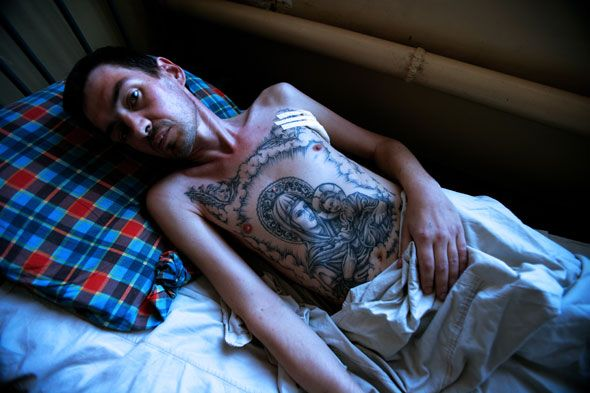
Рис. 18. СНІД і туберкульоз
Клініка хвороби максимально розгорнута, розвивається кахексія (виснаження), виражена інтоксикація, гарячка. Наростає вірусемія.
З моменту появи ознак вторинних змін (ІС = 500-450 кл/мл) хворі живуть 5-7 років.
Із часу появи СНІДу (ІС = 200 кл/мл і менше) у 50% хворих смерть настає впродовж перших 18 місяців, у 80% – протягом наступних 3-х років, і лише 20% пацієнтів живуть довше.
Без спеціальної противірусної терапії з моменту зараження до розвитку симптомів СНІДу проходить (у середньому) 10 років. Однак розходження в темпах прогресування захворювання дуже велике. Майже в 10% пацієнтів СНІД розвивається впродовж перших двох-трьох років після зараження, а 10% не мають симптомів навіть через 12 і більше років.
В Україні тривалість життя ВІЛ-інфікованої людини становить 5-8 років, хворої на СНІД – 1-2 роки.
Діагностика ВІЛ-інфекції. Розпізнавання ВІЛ-інфекції, особливо на ранніх етапах, дуже утруднене. Діагностика повинна включати три основні фрагменти:
анамнез – відомості про ризиковану поведінку (вживання ін'єкційних наркотиків, безладні статеві стосунки та ін.);
аналіз клінічної симптоматики. Варто пам'ятати, що ВІЛ-інфікована людина може не відчувати жодних симптомів, як і те, що практично всі симптоми ВІЛ-інфекції і СНІДу можуть бути схожі на симптоми будь-якого іншого захворювання. Тому, не знаючи результатів аналізу на ВІЛ, неможливо визначити, що даний симптом є ознакою ВІЛ/СНІДу;
лабораторні тести.
Сучасні діагностичні лабораторні дослідження частіше базуються на виявленні противірусних антитіл у крові та інших біологічних рідинах, рідко – на виявленні РНК вірусу.
Існує декілька типів тестів. В Україні використовується ІФА (імуноферментний аналіз), що дозволяє виявити антитіла до ВІЛ у сироватці крові.
Антитіла до ВІЛ з'являються в крові, починаючи з ІІІ тижня (але не завжди) до трьох місяців після зараження вірусом. Спочатку антитіла мають слабкі нейтралізуючі властивості і тому не припиняють помітним чином розвиток захворювання. Надалі їх можна знайти майже завжди, навіть якщо вірус дійсно придушує якоюсь мірою функцію лімфоцитів і вироблення антитіл.
Найбільш достовірне дослідження – через 3 місяці після зараження.
Період, упродовж якого антитіла до ВІЛ не визначаються, називається «часом мовчання», або періодом діагностичного «вікна».
Іноді (в 1% випадків) ІФА може давати псевдопозитивний результат. Причини цього:
помилка людини;
перехресна реакція антитіл при
щепленні проти грипу та гепатиту В;
уведенні гамма-глобуліну проти гепатиту В;
хронічних захворюваннях печінки;
наявності хронічних інфекцій;
аутоімунних захворюваннях;
онкологічних хворобах;
штучній нирці та ін.
Для спростування псевдопозитивного результату необхідне повторне дослідження: бажано в іншій лабораторії, іншою людиною та іншими тестами.
ІФА може давати і псевдонегативний результат, якщо інфікування відбулося нещодавно (період «вікна»!). Необхідне повторне діагностування через певний відрізок часу, особливо у випадках, коли мала місце ризикована ситуація.
В Україні пройти тестування на наявність ВІЛ-інфекції можна в спеціалізованих кабінетах. Обстеження безкоштовне за Законом, конфіденційне або анонімне, з попереднім або наступним консультуванням, добровільне. Обов’язковим тестування на ВІЛ є лише для донорів крові, органів чи тканин.
Тест на ВІЛ повинна пройти:
будь-яка людина, яка коли-небудь мала сексуальний контакт (вагінальний, оральний, анальний) без презерватива;
будь-яка людина, котра має більше одного статевого партнера;
будь-яка людина, яка довідалася, що її партнер вступав у сексуальні контакти з іншою людиною;
будь-яка людина, котра користувалася спільними з іншими людьми голками/шприцами для введення наркотику (або стероїдів), проведення пірсингу, татуювання тощо;
будь-яка людина, в якої була виявлена інша венерична інфекція;
будь-яка людина, котра вживала алкоголь або наркотики в такій кількості, що зменшувала її шанс уникати ризикованої поведінки;
будь-яка дитина, котра має ВІЛ-позитивну матір;
кожний, хто заохочує інших до проведення тесту (як особистий приклад).
З іншого боку, немає причин вимагати обов’язкового тестування на ВІЛ або проводити тестування без згоди пацієнта.
Безпричинно проводити тестування на ВІЛ під час прийому на роботу. Більшість ВІЛ-позитивних – здорові люди без фізичних обмежень для роботи. Працездатність людини з ВІЛ визначається загальним станом здоров’я, окремими симптомами, асоційованим захворюванням, а не результатами тестування на ВІЛ. Специфіка шляхів передачі ВІЛ обумовлює те, що ВІЛ-позитивний не може передати вірус своїм колегам або клієнтам, якщо, зазвичай, його функціональні обов’язки не передбачають статевих контактів.
Дізнатись про розвиток ВІЛ можна завдяки і іншим спеціальним аналізам крові: на імунний статус і вірусне навантаження.
Лікування ВІЛ/СНІД. Існують два основні напрями досліджень щодо лікування ВІЛ/СНІДу:
Розробка фармакологічних препаратів, що протидіють вторгненню вірусу в клітини СД-4 і роблять організм людини несприйнятливим до вірусу імунодефіциту. Тобто розробки зосереджені на створенні вакцини проти ВІЛ. На жаль, такого препарату ще не існує.
Розробка препаратів, що пригнічують різні етапи життєдіяльності вірусу:
препарати, що пригнічують активність зворотної транскриптази (антиретровірусна терапія), – найбільш розроблені на сьогоднішній день (АЗТ, ЗТС, невирапін, диданозин та інші);
препарати, що інгібують активність інтегрази (успішних розробок поки не існує);
інгібітори протеази блокують дозрівання нових вірусів – розроблена значна кількість ефективних препаратів (індинавір, нелфінавір, саквінавір, ритонавір та інші).
Використання противірусної терапії дозволяє значно подовжити безсимптомну стадію розвитку ВІЛ-інфекції.
На жаль, вартість фармакологічних препаратів, спрямованих безпосередньо проти ВІЛ, дуже висока. Це обмежує їх застосування в Україні. З цієї ж причини з боку страхових компаній висуваються дискримінаційні санкції по відношенню до ВІЛ-інфікованих.
Профілактика ВІЛ/СНІДу. Якщо ВІЛ потрапив в організм людини, то знищити або видалити його з організму неможливо – для цього сьогодні немає ні ефективних ліків, ні вакцин.
Найкращою формою боротьби з ВІЛ-інфекцією визнається її профілактика, а єдиним реальним засобом профілактики як самої ВІЛ-інфекції, так і негативних її наслідків є зміна поведінки на безпечну або менш небезпечну. І, на перший план, поряд із сугубо медичними і санітарно-гігієнічними заходами, виступають соціально-психологічні, психолого-гігієнічні, де стикаються інтереси медицини і психології.
У молоді існує своє розуміння того, що таке ризик, що таке ризикована і безпечна поведінка.
«Безпечна поведінка» – це поведінка, що передбачає відповідальне ставлення людини до свого життя, вчинків, дій. Безпечна поведінка припускає безпечні сексуальні відносини, а саме:
наявність тільки одного постійного партнера, а краще – тимчасове (до шлюбу) стримування від статевого життя;
постійне використання методів запобігання від небажаної вагітності;
запобігання інфекцій, що передаються статевим шляхом, зокрема ВІЛ/СНІД.
Безпечна поведінка – це також розуміння шкоди від уживання наркотиків, алкоголю й тютюну і, відповідно, відмова від них; це і здоровий спосіб життя, і багато чого іншого.
Чи можна визначити схильність тієї чи іншої молодої людини до ризику зараження ВІЛ-інфекцією?
Людині властиво вважати, що вона зазнає ризику значно менше, ніж інші. Тут вступає в дію ілюзія, що «це з кимось може відбутися, але не зі мною». Разом з тим, різниця сприйняття ризику для себе і для інших залежить від особливостей реальної поведінки людини, специфіки її особистісного контролю. Основним фактором, що впливає на оцінку власного ризику, виступає статева поведінка і такі її параметри, як:
наявність сексуального досвіду,
рівень інформованості,
наявність статевих зв'язків без застосування надійних засобів контрацепції,
зв'язок із партнерами, які ін'єкційно вживають наркотики тощо.
Існують психологічні методики для визначення характеру особистісного контролю. Серед цих методів можна назвати відому методику виміру локусу-контролю. Вона дозволяє виявити такі інтегральні характеристики особистості, як інтернальність і екстернальність.
Люди з екстернальним локусом контролю причиною своїх успіхів (невдач) уважають переважно зовнішні фактори, а інтернали вірять у те, що успіхи (невдачі) обумовлені їх власними діями і здібностями. Екстернали переконани, що навіть власні зусилля не дозволять їм уникнути різноманітних негативних наслідків, що робить екстерналів недостатньо об'єктивними в оцінці власної поведінки. Тому екстернали зазнають ризику захворювання ВІЛ-інфекцією більше, що підтверджується деякими дослідженнями.
Одним з основних перспективних шляхів профілактики ВІЛ-інфекції серед молоді можна вважати підвищення в молоді інтернальності. Людям-інтерналам властивий оптимізм, задоволеність житям, прагнення до особистісного зростання, творчості, відповідальність. Вони цікавляться здоровим способом життя, мають позитивну життєву орієнтацію.
Отже, швидке поширення вірусу імунодефіциту людини вимагає докорінної зміни поведінки багатьох людей, суспільної моралі, соціальної структури, що мають призвести до зниження або усунення ризику інфікування.
ВООЗ виділяє чотири основні напрямки боротьби з епідемією ВІЛ-інфекції та її наслідками:
1. Попередження статевої передачі ВІЛ:
пропаганда культури сексуальної поведінки;
використання якісного презерватива під час інтимних контактів незалежно від способу (виду);
навчання безпечної статевої поведінки; найбільш ефективною профілактичною мірою стосовно ВІЛ/СНІДу все-таки є попередження випадкових статевих зв'язків та обмеження числа статевих партнерів;
лікування інших хвороб, що передаються статевим шляхом;
пропаганда статевого утримування;
альтернативні форми сексу.
