
- •Усугубляют развитие пролежней
- •Лечение проводится в соответствии со степенью поражения.
- •Избегайте длительного нарушения кровообращения в местах возможного образования пролежней. Для этого:
- •Диагностические признаки и лечение пролежней.
- •Профилактика пролежней
- •Заключительный этап выполнения манипуляции.
Пролежни– это глубокие поражения кожи и мягких тканей вплоть до их омертвения в результате длительного сдавливания.
Факторы, приводящие к образованию пролежней: давление, «срезывающая» сила и трение.
1 Давление – под действием собственного веса тела происходит сдавление тканей относительно поверхности, на которую опирается человек. При сдавлении тканей диаметр сосудов уменьшается, в результате ишемии (малокровия) наступает голодание тканей. При полном сдавлении в течение двух часов развивается некроз. Сдавление уязвимых тканей еще более усиливается под действием тяжелого постельного белья, плотных повязок, одежды.
2 «Срезывающая сила» - разрушение и механическое повреждение тканей происходит под действием непрямого давления. Оно вызывается смещением тканей относительно опорной поверхности. Микроциркуляция в нижележащих тканях нарушается, и ткань погибает от кислородного голодания. Смещение происходит, когда пациент «съезжает» по постели вниз или подтягивается к ее изголовью.
3 Трение – является компонентом «срезывающей» силы. Оно вызывает отслойку рогового слоя кожи и приводит к изъязвлению ее поверхности. Трение нарастает при увлажнении кожи. Наиболее подвержены такому воздействию пациенты с недержанием мочи, усиленным потоотделением.
Усугубляют развитие пролежней
- Загрязненная кожа больного при недостаточном гигиеническом уходе. При недостаточном гигиеническом уходе за кожей у больных появляется зуд, и они могут расчесывать кожу, тем самым травмируя ее.
Поврежденная кожа и мягкие ткани в гораздо большей степени подвержены опасности возникновения пролежней, чем здоровые. Если у больного сухая кожа, она может шелушиться и трескаться, что способствует инфицированию.
Слишком влажная кожа имеет меньшую сопротивляемость к повреждениям и легко травмируется. Это относится к больным с недержанием мочи и кала, а так же к больным с повышенной потливостью.
- Неопрятное содержание постели и нательного белья больного, например, использование неровного матраца со сбившейся в складки простыней, нательного белья с грубыми швами и складками. Остатки пищи в постели (крошки), мокрое и загрязненное нательное и постельное белье (особенно загрязненное выделениями больного), также являются предрасполагающими факторами.
- Неполноценное питание больного.
Запомните! Основной причиной образования пролежней является плохой уход за больным.
П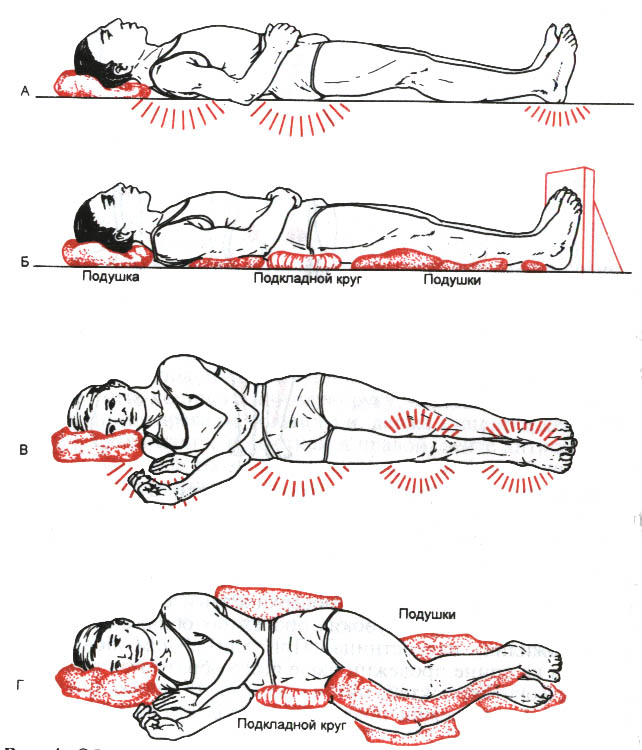 ризнаками
пролежней является
появление
ризнаками
пролежней является
появление
А) участка кожи синюшно-красного цвета без четких границ.
Б)слущивается эпидермис, образуются пузыри.
В)развивается некроз тканей, распространяющийся вглубь и в стороны.
Лечение проводится в соответствии со степенью поражения.
Степень I – наблюдается устойчивая гиперемия (покраснение) с синюшно-красными пятнами, не проходящая после прекращения давления. Лечение консервативное.
Степень II – неглубокие поверхностные нарушения целостности кожных покровов, распространяющиеся на подкожный жировой слой. Сохраняется стойкая гиперемия с синюшно-красными пятнами. Происходит отслойка эпидермиса. Лечение консервативное.
Степень III – полное разрушение кожного покрова во всю его толщу до мышечного слоя с проникновением в саму мышцу.
Степень IV – поражение всех мягких тканей. Образование полости с повреждением в ней нижележащих тканей (сухожилья, вплоть до кости).
Третья и четвертая степени лечатся при помощи хирургического вмешательства (вскрытие и удаление омертвевших тканей).
М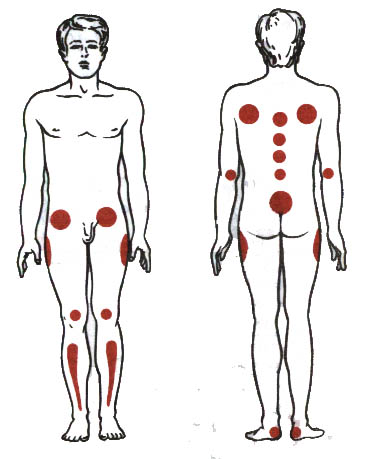 еста
наиболее частого образования пролежней.
еста
наиболее частого образования пролежней.
Пролежни могут образовываться везде, где есть костные выступы. Место образования пролежней зависит от положения больного:
в положении на спине: затылок, лопатки, локти, крестец, пятки;
в положении сидя: лопатки, седалищные бугры, стопы ног;
в положении на животе: ребра, гребни подвздошных костей, колени, пальцы ног с тыльной стороны;
в положении на боку: область тазобедренного сустава (область большого вертела).
Профилактика пролежней.
Профилактика всегда лучше, чем лечение, Если вовремя начать мероприятия по профилактике пролежней, то в 95% случаев можно избежать возникновения пролежней.
Избегайте длительного нарушения кровообращения в местах возможного образования пролежней. Для этого:
каждые 2 часа меняйте положение больного в постели, если нет противопоказаний; помните о том, что положение в постели должно быть физиологичным;
следите за удобным положением больного в постели в соответствии с правилами биомеханики (положение Фаулера, Симса);
для создания наиболее удобного положения больному в постели, при котором вес тела распределяется равномерно, используйте специальные приспособления (валики для рук и ног, подушки, подставки для ног, медицинский мех и т.д.);
если нет противопоказаний, поощряйте больного изменять положение в постели с помощью специальных приспособлений, поручней и т.п.
