
- •1.3.2. Принципы лечения детей
- •1.3.3. Методики хирургических операций при доброкачественных и злокачественных новообразованиях костей лица
- •1.3.4. Лучевая терапия
- •2.3.1. Опухоли, исходящие из многослойного плоского эпителия
- •2.3.2.2. Злокачественные опухоли
- •3. Фиброматоз десен.
- •2.5.1.2. Фиброангиома основания черепа
- •2.5.2. Опухоли жировой ткани
- •2.5.3. Опухоли мышечной ткани
- •8. Кавернозная гемангиома глубоких отделов околоушно-жевательной области у больного 4 мес.
- •2.5.7.1. Нейрофиброма
- •2.5.7.3. Нейрофиброматоз
- •2.5.7.4. Злокачественные опухоли периферических нервов
- •21. Расположение дермоидной кисты дна полости рта (схема):
- •22. Врожденная боковая киста шеи.
- •2.5.8.3. Фиброзная гамартома младенцев
- •2.6. Опухоли кожи лица
- •3.1. Классификация опухолей костей
- •3.2. Общая клиническая характеристика
- •3.2.2. Рентгенологическое исследование и его задачи
- •3.2.3. Методики получения материала для морфологического исследования
- •29. Остеоид-остеома. Среди одк-оядерных клеток типа остеобластов, окружающих остеоидное вещество, встречаются многоядерные клетки. Окраска гема-токсилин-эозином. Х20.
- •3.3.3. Гигантоклеточная опухоль (остеобластокластома)
- •39. Остеобластокластома — ячеистая форма. Препарат резецированной челюсти.
- •3.3.6.1.2. Десмопластическая фиброма
- •17.09.74 Г. Операция: резекция нижней челюсти с экзартикуляцией и одномоментной костной пластикой аллотрансплантатом. Последний осмотр в 1982 г. Признаков рецидива опухоли нет.
- •53. Миксома правой половины нижней челюсти. Рентгенограмма в прямой проекции.
- •3.3.7.1. Амелобластома
- •3.3.7.2. Одонтома '
- •3.3.7.4. Меланотическая нейроэктодермальная опухоль младенцев
- •3.3.7.6.1. Аневризмальная костная киста
- •3.3.7.7. Эпителиальные кисты
- •3.3.7.8. Воспалительные корневые кисты, исходящие из молочных зубов
- •11 Случаев.
- •63". Фиброзная дисплазия верхней челюсти у больного в., 8 лет.
- •65. Синдром Олбрайта.
- •4.2. Костная пластика нижней челюсти как метод реабилитации детей после удаления костных новообразований
- •4.2.2. Диспансеризация и реабил„тация детей
- •1988, —Vol. 15, n 5. —p. 312—315. Shigera V., Кого m., Rikiga s/1.//j of Orol Maxilofac Surg. — 1989.— Vol. 47,
3.3.7.4. Меланотическая нейроэктодермальная опухоль младенцев
Опухоль в литературе известна под различными названиями: «меланотическая прогнома», «меланоамелобластома».
В нашу клинику изредка поступают дети в возрасте до 1 года с четко очерченным заболеванием, развивающимся в переднем отделе верхней челюсти, — меланотической ~ неироэктодермальнои доброкачественной опухолью. Первого ребенка мы оперировали в 1965 г.
Прежде полагали, что это новообразование развивается из одонтогенного эпителия. Отсюда его второе название — «меланоамелобластома». В настоящее время считают, что опухоль возникает из клеток нейрального гребешка, поэтому ее называют меланотической неироэктодермальнои опухолью младен-
222
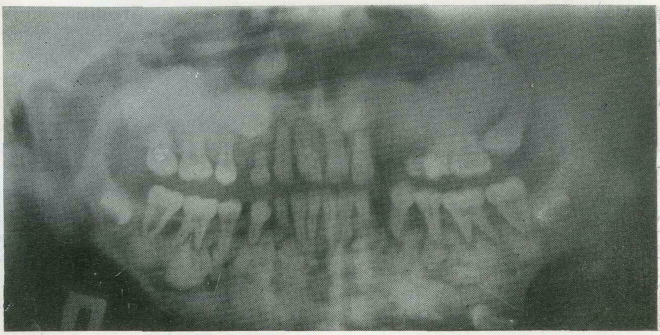
58. Гигантоформная цементома верхней и нижней челюстей. Ортопантомо-грамма.
цев. Под этим термином она и фигурирует в МГКО (серия № 5)„ оставаясь в группе одонтогенных опухолей.
Встречается опухоль редко, в основном у детей в возрасте до 1 года. Так, до 1976 г. в мировой медицинской литературе было описано 22 наблюдения. Под нашим наблюдением находились 3 детей: 2 мальчика 4 и 5 мес и девочка 7 мес.
Клиническая картина. Характерно острое начало опухолевого процесса. У совершенно здоровых до этого младенцев возникает припухлость верхней челюсти, которая «растет на глазах», ведет к экзофтальму, нарушению носового дыхания или полному его прекращению. Ребенок отказывается брать грудь. Быстрый рост опухоли обусловливает частичное перекрытие ротового отдела дыхательных путей, вызывая дыхательную недостаточность и гипоксию. Разросшиеся массы опухоли не позволяют больному закрыть рот. Столь стремительное развитие меланотической неироэктодермальнои опухоли младенцев, имеющей доброкачественную природу, трудно клинически сравнить по агрессивности с развитием самых злокачественных опухолей челюстно-лицевой области.
В большинстве случаев опухоль возникает в первые 3,5— 5 мес жизни, редко немного позже. Температура тела, как правило, в пределах нормы, отмечаются беспокойство, раздражительность, иногда лейкоцитоз.
Одновременно появляются безболезненное припухание плот-ноэластической консистенции в области половины верхней челюсти без повышения местной температуры, сглаженность носогуб-ной складки, отечность верхней губы разлитого характера, без покраснения и флюктуации. Кожа над припухлостью приобретает типичную буровато-коричневую окраску. Излюбленная локализация новообразования — половина верхней челюсти с одной
223
Г Л
О
происхождении аневризмальных кист нет
единого мнения, у
Выявление
при гистологическом исследовании
множества ги-'
гантских
клеток, гемосидерина и тонких трабекул
остеоидной
224
3.3.7.6.1. Аневризмальная костная киста
При прорастании опухоли в рот слизистая оболочка может сохранять целость, но может быть и нарушена. В этих случаях опухоль темно-бурая, рыхлая, кровоточащая.
На других участках скелета опухоль встречается крайне редко. Единственное наблюдение, когда опухоль располагалась в нижней челюсти, описано Н. Seyfart (1969).
Рентгенологически нередко выявляются округлая гомогенная тень мягкотканного образования с одиночными зонами просветления и сохранившимся контуром, затемнение верхнечелюстной пазухи, смещение зачатков зубов, сужение носового хода.
Макроскопически отмечается типичный вид ткани опухоли: она рыхлая, легко распадающаяся на фрагменты, легко кровоточащая, темно-бурого цвета. Для этой опухоли характерны пигментные включения черного цвета, имеющие вид крупинок антрацита. Опухоль не имеет выраженной капсулы.
Микроскопически обнаруживается, что опухоль состоит из эпителиоподобных и мелких лимфоцитоподобных клеток, расположенных в клеточной фиброзной строме и содержащих Меланин. Меланин находится в эпителиоподобных клетках и в меньшей степени в лимфоцитоподобных.
Лечение — резекция верхней челюсти. При больших размерах опухоли удаление можно выполнить методом выскабливания, а затем обработать кость фрезой. Рецидивы опухоли редки.
3.3.7.5. Костные кисты челюстей
-. В МГКО (серия № 5) кисты челюстей рассматриваются в двух разделах — «Неэпителиальные кисты» и «Эпителиальные кисты».
f*~
V__ А. Неэпителиальные кисты (ненеопластические костные поражения):
1) аневризмальная киста; 2) простая костная киста (травматическая, геморрагическая).
Б. Эпителиальные кисты (эволюционные) — результат порока развития: 1) одонтогенные — первичная киста (кератокиста), гингивальная киста, киста прорезывания, зубосодержащая (фолликулярная) киста, 2) неодонто-генные — кисты носонебного (резцового) канала, шаровидно-верхнечелюстная киста, носогубная (носоальвеолярная) киста.
В. Воспалительные корневые: 1) киста от молочного зуба; 2) киста от постоянного зуба.
3.3.7.6. Неэпителиальные кисты
ткани послужило причиной причисления этих кист к остеоблас-токластомам.
По мнению ряда авторов, образование костной кисты является результатом изменений гигантоклеточной опухоли [Кузьмин В. П., 1879; Elmslie R. С., 1931, и др.] и может быть процессом самоизлечения гигантоклеточной опухоли [Русаков А. В., 1952; Geschickter С. P., Copeland M. М., 1949, и др.]. Другие считают костную кисту кистозным вариантом или кистозной фазой остеобластокластомы [Волков М. В., 1985]. Связь костных кист с гигантоклеточной опухолью отмечена давно [Кузьмин В. П., 1879]. В последние годы вновь активно дискутируется вопрос о взаимоотношении остеобластокластомы и костной кисты у детей.
В 1942 г. Н. L. Jaffe и L. Lichtenstein выделили аневриз-мальную кисту как самостоятельную форму поражения. До того времени она описывалась под названиями «атипическая или субпериостальная гигантоклеточная опухоль»,—«оесифицирую-щая гемангиома», «аневризмальная гигантоклеточная опухоль». Термин «аневризмальная», по Н. L. Jaffe, характеризует внешний вид кости («раздутость» в области поражения) и не предг полагает наличия аневризмы как таковой. Выделение аневриз-мальной костной кисты Н. L. Jaffe аргументирует следующим образом. В отличие от гигантоклеточной опухоли аневризмальная костная киста не пульсирует. Следовательно, ее нельзя отождествлять с пульсирующей гигантоклеточной опухолью. В длинных трубчатых костях она локализуется в конце диафи-за и не захватывает эпифиза.
Однако всем этим различиям, особенно для челюстных костей, нельзя придавать принципиального значения. Ни в одном из значительного числа наблюдений нам не удалось обнаружить в челюстных костях пульсацию гигантоклеточной опухоли и распространение ее на мыщелковый отросток.
Диагноз данной формы заболевания зависит от взглядов того или иного автора (субпериостальная гигантоклеточная опухоль, гемангиома, костная киста, аневризмальная костная киста) [Виноградова Т. П., 1973].
В наших наблюдениях (к 1984 г.) наиболее характерным был возраст 8—15 лет. В возрасте 3, 4, 5 и 6 лет было 4 и 7 лет — 2 больных. Всего нами оперировано 40 детей. По возрасту больные с аневризмальной кистой челюстных костей распределялись следующим образом: от 3 до 7 лет — 6, от 8 до 11 лет— 15, от 12 до 15 лет— 19 детей.
Аневризмальная киста так же часто, как гигантоклеточная опухоль, развивается в возрасте от 8 до 15 лет (см. раздел 3.3). Среди наших больных было 16 мальчиков и 24 девочки. Аневризмальная киста чаще всего локализуется в нижней челюсти в области малых и больших коренных зубов, а в верхней — у большинства больных в области малых коренных зубов. Преимущественного поражения той или иной стороны челюстей,
225
15—Е01
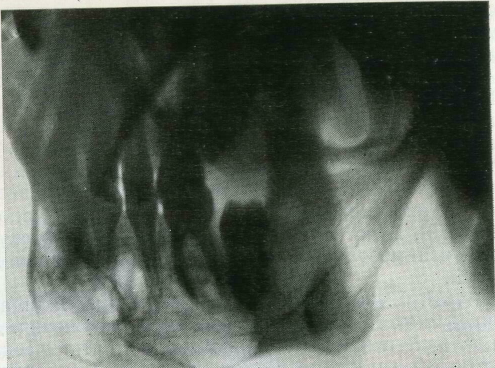
59. Аневризмальная костная киста нижней челюсти. Рентгенограмма в боковой проекции.
так же как при гигантоклеточной опухоли, в детском возрасте не отмечено.
(~К линическая карти на. Первоначально аневризмальная киста развивается1 бессимптомно. Первыми, признаками заболевания почти у половины больных служат'.'жалобы на зубную боль. У другой половины больных новообразование обнаруживается случайно при рентгенографии, производимой с целью выявления другой патологии (ушиб, перелом, заболевание зубов и сустава), и реже при жалобах на/безболезненную деформацию кости. При пальпации патологического очага выраженная деформация челюсти в виде веретенообразного вздутия кости. В большинстве случаев отдельные участки опухоли податливы при надавливании. Истонченная кость, покрывающая опухоль, имеет гладковыпуклую, куполообразную форму.
Течение аневризмальных кист доброкачественное) У детей старшего возраста они развиваются в течение 3—4 лет. Однако в раннем возрасте наблюдается быстрое их развитие и через 2—4 мес отмечается выраженная деформация кости челюсти. Спонтанного излечения аневризмальных кист челюстных костей, по-видимому, не происходит.
Рентгенологически киста выявляется в виде очага просветления в кости челюсти округлой или чаще овальной формы, иногда с более или менее выраженной «ячеистостью» (рис. 59).
Картина дефекта кости однородная и напоминает таковую одонтогенной кисты или амелобластомы челюсти. Следует подчеркнуть, что к кистозным поражениям кости челюсти следует относить только полостные образования. Кистозный вид могут
226
иметь патологические очаги, являющиеся не кистами, т. е. не полостными, а мягкотканными образованиями, не дающими на пленке сколько-нибудь плотной тени (например, херувизм).
(^Границы со всех сторон четкие. Как правило, кортикальный слой кости значительно истончен и вздут) Однако по существу вздутия кости не происходит. Механизм подобной деформации иной: по мере увеличения кисты кортикальный слой кости вокруг нее подвергается рассасыванию. Одновременно возникает реактивное костеобразование со стороны периоста, благодаря чему образуется новая костная оболочка, замещающая старый кортикальный слой. Как правило, киста остается заключенной внутри кости, хотя и деформированной — обычно веретенообразно расширенной в области кисты.
Макроскопически определяется однокамерная киста с гладкими стенками. (Внутренняя^ выстилка ее гладкая, блестящая, иногда с неровными выростами мягкой,/буроватой ткани^ /~и кровяными сгустками/Киста содержит серозную или кровянистую жидкость) Кортикальный слой в области кисты истончен. В нем могут обнаруживаться дефекты, через которые фиброзная стенка кисты граничит с периостом.
Микроскопическая картина кисты характеризуется бедностью опухолевой ткани, которая располагается на внутренней поверхности костной полости. Внутренняя стенка кисты состоит из неширокой полосы волокнистой ткани, где иногда удается обнаружит^ участки, еще сохранившие типичное строение гигантоклеточной опухоли.' Имеются большие или малые кавернозные пространства, заполненные эритроцитами. Встречается множество гигантских клеток, гемосидерин и тонкие трабекулы остеоидной ткани.
^Диагностика] аневризмальных кист челюстных костей (затруднена)вследствие их сходства с такими патологическими процессами в челюстных костях, как амелобластома, одонтоген-ная киста, гигантоклеточная опухоль, простая костная киста. По нашим данным, относительная частота расхождения диагноза составила 97,3%. На основании результатов клинико-рентге-нологинеекого исследования в 2 из 40 случаев ошибочно диагностирована саркома, в 2 — одонтогенная киста, в 2 — опухоль, в 4 — амелобластома. До 1957 г. у 17 детей клинико-рентгено-логически и морфологически аневризмальная киста была расценена как местная кистозная остеодистрофия. Только после 1977 г. в 3 наблюдениях диагностирована аневризмальная киста челюсти.
Аневризмальную кисту может симулировать гемангиома, в которой нет гигантских клетбк и реактивных элементов в виде фибробластов. Следует исключить также фиброзную дисплазию. (Лечение. Операция выскабливания/при аневризмальных кистах челюстных костей дает надежные результаты. В нашей клинике у 38 из 40 больных произведено выскабливание (фиброзной выстилки кисты^ Отдаленные результаты (срок наблю-
15* 227

"ТИКОЙ.
3.3.7.6.2. Простая костная киста
'Г
( В литературе опухоль описана как юношеская, геморрагиче-
•'свд'я, травматическая кист"а.( Патогенез ее недостаточно изуче^ ' (Одни авторы связывают образование простых костных кист с травмой кости и внутрикостным кровоизлиянием^ (отсюда ге моррагическая или травматическая киста). Другие считают, что образование простой кисты обусловлено интенсивным ростом скелета в предпубертатном и пубертатном возрасте. В процессе роста губчатое вещество кости не успевает перестраиваться и кальцифицироваться, образуя внутрикостные полости. Третья группа исследователей не разделяют простые и аневризмальные кисты. Высказывается мнение о необоснованности разделения юношеских и аневризмальных кист костей [Виноградова Т. П., 1973; Ярошевская Е. П., 1977]. А. А. Корж и соавт. (1978), проанализировав большое количество клинико-рентгеноморфо- логических данных, пришли к выводу, что рентгенологический симптом кисты не является основанием для установления кли нического диагноза «костная киста». Однако они считают до стоверным существование самостоятельной костной патологии у детей, которая в настоящее время обозначается как простая (юношеская) киста. ^
( Типичная локализация юношеской кисты/'— проксимальный метафиз плеча и бедра, (тело нижней челюсти)
( К Л.и ническая картина простых костных кист очень <5една.уМы наблюдали только 4 детей в возрасте 10—14 лет. ,Ни у одного ребенка Не отмечено выраженной деформации тела яижней челюсти.^ Первым симптомом заболевания были боли в -интактных зубах, локализующихся в области кисты. ' ( Рентгенологически в толще тела челюсти определялась однокамерная полость без деформации и Нарушения непрерывности коркового слоя. Границы полости нечеткие.
При инцизионной биопсии обнаруживалась костная полость без выстилки или выстланная тончайшей прозрачной соедини тельнотканной оболочкой. В отсутствие выстилки костные пере кладины свободно провисали в полость кисты, делая стенки полости шероховатыми. У 2 больныхГкостная полость была вы полнена жидким геморрагическим содержимым) у 2 была сухая и содержимое в ней отсутствовало. \ ' / 1
228 /
Т. П. Виноградова (1973) считает, что диагностировать кост ную кисту следует путем сопоставления данных клинико-рент- генологического, макро- и микроскопического исследований. В тех случаях, когда в стенках кист обнаруживается ткань типа остеобластокластомы, правомерно ставить диагноз остеобласто кластомы с исходом в кисту или высказывать такое предполо жение. Наличие отдельных остеокластов или их скоплений само по себе не является основанием для диагностики остеобласто кластомы. Если же ткани типа остеобластокластомы нет, то следует диагностировать костную кисту, хотя судить об ее па тогенезе трудно. /"
У 3 больных мы ограничились(раскрытием полости и выскабливанием содержимого, после чего полость выполнялась костью губчатого строения.;У одной больной вмешательство заключалось лишь в инцизионной биопсии, после которой рентгенологически выявлено восстановление нормальной кости тра-бекулярного строения.
