- •1.3.2. Принципы лечения детей
- •1.3.3. Методики хирургических операций при доброкачественных и злокачественных новообразованиях костей лица
- •1.3.4. Лучевая терапия
- •2.3.1. Опухоли, исходящие из многослойного плоского эпителия
- •2.3.2.2. Злокачественные опухоли
- •3. Фиброматоз десен.
- •2.5.1.2. Фиброангиома основания черепа
- •2.5.2. Опухоли жировой ткани
- •2.5.3. Опухоли мышечной ткани
- •8. Кавернозная гемангиома глубоких отделов околоушно-жевательной области у больного 4 мес.
- •2.5.7.1. Нейрофиброма
- •2.5.7.3. Нейрофиброматоз
- •2.5.7.4. Злокачественные опухоли периферических нервов
- •21. Расположение дермоидной кисты дна полости рта (схема):
- •22. Врожденная боковая киста шеи.
- •2.5.8.3. Фиброзная гамартома младенцев
- •2.6. Опухоли кожи лица
- •3.1. Классификация опухолей костей
- •3.2. Общая клиническая характеристика
- •3.2.2. Рентгенологическое исследование и его задачи
- •3.2.3. Методики получения материала для морфологического исследования
- •29. Остеоид-остеома. Среди одк-оядерных клеток типа остеобластов, окружающих остеоидное вещество, встречаются многоядерные клетки. Окраска гема-токсилин-эозином. Х20.
- •3.3.3. Гигантоклеточная опухоль (остеобластокластома)
- •39. Остеобластокластома — ячеистая форма. Препарат резецированной челюсти.
- •3.3.6.1.2. Десмопластическая фиброма
- •17.09.74 Г. Операция: резекция нижней челюсти с экзартикуляцией и одномоментной костной пластикой аллотрансплантатом. Последний осмотр в 1982 г. Признаков рецидива опухоли нет.
- •53. Миксома правой половины нижней челюсти. Рентгенограмма в прямой проекции.
- •3.3.7.1. Амелобластома
- •3.3.7.2. Одонтома '
- •3.3.7.4. Меланотическая нейроэктодермальная опухоль младенцев
- •3.3.7.6.1. Аневризмальная костная киста
- •3.3.7.7. Эпителиальные кисты
- •3.3.7.8. Воспалительные корневые кисты, исходящие из молочных зубов
- •11 Случаев.
- •63". Фиброзная дисплазия верхней челюсти у больного в., 8 лет.
- •65. Синдром Олбрайта.
- •4.2. Костная пластика нижней челюсти как метод реабилитации детей после удаления костных новообразований
- •4.2.2. Диспансеризация и реабил„тация детей
- •1988, —Vol. 15, n 5. —p. 312—315. Shigera V., Кого m., Rikiga s/1.//j of Orol Maxilofac Surg. — 1989.— Vol. 47,
3.3.3. Гигантоклеточная опухоль (остеобластокластома)
Гигантоклеточная опухоль — это, как правило, солитарная опухоль кости челюсти. Она характеризуется своеобразным клиническим течением, полиморфной рентгенологической картиной и особым видом кровообращения, обусловливающим специфическую гистологическую картину.
По данным нашей клиники, Гигантоклеточная опухоль, или остеобластокластома, встречается в 25% случаев опухолей и опухолеподобных образований лицевого скелета в детском возрасте (см. табл. 2).
Эта опухоль челюстных костей с широко распространенным в нашей стране названием «остеобластокластома» была клинически известна еще в глубокой древности. Так, Амбруаз Паре (1598), говоря о подобных опухолях челюстей, отмечал их_ багрово-красный цвет, безболезненность, излечениелосле выскабливания ~и нередкое местное рецидивирование после этого. По данным автора, гигантоклеточную опухоль можно ошибочно принять за злокачественную опухоль.
• Впервые это заболевание описали W. A. Cooper и H. W. Тга-wers (1818), наблюдавшие злокачественную гигантоклеточную
167
опухоль. Доброкачественная гигантоклеточная опухоль впер-вые описана I. Paget (1853) под названием «коричневая, или миеловидная, опухоль», а затем Е. Nelaton (1856), который назвал ее «опухолью из миелоплаксов» (миелоплаксы — гигантские клетки типа остеокластов, по терминологии Н. Roden, 1859). Это новообразование было известно под названиями «местный фиброзный остит», «местная фиброзная остеодистро-фия», «гигантома», «гигантоклеточная остеодистрофия», «гигантоклеточная фиброма». М. Stewart (1922) предложил термин «остеокластома». По рекомендации крупнейшего советского патологоанатома А. В. Русакова опухоли дано название «остео-бластокластома». Оно наиболее точно отражает сущность процесса: опухоль относится к группе опухолей собственно костной ткани остеогенного происхождения и наблюдается как в доброкачественном, так и в злокачественном варианте [Русаков А. В., 1959; Виноградова Т. П., 1973; Волков М. В., 1985, и др.].
В зависимости от характера роста мы различаем два вида доброкачественной остеобластокластомы: ли т и ч е с к у ю, характеризующуюся быстрым ростом и значи^ел^ныюГ~раз'руше-ниями кости литического характера, что на рентгенограммах, сделанных в динамике, напоминает картину злокачественного роста, и ячеистую, которой свойственно более медленное увеличение" ячеистого очага. Описанная А. В. Русаковым ' и Т. П. Виноградовой кистозная форма расценивалась патологоанатомами как исход остеобластокластомы. В настоящее время костные неэпителиальные кисты рассматриваются нами в соответствии с МГКО.
Гигантоклеточная опухоль челюстных костей наблюдается в молодом возрасте: 60% больных составляют лица моложе 30 лет.
В 175 наблюдениях, которыми мы располагали к 1984 г., большинство составляли дети 8—16 лет. По возрасту дети с гигантоклеточными опухолями челюстных костей распределя лись следующим образом: до 1 года — 3, от 1 года до 3 лет — 6, от 4 до 7 лет —38, от 8 до 11 лет —60, от 12 до 15 лет — 68 детей. •'
Среди больных было 109 (62,3%) мальчиков и 66 (37,7%) девочек. При гигантоклеточных опухолях в других костях скелета у детей соотношение почти не изменяется (58% мальчиков и 42% девочек) [Волков М. В., 1974].
Гигантоклеточная опухоль чаще всего локализуется в нижней челюсти в области малых и больших коренных зубоз и в верхней челюсти, причем у большинства больных в области малых коренных зубов. Преимущественного поражения той или иной стороны челюстей в детском возрасте не отмечено.
По данным наших наблюдений, к редким локализациям гигантоклеточной опухоли следует отнести поражение скуловой кости и венечного отростка нижней челюсти.
168
Клиническая картина. При распознавании гиганто-
'клеточной опухоли очень важно учитывать одиночнрсть и изр-
ли^в^анность^патологического, очага. МножественноеГ пораже-
'~ние"костё~и~ скелета встречается при многокостной регионарной
фиброзной дисплазии или болезни Реклингхаузена.
Начало заболевания при литической и ячеистой формах неодинаковое. В первом случае опухоль £,а=стет__бь^стр_о, чаще встречается у детей д^тутткнпгп^ м.иядтпргп шк-п.пкнпгп возраста. Первыми признаками при еще не прощупываемой опухоли могут быть (болй> При клинически выраженной опухоли отмечаются гщиггуддость и потепление_1щжи в области расположения опухоли. При истоичении кортикального слоя и в отсутствие его наряду с болями в покое появляется _брль_ при пальпации.,. Ве.аозлая_се1ь_ш£удов_ слизистой оболочки, покрывающей опухоль, расширена.
При прорастании опухоли за пределы кортикального слоя кости слизистая оболочка рта приобретает синюшно-багровую окраску. Под ней пальпируется.мягкотканное образование. ,
Зуба не£ёдко_смещаются и стадодятся-ЛОДВ-Ижн.ыми. В области поражения могут быть патологические переломы челюсти; на верхней челюсти отмечается прорастание опухоли в верхнечелюстную, пазуху, полость носа и другие кости лице-вогсГскелета. Литическая форма гигантоклеточной опухоли нередко диагностируется как остеолитическая саркома челюсти.
Больная М., 15 лет, поступила в клинику с жалобами на быстро растущую опухоль в области угла нижней челюсти справа. Полгода назад появились припухлость в поднижнечелюстной области справа и затрудненное открывание рта. Диагностирована ангина, во время которой проводилась УВЧ-терапия. После этого быстро развилось утолщение челюсти. Врач районной поликлиники направил больную в нашу клинику с диагнозом «саркома».
При осмотре: асимметрия лица за счет припухлости угла и тела челюсти справа. По сравнению с другими участками кожа в этой области заметно гиперемирована, собрана в складку, подкожные вены расширены. Пальпация в области утолщения челюсти болезненна. При oinyi .ывании ближе к углу определяется дефект кости в виде выемки. Поднии- нечелюстные лимфатические узлы увеличены, безболезненны. Открывание ] та болезненно. Слизистая оболочка над опухолью несколько цианотична, венозная сеть сосудов подслизистого слоя расширена. Переходная складка сглажена за счет выбухания опухоли; 7 | зуб резко подвижен. Патологическая подвижность фрагментов_кости нижней челюсти. Прикус нарушен. Электровозбудимость пульпы 7 | зуба резко снижена. Рентгенограмма: дефект кости в пределах от 5 | до 7 зуба с неровными, смазанными границами. Кость резко вздута и истончена. Корни 7 | зуба резервированы. Непрерывность тела челюсти нарушена, малый фрагмент ее смещен вверх. Диагноз: остеолитическая саркома (?), литическая форма остеобластокластомы (?).
Гистологическое исследование ввиду недостаточности биопсированного материала определенного ответа не дало, но элементов злокачественного роста не обнаружено.
Произведена резекция нижней челюсти в пределах здоровой ткани. При гистологическом исследовании операционного материала обнаружена остео-бластокластома (гигантоклеточная опухоль).
169
Клинические симптомы при этой форме гигантоклеточной опухоли появляются быстро, что значительно затрудняет дифференциацию от остеолитической саркомы.
При ячеистой форме опухоль чаще наблюдается в возрасте 8^j_5 лет и вначале развивается бессимптомно. Следует под-яеркнутьГ'что по темпам роста"ячеистые формьг гигантоклеточ-.ной опухоли отличаются друг от друга в весьма широких пределах.
При ячеистой форме опухоль развивается на одном участке верхней или нижней челюсти, в большинстве случаев без внешнего воздействия,^безболезненно, незаметно для ребенка и родителей. Кость в этом месте с__бугр_истр_й_ поверхностью, диффуз-но утолщена. Отграничить опухоль от 1}доровых~~участков кли-"нически не удается. Челюсть часто_имеет веретенообразную __с^о£м_у._ Зубы, находящиеся в области опухоли, редко меняют положение и бывают подвижными. Слизистая оболочка альвеолярного отростка, покрывающая.одухоль,...-несколько. анемичная и блестящая. Пальпация слегка болезненна. У детей старше "^^лет__можёт__выявляться, симптом пергаментного хруста, или хруста снега, который объясняется вдавлением и мельчайшими переломами кортикального сл_оя. У детей младшего возраста симптом "пергаментного хруста при различных ноаообразовдди^__ ях отсутствует в связи с эластичнастью_растущей_.-ко_е_ти.
При поражении верхней челюсти деление опухолей на ячеистую и литическую формы весьма условно из-за отсутствия выраженных дифференциальных признаков.
Рентгенологическая картина. При литической
форме гигантоклеточной опухоли jvtar._деструкции б>сструкту-
.__рен. Если процесс -„ограничивается частью кости чедккди,
то этот дефёкт~кдаевой. При^ разрушении кости по всему jrqne-
речнику на фоне опухоли определяются свободные концы _фр.аг-
mphtdr НРЛЮ1"™ г нррпннт,тмм) рмячяпнктми краями. КорТИКЗЛЬ-
ный слой резко истонченной -ыд дмдрттсштгя при разрушении периоста опухоль может проникать в_ окружающие.—мягкие ткани. Однако экГеще не определяет злокачественного характера опухоли (рис. 37).
При ячеистой форме в очаге пораже1шя__^угмечаются множество мелких и мр-пкиайицц- пплпгте_к.Лли ячеистые образова-г^и'я"-5олёе"Щщгаых_£азмеров, отделенные друг от друга костными перегородками_различной толщины (рис. 38). Рост опухоли ^происходит в основном вдоль горизонтально-й оси тела нижней челюсти. Четкость,„.гданиц опухоли определяется не со всех сторон. Значительное истончение и рассасывание кортикального слоя в нижней челюсти наблюдается реже, чем в верхней. Реакции со сторхшъ! надкостницы нет. Подобная картина во многом сходна с рентгеновской картиной амелобластомы (адаманти- ' номы).
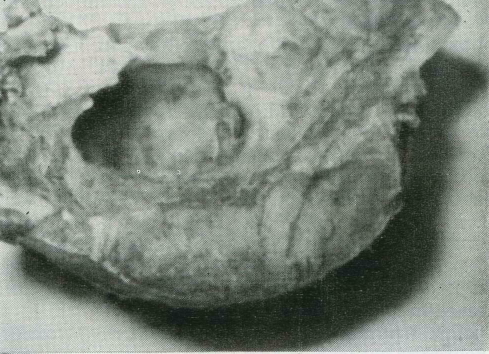
Макроскопически в опухоли литической формы выявляется ткань темно-красного цвета, напоминающая ягоду еже-
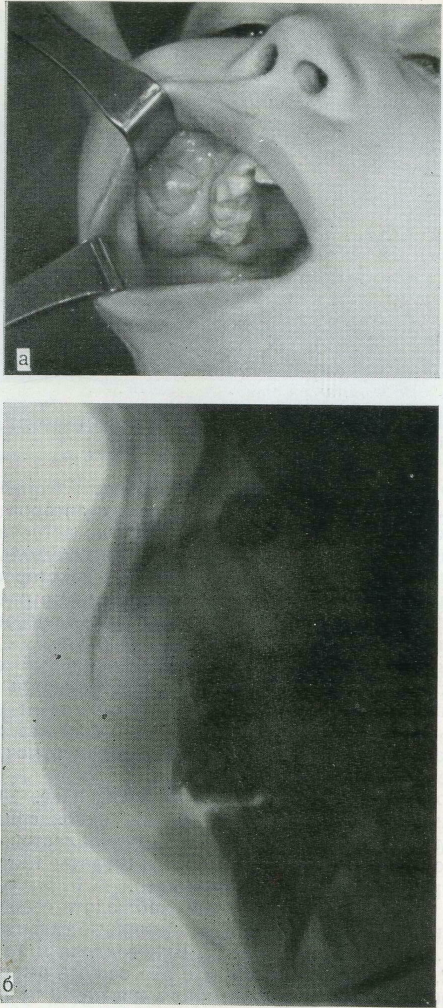
37. Остеобластокластома верхней челюсти — литиче-ская (Ьорма (а) и рентгенограмма в боковой проекции (б).
170
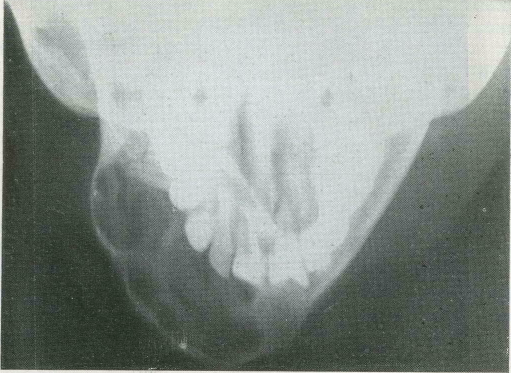
• ячеистая форма. Рентгенограмма
38. Остеобластокластома нижней челюсти • в аксиальной проекции.
вики. На разрезе опухоль нередко окрашена в бурый цвет («бурая опухоль», по терминологии немецких авторов). Имеются участки желто-серой плотной ткани. Иногда встречаются белесоватые прожилки и кисты. По консистенции опухоль напоминает плавленый сыр. При пункции получают некоторое количество кровянистой жидкости. Костная ткань в месте расположения опухоли подвергается рассасыванию и может просвечивать через слизистую оболочку, покрывающую опухоль.
При ячеистой форме поражения кортикальный слой кости более плотный. Опухоль больше распространяется в горизонтальном направлении челюсти по костномозговым пространствам. Ткань опухоли располагается среди костных перекладин и напоминает паренхиматозную ткань печени; отмечается большое количество кист (рис. 39).
Микроскопическое исследование. Основными элементами опухоли являются мелкие одноядерные клетки с округлым или овальным ядром типа остеобластов, между которыми рассеяны многоядерные клетки-гиганты типа остеокластов с центральным расположением ядер.
Наряду с этим в опухоли можно наблюдать серозные и кровяные кисты или кровяные поля, окаймленные гигантскими клетками. А. В. Русаков (1952), Т. П. Виноградова и А. М. Вахур-кина (1962, 1973) подтвердили, что это особый эмбриональный вид кровообращения в опухоли: кровь движется не по сосудам, а между опухолевыми элементами, напоминая реку, протекающую через болото. Такая система циркуляции крови создает условия для отстоя плазмы, оседания эритроцитов, в результате чего и возникают их распад, образование серозных и кровя-