
BKh_otvety_na_ekzamen_proshlogo_goda
.pdfдиабету. Отложение гемосидерина в гепатоцитах вызывает цирроз печени, а в миокардиоцитах - сердечную недостаточность. Больных наследственным гемохроматозом лечат регулярными кровопусканиями, еженедельно или один раз в месяц в зависимости от тяжести состояния больного. К гемохроматозу могут привести частые переливания крови, в этих случаях больных лечат препаратами, связывающими железо.
144. Основные белковые фракции плазмы крови и их функции. Значение их определения для диагностики заболеваний. Энзимодиагностика.
В плазме крови содержится 7% всех белков организма при концентрации 60 - 80 г/л. Белки плазмы крови выполняют множество функций. Одна из них заключается в поддержании осмотического давления, так как белки связывают воду и удерживают её в кровеносном русле. Белки плазмы образуют важнейшую буферную систему крови и поддерживают рН крови в пределах 7,37 - 7,43. Альбумин, транстиретин, транскортин, трансферрин и некоторые другие белки выполняют транспортную функцию. Белки плазмы определяют вязкость крови и, следовательно, играют важную роль в гемодинамике кровеносной системы. Белки плазмы крови являются резервом аминокислот для организма. Иммуноглобулины, белки свёртывающей системы крови, α1-антитрипсин и белки системы комплемента осуществляют защитную функцию. Методом электрофореза на ацетилцеллюлозе или геле агарозы белки плазмы крови можно разделить на альбумины
(55-65%), α1-глобулины (2- 4%), α2 -глобулины (6-12%), β-глобулины (8-12%) и γ-глобулины (12-22%).
Применение других сред для электрофоретического разделения белков позволяет обнаружить большее количество фракций. Например, при электрофорезе в полиакриламидном или крахмальном гелях в плазме крови выделяют 16-17 белковых фракций. Метод иммуноэлектрофореза, сочетающий электрофоретический и иммунологический способы анализа, позволяет разделить белки плазмы крови более чем на 30 фракций. Большинство сывороточных белков синтезируется в печени, однако некоторые образуются и в других тканях. Например, γ-глобулины синтезируются В-лимфоцитами, пептидные гормоны в основном секретируют клетки эндокринных желёз, а пептидный гормон эритропоэтин - клетки почки. Для многих белков плазмы, например альбумина, α1-антитрипсина, гаптоглобина, транс-феррина, церулоплазмина, α2макроглобулина и иммуноглобулинов, характерен полиморфизм.
Почти все белки плазмы, за исключением альбумина, являются гликопротеинами. Олигосахариды присоединяются к белкам, образуя гликозидные связи с гидроксильной группой серина или треонина, или взаимодействуя с карбоксильной группой аспарагина. Концевой остаток олигосахаридов в большинстве случаев представляет собой N-ацетилнейраминовую кислоту, соединённую с галактозой. Фермент эндотелия сосудов нейраминидаза гидролизует связь между ними, и галактоза становится доступной для специфических рецепторов гепатоцитов. Путём эвддцитоза "состарившиеся" белки поступают в клетки печени, где разрушаются. Т 1/2 белков плазмы крови составляет от нескольких часов до нескольких недель. При ряде заболеваний происходит изменение соотношения распределения белковых фракций при электрофорезе по сравнению с нормой. Такие изменения называют диспротеинемиями, однако их интерпретация часто имеет относительную диагностическую ценность. Например, характерное для нефротического синдрома снижение альбуминов, α1- и γ-глобулинов и увеличение α2- и β-глобулинов отмечают и при некоторых других заболеваниях, сопровождающихся потерей белков. При снижении гуморального иммунитета уменьшение фракции γ-глобулинов свидетельствует об уменьшении содержания основного компонента иммуноглобулинов - IgG, но не отражает динамику изменений IgA и IgM. Содержание некоторых белков в плазме крови может резко увеличиваться при острых воспалительных процессах и некоторых других патологических состояниях (травмы, ожоги, инфаркт миокарда). Такие белки называют белками острой фазы, так как они принимают участие в развитии воспалительной реакции организма. Основной индуктор синтеза большинства белков острой фазы в гепатоцитах - полипептид интерлейкин-1, освобождающийся из мононуклеарных фагоцитов. К белкам острой фазы относят С-реактивный белок, называемый так, потому что он взаимодействует с С-полисахаридом пневмококков, α1-антитрипсин, гаптоглобин, кислый гликопротеин, фибриноген. Известно, что С-реактивный белок может стимулироватьсистему комплемента, и его концентрация в крови, например, при обострении ревматоидного артрита может возрастать в 30 раз по сравнению с нормой. Белок плазмы крови α1-антитрипсин может инактивировать некоторые протеазы, освобождающиеся в острой фазе воспаления.
Альбумин. Концентрация альбумина в крови составляет 40-50 г/л. В сутки в печени синтезируется около 12 г альбумина, Т1/2 этого белка - примерно 20 дней. Альбумин состоит из 585 аминокислотных остатков, имеет 17 дисульфидных связей и обладает молекулярной массой 69 кД. Молекула альбумина содержит много дикарбоновых аминокислот, поэтому может удерживать в крови катионы Са2+, Cu2+, Zn2+. Около 40% альбумина содержится в крови и остальные 60% в межклеточной жидкости, однако его концентрация в
плазме выше, чем в межклеточной жидкости, поскольку объём последней превышает объём плазмы в 4 раза. Благодаря относительно небольшой молекулярной массе и высокой концентрации альбумин обеспечивает до 80% осмотического давления плазмы. При гипоальбуминемии осмотическое давление плазмы крови снижается. Это приводит к нарушению равновесия в распределении внеклеточной жидкости между сосудистым руслом и межклеточным пространством. Клинически это проявляется как отёк. Относительное снижение объёма плазмы крови сопровождается снижением почечного кровотока, что вызывает стимуляцию системы ренинангиотензинальдрстерон, обеспечивающей восстановление объёма крови. Однако при недостатке альбумина, который должен удерживать Na+, другие катионы и воду, вода уходит в межклеточное пространство, усиливая отёки. Гипоальбуминемия может наблюдаться и в результате снижения синтеза альбуминов при заболеваниях печени (цирроз), при повышении проницаемости капилляров, при потерях белка из-за обширных ожогов или катаболических состояний (тяжёлый сепсис, злокачественные новообразования), при нефротическом синдроме, сопровождающемся альбуминурией, и голодании. Нарушения кровообращения, характеризующиеся замедлением кровотока, приводят к увеличению поступления альбумина в межклеточное пространство и появлению отёков. Быстрое увеличение проницаемости капилляров сопровождается резким уменьшением объёма крови, что приводит к падению АД и клинически проявляется как шок. Альбумин - важнейший транспортный белок. Он транспортирует свободные жирные кислоты , неконъюгированный билирубин Са2+, Сu2+, триптофан, тироксин и трийодтиронин. Многие лекарства (аспирин, дикумарол, сульфаниламиды) связываются в крови с альбумином. Этот факт необходимо учитывать при лечении заболеваний, сопровождающихся гипоальбуминемией, так как в этих случаях повышается концентрация свободного лекарства в крови. Кроме того, следует помнить, что некоторые лекарства могут конкурировать за центры связывания в молекуле альбумина с билирубином и между собой.
Транстиретин (преальбумин) называют тироксинсвязывающим преальбумином. Это белок острой фазы.
Транстиретин относят к фракции альбуминов, он имеет тетрамерную молекулу. Он способен присоединять в одном центре связывания ретинолсвязывающий белок, а в другом - до двух молекул тироксина и трийодтиронина.
Соединение с этими лигандами происходит независимо друг от друга. В транспорте последних транстиретин играет существенно меНbшую роль по сравнению с тироксинсвязывающим глобулином.
α1 - Антитрипсин относят к α1-глобулинам. Он ингибирует ряд протеаз, в том числе фермент эластазу, освобождающийся из нейтрофилов и разрушающий эластин альвеол лёгких. При недостаточности α1- антитрипсина могут возникнуть эмфизема лёгких и гепатит, приводящий к циррозу печени. Существует несколько полиморфных форм α1-антитрипсина, одна из которых является патологической. У людей, гомозиготных по двум дефектным аллелям гена антитрипсина, в печени синтезируется α1-антитрипсин, который образует агрегаты, разрушающие гепатоциты. Это приводит к нарушению секреции такого белка гепатоцитами и к снижению содержания α1-антитрипсина в крови.
Гаптоглобин составляет примерно четверть всех α2-глобулинов. Гаптоглобин при внутрисосудистом гемолизе эритроцитов образует комплекс с гемоглобином, который разрушается в клетках РЭС. Если свободный гемоглобин, имеющий молекулярную массу 65 кД, может фильтроваться через почечные клубочки или агрегировать в них, то комплекс гемоглобин-гаптоглобин имеет слишком большую молекулярную массу (155 кД), чтобы пройти через гломерулы. Следовательно, образование такого комплекса предотвращает потери организмом железа, содержащегося в гемоглобине. Определение содержания гаптоглобина имеет диагностическое значение, например, снижение концентрации гаптоглобина в крови наблюдают при гемолитической анемии. Это объясняют тем, что при Т1/2 гаптоглобина, составляющем 5 дней, и Т1/2 комплекса гемоглобин - гаптоглобин (около 90 мин)
увеличение поступления свободного гемоглобина в кровь при гемолизе эритроцитов вызовет резкое снижение содержания свободного гаптоглобина в крови. Гаптоглобин относят к белкам острой фазы, его содержание в крови повышается при острых воспалительных заболеваниях.
Содержание и функции некоторых белков плазмы крови
|
|
Концентрация в |
|
Группа |
Белки |
сыворотке |
Функция |
|
|
крови, г/л |
|
|
|
|
|
Альбумины |
Транстиретин |
0,25 |
Транспорт тироксина и трийодтиронина |
|
|
|
|
|
Альбумин |
40 |
Поддержание осмотического давления, |
|
|
|
транспорт жирных кислот, билирубина, жёлчных |
|
|
|
кислот, стероидных гормонов, лекарств, |
|
|
|
неорганических ионов, резерв аминокислот |
|
|
|
|
α1- |
α1 -Антитрипсин |
2,5 |
Ингибитор протеиназ |
Глобулины |
|
|
|
|
|
|
|
|
ЛПВП |
0,35 |
Транспорт холестерола |
|
|
|
|
|
Протромбин |
0,1 |
Фактор II свёртывания крови |
|
|
|
|
|
Транскортин |
0,03 |
Транспорт кортизола, кортикостерона, |
|
|
|
прогестерона |
|
|
|
|
|
Кислый α1- |
1 |
Транспорт прогестерона |
|
гликопротеин |
|
|
|
|
|
|
|
Тироксинсвязывающий |
0,02 |
Транспорт тироксина и трийодтиронина |
|
глобулин |
|
|
|
|
|
|
α2- |
Церулоплазмин |
0,35 |
Транспорт ионов меди, оксидоредуктаза |
Глобулины |
|
|
|
|
|
|
|
|
Антитромбин III |
0,3 |
Ингибитор плазменных протеаз |
|
|
|
|
|
Гаптоглобин |
1 |
Связывание гемоглобина |
|
|
|
|
|
α2-Макроглобулин |
2,6 |
Ингибитор плазменных протеиназ, транспорт |
|
|
|
цинка |
|
|
|
|
|
Ретинолсвязыва-ющий |
0,04 |
Транспорт ретинола |
|
белок |
|
|
|
|
|
|
|
Витамин D |
0,4 |
Транспорт кальциферола |
|
связывающий белок |
|
|
|
|
|
|
β- |
ЛПНП |
3,5 |
Транспорт холестерола |
Глобулины |
|
|
|
|
|
|
|
|
Трансферрин |
3 |
Транспорт ионов железа |
|
|
|
|
|
Фибриноген |
3 |
Фактор I свёртывания крови |
|
|
|
|
|
Транскобаламин |
25×10-9 |
Транспорт витамина B12 |
|
Глобулин |
20×10-6 |
Транспорт тестостерона и эстрадиола |
|
связывающий белок |
|
|
|
|
|
|
|
С-реактивный белок |
<0,01 |
Активация комплемента |
|
|
|
|
γ- |
IgG |
12 |
Поздние антитела |
Глобулины |
|
|
|
|
|
|
|
|
IgA |
3,5 |
Антитела, защищающие слизистые оболочки |
|
|
|
|
|
IgM |
1,3 |
Ранние антитела |
|
|
|
|
|
IgD |
0,03 |
Рецепторы В-лимфоцитов |
|
|
|
|
|
IgE |
<0,01 |
Реагин |
|
|
|
|
Энзимодиагностика - методы диагностики болезней, патологических состояний и процессов, основанные на определении активности энзимов (ферментов) в биологических жидкостях. В особую группу выделяются иммуноферментные диагностические методы, состоящие в применении антител, химически связанных с каким-либо ферментом, для определения в жидкостях веществ, образующих с данными антителами комплексы антиген — антитело. Использование энзимных тестов является важным критерием в распознавании врожденных энзимопатий, характеризующихся специфическими нарушениями обмена веществ и жизнедеятельности в связи с отсутствием или недостатком того или иного фермента. Ферменты представляют собой специфические высокомолекулярные белковые молекулы, являющиеся биологическими
катализаторами, т.е. ускоряющими химические реакции, протекающие в живых организмах. Проникновение ферментов из клеток во внеклеточную жидкость, а затем в кровь, в мочу или другие биологические жидкости служит чрезвычайно чувствительным показателем повреждения плазматических мембран или повышения их проницаемости (например, вследствие гипоксии, гипогликемии, воздействия некоторых фармакологических веществ, инфекционных агентов, токсинов). Это обстоятельство лежит в основе диагностики повреждения клеток органов и тканей по феномену сопровождающей его гиперферментемии, причем выявляемое повышение активности фермента или его изоформы может иметь разную степень специфичности для поврежденного органа. Распределение отдельных изоферментов в тканях более специфично для определенной ткани, чем суммарная ферментативная активность, поэтому исследование некоторых изоферментов приобрело важное значение для ранней диагностики поражения отдельных органов и тканей. Так, например широко используется определение активности в крови изоферментов креатинфосфокиназы для диагностики острого инфаркта миокарда,лактатдегидрогеназы — для диагностики поражений печени и сердца, кислой фосфатазы — ираспознавании рака предстательной железы Диагностическая ценность энзимных тестов достаточно высока; она зависит как от специфичности данного вида гиперферментемии для определенных болезней, так и от степени чувствительности теста, т.е. кратности возрастания активности фермента при данном заболевании относительно нормальных значений. Однако большое значение имеет время постановки теста, т.к. появление и продолжительность гиперферментемии после повреждения органа различны и определяются соотношением скорости поступления фермента в кровоток и скорости его инактивации. При отдельных заболеваниях надежность их диагностики может быть повышена исследованием не одного, а нескольких изоферментов. Так, например, достоверность диагноза острого инфаркта миокарда возрастает, если в определенные сроки отмечено повышение активности креатинфосфокиназы, лактатдегидрогеназы и аспарагиновой аминотрансферазы. Степень выявляемой гиперферментемии объективно отражает тяжесть и распространенность повреждения органа, что позволяет прогнозировать течение заболевания.
145. Свертывающая система крови. Этапы образования фибринового сгустка. Внутренний и внешний пути свертывания и их компоненты.
При повреждении кровеносного сосуда инициируется каскад реакций, в результате которого образуется сгусток крови - тромб, предотвращающий кровотечение. Основную роль в свёртывании (коагуляции) крови играют тромбоциты и ряд белков плазмы крови. В остановке кровотечения различают 3 этапа. На первом этапе происходит сокращение кровеносного сосуда. Затем к месту повреждения прикрепляются тромбоциты, которые, наслаиваясь друг на друга, образуют тромбоцитарную пробку (белый тромб). Белый тромб является непрочным и может закупорить только небольшой кровеносный сосуд. На третьем этапе растворимый белок плазмы крови фибриноген превращается в нерастворимый белок фибрин, который откладывается между тромбоцитами, и формируется прочный фибриновый тромб. Такой тромб содержит эритроциты и поэтому называется красным тромбом. Образованию фибринового тромба предшествует каскад протеолитических реакций, приводящий к активации фермента тромбина, который и превращает фибриноген в фибрин. Все белки, участвующие в свёртывании крови, называют факторами свёртывания. Они синтезируются в основном в печени и клетках крови в виде неактивных предшественников, обозначаются римскими цифрами, но имеют и тривиальные названия Большинство этих белков активируется в каскаде ферментативных реакций свёртывания крови. Активные формы этих белков обозначают такими же римскими цифрами, но с добавлением буквы "а".
Основные функции и содержание в плазме крови факторов свёртывания крови
Фактор |
Тривиальное название |
Содержание в |
Функции |
|
плазме крови, г/л |
||||
|
|
|
||
|
|
|
|
|
1 |
2 |
3 |
4 |
|
|
|
|
|
|
I |
Фибриноген |
2-4 |
Растворимый белок- |
|
|
|
|
предшественник фибрина |
|
|
|
|
|
|
Ia |
Фибрин |
|
Образует фибриновый гель |
|
|
|
|
|
|
II |
Протромбин |
0,1 |
Профермент* |
|
IIа |
Тромбин |
|
Протеаза, превращающая |
|
|
|
|
фибриноген в фибрин и |
|
|
|
|
активирующая факторы V, VII, |
|
|
|
|
VIII, XIII, С |
|
|
|
|
|
III |
Тканевый фактор |
|
Белок-активатор мембранного |
|
|
|
комплекса VIIa-ТФ-Са2+ |
IV |
Са2+ |
0,9-1,2 ммоль/л |
Опосредует взаимодействие |
|
|
|
ферментов прокоагулянтного |
|
|
|
пути с фосфатидилсерином |
|
|
|
|
V |
Проакцелерин |
0,01 |
Предшественник белка- |
|
|
|
активатора мембранного |
|
|
|
комплекса Xa-Va-Ca2+ |
Va |
Акцелерин |
|
Белок-активатор мембранного |
|
|
|
комплекса Xa-Va-Са2+ |
VII |
Проконвертин |
0,005 |
Профермент* |
VIIa |
Конвертин |
|
Протеаза*, активирующая |
|
|
|
факторы X и IX |
|
|
|
|
VIII |
Неактивный антигемофильный |
0,01-0,02 |
Предшественник белка- |
|
фактор А (неактивный |
|
активатора мембранного |
|
антигемофильный глобулин) |
|
комплекса IXa-VIIIa-Ca 2+ |
VIIIa |
Активный антигемофильный фактор |
|
Белок-активатор мембранного |
|
А (активный антигемофильный |
|
комплекса IXa-VIIIa-Ca2+ |
|
глобулин) |
|
|
|
|
|
|
IX |
Неактивный антигемофильный |
0,003 |
Профермент* |
|
фактор В (неактивный фактор |
|
|
|
Кристмаса) |
|
|
|
|
|
|
IXa |
Активный антигемофильный фактор |
|
Протеаза*, активирующая |
|
В (активный фактор Кристмаса) |
|
фактор X |
|
|
|
|
X |
Неактивный фактор Стюарта- |
0,01 |
Профермент* |
|
Прауэра |
|
|
|
|
|
|
Xa |
Активный фактор Стюарта-Прауэра |
|
Протеаза*, активирующая |
|
|
|
фактор II |
|
|
|
|
XI |
Неактивный плазменный |
0,005 |
Профермент контактного пути |
|
предшественник тромбопластина |
|
свёртывания крови |
|
|
|
|
XIa |
Активный плазменный |
|
Протеаза, активирующая |
|
предшественник тромбопластина |
|
фактор IX |
|
|
|
|
XII |
Неактивный фактор Хагемана |
0,03 |
Профермент контактного пути |
|
|
|
свёртывания крови |
|
|
|
|
ХIIа |
Активный фактор Хагемана |
|
Протеаза, активирующая |
|
|
|
фактор XI, прекалликреин, |
|
|
|
плазминоген |
|
|
|
|
XIII |
Неактивная трансглутамидаза |
0,01-0,02 |
Профермент |
|
(неактивный фибринста- |
|
|
|
билизирующий фактор) |
|
|
|
|
|
|
ХШа |
Активная трансглутамидаза |
|
Катализирует образование |
|
(активный фибринстаби- |
|
амидных связей между |
|
лизирующий фактор) |
|
молекулами фибрина- |
|
|
|
мономера, фибрином и |
|
|
|
фибронектином |
|
|
|
|
|
Прекашшкреин |
0,05 |
Профермент контактного пути |
|
|
|
свёртывания крови |
|
|
|
|
|
Калликреин |
|
Протеаза, активирующая |
|
|
|
фактор XII, плазминоген |
|
|
|
|
|
ВМК |
0,06 |
Белок-активатор контактного |
|
|
|
пути свёртывания крови |
|
|
|
|
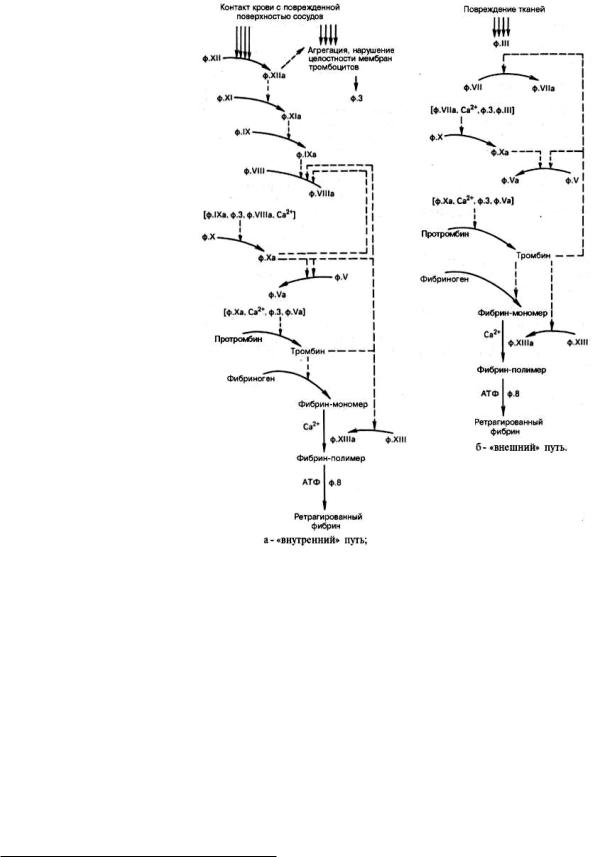
146. Принципы образования и последовательность фукционирования ферментных комплексов прокоагулянтного пути. Роль витамина К в свертывании крови.
Для остановки кровотечения из капилляров и сосудов необходимо быстрое образование прочного тромба, препятствующего потере крови. Это достигается каскадом ферментативных реакций с механизмами усиления на многих этапах. Прокоагулянтный путь занимает центральное место в свёртывании крови. В циркулирующей крови содержатся проферменты протеолитических ферментов: фактор II (протромбин), фактор VII (проконвертин), фактор IX (Кристмаса), фактор X (Стюарта). Находящиеся в крови факторы Va (акцелерин) и VIIIa (антигемофильный фактор), а также мембранный белок - тканевый фактор (ТФ, фактор III) являются белками-активаторами этих ферментов. При повреждении сосуда "включается" каскадный механизм активации ферментов с последовательным образованием трёх связанных с фосфолипидами клеточной мембраны ферментных комплексов. Каждый комплекс состоит из протеолитического фермента, белка-активатора и ионов Са2+: VIIa-TO-Ca2+, IXa-VIIIa-Са2+ (теназа), Xa-Va-Са2+ (протромбиназа). Комплекс Xa- Va-Са2+ (протромбиназный комплекс) активирует протромбин (фактор II). Каскад ферментативных реакций завершается образованием мономеров фибрина и последующим формированием тромба. В активации ферментов каскада выделяют три основных механизма: частичный протеолиз, взаимодействие с белкамиактиваторами и взаимодействие с модифицированными клеточными мембранами.
Активация частичным протеолизом . Все ферменты прокоагулянтного пути являются сериновыми протеазами, синтезируются в печени в виде неактивных проферментов и в такой форме циркулируют в крови. В процессе реализации тромбогенного сигнала проферменты (факторы VII, IX, X и II) частичным протеолизом превращаются в активные ферменты.
Тромбин (фактор IIа) - гликопротеин с молекулярной массой 39 кД. Он образуется в крови из неактивного предшественника протромбина. Протромбин синтезируется в печени, имеет молекулярную массу 70 кД и содержит остатки. -карбоксиглутаминовой кислоты. Концентрация этого белка в крови в норме составляет 0,1 г/л. Он фиксируется на мембранном ферментном комплексе Xa-Va-Са 2+, взаимодействуя, с одной стороны, остатками у-карбоксиглутамата с Са 2+, а с другой - непосредственно с белком-активатором Va. Таким образом, создаются наилучшие стерические условия для протекания ферментативной реакции. Фактор Ха гидролизует две пептидные связи в молекуле протромбина. В результате этого образуется молекула тромбина, состоящая из двух цепей - лёгкой и тяжёлой, связанных между собой одной дисульфидной связью Молекула тромбина не содержит остатков γ-карбоксиглутамата и освобождается из протромбиназного комплекса. Тромбин частичным протеолизом превращает фибриноген в фибрин и

активирует факторы VII, VIII, V, XIII. Тромбин выполняет ряд важных физиологических функций: является ферментом прокоагулянтного и контактного путей свёртывания крови, инициирует реакции антикоагулянтной фазы, вызывает агрегацию тромбоцитов и оказывает митогенное действие, участвуя в пролиферации и репарации клеток. Частичным протеолизом активируются также факторы V и VIII, превращаясь, соответственно, в факторы Va и VIIIa. В результате активации этих факторов изменяется их конформация и повышается сродство к фосфолипидам мембран и ферментам, которые они активируют.
Взаимодействие белков-активаторов с протеолитическими ферментами. Тканевый фактор, фактор Va и
фактор VIIIa имеют центры связывания с фосфолипидами мембран и ферментами VIIa, IXa и Ха, соответственно. При связывании с белками-активаторами в результате конформационных изменений активность этих ферментов повышается.
Тканевый фактор (фактор III) представляет собой комплекс, состоящий из белка и фосфатидилсерина. Белковая часть тканевого фактора (апопротеин III) экспонирована на поверхности многих клеток (мозга, лёгких, печени, селезёнки и др.) и связана с фосфатидилсерином плазматических мембран. Однако появление апопротеина III на поверхности клеток, соприкасающихся с кровью (эвдотелиальных и моноцитов), происходит только при определённых условиях: при повреждении сосуда и/или нарушении нормальной асимметрии их плазматических мембран. Тканевый фактор в протеолитической активации не нуждается.
Фактор V и фактор VIII - доменные белки, циркулирующие в крови. Фактор V синтезируется в печени, а фактор VIII - эндотелиальными клетками. Оба фактора активируются частичным протеолизом под действием тромбина. Фактор VIII в плазме крови находится в комплексе с белком - фактором тромбоцитов фон Виллебранда. Фактор фон Виллебранда в этом комплексе стабилизирует фактор VIII, препятствуя его разрушению прогеолитическим ферментом антикоагулянтной фазы фактором Са.
Взаимодействие ферментных комплексов с клеточными мембранами происходит с участием ионов Са 2+.
Все проферменты прокоагулянтного пути (II, VII, IX, X) содержат остатки у-кар-боксиглутаминовой кислоты, образующиеся в результате посттрансляционой модификации этих белков в ЭР гепатоцитов. Остатки γ- карбоксиглутаминовой кислоты в факторах VIIa, IXa и Ха обеспечивают взаимодействие этих ферментов посредством Са 2+ с отрицательно заряженными фосфолипидами клеточных мембран. В отсутствие ионов Са2+ кровь не свёртывается.
Роль витамина К в карбоксилировании остатков глутаминовой кислоты в проферментах прокоагулянтного пути свёртывания крови. Карбоксилирование остатков глутаминовой кислоты в проферментах прокоагулянтного пути катализирует карбоксилаза, коферментом которой служит восстановленная форма витамина К (нафтохинона) - дигидрохинон витамина К. Поступивший в организм витамин К (нафтохинон) восстанавливается в печени NADPH-зависимой витамин К редуктазой с образованием дигидрохинона витамина К. В ходе реакции кар-боксилирования остатков глутаминовой кислоты в проферментах прокоагулянтного пути дигидрохинон окисляется и эпоксидируется с образованием 2,3-эпоксида витамина К. Регенерация эпоксида в дигидрохинон витамина К происходит следующим образом: сначала 2,3-эпоксид витамина К восстанавливается в витамин К тиолзависимой эпоксидредуктазой, коферментом которой является белок, подобный тиоредоксину. Затем образующийся в этой реакции витамин К восстанавливается ферментом витамин К тиолзависимой редуктазой в дигидрохинон витамина К. Донором водорода в этой реакции, так же, как и в предыдущей, служит тиоредоксинподобный белок. Недостаточность витамина К приводит к нарушению карбоксилирования проферментов прокоагулянтного пути и сопровождается кровоточивостью, подкожными и внутренними кровоизлияниями. Структурные аналоги витамина К дикумарол и варфарин ингибируют тиолзависимые ферменты витамин К 2,3-эпоксидредуктазу и витамин К редуктазу, вызывая торможение свёртывания крови
Инициация каскада реакций прокоагулянтного пути . Ферментные мембранные комплексы прокоагулянтного пути образуются только при наличии на внешней поверхности плазматической мембраны клеток тканевого фактора и отрицательно заряженных фосфолипидов. Поперечная асимметрия плазматических мембран, в частности, определяется преобладанием в наружном слое нейтральных фосфолипидов (фосфатидил-холина и сфингомиелина), а во внутреннем - отрицательно заряженных (фосфатидилинозитол-бисфосфата и фосфатидилсерина). Специальная ферментная сисгема обеспечивает трансмембранный перенос и такое распределение фосфолипидов в клеточных мембранах, при котором в норме внешняя поверхность плазматических мембран клеток не заряжена. При нарушении поперечной асимметрии мембран тромбоцитов и эндотелиальных клеток на их поверхности формируются отрицательно заряженные (тромбогенные) участки и экспонируется апопротеин III тканевого фактора. Такие нарушения могут возникнуть при физической травме. В этом случае тканевый фактор и внутренняя поверхность клеточной мембраны становятся доступными для плазменных факторов прокоагулянтного пути. Кроме того, взаимодействие сигнальных молекул, вызывающих тромбогенез, с рецепторами эндотелиальных клеток и тромбоцитов активирует Са 2+-зависимые регуляторные системы. В конечном итоге это приводит к п о в ы ш е н и ю с о д е р ж а н и я в ц и т о п л а з м е С а 2 + , к о т о р ы й и н г и б и р у е т А Т Ф-з а в и с и м у ю
аминофосфолипидтранслоказу. Этот фермент играет важную роль в сохранении поперечной асимметрии мембран, так как переносит фосфа-тидилсерин из внешнего липидного слоя во внутренний. Снижение активности аминофосфолипидтранслоказы приводит к увеличению содержания во внешнем слое клеточной мембраны фосфатидилсерина и образованию отрицательно заряженных участков, необходимых для формирования мембранных ферментных комплексов. Кроме того, в результате такого нарушения структуры плазматической мембраны на её внешней поверхности экспонируется тканевый фактор и формируется
первый ферментный комплекс прокоагулянтного пути свёртывания крови VII-ТФ-Са 2+. Активация ферментов каждого комплекса - результат взаимодействия всех его компонентов. Если факторы IX, X и II требуют
активации, то фактор |
VII обладает невысокой протеолитической активностью. Фактор VII мембранного |
|
комплекса VII-ТФ-Са2+ |
частичным протеолизом активирует факторы IX и X. Активные факторы IХа и Ха |
|
включаются в образование мембранных комплексов IXa-VIIIa-Са |
2+ и Ха-Va-Са 2+. При этом фактор Ха |
|
протеолитически активирует фактор V, а протромбиназный комплекс не только превращает протромбин в тромбин, но и активирует фактор VII, протеолитическая активность которого в комплексе VIIa-Тф-Са 2+ в 10 000 раз выше, чем в комплексе VII-Тф-Са 2+. Образовавшийся в результате каскада реакций тромбин катализирует реакции частичного протеолиза фибриногена, фактора XIII и по принципу положительной обратной связи протеолитически активирует факторы V, VII и VIII. В процессе свёртывания действуют 2 механизма усиления сигнала: каскад реакций, в котором каждое ферментативное звено обеспечивает усиление сигнала, и положительные обратные связи.
147. Основные механизмы фибринолиза. Активаторы плазминогена как тромболитические средства. Основаные антикоагулянты крови: антитромбин III, макроглобулин, антиконвертин. Гемофилии.
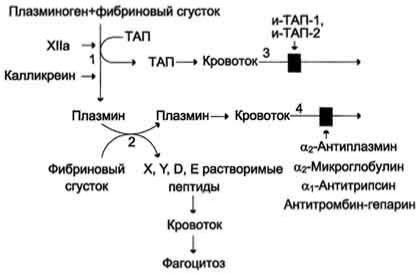
Тромб растворяется в течение нескольких дней после образования. Фибринолиз - ферментативное расщепление волокон фибрина с образованием растворимых пептидов, которые удаляются из сосудистого русла. Разрушение фибрина в составе тромба происходит под действием сериновой протеазы плазмина.
Плазмин образуется из плазминогена под действием активаторов. Неактивный профермент плазмина плазминоген синтезируется в печени, почках и костном мозге.
Тканевый активатор плазминогена (ТАЛ) - протеолитический фермент, содержащийся в эндотелии сосудов всех тканей, кроме печени. Поступление этого активатора в кровь увеличивается при эмоциональном напряжении, боли, венозной тромбоэмболии, умеренной физической работе. ТАЛ частичным протеолизом превращает неактивный плазминоген в активный плазмин. Активаторами плазминогена также служат фактор ХIIа и калликреин.
Растворение фибринового сгустка происходит при взаимодействии фибрина, плазминогена и ТАП Формирование сети фибриновых волокон при образовании тромба сопровождается сорбцией на ней
плазминогена и его активаторов. В молекуле плазмина и плазминогена есть участки, комплементарные доменам фибрина, причём одна молекула плазмина может связывать несколько молекул фибрина. Молекулы ТАП тоже имеют центры связывания с фибрином. Образующийся из плазминогена под действием ТАП плазмин гидролизует фибрин с образованием пептидов X и Y, активирующих фибринолиз, и пептидов D и E, его тормозящих. Растворимые пептиды X, Y, D, E поступают в кровоток и там фагоцитируются. Разрушение тромба приводит к освобождению из него плазмина и ТАП. В кровяном русле последние быстро инактивируются специфическими ингибиторами и улавливаются печенью. ТАП ингибируется ингибиторами тканевого активатора плазмина первого (и-ТАП-1) и второго (и-ТАП-2) типов, а плазмин - α2-антиплазмином или другими ингибиторами сериновых протеаз. В почках синтезируется протеолитический активатор плазминогена урокиназа, которая, превращая плазминоген в плазмин, способствует освобождению почечных клубочков от фибриновых волокон. Из β-гемолитического стрептококка выделили белок стрептокиназу, образующий комплекс с плазминогеном, в котором плазминоген аутокаталитически превращается в плазмин. Урокиназу, стрептокиназу и ТАП используют при тромболитической терапии
инфаркта миокарда, тромбозах вен и артерий, гемодиализе. Такие ингибиторы ферментов свёртывания крови, как α2-макроглобулин, α1-антитрипсин и комплекс антитромбин III-гепарин также обладают небольшой фибринолитической активностью. Снижение фибринолитической активности крови сопровождается тромбозами. Нарушение разрушения фибринового сгустка может быть вызвано наследственным дефицитом плазминогена или генетическим дефектом его структуры, снижением поступления в кровь активаторов плазминогена, повышением содержания в крови ингибиторов фибринолиза (и-ТАП-1, и-ТАП-2, α2-антиплазмина). Наследственные и приобретённые нарушения гемостаза могут привести как к геморрагическим заболеваниям, характеризующимся кровоточивостью, так и к тромботической болезни. Однако следует отметить, что повышенная склонность к тромбообразованию и внутрисосудистому свёртыванию (тромбофилии) встречается гораздо чаще, чем гемофилии. Например, частота разных форм гемофилии колеблется в разных странах от 6 до 18 на 100 000 мужчин, в то время как тромбофилии, вызванные дефицитом антитромбина III, встречаются у 1-2 больных на 5000, а при недостатке протеина С - у одного на 15 000 человек.
Ингибиторы ферментов свёртывания крови . Физиологические ингибиторы ферментов свёртывания крови ограничивают распространение тромба местом повреждения сосуда.
Белок плазмы крови антитромбин III - наиболее сильный ингибитор свёртывания крови; на его долю приходится около 80-90% антикоагулянтной активности крови. Он инактивирует ряд сериновых протеаз крови: тромбин, факторы IХа, Ха, ХIIа, калликреин, плазмин и урокиназу. Антитромбин III не ингибирует фактор VIIIa и не влияет на факторы в составе мембранных комплексов, а устраняет ферменты, находящиеся в плазме крови, препятствуя распространению тромбо-образования в кровотоке. Взаимодействие антитромбина с ферментами свёртывания крови ускоряется в присутствии гепарина. Гепарин - гетерополисахарид, который синтезируется в тучных клетках. В результате взаимодействия с гепарином антитромбин III приобретает конформацию, при которой повышается его сродство к сериновым протеазам крови. После образования комплекса антитромбин III-гепарин-фермент гепарин освобождается из него и может присоединяться к другим молекулам антитромбина. При наследственном дефиците антитромбина III в молодом возрасте наблюдают тромбозы и эмболии сосудов, опасные для жизни.
α2-Макроглобулин образует комплекс с сериновыми протеазами крови. В таком комплексе их активный центр полностью не блокируется, они могут взаимодействовать с субстратами небольшого размера. Однако высокомолекулярные субстраты, например фибриноген, становятся недоступными для действия протеаз в комплексе α2-макроглобулинтромбин.
Антиконвертин (тканевый ингибитор внешнего пути свёртывания) синтезируется в эндотелии сосудов. Он специфически соединяется с ферментным комплексом Тф-VIIа-Са 2+, после чего улавливается печенью и разрушается в ней.
α1-Антитрипсин ингибирует тромбин, фактор ХIа, калликреин, однако он не рассматривается как важный ингибитор факторов свёртывания крови, α 1-Антитрипсин в основном на тканевом уровне ингибирует панкреатические и лейкоцитарные протеазы, коллагеназу, ренин, урокиназу. Пептиды, образующиеся в результате протеолитической активации проферментов и профакторов, тоже обладают выраженными антикоагулянтными свойствами, но механизм их действия в настоящее время не выяснен.
Гемофилия — наследственное заболевание, связанное с нарушением коагуляции (процессом свёртывания крови); при этом заболевании возникают кровоизлияния в суставы, мышцы и внутренние органы, как спонтанные, так и в результате травмы или хирургического вмешательства. При гемофилии резко возрастает опасность гибели пациента от кровоизлияния в мозг и другие жизненно важные органы, даже при незначительной травме. Больные с тяжёлой формой гемофилии подвергаются инвалидизации вследствие частых кровоизлияний в суставы (гемартрозы) и мышечные ткани (гематомы). Гемофилия относится к геморрагическим диатезам, обусловленным нарушением плазменного звена гемостаза (коагулопатия).
Гемофилия появляется из-за изменения одного гена в хромосоме X. Различают три типа гемофилии (A, B, C).
•Гемофилия А (рецессивная мутация в X-хромосоме) вызвана генетическим дефектом, отсутствием в крови необходимого белка — так называемого фактора VIII (антигемофильного глобулина). Такая
гемофилия считается классической, она встречается наиболее часто, у 80-85 % больных гемофилией. Тяжёлые кровотечения при травмах и операциях наблюдаются при уровне VIII фактора — 5-20 %.
•Гемофилия B вызвана дефектным фактором крови IX (рецессивная мутация в X-хромосоме). Нарушено образование вторичной коагуляционной пробки.
•Гемофилия С вызвана дефектным фактором крови XI (аутосомная рецессивная мутация), известна в основном у евреев-ашкеназов. В настоящее время гемофилия С исключена из классификации, т.к. ее клинические проявления значительно отличаются от А и В.
Обычно болезнью страдают мужчины (наследование, сцепленное с полом), женщины же выступают как носительницы гемофилии, которые сами ей обычно не болеют, но могут родить больных сыновей или дочерей-носительниц.
148. Клиническое значение биохимического анализа крови.
Среди медицинских анализов особенное значение имеет анализ крови — связующего звена между всеми системами и органами тела. Распространенным лабораторным методом изучения ее состава является биохимический анализ крови.
Большое число параметров позволяет составить их оптимальный набор для конкретного пациента. Он может зависеть от жалоб больного, его общего состояния, выбора той системы органов, работу которой прежде всего следует проверить по мнению врача. В связи со своей универсальностью биохимический анализ крови назначается врачами разных медицинских специальностей — терапевтами, кардиологами, гастроэнтерологами, ревматологами и другими. Он позволяет оценить функциональное состояние практически всех систем органов.
Биохимический анализ крови включает следующие основные группы показателей:
•обмен белков (общий белок, альбумин, креатинин, мочевина, мочевая кислота)
•обмен липидов и липопротеинов (триглицериды, холестерин, аполипопротеин)
•обмен углеводов (глюкоза, фруктозамин)
•обмен пигментов (билирубин, желчные кислоты)
•специфические белки ( С-реактивный белок, трансферрин, миоглобин, ферритин, тропонин)
•ферменты (фосфотаза, амилаза, липаза)
•электролиты (К, Na, Mg, Fe, Cl, P, Cu, Zn)
•витамины
149. Основные мембраны клетки и их функции. Общие свойства мембран: жидкостность, поперечная асимметрия, избирательная проницаемость.
Все клетки имеют мембраны. Кроме того, почти во всех эукариотических клетках существуют органеллы, каждая из которых имеет свою мембрану. Мембраны ответственны за выполнение многих важнейших функций клетки. Согласованное функционирование мембранных систем - рецепторов, ферментов, транспортных механизмов помогает поддерживать гомеостаз клетки и в то же время быстро реагировать на изменения внешней среды.
Косновным функциям мембран можно отнести:
•отделение клетки от окружающей среды и формирование внутриклеточных компартментов(отсеков);
•контроль и регулирование транспорта огромного разнообразия веществ через мембраны;
•участие в обеспечении межклеточных взаимодействий, передаче внутрь клетки сигналов;
•преобразование энергии пищевых органических веществ в энергию химических связей молекул АТФ.
Основные принципы структурной организации всех мембран одинаковы, однако одна из самых характерных особенностей - огромное их разнообразие. Мембраны органелл эукариотических клеток уникальны по своему составу и по характеру выполняемых функций.
Плазматическая мембрана . Плазматическая мембрана , окружающая каждую клетку , определяет величину, обеспечивает транспорт малых и больших молекул из клетки и в клетку, поддерживает разницу концентраций ионов по обе стороны мембраны. Мембрана участвует в межклеточных контактах, воспринимает, усиливает и передаёт внутрь клетки сигналы внешней среды. С мембраной связаны многие ферменты, катализирующие биохимические реакции.
