1.1 Первая помощь при ранениях
.doc
|
Понятие о ране, опасность ранения (кровотечение, загрязнение раны, повреждение жизненно важных органов).
Раны - повреждения тканей организма вследствие механического, термического, электрического, ионизирующего воздействия, сопровождающиеся нарушением целостности кожи и слизистых оболочек
Осложнениями ранений являются:
Клиника ран складывается из местных и общих симптомов. К местным симптомам относятся боль, кровотечения, зияние. Общими симптомами являются симптомы, характерные для того или иного осложнения раны: острая анемия, шок, инфекция и др. Интенсивность боли зависит от:
3) характера ранящего оружия и быстроты нанесения травмы: чем острее оружие, тем меньше количество клеток и нервных элементов разрушается, а следовательно, и боль меньше. Чем быстрее наносится травма, тем меньше болевых ощущений. Кровотечение зависит от того, как и сколько было повреждено кровеносных сосудов. Наиболее интенсивное кровотечение бывает при разрушении крупных артериальных стволов. Зияние раны (степень ее открытости) определяется ее величиной, глубиной и количеством поврежденных эластических волокон кожи. Степень зияния раны связана также с характером тканей. Так, ранения с полным рассечением мышц ведут к большому расхождению краев раны. Раны, располагающиеся поперек направления эластических волокон кожи, обычно отличаются большим зиянием, чем раны, идущие параллельно им. Классификация ран Существует несколько классификаций ран в зависимости от принципа, положенного в основу. 1. По характеру повреждения тканей различают раны: колотые, резаные, рубленые, ушибленные, рваные, укушенные, отравленные, огнестрельные. Колотые раны наносят колющим оружием (штыком, иглой, шилом и др.). Особенностью этих ран является их значительная глубина при небольшом повреждении покровов (кожи или слизистой оболочки). При этих ранах всегда есть опасность повреждения жизненно важных органов, расположенных в глубине тканей (таких как сосуды, нервы, полые и паренхиматозные органы). Внешний вид колотых ран не всегда говорит все о характере ранения. Так, при колотой ране живота может быть ранение кишечника или печени, селезенки, но при этом выделения кишечного содержимого или крови из раны, как правило, обнаружить не удается. При колотой ране в область большого массива мышц в глубине может быть повреждена крупная артерия, но в связи с сокращением мышц и, как следствие, смещением раневого канала признаков наружного кровотечения может не быть. Может образоваться внутритканевая гематома с последующим развитием ложной аневризмы. Колотые раны опасны тем, что из-за скудности симптоматики могут быть не замечены повреждения глубжележащих тканей и органов. При таких повреждениях требуется особо тщательное обследование больного. Также колотые раны опасны тем, что с ранящим оружием в глубину тканей вносятся микроорганизмы, а раневое отделяемое, не находя выхода наружу, служит для них хорошей питательной средой, что создает особенно благоприятные условия для развития гнойных осложнений этих ран. Резаные раны наносят острым предметом (ножом, саблей и т. д.). Они характеризуются небольшим количеством разрушенных клеток, отсутствием повреждения окружающих тканей. Зияние раны позволяет произвести осмотр поврежденных органов и создает хорошие условия для оттока раневого отделяемого. При резаной ране имеются наиболее благоприятные условия для заживления, поэтому, обрабатывая любые свежие раны, хирурги стараются превратить их в резаные. Рубленые раны наносят тяжелым острым предметом (шашкой, топором и др.). Они характеризуются обычно глубоким повреждением тканей, широким зиянием, ушибом и сотрясением окружающих тканей, снижающими их сопротивляемость к инфекции и восстановительные способности. Ушибленные и рваные раны являются следствием воздействия тупого предмета. Они характеризуются большим количеством размятых, ушибленных, пропитанных кровью тканей со сниженной жизнеспособностью. Ушибленные кровеносные сосуды часто тромбируются. В таких ранах имеются благоприятные условия для развития раневой инфекции. Укушенные раны характеризуются не столько обширными и глубокими повреждениями, сколько массовой инфицированностью вирулентной флорой рта человека или животного. Эти раны чаще, чем другие, осложняются развитием острой инфекции. Укушенные раны могут быть заражены вирусом бешенства, поэтому при выявлении такого характера ранения больному в обязательном порядке прививают вакцину от бешенства. Отравленные раны — это такие раны, в которые попадает яд при укусе змея, скорпиона, проникновении отравляющих веществ и др. Огнестрельные раны отличаются от всех остальных:
2. По причине повреждения раны делят на операционные (преднамеренные) и случайные. 3. По инфицированности выделяют раны асептические (хирургические), свежеинфицированные (нанесенные нестерильным предметом) и гнойные. 4. По отношению к полостям тела (полости черепа, груди, живота, суставов и др.) различают проникающие и непроникающие раны. Глубокие раны при которых повреждаются внутренние оболочки полостей (брюшной, грудной, черепа, суставов) называются проникающими. Проникающие раны представляют собой значительно наибольшую опасность, так как возможно повреждение или вовлечение в воспалительный процесс оболочек полости и расположенных в ней органов. 5. Выделяют также простые раны и осложненные, при которых имеется какое-либо дополнительное повреждение тканей (отравление, ожог) или сочетание ранений мягких тканей с повреждением кости, полых органов. Раневая инфекция Развитие микробов в ране и реакция организма больного на их жизнедеятельность изменяют течение раневого процесса, вызывая осложнения и задерживая заживление раны. Всякая случайная рана инфицирована. Попадание в рану микроорганизмов в момент повреждения называется первичным инфицированием, инфицирование же ее при последующем лечении — вторичным инфицированием. При первичном инфицировании микробы, попав в рану, начинают размножаться и проявлять свои патогенные свойства лишь через некоторое время. Таким периодом считается 6 - 8 ч. Это время микроорганизмы обычно находятся в ране, не проявляют активности, а затем начинают бурно размножаться, проникают по лимфатическим путям в ткани стенок раны и проявляют свои патогенные свойства. Большое значение в развитии инфекции в ране имеют наличие в ней питательной среды (крови, нежизнеспособных, мертвых, тканей) и плохая сопротивляемость тканей стенок раны, что связано с изменением в системе кровообращения и ослаблением защитных (иммунных) сил организма (как то шок, кровопотеря, истощение). Вторичное инфицирование раны является результатом нарушения асептики при оказании первой помощи и неадекватного лечения пострадавшего. Попавшие в рану микробы нередко усиливают патогенность уже имеющихся в ней микробов, приводя к резкой активизации и распространению воспалительного процесса. Профилактика первичной инфекции ран состоит в ранней хирургической обработке ран антисептиками (противомикробными) средствами с удалением всех инфицированных, нежизнеспособных тканей. Предупреждение вторичной инфекции состоит в строжайшем соблюдении всех правил асептики при лечении пострадавшего. Течение раневого процесса Течение раневого процесса определяется реакциями, происходящими как в самой ране, так и в организме в целом. После нанесения раны в ней появляются погибшие ткани, кровь и лимфа из поврежденных сосудов. Во время процессов заживления раны происходит рассасывание мертвых клеток, крови, лимфы, под воздействием защитных систем организма осуществляются процессы очищения раны. Этапы заживления ран:
Это разделение процессов заживления раны на три этапа очень условно, потому что в ране эти процессы могут происходить как последовательно, так и практически одновременно.
Лечение является комплексным, т. е. в него входят мероприятия, действующие местно на раневой процесс, и общие мероприятия, оказывающие влияние на организм в целом. Суть сводится к одному: они вместе должны улучшить условия естественного течения раневого процесса. Но при этом надо учитывать, что лечение на разных этапах раневого процесса должно быть различным. Задачи лечения ран:
Основные принципы оказания первой медицинской помощи при ранениях.
Причиной большинства смертельных исходов после ранения является острая кровопотеря, поэтому первые мероприятия должны быть направлены на остановку кровотечения любым возможным способом (прижатие сосуда, давящая повязка и др.). Не менее важная задача первой помощи - защита раны от загрязнения и инфицирования. Правильная обработка раны препятствует развитию осложнений в ране и почти в 3 раза сокращает время ее заживления. Обработку раны следует проводить чистыми, лучше продезинфицированными руками. Из раны необходимо удалить свободнолежащие инородные предметы, оставив на месте глубоко приникающие тела и прилипшую одежду. Волосы вокруг раны выстричь ножницами. Кожу вокруг раны обработать спиртом и зеленкой (1% раствор бриллиантовой зелени). Рана может быть защищена простым наложением асептической повязки (бинт, индивидуальный пакет, косынка). Накладывая асептическую повязку, не следует касаться руками тех слоев марли, которые будут непосредственно соприкасаться с раной. Рану нельзя промывать водой - это способствует инфицированию. Нельзя допускать попадания прижигающих антисептических веществ в раневую поверхность, так как дезинфицирующий раствор, попадая в рану, обусловливает гибель поврежденных клеток, а также вызывает значительную боль. Рану нельзя засыпать порошками, накладывать на нее мазь, нельзя непосредственно к раневой поверхности прикладывать вату, - все это способствует развитию инфекции в ране. Если края раны сильно разошлись их надо сблизить (но не до смыкания) и зафиксировать например лейкопластырем. Для укрепления повязок на голове удобно пользоваться сетчатым бинтом. При обширных глубоких ранах нужно обеспечить покой травмированной конечности: руку подвесить на косынке или прибинтовать к туловищу, ногу иммобилизовать транспортной шиной. Повязки на туловище и животе лучше всего делать по типу повязок-наклеек (салфетки укрепить бинтом или лейкопластырем). При сильной боли ввести 1-2 мл 2% раствора промедола внутримышечно или ненаркотические обезболивающие средства. |
|
Особенности оказания первой медицинской помощи при ранениях живота.
Проникающие ранения живота. Проникающие ранения живота занимают особое место. Они могут наноситься огнестрельным, холодным оружием – ножами, осколками стекол и пр. Как правило, сопровождаются ранениями брюшины, паренхиматозных, полых органов. Симптомы: 1. Рана живота. Рана брюшной стенки может быть различных размеров, проникать в брюшную полость или заканчиваться в пределах брюшной стенки. Если ранен орган брюшной полости, то будет наблюдаться сильное кровотечение. 2. Безусловным признаком проникающего ранения является выпадение органа брюшной полости (чаще всего кишечника) в рану. Признаком ранения петель кишечника является кровотечение с примесью кала. Для пострадавшего характерны обморок, коллапс или шок. Больной бледен, покрыт холодным потом. Пульс частый, слабый. Дыхание учащенное, поверхностное, грудного типа. Цианоз – синюшность кожных покровов. Рвота. При ранениях мочевого пузыря из раны запах мочи. Первая помощь. 1. Полный покой, постельный режим. 2. Раны не касаться, ни в коем случае не ощупывать ее или живот. 3. При выпадении петель кишечника, частичных выпадениях паренхиматозных органов выпавшие органы в брюшную полость не вправлять, руками не касаться! 4. Наложить асептическую повязку – без сдавливания органов, достаточно рыхло прибинтовать к передней брюшной стенке. 5. Немедленный вызов врача! При невозможности вызова – наложить увлажненную асептическую повязку (проточную воду прокипятить, остудить!). 6. При терминальных состояниях – оказание реанимационной помощи. 7. Не давать пить. Не обезболивать. 8. Холод на живот. 9. Постоянный контроль общего состояния, пульса, дыхания, контроль повязок. 10. При отсутствии асептической повязки следует использовать любую чистую хлопчатобумажную ткань, но обязательно (по возможности) после тщательного проглаживания ее горячим утюгом. 11. Транспортировка в положении лежа на спине, на носилках с приподнятым плечеголовным концом и согнутыми в суставах коленями для уменьшения болевого синдрома и напряжения мышц передней брюшной стенки.
|
|
Особенности оказания первой медицинской помощи при ранениях груди. Ранения груди бывают проникающими и непроникающими. При непроникающих ранениях груди пострадавший обычно активен, нет симптомов присасывания воздуха к ране (при глубоком вдохе, выдохе, кашле). Однако возможны повреждения внутренних органов по типу закрытой травмы груди. Поэтому должны настораживать такие симптомы как: боль, частое поверхностное дыхание, хруст костей при дыхании, бледность или посинение кожи, набухание шейных вен. Выделение крови с мокротой при кашле явный признак повреждения легкого! Первая помощь. Положение пострадавшего полусидя. Покой. Пить не давать. Обработка раны. Наложение асептической повязки. Холод к груди. Вызов машины скорой помощи. Проникающие ранения груди могут быть с переломами ребер и без переломов, с массивным или умеренным кровотечением в полость грудной клетки – гемотораксом, пневмогемотораксом – скоплением воздуха и крови в грудной клетке. Может повреждаться сердце, грудной отдел пищевода, диафрагма, органы брюшной полости (печень, желудок). Симптомы: Наличие раны, боль в груди, затруднение дыхания. При открытом пневмотораксе: беспокойство, страх, боль, нарушение дыхания – частое, поверхностное дыхание. При вдохе воздух заходит через рану в грудную клетку, при выдохе выходит. Синюшность кожных покровов. Набухание вен шеи. Подкожная эмфизема – скопление воздуха под кожей («крепитация» – при прощупывании кожи груди слышится хруст снега). Напряженный (клапанный) пневмоторакс – острая угроза жизни! Признаки такие же, как и при открытом пневмотораксе, но все происходит быстрее. Воздух при вдохе поступает через рану в грудную клетку, а при выдохе не выходит. Очень быстро повышается давление в плевральной полости, что приводит к сдавливанию сердца (тампонаде сердца). Нарушаются дыхание и сердечная деятельность. Закрытый пневмоторакс менее опасен, т. к. образовавшееся отверстие при смещении поврежденных мышц, тканей, склеивании краев раны сгустком крови закрывается, и воздух перестает поступать в грудную клетку. Уже поступивший в момент травмы воздух рассасывается. При ранении легких – кровотечение из раны и изо рта, кровохарканье. Ранения сердца сопровождаются массивным кровотечением – наружным или перикардиальным (опасность тампонады сердца!). Беспокойство, страх смерти. Кожа бледная или синюшная. Острая нехватка воздуха с кашлем. Отек легкого – выделяется бесцветная или розоватая, пенистая мокрота изо рта. Набухание шейных вен. Частое поверхностное дыхание. Первая помощь. 1. Обеспечить полный покой. Положение полусидя. 2. Очистить окружающие ткани от обрывков одежды, грязи. Раны не касаться! Наложить асептическую повязку. Холод к груди. Вызов врача, машины скорой медицинской помощи. 3. При открытом или клапанном пневмотораксе как можно быстрее закрыть рану, подсасывающую воздух! Для этого можно закрыть рану ладонью пострадавшего, если он в сознании, или своей ладонью, если пострадавший без сознания. Вырезать кусок чистой клеенки, обработать его спиртом (водкой или одеколоном), высушить; при наличии индивидуального перевязочного пакета использовать прорезиненную оболочку (внутренняя поверхность оболочки ИПП стерильна). 4. Затем наложить герметичную (окклюзионную) повязку. На рану наложить стерильную салфетку. На расстоянии 1 см от краев салфетки смазать кожу вазелином в виде полосы шириной около 1-2 см. На рану (сверху стерильной салфетки) наложить обработанный, стерилизованный спиртом, высушенный кусок клеенки или оболочки пакета, так, чтобы она вплотную закрыла поверхность салфетки, окружающую кожу, полосу вазелина. Тугое бинтование грудной клетки на выдохе. В качестве варианта, при отсутствии индивидуального пакета, клеенки, возможно использование липкого пластыря (менее желательно!). 5. Срочная госпитализация.
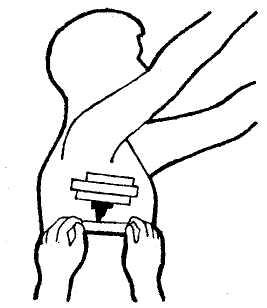
Лейкопластырная повязка при ранении грудной клетки
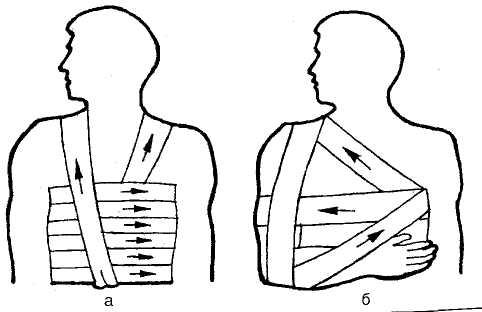
Повязка на грудную клетку: а - циркулярная (спиральная) повязка; б - повязка Дезо. |
|
Особенности оказания первой медицинской помощи при ранениях головы и шеи. Открытая черепно-мозговая травма. К открытым черепно-мозговым травмам относятся ранения мягких тканей головы с повреждением апоневроза и перелом основания черепа. Проникающая черепно-мозговая травма возникает при повреждении твердой мозговой оболочки. Подобная травма часто сопровождается внедрением в мозг инородных тел, костных отломков, волос, обрывков головного убора. Симптомы. Явный признак повреждения головного мозга – потеря сознания. Ранний, достоверный признак перелома основания черепа – истечение крови или бесцветной жидкости (ликвора – спинно-мозговой жидкости) из ушей, носа и (или) рта. Систолическое артериальное давление быстро падает до 80-70 мм. рт. ст. и ниже. Дыхание аритмичное, через несколько минут, прекращается (травма ствола головного мозга). Возможен другой вариант – артериальное давление повышается, дыхание учащается. Температура тела возрастает (чаще при травме среднего мозга). Остановка дыхания развивается при травме продолговатого мозга, сдавлении ствола (или вклинении в большое затылочное отверстие). При внутричерепной гематоме кома может сочетаться с односторонними судорогами, гемиплегией – параличом мышц одной половины тела, расширением, потерей сократительной способности одного из зрачков. Иногда сразу после травмы пострадавший теряет сознание, затем приходит в себя, а далее возможен светлый, или малосимптомный период (непостоянен). Он притупляет бдительность, создает очень опасное ложное представление о мнимом благополучии больных. После него часто внезапно развиваются сильная головная боль распирающего характера, постоянно усиливающаяся, быстро нарушаются сознание, дыхание, развиваются терминальные состояния. При переломах основания черепа возможны кровотечения из носа, ушей, (важный симптом!). Необходимо всегда проявлять особую настороженность: кровотечение, иногда истечение ликвора из наружного слухового прохода – кардинальный признак перелома основания черепа с разрывом барабанной перепонки. Гематома мягких тканей вокруг одного или обоих глаз («очки енота») развивается в конце 1-х, начале 2-х суток после травмы; может свидетельствовать о переломе основания черепа в передней черепной ямке. Гематомы в области сосцевидных отростков возникают тоже через 1 сутки после травмы, отмечаются при переломах основания черепа в области задней черепной ямки. Первая помощь. Немедленный вызов врача. Уложить пострадавшего с приподнятым головным концом. Закрыть рану стерильной салфеткой. По окружности салфетки выстричь волосы. Волосы, расположенные у самой раны можно выстригать только стерильными ножницами. После удаления волос закрывают рану новой стерильной салфеткой, а ближайшую окружность раны очищают бензином, спиртом, йодом. При кровотечениях из ушей и носа – уши, нос не промывать! Опасность заноса инфекции! Затем накладывают повязку. Максимальный покой, утеплить пострадавшего. Беспокойных привязывают к носилкам. Постоянный контроль общего состояния – сознания, дыхания, пульса. При терминальных состояниях – оказание первой реанимационной помощи. Эвакуация в медицинское учреждение – но только при невозможности вызова или прибытия медицинского работника. Должна быть полная уверенность в возможности максимально щадящей транспортировки! Эвакуировать в положении на спине, с приподнятым головным концом. Обеспечить постоянный контроль состояния, пульса, дыхания. Контролировать, обеспечить проходимость дыхательных путей, проводить ИВЛ, непрямой массаж сердца – по показаниям.
Ранения челюстно-лицевой области. Ранения губ, щек, носа дают значительные кровотечения, но хорошо противостоят инфекциям. Ранения языка и челюстей грозят опасностью задушения вследствие западения языка. Повреждения носа могут сопровождаться как разрывом слизистой, так и переломами костей носа. Первая помощь. Давящая повязка при ранениях губ и щек. Если такие ранения сопровождаются переломами костей лица, то давящую повязку накладывать нельзя! При всех прочих ранениях лица, особенно при двустороннем переломе нижней челюсти, давящая повязка запрещена! При ранениях челюстей используется пращевидная повязка. Пострадавших в бессознательном состоянии размещают на носилках с приподнятым головным концом, лицом вниз. Такое положение предотвращает удушение пострадавшего вследствие западения языка, затекания крови и слюны в дыхательные пути. При носовом кровотечении необходимо усадить пострадавшего. Наклонить его голову вперед. Вложить в носовой ход марлевый тампон, смоченный перекисью водорода. Прижать крыло носа к носовой перегородке на 10 минут. Запрещено втягивать носом холодные вяжущие растворы! При переломах костей носа вводить тампон нужно очень осторожно, при этом выправляется положение отломков костей.
Ранения шеи. При подобных ранениях могут повреждаться яремные вены, сонные артерии, гортань, трахея, глотка, пищевод. Повреждение яремных вен и сонных артерий одинаково опасно для пострадавшего, т. к. очень быстро может наступить смерть. Ранения яремных вен сопровождается воздушной эмболией. Ранения сонных артерий очень быстро ведут к потере сознания и смерти в результате обильного кровотечения. Первая помощь. Пальцевое прижатие. Если повреждена сонная артерия, необходимо срочное прижатие артерии пальцами ниже раны (ближе к сердцу) по ходу артерии. Вену на шее прижимают выше раны, дальше от сердца. Наложить на рану не раскатанный бинт. Наложить жгут на шею через не раскатанный бинт: А) бинт (не раскатанный) прижимается к артерии; Б) жгут растянуть, провести в подмышку, охватить шею, так, чтобы не раскатанный бинт плотно придавил сосуд, и кровотечение прекратилось; В) жгут закрепить; Г) контроль времени не нужен; Д) доставить в больницу.
Ранения гортани и трахеи. Данные ранения сопровождаются выходом воздуха из раны, подкожной эмфиземой (воздух при выдохе попадает в ткани), затруднением вдоха, беззвучным голосом (особенно при повреждении гортани), упорным кашлем. Возникает опасность удушения кровью, затекающей в трахею через рану, а также вследствие отека голосовой щели, а при значительной подкожной эмфиземе – от сдавления просвета трахеи. Первая помощь. Вызов скорой медицинской помощи. Полусидячее положение. Голова наклонена вперед для облегчения откашливания крови. При грозящем удушении и задержки врачебной помощи в имеющуюся рану вводится трубочка. Отверстие трубочки закрыть увлажненной марлей.
Ранения пищевода и глотки. Данные ранения сопровождаются кашлем, болью при глотании, подкожной эмфиземой, истечением слюны из раны и попаданием пищевых масс в рану. Это может привести к инфекции окружающих тканей. Первая помощь. 1. Вызов скорой медицинской помощи. 2. Голова наклонена вперед для облегчения откашливания крови. 3. Запрещается прием пищи и питья. 4. Наложить на рану асептическую повязку. Как можно быстрее госпитализировать пострадавшего.
|
|
Понятие об асептике. Правила обращения со стерильным материалом.
До введения методов асептики и антисептики послеоперационная смертность достигала 80%: больные умирали от гнойных, гнилостных и гангренозных процессов. Открытая в 1863 г. Луи Пастером природа гниения и брожения, став стимулом развития микробиологии и практической хирургии, позволила утверждать, что причиной многих раневых осложнений также являются микроорганизмы. Эти понятия следует рассматривать в комплексе мероприятий дополняющих друг друга. Асептика - метод хирургической работы, обеспечивающий предупреждение попадания микробов в операционную рану или развития их в ней. На всех окружающих человека предметах, в воздухе, в воде, на поверхности его тела, в содержимом внутренних органов и т.д. имеются бактерии. Поэтому хирургическая работа требует соблюдения основного закона асептики, который формулируется так: все, что приходит в соприкосновение с раной, должно быть свободно от бактерий, т.е. стерильно. В зависимости от пути проникновения инфекция подразделяется на воздушную, капельную, контактную и имплантационную. Воздушная инфекция: микробов в воздухе не много, вероятность воздушного заражения не велика. Пыль увеличивает вероятность возникновения заражения из воздуха. В основном, меры борьбы с воздушными инфекциями сводятся к борьбе с пылью и включают в себя проветривание и ультрафиолетовое облучение. Для борьбы с пылью применяется уборка. Капельная инфекция - это те бактерии, которые могут выделяться в воздух из дыхательных путей, всех кто находится в операционной. Микробы выделяются из дыхательных путей с водяными парами, водяной пар конденсируется и вместе с этими капельками микробы могут попадать в рану. Чтобы уменьшить опасность распространения капельной инфекции в операционной не должно быть лишних разговоров. Хирурги должны пользоваться 4-хслойными масками, которые уменьшают вероятность инфицирования капельной инфекцией на 95%. Контактная инфекция - это все микробы, которые способны проникать в рану с каким-либо инструментарием, со всем тем, что соприкасается с раной. Перевязочный материал: марля, вата, нитки должны переносить высокую температуру, не меньше 120 градусов на 60 минут. Наиболее опасный источник контактной инфекции - руки хирурга. Для стерилизации кожи неприменимы физические методы, кроме того, сложность еще состоит в том, что после обработки рук они опять загрязняются за счет секрета сальных, потовых желез. Поэтому применяют дубление кожи спиртом, танином, при этом наблюдается резкий спазм выводных протоков потовых, сальных желез и инфекция, которая там находится и неспособна выйти наружу. В последние годы стали применять в основном химические методы обработки рук: широко распространена обработка рук первомуром. Этот метод чрезвычайно надежен: перчаточный сок, образовавшийся в течение 12 часов, после того как надели перчатки (в эксперименте) оставался стерильным.
|
|
Понятие об антисептике. Первичная повязка. Антисептика подразумевает комплекс мероприятий, направленных на уничтожение микробов на коже, в ране, патологическом образовании или организме в целом. Выделяют физическую, механическую, химическую и биологическую антисептику.
При физической антисептике обеспечивают отток из раны инфицированного содержимого и тем самым ее очищение от микробов, токсинов и продуктов распада тканей. Достигается это применением тампонов из марли, дренажей из резины, стекла, пластмассы. Гигроскопические свойства марли значительно усиливаются при смачивании ее гипертоническими растворами (5-10% раствор хлорида натрия, 20-40% раствор сахара и др.). Применяют открытые методы лечения ран без наложения повязки, что ведет к высушиванию раны воздухом и созданию таким образом неблагоприятных условий для развития микробов. К физической антисептике относится также использование ультразвука, лучей лазера, физиотерапевтических процедур. Механической антисептикой являются приемы по удалению из раны инфицированных и нежизнеспособных тканей, служащих основной питательной средой для микроорганизмов. Это операции, получившие название активной хирургической обработки раны, а также туалет раны. Имеют большое значение для профилактики развития раневой инфекции. Химическая антисептика предусматривает вещества с бактерицидным или бактериостатическим действием (например, сульфаниламидные лекарства), оказывающие губительное воздействие на микрофлору. Биологическая антисептика составляет большую группу препаратов и методик, действие которых направлено непосредственно против микробной клетки и ее токсинов, и группу веществ, действующих опосредованно через организм человека. Так, преимущественно на микроб или его токсины действуют: 1) антибиотики - вещества с выраженными бактериостатическими или бактерицидными свойствами; 2) бактериофаги; 3) антитоксины, вводимые, как правило, в виде сывороток (противостолбнячная, противодифтерийная и др.). Опосредованно через организм, повышая его иммунитет и тем самым усиливая защитные свойства, действуют вакцины, анатоксины, переливание крови и плазмы, введение иммунных глобулинов, препаратов метилтиоурацила и др. Перевязочный материал, специальным образом закрепленный на теле, называется повязкой. Процесс наложения повязки называется перевязкой. Раздел медицины, который изучает виды повязок, способы их наложения и цели, с которыми они накладываются, называется десмургией. В зависимости от цели, с которой накладывают повязку различают:
1. Обыкновенные повязки, защищающие раны от вредных внешних воздействий, удерживающие перевязочный материал и лекарственные препараты. 2. Давящие повязки, создающие постоянное давление на какой-либо участок тела (применяются чаще для остановки кровотечения). 3. Иммобилизирующие повязки, обеспечивающие необходимую неподвижность поврежденной части тела. 4. Повязки с натяжением, создающие постоянное вытяжение какого-либо участка тела. 5. Окклюзионные повязки, герметично закрывающие какую-нибудь полость тела. 6. Корригирующие повязки, исправляющие неправильное положение какой-либо части тела. В зависимости от характера применяемого перевязочного материала повязки бывают: 1. мягкие; 2. твердые. При оказании ПМП используют все виды мягких повязок; из жестких чаще всего используют шинные повязки. Мягкие повязки. Мягкие повязки наиболее часто накладывается с целью удержания перевязочного материала (марля, вата) и лекарственных веществ на ране или в области болезненного очага. В зависимости от того, как фиксируется перевязочный материал к телу, различают клеевые, косыночные, пращевидные, контурные, бинтовые повязки. Клеевые повязки в основном накладываются для защиты раны от воздействия внешней среды. А) клеоловые – на рану накладывают несколько слоев марли. Вокруг нее на кожу неширокой полоской наносят слой клеола. Марлевую салфетку в натянутом состоянии приклеивают. Б) лейкопластырные – удерживание перевязочного материала при помощи полосок лейкопластыря. Для закрытия раневой поверхности используют бактерицидный пластырь, в липком слое которого содержатся антисептические (противомикробные) вещества. В) коллодиевые – клей наносят поверх натянутой фиксирующей салфетки. Г) косыночные повязки накладывают при помощи косынки – куска материи, вырезанного или сложенного в виде прямоугольного треугольника. Эти повязки закрепляют булавкой или связывают концы косынки. Повязку можно наложить на любую область тела. Д) пращевидные повязки можно сделать из широкого бинта или куска материи длиной 75-80 см. С обоих концов полоску разрезают продольно с таким расчетом, чтобы средняя ее часть (15-20 см) оставалась целой. Неразрезанную часть полоски накладывают на нужную область. Надрезанные концы с каждой стороны перекрещивают таким образом, чтобы нижняя полоска стала верхней, а верхняя нижней и связывают с аналогичной полоской противоположной стороны. При повязке на нос и верхнюю губу два конца проводят выше ушных раковин и завязывают на затылке, а два других – ниже ушных раковин и связывают на шее. При наложении повязки на подбородок нижние концы проводят впереди ушных раковин, над затылком, перекрещивают и через височные области выводят на лоб, где их связывают. Е) бинтовые повязки. Повязки, накладываемые с помощью бинта. Правила бинтования:
1. Больному придать наиболее удобное положение, при котором не усиливается боль. 2. Бинтуемая часть тела располагается на уровне груди бинтующего. 3. Конечности придают наиболее выгодное физиологическое положение. Повязки на нижнюю конечность накладываются при согнутой под прямым углом стопе, на руку – при согнутом под прямым углом локтевом суставе и несколько разогнутом лучезапястном. Пальцы кисти выгоднее фиксировать в несколько согнутом положении, когда первый палец противопоставлен всем остальным. 4. Не причинять пострадавшему болевых ощущений. Наложенная повязка не должна вызывать нарушения кровообращения в конечности. Последнее проявляется побледнением конечности ниже повязки, появлением цианоза конечности, чувством онемения или пульсирующей боли. 5. Бинтовать нужно двумя руками свободной рукой расправляя туры бинта. 6. Бинтовать необходимо от периферии к основанию, слева направо. При этом головка бинта будет как бы скатываться с туров бинта. 7. Каждый последующий тур должен закрывать ½ или 2/3 ширины предыдущего. Первый и последний туры бинта являются круговыми и закрепляющими. 8. Завязывать конец бинта или фиксировать его булавкой следует над здоровой частью тела.
|