
Стоматология Учебник Трезубова / Раздел 11 Заболевания пародонта / 05 Травматическая окклюзия
.docТравматическая окклюзия
В разделе Международной классификации болезней, посвященном заболеваниям пародонта, среди других нозологических форм упомянута травматическая окклюзия. Ее следует рассматривать как одну из патологических окклюзии, являющуюся постоянным симптомокомплексом таких заболеваний, как пародонтоз, разлитые пародонтиты. Она может быть причиной появления очагового пародонтита, который в данной ситуации становится симптомокомплексом в диагнозе "травматическая окклюзия".
Что же такое травматическая окклюзия и какова ее клиническая картина?
Травматическая окклюзия - это такое смыкание зубов, при котором возникает функциональная перегрузка пародонта (Штильман).
Необходимо различать первичную и вторичную травматические окклюзии (И.Г. Лукомский, Б. Боянов). При первой повышенную жевательную нагрузку испытывает здоровый пародонт. При второй - жевательное давление становится травмирующим не потому что оно изменилось по направлению, величине или времени действия, а постольку, поскольку наличие патологии в тканях пародонта (пародонтиты, пародонтоз) сделало невозможным для него выполнение обычных функций. Воспалительные или дистрофические процессы в пародонте делают его неспособным воспринимать нагрузку, которая ранее была адекватной.
Увеличение функционального напряжения вызывает перестройку жевательного аппарата, его приспособление к новым условиям. Явления компенсации проявляются в усилении кровообращения, увеличении числа и толщины шарпеевских волокон периодонта, наличии гиперцементоза, остеосклероза.
Зубы, подверженные функциональной перегрузке, могут внедряться в альвеолярную часть, создавая зубоальвеолярное укорочение (В. Н. Трезубов). Кроме того, зубы могут поворачиваться и наклоняться в различных направлениях, часто оставаясь при этом устойчивыми. Наблюдается локализованная, в месте перегрузки, повышенная стираемость твердых тканей зубов. Такое состояние может быть названо стадией компенсации.
Возможность пародонта приспосабливаться к повышению функциональной нагрузки определяет его компенсаторные возможности, запас прочности или резервные силы (Е. И. Гаврилов). Последние зависят от индивидуальных особенностей организма человека. Если причина перегрузки устраняется в стадии компенсации, изменения, возникшие в пародонте, могут исчезнуть.
Если же этого не происходит, возникает дистрофия пародонта, в первую очередь выражающаяся резорбцией альвеолярной стенки, расширением периодонтальной щели. При этом появляется патологическая подвижность зубов, заметная невооруженным глазом. Наблюдается постепенное прогрессирование патологической подвижности зубов, обусловленное, с одной стороны, расширением периодонтальной щели и образованием патологических карманов, с другой - уменьшением высоты лунки зуба.
Нарушение статики зуба и увеличение амплитуды его колебаний ухудшают и без того нарушенную жизнедеятельность тканей пародонта, усиливая явления дистрофии. Получается замкнутый круг: дистрофия пародонта порождает функциональную перегрузку, а последняя, в свою очередь, усиливает деструкцию пародонта. При рентгенологическом исследовании выявляется расширение периодонтальной щели, резорбция альвеолярного гребня в виде чаши.
Такой симптомокомплекс, характерный для травматической окклюзии (патологическая подвижность, резорбция альвеолярной части, обнажение корня зуба, краевой гингивит, перемещение зуба, функциональная перегрузка) именуется травматическим синдромом. Он характерен для стадии декомпенсации.
Функциональная перегрузка пародонта усугубляется при частичной потере зубов, зубочелюстных аномалиях, деформациях зубных рядов. Она различна не только по своему генезу, но и по патогенезу. Поэтому различают функциональную перегрузку, необычную по величине, направлению и времени действия.
Травматическая окклюзия с необычной по величине нагрузкой развивается при увеличении межальвеолярной высоты на одиночной пломбе, вкладке, коронке (преждевременный контакт). В этом случае в контакте с антагонистами находится лишь один зуб, и на нем сосредоточивается вся сила сокращающейся жевательной мускулатуры.
Функциональная нагрузка, необычная по направлению, развивается, например, на зубах, на которых крепятся удерживающие кламмеры. При этом на зубы падает преимущественно горизонтальная нагрузка. Другим примером может служить перегрузка, имеющая место при наклоне зубов (деформация зубных рядов).
Функциональная перегрузка, необычная по времени действия, наблюдается при нарушении рефлекторной деятельности жевательных мышц, когда у некоторых пациентов выпадает фаза функционального покоя нижней челюсти, и вместо разобщения зубы оказываются сомкнутыми при значительной силе сокращения жевательных мышц. Это имеет место при парафункциях жевательных мышц (бруксизм). Злоупотребление жевательной резинкой является еще одним примером необычной по продолжительности времени перегрузки.
При заболеваниях пародонта происходит нарушение единства зубного ряда вследстие утраты межзубных контактов и исчезновения межзубной периодонтальной связки. Имеет место также изменение соотношения вне- и внутриальвеолярной частей зуба вследствие убыли альвеолярной части, обнажения корней.
Вследствие наклонов и перемещений зубов появляется горизонтальная нагрузка на зубы, неадекватная по направлению для их опорных тканей. Все эти факторы создают условия, при которых обычная жевательная функция и глотание из актов, сти- мулирующих обменные процессы в пародонте и необходимых для поддержания его нормальной жизнедеятельности, превращаются в свою противоположность - в разрушающий фактор.
Для планирования правильной патогенетической ортопедической тактики требуется дифференциация первичной и вторичной травматической окклюзии. При дифференциальной диагностике используются результаты опроса больного, клинические и рентгенологические данные. Так, в пользу первичной травматической окклюзии свидетельствует наличие бруксизма, недавнее пломбирование или протезирование зубов в нынешнем очаге поражения.
К анамнестическим сведениям, свидетельствующим о наличии вторичной травматической окклюзии, относятся профессиональные вредности (работа в горячих цехах), хронические интоксикации, гиповитаминозы (особенно витаминов С и Р), системные заболевания (болезни крови, диабет), наличие хронического стресса. Такие больные жалуются на кровоточивость десен, неприятный привкус, запах изо рта.
Из клинических признаков для первичной травматической окклюзии характерны очаговость (локализованность) поражения, наличие дефектов зубных рядов, зубочелюстных аномалий, деформаций окклюзионной поверхности зубных рядов, пломб и протезов. Кроме того, при ней имеют место блокирующие пункты и преждевременные окклюзионные контакты, локализованная повышенная стираемость зубов, изменение положения отдельных зубов (наклоны, повороты, зубоальвеолярное укорочение), отделяемого из карманов не наблюдается, да и сами карманы обнаруживаются лишь на стороне движения зуба (наклона), пародонт которого подвержен перегрузке. Причем, десневой край в этих участках гиперемирован (участок гиперемии имеет вид полумесяца, ограниченного полоской анемии), никогда не бывает синюшным, отечным и не отстает от зубов (Е. Н. Жулев).
При вторичной травматической окклюзии поражение носит разлитой (генерализованный) характер. Обращает на себя внимание запоздалая стираемость зубов или отсутствие таковой вообще. Кариозная активность низка, но часто имеют место клиновидные дефекты. Могут наблюдаться патологические зубодесневые карманы с гнойным отделяемым. Однако, это не облигатный признак. Нередко в области 16 и 26 зубов, на их небной поверхности, обнаруживается глубокая ретракция десневого края с обнажением корней. Передние зубы веерообразно расходятся, образуя диастемы и тремы.
Наибольшую ценность для дифференциальной диагностики представляют данные рентгенологического исследования. При первичной травматической окклюзии отмечаются очаговость, неравномерность поражения. Имеет место остеосклероз, гиперцементоз, ложные гранулемы, неравномерное, асимметричное расширение периодонтальной щели. Резорбции подвергается альвеолярная кость на стороне наклона или движения зуба. Наблюдается атрофия альвеолярного гребня в виде чаши, в центре которой располагается корень зуба.
Для рентгенологической картины вторичной травматической окклюзии типичен разлитой характер поражения, чаще имеющий равномерную направленность резорбции костной ткани.
Дифференциация двух форм травматической окклюзии крайне сложна. Особенно это имеет место при частичной потере зубов с сохранением малого числа пар зубов-антагонистов или если потеря зубов произошла на фоне пародонтоза или разлитого пародонтита. В таких случаях говорят о комбинированной травматической окклюзии.
Ортопедические мероприятия не устраняют пародонтитов и пародонтоза, так как их мишенью является травматическая окклюзия. Поэтому ортопедическое лечение носит синдромологический характер. В связи с этим, целью ортопедического лечения при заболеваниях пародонта являются профилактика, устранение или ослабление функциональной перегрузки пародонта, которая на определенной стадии болезни является одним из главных патогенетических факторов, определяющих течение болезни, а в ряде случаев самостоятельным заболеванием пародонта (травматическая окклюзия).
Достижение этой цели ставит пародонт в новые условия, при которых дистрофия или воспаление развиваются медленнее. Благодаря этому, становятся более эффективными терапевтические мероприятия.
Для выполнения указанной цели необходимо решить следующие задачи:
- вернуть утраченное единство зубному ряду; превратить зубы из отдельно действующих элементов в неразрывное целое;
- правильно распределить жевательное давление на оставшиеся зубы и разгрузить зубы с наиболее пораженным паро-донтом за счет зубов, у которых он лучше сохранился;
- предохранить зубы от травмирующего действия горизонтальной перегрузки;
- провести протезирование полости рта.
Основными ортопедическими методами профилактики и устранения (или уменьшения) функциональной перегрузки пародонта являются:
- избирательное пришлифовывание зубов;
- ортодонтическое исправление деформации зубных рядов (веерообразного расхождения передних зубов);
- шинирование зубов;
- протезирование полости рта.
Целями избирательного пришлифовывания зубов является, во-первых, устранение преждевременных окклюзионных контактов, усиливающих перегрузку пародонта. Во-вторых, при этом исключаются блокирующие моменты, мешающие движениям нижней челюсти, артикуляция зубов становится более плавной, образуются множественные межзубные контакты при артикуляции. В-третьих, тем самым устраняется деформация окклюзионной поверхности зубных рядов. Конечной целью данной процедуры является равномерное распределение жевательного давления по зубному ряду или группе зубов.
Известны различные способы пришлифовывания зубов, но иаиболее популярен метод Шюллера. По этой методике коррекция окклюзии происходит как в задней, так и в центральной, передней и боковых окклюзиях.
Пришлифовыванию предшествует удаление зубов с высокой степенью патологической подвижности и вызывающих резко выраженную деформацию зубных рядов. Затем проводится планирование сошлифовывания. Для этого сначала визуально, а затем с помощью полоски размягченного воска или копировальной бумаги уточняют те бугорки или их скаты, которые в последующем подвергаются сошлифовыванию.

Рис. 11.15. Изменение формы бугорков боковых зубов (а) и режущих краев передних зубов (б) при сошлифовывании
Сначала такая манипуляция проводится только в задней, а затем центральной (рис.11.15), передней и боковых окклюзиях. При сошлифовывании меняется лишь конфигурация бугорков, сами же они, как правило, не сошлифовываются. Дело в том, что нельзя допускать уменьшения межальвеолярной высоты. Для этого сошлифовывание проводится по формуле "ЩВЯН». Это значит, что препарируются щечные (Щ) бугорки верхних (В) и язычные (Я) бугорки нижних (Н) зубов.
Поскольку эти бугорки определяют направление трансверзальных движений нижней челюсти, можно обеспечить их плавность за счет сошлифовывания. Скаты же небных бугорков верхних зубов и щечных бугорков нижних зубов надежно фиксируют межальвеолярную высоту.
Сошлифовываются наиболее интенсивно окрашенные участки или ткани в тех местах, где образуется перфорация на воске, в зависимости от того, что используется в качестве диагностического средства. При этом не следует грубо искажать анатомическую форму зуба, а распределять снятие тканей поровну на антагонисты. Особенно это касается режущих краев передних зубов (рис.11.15, б). Пришлифовывание завершается после устранения помех для плавных перемещений нижней челюсти и после достижения множественных зубных контактов в положении центральной окклюзии.
При глубоком резцовом перекрытии, глубоком прикусе, верхней или нижней прогнатии, ретрогнатии, макро- и микрогнатии рекомендуется проводить избирательное пришлифовывание в основном в центральной, передней и задней окклюзиях. При перекрестном прикусе, сужении зубных рядов, обратном взаимоотношении боковых зубов в трансверзальной плоскости преимущественными положениями для регистрации и устранения преждевременных и блокирующих межзубных контактов являются центральная и боковые окклюзии.
Избирательное пришлифовывание проводится с помощью высокоскоростных машин и центрированных фасонных головок с алмазным покрытием. При радикальном вмешательстве сошлифовыванию предшествует местная (аппликационная, проводниковая или инфильтрационная) анестезия, а если необходимо - проведние премедикации.
Завершающим этапом является обработка раневых поверхностей зубов. Во-первых, они полируются, во-вторых, в них с помощью аппликаций или электрофореза импрегнируются ионы кальция и фтора. В-третьих, их покрывают защитным лаком, в частности, разработанным в СПбГМУ им. акад. И.П. Павлова (B.C. Емгахов, В.Н. Трезубов, М.З. Штейнгарт).
Шинирование направлено на решение основных задач ортопедического лечения при заболеваниях пародонта. К шинам предъявляются следующие требования:
- создание прочного блока зубов с ограничением их движения в трех направлениях - вестибулооральном, мезиодистальном и вертикальном;
- наличие жесткости и прочной фиксации на зубах;
- отсутствие необходимости радикальной подготовки зубов;
- исключение раздражающего действия на краевой пародонт и помех манипуляциям в десневых карманах;
- отсутствие блокирования движений нижней челюсти и фонетических нарушений;
- исключение ретенционных пунктов для задержки пищи и нарушений эстетики внешнего вида больного.
Е.И. Гаврилов считал, что для достижения лечебного эффекта шинирования при планировании шинирующей конструкции необходимо руководствоваться следующими биомеханическими принципами:
1 )
ограничение подвижности зубов за счет
жесткости шины, что благоприятно
действует на пародонт;
)
ограничение подвижности зубов за счет
жесткости шины, что благоприятно
действует на пародонт;
Рис.11.16. Распределение жевательного давления при откусывании пищи: а - давление распределяется на две пары передних зубов; б - после шинирования давление распределяется на всю группу зубов, включенных в шину
2) разгрузка пародонта за счет нормализации распределения жевательного давления (рис.11.16);
3 )
разгрузка пародонта зубов с наибольшим
его поражением за счет наиболее
устойчивых зубов;
)
разгрузка пародонта зубов с наибольшим
его поражением за счет наиболее
устойчивых зубов;
4) шинирующая конструкция, расположенная по дуге, является самой жесткой за счет аркообразности и взаимного пересечения векторов подвижности включенных в шину зубов;
5) при линейном расположении шин в боковых отделах, справа и слева, их надо соединить поперечно при помощи дугового протеза.
Рис.11. 17. Зубная дуга нижней и верхней челюстей. Стрелки указывают направление патологической подвижности зубов в щечно-губном (нёбном) направлении
Первые признаки патологической подвижности зубов (рис. 11.17) являются сигналом к началу их шинирования.
Шинирование может быть временным или постоянным, а конструкции съемными (рис.11.18) и несъемными (рис.11.19);
Временное шинирование проводят на период терапевтического и хирургического лечения для создания условий нормального функционирования пародонта. Кроме того, оно необходимо для выяснения прогноза существования отдельных зубов, например, до заживления расположенных рядом постэкстракционных ран и решения вопроса о включении этих зубов в постоянную шину. Временные шины применяются также для закрепления результатов ортодонтического лечения как ретенционные аппараты. Помимо всего прочего, она обладает психотерапевтическим эффектом, устраняя подвижность зубов.
В качестве временных шин могут использоваться непосредственные протезы после множественного удаления зубов, для чего их дополняют шинирующими элементами. При временном шинировании обычно применяют шины, не требующие препарирования зубов и лабораторного создания, с использованием композиционных материалов, в ряде случаев армируя их проволокой или стекловолокном.
Постоянные шины применяют как лечебные аппараты для длительной иммобилизации подвижных зубов.
В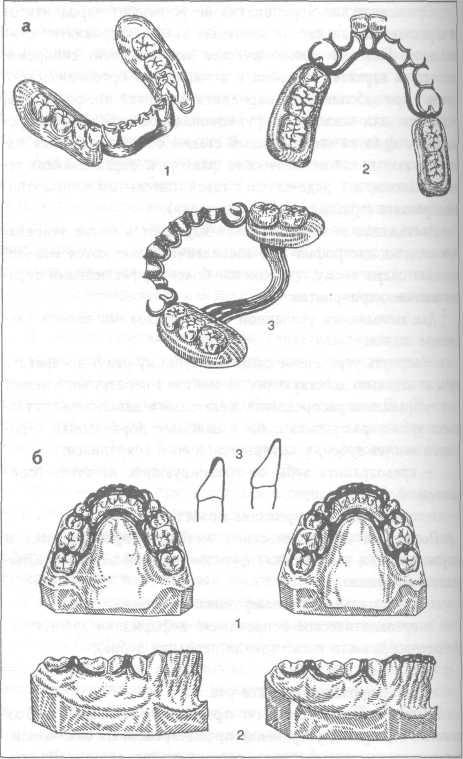 едущим
фактором в определении показаний к
удалению, сохранению и включению зубов
в шину является величина атрофии
альвеол ы. Необходимо учитывать также
степень подвижности зубов, топографию
дефектов зубного ряда, конструкцию
будущего протеза или шины, вид прикуса,
возраст и состояние больного и пр.
едущим
фактором в определении показаний к
удалению, сохранению и включению зубов
в шину является величина атрофии
альвеол ы. Необходимо учитывать также
степень подвижности зубов, топографию
дефектов зубного ряда, конструкцию
будущего протеза или шины, вид прикуса,
возраст и состояние больного и пр.
Рис.11. 18. Съемные шинирующие конструкции: а - дуговые протезы (1, 2) с когтевидными отростками и шинирующей полоской (3) для шинирования передних зубов нижней челюсти; б - шины Шпренга (слева) и Ван-Тиля (справа): 1 - общий вид; 2 - вид сбоку; 3 - положение шинирующей полоски на зубе
Н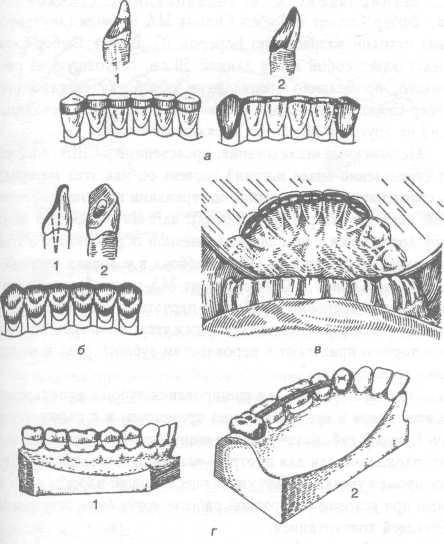 аличие
у зубов III
степени патологической подвижности
является противопоказанием для включения
их в шину. Подлежат удалению также
зубы с подвижностью II
степени, если резорбция луночковой
кости превышает 1/2 длины корня зуба. Не
сохраняются также зубы с патологической
подвижностью 1 степени и резорбцией,
превышающей 2/3 высоты лунки. Зубы с
подвижностью II
степени и хроническими околоверхушечными
очагами, даже если их каналы хорошо
пломбированы, в шину не включают. Наличие
же свищей является абсолютным
противопоказанием для включения
зубов в шину.
аличие
у зубов III
степени патологической подвижности
является противопоказанием для включения
их в шину. Подлежат удалению также
зубы с подвижностью II
степени, если резорбция луночковой
кости превышает 1/2 длины корня зуба. Не
сохраняются также зубы с патологической
подвижностью 1 степени и резорбцией,
превышающей 2/3 высоты лунки. Зубы с
подвижностью II
степени и хроническими околоверхушечными
очагами, даже если их каналы хорошо
пломбированы, в шину не включают. Наличие
же свищей является абсолютным
противопоказанием для включения
зубов в шину.
Рис.11. 19. Варианты несъемных шин: а - для передних зубов (1 - кольцевая; 2 - колпачковая); б - шина Мамлока (1 - проекция язычной накладки и штифта; 2 - зуб, подготовленный для шинирования; 3 - общий вид шины с язычной стороны); в - из панцирных накладок на нижние зубы (отражение в зубном зеркале) (Е.В. Каленский); г - для боковых зубов (1 - из экваторных коронок; 2 - вкладочная, спаянная с полными коронками)
Целесообразным считается шинирование зубов с подвижностью IxII степени, при этом основным правилом шинирования является соединение подвижных зубов с устойчивыми, сохранившими резервные силы. При шинировании съемными конструкциями показания к сохранению зубов могут быть несколько расширены.
Известно, что лучший результат шинирования получается тогда, когда шина объединяет зубы, подвижность которых происходит в пересекающихся плоскостях (рис. 11.20).
Для передних зубов хорошая устойчивость шинируемого блока достигается, если шина объединяет резцы и клыки (рис.11.21). Такая иммобилизация называется передней.
И ммобилизация
(стабилизация) зубов, при которой шина
располагается в передне-заднем
направлении, называется боковой. Под
этим понимают иммобилизацию премоляров
и моляров, имеющих одинаковую функцию.
Объединение передней и боковой шин
между собой придает им дугообразную
форму, а стабилизация становится более
устойчивой и называется передне-боковой.
ммобилизация
(стабилизация) зубов, при которой шина
располагается в передне-заднем
направлении, называется боковой. Под
этим понимают иммобилизацию премоляров
и моляров, имеющих одинаковую функцию.
Объединение передней и боковой шин
между собой придает им дугообразную
форму, а стабилизация становится более
устойчивой и называется передне-боковой.
Рис.11.20. Виды иммобилизации (стабилизации) зубов: 1: а - сагиттальная (боковая), б - передняя; 2 - переднебоковая двузвеньевой шиной, в - соединительная коронка; 3 - круговая с помощью трех шин; 4 - поперечная; 5 - круговая с помощью единой шины
Д ля
усиления сопротивляемости трансверзальным
нагрузкам боковые шины могут быть
объединены между собой поперечной
связью (дуговым протезом). Таким образом,
осуществляется поперечная иммобилизация.
ля
усиления сопротивляемости трансверзальным
нагрузкам боковые шины могут быть
объединены между собой поперечной
связью (дуговым протезом). Таким образом,
осуществляется поперечная иммобилизация.
К особенностям протезирования полости рта пациентов с заболеваниями пародонта относится:
- увеличение числа опорных зубов;
- уменьшение выраженности жевательных бугорков искусственных зубов;
Рис.11. 21. Когтеобразные отростки шины: а - на вестибулярной поверхности верхних передних зубов; б - на вестибулярной и язычной (вид в зеркало) поверхности нижних передних зубов
- сокращение полезной жевательной площади искусственных зубов;
- наличие в протезах шинирующих элементов, способствующих иммобилизации оставшихся зубов.
Технолотия изготовления шины из Риббонда непрямым методом включает следующие последовательные мероприятия:
1) подвижные зубы подлежат объединению в группу посредством композиционного материала, который помещают в межзубные промежутки;
2) альгинатным оттискным материалом получают оттиск, по которому готовят гипсовую модель;
3) из фольги, которая входит в комплект материала, делают шаблон будущей шины. Размер такого шаблона следующий: по длине полоска фольги не должна доходить до контактной поверхности крайних зубов, подлежащих шинированию, по ширине полоска должна максимально покрывать поверхность зубов от уровня шейки до границы окклюзионного контакта с зубами-антагонистами с язычной (нёбной) поверхности;
4) из упаковки с большими предосторожностями (не прикасаясь к Риббонду руками или перчатками во избежание попадания влаги, талька и жира) двумя пинцетами извлекают Риббонд и отрезают от него специальными ножницами кусок, соответствующий подготовленному шаблону;
5) отрезанный кусок Риббонда смачивают адгезивом (например, Оптибондом фирмы "Керр", США), излишки которого можно удалить промоканием с помощью материала, не оставляющего волокон. После такой обработки Риббонда можно проводить его моделирование пальцами;
6) рабочую модель смазывают разделительным лаком контрастного красного цвета, а затем из шприца-контейнера на проекцию ложа шины наносят необходимое количество композиционного материала, в который внедряют полоску Риббонда (следует иметь в виду, что отвердение композиционного материала прозрачных и светлых оттенков идет значительно быстрее);
7) с помощью моделировочного инструмента излишки композиционного материала удаляют, а шина отверждается галогеновым светом;
8) полученная шина шероховата, поэтому ее снова покрывают слоем композиционного материала и проводят полировку;
9) после полировки шину помещают в полиэтиленовый пакет и опускают в кипящую воду на 10—15 мин для дополнительной полимеризации;
10) затем внутреннюю поверхность шины обрабатывают в пескоструйном аппарате, протравливают 9% плавиковой кислотой в течение 3—5 мин, тщательно промывают водой и просушивают струёй воздуха;
11) поверхность зубов в области размещения шины обрабатывают внутриротовым пескоструйным аппаратом или препарируют крупнозернистым алмазным бором, протравливают кислотой, промывают, просушивают и наносят грунтовый слой из адгезивного набора;
12) для лучшего связывания шины с твердыми тканями зуба на внутреннюю поверхность шины наносят силан. На силанизированную внутреннюю поверхность шины наносят грунтовый слой и шину фиксируют на зубах светоотверждаемым композиционным материалом.
При прямом методе нет необходимости в получении оттиска и гипсовой модели. Поэтому подготовка язычной (нёбной) поверхности шинируемых зубов (как и при непрямом методе) заключается:
— в механическом удалении зубного налета и обработке крупнозернистой алмазной головкой;
— в получении из фольги шаблона будущей шины, по размерам которого от ленты Риббонда отрезается полоска необходимых размеров и пропитывается адгезивным (клеевым) составом из набора;
— в протравливании поверхности зубов кислотой, которая после промывки водой высушивается струёй воздуха и покрывается грунтовым слоем из адгезивного набора.
После этого полоску Риббонда прижимают к язычной (нёбной) поверхности шинируемых зубов. При этом движения моделировочного инструмента имеют направленность от центра шины к ее краям. Особенно тщательно разглаживается материал в межзубных промежутках. На поверхность шины кисточкой наносится компомер, после чего проводится его светоотверждение. Заключительным этапом является механическая обработка шины в полости рта.
Следует отметить преимущества непрямого метода технологии адгезивной шины:
— легкость и хороший доступ к поверхности зубов на рабочей модели челюсти;
— возможность более тщательного и точного проведения всех операций, в том числе полимеризации и полировки;
— сокращение затрат рабочего времени стоматолога благодаря получению шины его помощником или зубным техником в лаборатории.
Для коррекции артикуляционных помех используются обычные инструменты для работы с композиционными материалами.
Шинирование с использованием стекловолокна. Фибер Сплинт и Фибер Сплинт МЛ прямым (внутрирото-вым) методом разработано Борером (G. Borer). Фибер-Сплинт представляет собой ленту длиной 50 см, состоящую из сверхтонкого, прошедшего специальную обработку стекловолокна. Фибер-Сплинт МЛ — это 6 слоев Фибер Сплин-то, наложенных один на другой и прошитых стеклянной нитью.
