
Стоматология Учебник Трезубова / Раздел 11 Заболевания пародонта / 01 Гингивит
.docРаздел 11 Заболевания пародонта
По информационным данным Всемирной организации здравоохранения в детском возрасте распространенность воспалительных заболеваний тканей пародонта составляет от 30 до 80%. В некоторых странах эта цифра достигает 100%. У взрослых данная патология охватывает от 64 до 98% населения.
Классификация заболеваний пародонта. Существует множество классификаций заболеваний пародонта. Их число постоянно увеличивается. Здесь приводятся две классификации. Первая из них является фрагментом официальной МКБ X пересмотра (ВОЗ, Женева, 1995).
К 05. Гингивит и болезни пародонта:
К 05.0. Острый гингивит (стрептококковый, другой уточненный, неуточненный);
К 05.1. Хронический гингивит (простой маргинальный, гиперпластический, язвенный, десквамативный, другой уточненный, неуточненный);
К 05.2. Острый пародонтит (пародонтальный абсцесс десневого происхождения без свища, со свищем; острый перикоронит; другой уточненный; неуточненный);
К 05.3. Хронический пародонтит (локализованный; генерализованный; хронический перикоронит; утолщенный фолликул или гипертрофия сосочка; другой уточненный; неуточненный);
К 05.4. Пародонтоз (в том числе юношеский);
К 05.5. Другие болезни пародонта;
К 06. Другие изменения десны и беззубого альвеолярного края:
К 06.0. Рецессия десны (постинфекционная; послеоперационная; локальная, генерализованная; неуточненная);
К 06.1. Гипертрофия десны (бугристость, фиброматоз десны; другая уточненная, неуточненная);
К 06.2. Поражения десны и беззубого края, обусловленные травмой (травматической окклюзией — первичной и вторичной; чисткой зубной щеткой, фрикционный, или функциональный кератоз; гиперплазия вследствие раздражения, связанного с пользованием протезом; другие уточненные и неуточненные поражения);
К 06.8. Другие уточненные изменения десны и беззубого альвеолярного края (киста десны взрослых, гигантоклеточный эпулис, фиброзный эпулис, точечная гранулема, атрофия гребня частичная, другие изменения);
К 06.9. Изменения десны и беззубого альвеолярного края неуточненные.
В настоящее время на территории России распространена принятая в 1983 году на XVI Пленуме Всесоюзного научного общества стоматологов классификация заболеваний пародонта.
Болезни пародонта (morbus parodontalis):
1. Гингивит (gingivitis) - воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов и протекающее без нарушения целостности зубодесневого соединения.
Форма: катаральный (catarhalis), язвенный (ulcerosa), гипертрофический (hypertrophica).
Тяжесть: легкий (levis), средний (media), тяжелый (gravis).
Течение: острый (acuta), хронический (chronica), обострившийся (exacerbata).
Распространенность: локализованный (localis), генерализованный (generalisata).
2. Пародонтит (parodontitis) — воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией пародонта и кости альвеолярного отростка челюстей.
Тяжесть: легкий (levis), средний (media), тяжелый (gravis), Течение: острый (acuta), хронический (chronica), обострение (exacerbata), абсцесс (abscessus), ремиссия (remissio).
Распространенность: локализованный (localis), генерализованный (generalisata).
3. Пародонтоз (parodontosis) — дистрофическое поражение пародонта.
Тяжесть: легкий (levis), средний (media), тяжелый (gravis), Течение: хронический (chronica), ремиссия (remissio). Распространенность: генерализованный (generalisata).
4. Идиопатические заболевания с прогрессирующим лизисом тканей пародонта (пародонтолиз - paradontolysis) - синдром Папийона-Лефевра, нейтропения, агаммаглобулинемия, некомпенсированный сахарный диабет и другие болезни.
5. Пародонтома (parodontoma) — опухоли и опухолеподобные заболевания (эпулис, фиброматоз и др.).
В этой классификации не учтена имеющаяся в МКБ тpaвматическая окклюзия, являющаяся синдромом пародонтита идя пародонтоза.
У детей встречаются следующие болезни пародонта:
• гингивит (катаральный, гипертрофический, атрофический);
• пародонтит;
• пародонтолиз;
• пародонтомы.
В детском возрасте чаще встречается хронический катаральный гингивит, затем - гипертрофический и атрофический формы гингивита, далее — пародонтит и крайне редко - пародонтолиз и пародонтома.
Своеобразие обмена веществ у детей, длительное физиологическое напряжение тканей пародонта, связанное с развитием, прорезыванием и формированием молочного, а затем постоянного прикуса, обусловливают отличную от взрослых клиническую картину болезней пародонта. Кроме того, для развивающихся и перестраивающихся морфологически и функционально незрелых тканей пародонта у детей характерна связанная с этим неадекватная реакция на обычные раздражители.
Этиологическими факторами, способствующими развитию локального гингивита и пародонтита, являются: низкий уровень гигиены полости рта, жевание пищи на одной стороне, короткие уздечки губ и языка, мелкое преддверие полости рта, аномалии прикуса, травматическое воздействие, в том числе некачественными пломбами при восполнении дефектов в при-шеечной области и на контактных поверхностях зубов или искусственными коронками и т.д.
Этиологическими факторами, способствующими развитию генерализованного гингивита и пародонтита, являются: болезни эндокринной системы (сахарный диабет, микседема, эндемический зоб, болезнь Иценко-Кушинга и др.); гормональные дисфункции в период пубертатного развития; заболевания центральной нервной системы (детский церебральный паралич, эпилепсия и пр.), в том числе, побочный эффект их медикаментозного лечения; заболевания желудочно-кишечного тракта (особенно гепатохолецистит); туберкулезная интоксикация и др.
Заболевания пародонта у детей чаще всего обусловлены местными факторами. Однако и при воздействии общих факторов на организм ребенка более выраженные деструктивные процессы будут наблюдаться в пародонте тех зубов, которые раньше прорезываются и в области которых раньше заканчивается физиологическая перестройка тканей (резцы, первые постоянные моляры), а также при сочетанном воздействии местных и общих этиологических факторов.
Особенности обследования пациентов с заболеваниями пародонта. Целью обследования больного с заболеваниями пародонта является установление вида, формы, тяжести, характера течения заболевания, выявление общих и местных этиологических и патогенетических факторов заболевания, в ряде случае требуется привлечение специалистов других специальностей.
Обследование начинается с расспроса больного, в процессе которого выясняются паспортные данные, жалобы, вредные привычки, социальные и профессиональные условия жизни, перенесенные и сопутствующие заболевания, проводившееся ранее лечение и его эффективность.
Расспрос необходимо проводить в соответствии с общепринятыми в медицине принципами, делая наибольший акцент на сведения, имеющие наибольшее значение при заболеваниях пародонта. Так, характерными жалобами для болезней пародонта являются жалобы на кровоточивость десен, неприятный запах изо рта, наличие зубных отложений, дискомфорта и болезненности в деснах. В период обострения при более тяжелых формах заболевания появляются жалобы, связанные с ухудшением общего состояния (слабость, утомляемость, раздражительность), усиление болей в деснах, гноетечение из пародон-тальных карманов, гиперемия, подвижность зубов.
В ряде случаев жалобы отсутствуют, и наличие тех или иных симптомов заболевания пародонта удается выяснить только после целенаправленного опроса и дальнейшего объективного исследования. В настоящее время во многих клиниках перед приемом пациента заполняют анкеты-опросники, что помогает врачу сориентироваться для последующего общения с пациентом, но, естественно, не заменяет процесс опроса.
Анамнез заболевания собирается для выяснения наличия возможных этиологических факторов, особенностей течения патологического процесса. Необходимо выяснить, как и когда началось заболевание пародонта, не связывает ли пациент это с какими-либо событиями в его жизни (обострение хронического общего заболевания, стресс, прием лекарств и т.д.). Если пациент лечился, надо выяснить, где и как, был ли эффект от проведенного лечения.
При сборе анамнеза жизни обращают особое внимание на перенесенные и сопутствующие заболевания, профессиональные вредности, наследственность, вредные привычки и гигиенические навыки пациента.
При анализе анамнестических данных выявляют заболевания, которые имеют патогенетическую связь с нарушениями в пародонте (нарушения обмена веществ, патология желудка, кишечника, атеросклероз, иммунодефицитные состояния, эндокринные заболевания, болезни нервной системы и т.д.). Необходимо собрать аллергологический анамнез, а также обратить внимание на сопутствующие соматические заболевания - ише-мическую болезнь сердца, гипертоническую болезнь, нарушения мозгового кровообращения, эпилепсия и т.д. Обращают
внимание на наличие и характер профессиональных вредностей (интоксикация, хроническое эмоциональное напряжение), так как они предрасполагают к развитию патологического процесса в пародонте.
Выяснение вредных привычек, а также гигиенических навыков пациента помогают в составлении целостной картины этиологии, патогенеза и клиники заболевания.
Подробная информация о клинических и параклинических методах обследования пациентов изложена в разделе 2.
Гингивит
Гингивит - это воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов, нередко их сочетанием и протекающих без нарушения целостности зубо-эпителиального прикрепления.
Гингивит развивается у лиц преимущественно молодого возраста (до 25—30 лет). В зависимости от тяжести процесса выделяют: легкую, среднюю, тяжелую степени. Кроме того, гингивит подразделяют:
— по форме (катаральный, гипертрофический, язвенный);
— по течению (острый, хронический, обострившийся);
— по распространенности (локализованный или очаговый; генерализованный или разлитой).
К местным этиологическим факторам развития гингивита относятся: низкий уровень гигиены полости рта, в результате чего образуются зубные отложения, аномалии прикрепления уздечек губ и языка, дефекты пломбирования, протезирования и ортодонтического лечения, аномалии положения и тесное положение зубов, нарушения прикуса и т.д.
Эти причины ведут к возникновению локализованного гингивита или могут отягощать генерализованные формы гингивита.
Большое значение в механизме развития гингивита играют общие факторы: патология пищеварительного тракта (гастриты, язвенная болезнь), гормональные нарушения (беременность, период полового созревания, сахарный диабет), болезни крови, прием лекарственных препаратов и т.д. Эти причины вызывают обычно генерализованный характер гингивита.
Перечисленные этиологические факторы приводят к снижению защитно-приспособительных механизмов десны, обусловленных как структурно-функциональными особенностями ее (высокая степень регенерации эпителия, особенности кровоснабжения, лимфоцитарный барьер), так и защитными свойствами ротовой и десневой жидкости (вязкость слюны, буферная емкость, содержание лизоцима, иммуноглобулинов А и J и др.).
Это дает возможность реализации действия микрофлоры мягких зубных отложений, которым в последние годы отводят ведущую роль в этиологии гингивита. Зубные отложения имеют сложную структуру, которая может меняться под действием различных факторов.
Зубная бляшка является мягким аморфным гранулированным отложением, которое накапливается на поверхностях зубов, пломбах, протезах и твердых зубных отложениях. Она плотно прилипает к поверхности, расположенной под ней, от которой ее можно отделить только путем механической чистки. Полоскание и воздушные струи полностью не удаляют ее. В малых количествах бляшка не видна, если только она не пигментирована. Когда она накапливается в больших количествах, то становится видимой шаровидной массой серого или желто-серого цвета.
Образование зубной бляшки начинается с присоединения слоя бактерий к пелликуле зуба. Микроорганизмы прикрепляются к зубу с помощью межбактериального матрикса, состоящего, в основном, из комплекса полисахаридов и протеинов, и, в меньшей степени из липидов. По мере роста бляшки ее микробная флора изменяется от преобладания кокковых (главным образом положительных) до более сложной популяции с большим содержанием палочковых микроорганизмов. По мере того как бляшка утолщается, внутри нее создаются анаэробные условия и, соответственно, изменяется флора. Это приводит к тому, что на 2—3 день, с момента ее образования, появляются граммотрицательные кокки и палочки.
Бляшка не является остатком пищи, но бактерии бляшки используют питательные вещества для образования компонентов ее матрикса. Так, при обильном поступлении углеводов с пищей, образованные внеклеточные полисахариды закрывают межклеточные пространства в бляшке и способствуют накоплению в ней органических кислот.
Мягкий налет представляет собой желтое или серовато-белое мягкое отложение, менее плотно прилегающее к поверхности зуба, чем зубная бляшка. Мягкий зубной налет, в отличие от зубной бляшки, ясно виден без использования специальных красящих растворов. Мягкий зубной налет является конгломератом микроорганизмов, постоянно слущивающихся эпителиальных клеток, лейкоцитов и смеси слюнных протеинов и липидов с частицами пищи или без них, которые подвергаются брожению, а получаемые при этом продукты способствуют метаболической активности микроорганизмов зубной бляшки. Вместе с тем, зубная бляшка не является непосредственным продуктом разложения пищевых остатков.
Доказано, что нарушение гигиены полости рта приводит к быстрому накоплению бактерий на зубных поверхностях, уже через 4 часа обнаруживается 103—104 бактерий на 1 мм2 зубной поверхности; среди них Streptococcus и Actinomyces, а также грамотрицательные факультативные анаэробные палочки, такие как: Haemopholus, Eikenella и Actinobacillus actinomycetem-comitans.
В течение дня число бактерий увеличивается на 102-103, формируя массивные скопления в поверхностных слоях зоны десневой борозды. Характерной чертой микробных скоплений на зубах (зубного налета) является то, что организмы формируют структуры, перпендикулярные зубной поверхности, за счет различных механизмов адгезии и коагрегации. Жгутиковые и нитевые микроорганизмы играют важную роль в удержании микробных масс на поверхности зубных тканей.
Скопление бактерий в области десневого края через 3—4 дня приводит к гингивиту, при котором создаются новые благоприятные условия для роста бактерий, и продолжает изменяться состав микрофлоры. На основании данных микроскопических исследований различают 3 фазы формирования зубного налета. В первую фазу (до 4 часов после гигиенических процедур) преобладают грамположительные кокки, одиночные грам-положительные палочки и грамотрицательные кокки, во вторую фазу (4—5 суток) появляется значительное количество грамположительных форм и жгутиковые микроорганизмы, в третью фазу наблюдают смещение микробного спектра в сторону преобладания грамотрицательных форм, бактероидов, спирилл и спирохет.
Твердые зубные отложения являются отвердевшей или отвердевающей массой, которая образуется на поверхности естественных и искусственных зубов, а также зубных протезов. В зависимости от соотношения с десневым краем выделяют наддесневые и поддесневые твердые отложения.
Наддесневые зубные отложения располагаются над гребнем десневого края, его легко обнаружить на открытой поверхности зубов. Этот вид зубных отложений имеет беловато-желтый цвет, твердой или глинообразной консистенции, легко отделяется от зубной поверхности путем соскабливания. Они называются наддесневыми и на верхних, и на нижних зубах.
Поддесневые зубные отложения располагаются под десневым краем и обычно в десневых карманах, они не видны яри осмотре. Чтобы определить их местонахождение необходимо аккуратное зондирование. Они обычно плотные и твердые, темно-коричневого цвета и плотно прикреплены к поверхности зуба.
Минералы для образования наддесневых зубных отложений поступают из слюны, тогда как десневая жидкость, напоминающая по своему составу сыворотку, является источником минералов для поддесневых зубных отложений.
Образованию твердых зубных отложений в значительной степени содействует повышение водородного показателя (рН) среды в мягких зубных отложениях. При этом основная реакция создается за счет аммиака, образуемого из мочевины слюны под действием ферментов зубного налета. Резкое ощелачивание слюны внутри зубного налета ведет к участкам кристаллизации. В образовании наддесневых твердых зубных отложений важную роль играет состав и биохимическая активность ферментов слюны, в частности кислой фосфатазы, прикрепляясь к органической матрице эмали, они относительно легко могут быть удалены. Наддесневые зубные отложения препятствуют выведению десневой жидкости, а, следовательно, выведению слущенных клеток эпителия, лейкоцитов и бактериальной флоры из зубодесневой борозды в ротовую полость, а также, ограничивает подвижность маргинальной десны, нарушает очищение зубодесневой борозды.
Неорганическая часть зубных отложений сходна по составу и представлена, в основном, фосфатом кальция, карбонатом кальция и фосфатом магния. Органический компонент твердых зубных отложений представлен протеинполисахаридным комплексом, состоящим из слущившегося эпителия, лейкоцитов, и различных микроорганизмов.
По своей структуре твердые зубные отложения - это минерализованные мягкие. В основе механизма минерализации зубных отложений лежат процессы связывания ионов кальция с протеинполисахаридными комплексами органического матрикса и осаждения кристаллических солей фосфата кальция.
Вначале кристаллы образуются в межклеточном матриксе и на бактериальных поверхностях, а затем — и внутри бактерий. Процесс сопровождается изменениями бактериального содержания: наблюдается увеличение количества нитевидных и волокнистых микроорганизмов.
На образование зубных отложений определенное влияние оказывает консистенция пищи. Осаждение их задерживается при приеме грубой очищающей пищей и ускоряется мягкой и размягченной.
Следует подчеркнуть, что влияние зубных отложений не следует считать только местным фактором, поскольку их образование и активность зависят от состояния реактивности организма (изменение минерального и белкового состава слюны, десневой жидкости, их ферментативной активности).
Рассматривая зубные отложения с точки зрения этиологии болезней пародонта, следует отметить, что мягкие зубные отложения более агрессивны, чем твердые зубные отложения не только за счет большего количества микрофлоры, а, в основном, из-за изменений вирулентности микрофлоры.
Благодаря современным исследованиям в молекулярной биологии, удалось выделить определенный круг микроорганизмов, способных играть роль специфических этиологических факторов заболеваний пародонта.
Выявлена степень ассоциации патогенных бактерий с возникновением воспалительных заболеваний пародонта (табл.11.1).
Таблица 11.1 Степень ассоциации патогенных бактерий с маргинальным пародонтитом
(модификация по Haffajee и Socransky, 1994, а также Darveau et al., 1997)
|
Очень высокая |
Высокая |
Средняя |
Полностью не изучены |
|
Actinobacillus actinomycetemcomitans |
Prevotella intermedia |
Streptococcus Intermedius |
Selenomonas sp. |
|
Porphyromonas gingivalis |
Campylobacter rectus |
Prevotella nigrescens |
Pseudomonas sp. |
|
Bacteroides forcythus |
Eubacterium nodatum |
Peptostrepto-coccus micros |
Staphylococcus sp. |
|
Spirochaten |
Treponema denticola |
Fusobacterium nucleatum |
Veilonella parvula |
|
|
Eikenella corrodens |
Lactobacillus uli |
|
Следует подчеркнуть, что ведущая роль микроорганизмов в этиологии заболеваний пародонта не вызывает в настоящее время серьезных сомнений, но анализ микрофлоры зубных отложений не позволяет выделить единый вид бактерий, патогенных для различных форм заболеваний пародонта.
Первичное поражение десны могут вызвать условнопатогенные грамположительные микроорганизмы: аэробная и факультативно анаэробная микрофлора (стрептококки и энтерококки, ноккардии, нейссерии). Их деятельность резко изменяет окислительно-восстановительный потенциал зубных отложений, создавая тем самым условия для развития строгих грамотрицательных анаэробов. При этом в зубных отложениях образуются эндотоксины (аммиак, индол, скатол, бутират, пропионат, липотеновая кислота), которые легко проникают через эпителий десны и вызывают ряд патологических изменений в ее соединительной ткани. В результате окислительных реакций накапливается большое количество протеолитических ферментов: гиалуронидаза, коллагеназа, лактатдегидрогиназа, нейроминидаза, хондроитинсульфатаза. Особая роль принадлежит бактериальной гиалуронидазе, которая вызывает деполимеризацию межклеточного вещества эпителия и соединительной ткани, вакуолизацию фибробластов, резкое расширение микрососудов и развитие лейкоцитарной инфильтрации. Вырабатываемая бактериями эластаза способна разрушать эластическую структуру стенки сосудов, вызывая тем самым повышенную кровоточивость.
Расстройства микроциркуляции и повышение сосудисто-тканевой проницаемости, ведущие к отеку десны, являются важным патогенетическим моментом в развитии воспаления. Этому фактору в значительной степени способствует биологически активные вещества (гистамин, серотонин), которые выделяются клетками воспалительного инфильтрата.
Микрофлора зубного налета, обладая антигенными свойствами, может оказывать сенсибилизирующее действие на ткани пародонта, в частности, на десну, активизировать кинины и систему комплемента, тем самым вызвать ответные иммунные реакции клеточного и гуморального типа.
Таким образом, основные патогенетические звенья воспаления десны (эндотоксины, ферменты, биологически активные вещества и антигены) приводят к функциональным, а затем и к структурным нарушениям десны. Однако признаки нарушения (альтерация, экссудация, пролиферация) клинико-морфологически проявляются в различных формах воспаления, что в значительной степени зависит от реактивности организма и его индивидуальных особенностей.
К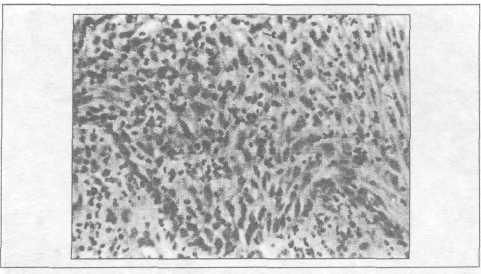 атаральный
гингивит встречается преимущественно
в виде хронического гингивита или его
обострения. Острый катаральный гингивита
обычно бывает симптомом острой
респираторной инфекции.
атаральный
гингивит встречается преимущественно
в виде хронического гингивита или его
обострения. Острый катаральный гингивита
обычно бывает симптомом острой
респираторной инфекции.
Рис.11.1. Катаральный гингивит, лейкоцитарная инфильтрация эпителия (увеличение х 70, окраска гематоксилин-эозин)
Р аспространенность
катарального гингивита во многом
зависит от этиологических факторов.
Локализованный гингивит возникает при
наличии местных причин, появление
генерализованного катарального
гингивита связано с изменением
реактивности организма при различных
заболеваниях, например, желудочно-кишечного
тракта, гормональных нарушениях
(щитовидной и половых желез),
инфекционных заболеваниях, психических
травмах и т.д.
аспространенность
катарального гингивита во многом
зависит от этиологических факторов.
Локализованный гингивит возникает при
наличии местных причин, появление
генерализованного катарального
гингивита связано с изменением
реактивности организма при различных
заболеваниях, например, желудочно-кишечного
тракта, гормональных нарушениях
(щитовидной и половых желез),
инфекционных заболеваниях, психических
травмах и т.д.
Рис. 11.2. Катаральный гингивит, вакуольная дистрофия эпителия (увеличение х 70, окраска гематоксилин-эозин)
Клиническая картина при катаральном гингивите обусловлена морфологическими изменениями (рис.11.1; рис.11.2), происходящими в эпителии и подлежащей соединительной ткани. В эпителии определяются участки десквамации, отек, признаки паракератоза и акантоза, увеличении кислых гликозаминогликанов и гликогена. В шиповатом слое эпителия, уменьшается содержание белка, резко снижено содержание РНК.
В соединительной ткани имеет место хроническое воспаление: отек, гиперемия, стаз, накопление лимфоцитов и плазматических клеток.
В структуре основного вещества наблюдаются биохимические сдвиги, свидетельствующие об уменьшении активности окислительно-восстановительных ферментов. Эпителиальное прикрепление при этом не нарушается.
Клиническая картина при катаральном гингивите зависит в значительной степени от его тяжести, связанной со степенью вовлечения десны в патологический процесс.
Для гингивита в легкой степени характерно поражение межзубных сосочков, средней тяжести - сосочков и свободной десны, для тяжелого — поражение всей десны, включая прикрепленную.
При хроническом катаральном гингивите больные, как правило, к врачу не обращаются, так как обычно отсутствуют жалобы на боли в деснах, но периодически появляется чувство дискомфорта в деснах, неприятный запах изо рта, кровоточивость десен при чистке зубов и еде. Межзубные десневые сосочки могут приобретать синюшный цвет, а десневой край - валикообразную форму при неизмененной прикрепленной десне. При обострении больные жалуются на усиление кровоточивости десен при чистке зубов, приеме твердой пищи, чувство жжения, распирания в деснах. Общее состояние больных не нарушено. При осмотре обнаруживается гиперемия и отек десен, десневой край теряет свой фестончатый контур.
При инструментальном обследовании определяется кровоточивость десен, мягкий налет и наличие твердых наддесневых зубных отложений. При введении пародонтологического зонда в зубодесневую борозду нарушение целостности зубодесневого соединения не определяется, зубодесневой карман отсутствует. Симптом кровоточивости положительный.
