
Пародонтит
Пародонтит - воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией периодонта и костной ткани альвеолярной части с формированием десневого (и пародонтального) кармана.
По распространенности выделяют локализованный (или очаговый) и генерализованный (разлитой) пародонтит, по течению: острый, хронический, а также обострение (в том числе абсцедирование). По тяжести процесса различают легкую, среднюю и тяжелую степени (табл.11.2).
Таблица 11.2 Критерии тяжести пародонтита
|
Признаки |
Пародонтит (степень тяжести) |
||
|
легкая |
средняя |
тяжелая |
|
|
1. Глубина десневого кармана 2. Резорбция костной ткани 3. Патологическая подвижность зубов (степень) |
до 4 мм до 1/3 отсутствует |
до 5 мм 1/3- 1/2 I — II |
Более 5 мм Более 1/2 II — III |
Острый пародонтит наблюдается редко, чаще бывает локализованным и развивается вследствие острого механического раздражения пародонта.
Причинами развития хронического пародонтита могут быть местные и общие факторы, которые приводят сначала к появлению гингивита, а затем воспаление с десны распространяется на подлежащие ткани. Большое значение в этиологии пародонтита принадлежит действию микроорганизмов зубной бляшки. Следует выделить следующие особенности влияния мягких зубных отложений на развитие пародонтита:
- активное воздействие протеолитических ферментов, которые, действуя на межклеточные связи эпителия прикрепления, приводят к повышению его проницаемости. Кроме того, действуя на органическую субстанцию эпителиального прикрепления, ферменты изменяют коллоидное состояние его и способствуют нарушению связи эпителия с эмалью зуба;
- образуемые анаэробными бактериями эндотоксины, могут активизировать систему комплемента, кининов и других медиаторов воспаления, вызывая ответные иммунные реакции гуморального и клеточного типа и способствуя развитию воспаления мягких тканей, с последующей деструкцией костной ткани альвеолы;
- выделяемые в процессе воспаления биологически активные вещества воздействуют на клеточные мембраны сосудов — прекапилляров и капилляров. Состояние микроциркуляторного русла - один из решающих факторов в патогенезе воспаления при пародонтите. Биологически активные вещества активизируют выход форменных элементов крови, активизируют тучные и плазматические клетки, лимфоциты, что свидетельствует о вовлечении иммунологических реакций.
- патогенная микрофлора, обладая антигенными свойствами и оказывая сенсибилизирующее действие, приводит к усилению альтерации и образованию аутоантигенов, которые вызывают лизис круговой связки зуба, костной ткани. При этом освобождаются новые тканевые антигены, которые усугубляют течение пародонтита.
Следует подчеркнуть, что влияние зубной бляшки нельзя считать чисто внешней причиной, так как ее образование и активность зависит от состояния реактивности организма, а, следовательно, от состояния защитной системы пародонта (изменения минерального и белкового состава слюны, десневой жидкости, их ферментативной активности, иммуноглобулинов, ки-ниновой системы и др.).
Известно, что в условиях снижения реактивности организма нарушаются воспалительно-репаративные процессы, приводящие к образованию неполноценной грануляционный ткани, которая поддерживает длительное хроническое течение воспалительного процесса.
По
мере развития пародонтита сначала
образуется десневой карман. Образование
десневого кармана связано с разрушением
эпителиального прикрепления, изъязвлением
его и прорастанием в подлежащую
соединительную ткань. В дальнейшем
происходит разрушение соединительнотканного
прикрепления (рис.11.6) и коллагеновых
структур круговой связки зуба. В
результате лизиса э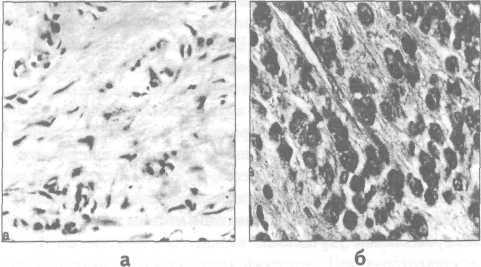 тих
структур образуется грануляционная
ткань, инфильтрированная макрофагами,
плазматическими клетками и лимфоцитами.
тих
структур образуется грануляционная
ткань, инфильтрированная макрофагами,
плазматическими клетками и лимфоцитами.
Рис.11.6. Различия клеточного состава соединительной ткани слизистой оболочки десны в норме (а) и при генерализованном пародонтите (б): а) пучки коллагеновых волокон (светлые участки) и ядра фибробластов, норма; б) скопления лимфоцитов и плазматических клеток, генерализованный паро-донтит
В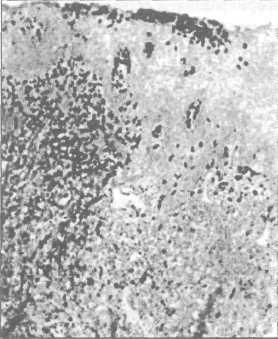 дальнейшем наблюдается воспалительная
резорбция костной ткани альвеолы. В
механизме воспалительной резорбции
играет роль активация функции остеокластов,
что приводит к деминерализации кости
и снижению коллагенового матрикса
кости. Одновременно подавляется
активность остеобластов, т.е. нарушается
остеогенез, поэтому костная ткань
замещается грануляционной тканью. Так
формируется пародонтальный карман и
происходит разрушение опорно-удерживающего
аппарата зуба, что в итоге приводит
к потере последнего (рис.11.7).
дальнейшем наблюдается воспалительная
резорбция костной ткани альвеолы. В
механизме воспалительной резорбции
играет роль активация функции остеокластов,
что приводит к деминерализации кости
и снижению коллагенового матрикса
кости. Одновременно подавляется
активность остеобластов, т.е. нарушается
остеогенез, поэтому костная ткань
замещается грануляционной тканью. Так
формируется пародонтальный карман и
происходит разрушение опорно-удерживающего
аппарата зуба, что в итоге приводит
к потере последнего (рис.11.7).
В механизме образования пародонтального кармана существенную роль играют твердые зубные отложения, которые образуются на поверхности корня.
Рис. 11.7. Генерализованный пародонтит. Скопление нейтрофильных гранулоцитов и их миграция через эпителий в зубодесневой карман.(Окр. судан-анафтолом по Гольдману. Увеличение х 80)
Клинические проявления пародонтита весьма разнообразны и зависят от тяжести течения и распространенности патологического процесса. В клинике чаще встречается хроническим генерализованный пародонтит.

Рис. 11.8. Хронический генерализованный пародонтит: а - легкой степени тяжести; б-е - средней степени, обострение
При хроническом пародонтите легкой степени тяжести (рис.11.8, а, см. цветную вклейку) возникают неприятные ощущения и чувство дискомфорта в полости рта, кровоточивость при чистке зубов и при откусывании твердой пищи. При осмотре межзубные сосочки и маргинальная десна цианотичны. Определяются зубодесневые карманы глубиной не более 4 мм, над- и поддесневые зубные отложения. Патологическая подвижность зубов не определяется. Важным для диагностики легкой степени пародонтита является рентгенологическое обследование: отсутствие компактной пластинки; резорбция вершин межальвеолярных перегородок до 1/3 их высоты; очаги ос-теопороза; расширение периодонтальной щели в маргинальной части. Общее состояние не нарушено.
Х ронический
пародонтит средней
тяжести (рис.11.8,
б-е, см. цветную вклейку) характеризуется
жалобами на значительную кровоточивость
при приеме пищи, запах изо рта, появляется
подвижность и смещение зубов. При
объективном обследовании выявляются
отек и гиперемия десен, изменяется их
конфигурация. При зондировании
определяются зубодесневые карманы
глубиной до 5 мм. При рентгенологическом
обследовании обнаруживается деструкция
межзубных перегородок до 1/2 длины корня,
что обусловливает появление патологической
подвижности зубов I—II
степени и развитие травматической
окклюзии.
ронический
пародонтит средней
тяжести (рис.11.8,
б-е, см. цветную вклейку) характеризуется
жалобами на значительную кровоточивость
при приеме пищи, запах изо рта, появляется
подвижность и смещение зубов. При
объективном обследовании выявляются
отек и гиперемия десен, изменяется их
конфигурация. При зондировании
определяются зубодесневые карманы
глубиной до 5 мм. При рентгенологическом
обследовании обнаруживается деструкция
межзубных перегородок до 1/2 длины корня,
что обусловливает появление патологической
подвижности зубов I—II
степени и развитие травматической
окклюзии.
Рис.11.9. Хронический генерализованный пародонтит, тяжелая степень: а -рентгенограмма верхней и нижней челюсти; б - состояние пародонта верхней челюсти до лечения
Хронический пародонтит тяжелой степени (рис.11.9) характеризуется увеличением жалоб на кровоточивость, нарушение функции жевания, смещение зубов и неприятный запах изо рта. Помимо признаков воспаления десны (как свободной, так и прикрепленной) наблюдается смещение зубов, значительные над- и поддесневые зубные отложения. Определяются пародонтальные карманы разной глубины, более 5 мм, часто с гнойным отделяемым, иногда достигающие верхушки корня, подвижность зубов II—III степени. Рентгенологическое обследование выявляет деструкцию костной ткани более 1/2 корня. При тяжелой степени вследствие подвижности, смещения и потери зубов возникает нарушение окклюзии.
Для диагностики пародонтита (см.раздел 2) информативны дополнительные методы обследования (ИГ, индекс кровоточивости, функциональное состояние капилляров, реопародонтография), причем все они обладают тенденцией к увеличению по мере прогрессирования процесса. Следует отметить, что все перечисленные индексы имеют обратимый характер. При пародонтите используют ПИ (пародонтальный индекс). Он относится к необратимым индексам и характеризует тяжесть пародонтита.
Обострение хронического пародонтита часто связано с ухудшением общего состояния больного (острые респираторно-вирусные инфекции, пневмония, обострение хронических заболеваний, стресс и т.д.), снижением реактивности организма больного. При обострении пародонтита появляется постоянная боль в десне, часто пульсирующая, выражена кровоточивость, отечность, гиперемия десен, гноетечение из зубодесневых карманов, изъязвление десны, могут формироваться абсцессы.
Обострение сопровождается бурным ростом грануляционной ткани в пародонтальных карманах и увеличением патологической подвижности зубов. Могут отмечаться лейкоцитоз, ускорение СОЭ, повышение температуры тела, головные боли, недомогание. Рентгенологическое обследование пародонта выявляет различную степень резорбции костной ткани.
Стадия ремиссии пародонтита возникает после комплексного лечения (см.ниже). Жалоб больные обычно не предъявляют. Десна бледно-розового цвета, плотно прилегает к поверхности зуба, нет пародонтальных карманов. Зубные отложения отсутствуют, гигиена полости рта хорошая.
Однако, при средней и тяжелой степени после лечения может сохраниться рецессия десны различной степени. Индекс гигиены в норме, РМА равняется нулю.
Особенности протекания пародонтита у детей. У детей воспаление пародонта развивается либо как следствие нелеченного гингивита, либо как локальный процесс, возникший в результате длительного неблагоприятного воздействия местных причин или как генерализованный процесс на фоне хронических соматических заболеваний.
Атрофический гингивит, развившийся под влиянием коротких уздечек губы и языка достаточно редко переходит к локальному пародонтиту даже при отсутствии хирургического лечения. В то же время, атрофический гингивит, вызванный мелким преддверием рта, при отсутствии хирургического лечения к 10-12 годам переходит в локальный пародонтит. Гипертрофический гингивит, обусловленный некачественным пломбированием контактных и пришеечных кариозных полостей, а также аномалиями прикуса, без устранения причины заболевания осложняется локальным пародонтитом.
При локализованном пародонтите на рентгенограмме изменения костной ткани незначительные и определяются только в области выраженного воспаления тканей десны.
Генерализованный пародонтит возникает как осложнение гингивита при некорригируемых гормональных дисфункциях к 14—17 годам чаще у девушек; сахарном диабете в старшем школьном возрасте и при тяжелых формах заболеваний щитовидной железы. Клинические и рентгенологические изменения появляются сначала в области тех зубов, которые раньше прорезываются.
По клиническим проявлениям различают пародонтит легкой, средней степени тяжести и тяжелой.
При пародонтите легкой степени глубина десневого кармана до 3,5 мм. На рентгенограмме выявляется расширение периодонтальной щели в области шеек зубов, вершины межальвеолярных перегородок сначала более прозрачны, затем принимают нечеткие изъеденные контуры, понижается их уровень. Зубы неподвижны, не смещены, общее состояние ребенка не нарушено. Эта форма пародонтита у детей встречается чаще.
При пародонтите средней степени тяжести глубина пародонтального кармана достигает 5 мм. На рентгенограмме определяется резорбция костной ткани от 1/3 до 1/2 межзубной перегородки. Клинически выявляется подвижность зубов I—II степени, возможно их смещение.
При тяжелой степени пародонтита глубина пародонтального кармана более 5—6 мм. На рентгенограмме - деструкция костной ткани альвеолярного отростка более 1/2. Клинически определяется патологическая подвижность зубов II—III степени, они смещены, выражена травматическая окклюзия.
При дифференциальной диагностике болезней пародонта необходимо также учитывать наличие сопутствующих заболеваний крови, сифилиса, туберкулеза и др.
В настоящее время известно много дополнительных объективных методов исследования больных с патологией пародонта, большое место среди них занимают инструментальные методы (см раздел 2). Следует четко представлять, что с помощью реографического исследования, полярографии и др. нельзя провести дифференциальную диагностику нозологических форм болезней пародонта, а можно лишь определить состояние одного из патогенетических звеньев заболевания. Многочисленные индексы, используемые при болезнях пародонта, позволяют объективно охарактеризовать гигиеническое состояние полости рта, степень воспалительного процесса в десне, состояние периферических сосудов в тканях пародонта, изменения в костной ткани альвеолярного отростка челюстей и т.д. в конкретном цифровом выражении.
Локализованный пародонтит распространяется в области 1—5 зубов, генерализованный - на большем участке. Как правило, хроническому пародонтиту в течение нескольких лет предшествует катаральный или гипертрофический гингивит. Дифференциация тяжести пародонтита, в основном, определяется триадой симптомов:
- глубина зубодесневого кармана;
- степень резорбции костной ткани;
- патологической подвижностью зубов.
Дифференциальная диагностика обострившегося пародонтита и острого или обострившегося хронического периодонтита исходит из общности некоторых симптомов: ухудшение общего состояния больного, болезненность определенного зуба (при приеме пищи, сжатии челюстей), гиперемия и отек слизистой оболочки альвеолярной части, инфильтрат, иногда абсцесс. Отличительные признаки: при пародонтитах абсцессы периодически появляются на разных участках, они единичны и следуют один за другим, с интервалом 5—7 дней, абсцессы локализуются ближе к десневому краю, не сообщаются с пародонтальным карманом, часто вскрываются свищевым ходом, на рентгеновских снимках определяются резорбция костной ткани альвеолярных отростков с преобладанием вертикальных костных карманов.
Дифференциальная диагностика симптома гиперстезии при хроническом пародонтите от хронических форм пульпита. Общими признаками является повышенная реакция на термические раздражители. Боли держатся длительное время после снятия раздражителя. Отличительные признаки: при пародонтите определяется только обнаженный цемент, обычно, многокорневых зубов; при пульпитах - кариозные полости, которые часто маскируются отечным десневым сосочком на контактных поверхностях или локализуются в области бифуркации корней; помогает также метод электроодонтометрии или рентгеновское обследование.
Дифференциальная диагностика хронического локализованного пародонтита от десмодонтоза первой стадии основана на некоторых общих симптомах: деформация зубного ряда, обусловленная смещением 1—2 зубов, появление промежутков между зубами (диастем, трем), наличие пародонтальных карманов. При рентгенологическом обследовании определяется вертикальная резорбция костной ткани альвеолярной части.
Отличительные признаки при десмодонтозе: отсутствие местной причины заболевания, отсутствие воспаления мягких тканей пародонта. При определении индекса гигиены (ИГ) и папилло-маргинально-альвеолярного индекса (РМА) не наблюдается отклонений от нормы; поражения симметричны с излюбленной локализацией в области центральных резцов и моляров.
Дифференциальная диагностика хронического локализованного пародонтита от эозинофильной гранулемы в продромальном периоде основана на общности некоторых симптомов: подвижности 1—2 премоляров или моляров, наличие кровоточивости десен, образование пародонтальных карманов.
Отличительные признаки: при эозинофильной гранулеме отсутствует местная причина заболевания, имеются глубокие пародонтальные карманы без гнойного отделяемого, характерно быстрое течение процесса в 1,5—2 месяца, на рентгенограммах в костной ткани очаги резорбции имеют четкую овальную или округлую форму (от 1 до 4 мм) с локализацией в области верхушек корней, в области угла нижней челюсти или ее ветви.
Генерализованный пародонтит, приводящий к 12-14 годам к полной утрате зубов, следует дифференцировать с наследственной нейтропенией. Наследственная нейтропения (постоянная или циклическая) характеризуется резким снижением числа нейтрофилов в крови и костном мозге:
при постоянной нейтропении, помимо снижения или отсутствия нейтрофилов, увеличено количество моноцитов и эозинофилов. Изменения в крови вызваны нарушением продукции клеточных элементов;
циклическая нейтропения характеризуется возникающими каждые три недели и длящимися от 2 до 5 дней недомоганиями, повышением температуры тела и резким снижением в этот момент нейтрофилов в костном мозге и периферической крови. В полости рта при этом наблюдается отек и гиперемия десны, изъязвление ее краев.
Нейтропения проявляется в раннем детстве гнойничковыми поражениями кожи и слизистых оболочек, частыми отитами, пневмониями, абсцессами легких. Прорезывание молочных зубов сопровождается язвенным гингивитом, постоянных - гипертрофическим гингивитом.
Лечение пародонтита, кроме учета этиологии, патогенеза и клинического течения, предусматривает индивидуальность и комплексность. При наличии соматической патологии врачом-стоматологом проводится симптоматическое лечение, а специалистом соответствующего профиля осуществляется этиологическое лечение. Наряду с общим проводится местное: консервативное хирургическое и ортопедическое лечение.
Условно выделяют этиотропное, патогенетическое и симптоматическое лечение. Лечение генерализованного и локализованного пародонтита в зависимости от степени тяжести представлено в табл.11. 3-11.8.
Таблица 11.3 Комплексное лечение генерализованного пародонтита легкой степени (пояснение в тексте)
|
Генерализованный пародонтит легкой степени |
Средства и методы лечения |
|
Общее лечение |
1. Противомикробные (химиотерапевтические) средства (антибиотики) 2. Препараты, подавляющие синтез медиаторов воспаления 3. Гипосенсибилизирующие средства 4. Иммунокорректоры 5. Препараты, улучшающие обменные процессы 6. Препараты, улучшающие микроциркуляцию 7. Адаптогены |
|
Устранение местных причин пародонтита |
1. Санация полости рта 2. Профессиональная гигиена |
|
Местное медикаментозное лечение |
1. Антисептики 2. Противомикробные препараты растительного происхождения 3. Биологический лекарственный криогель 4. Кератопластические препараты 5. Склеротизирующие препараты 6. Вяжущие средства |
|
Хирургическое пособие |
1. Кюретаж 2. Вестибулопластика 3. Пластика уздечек |
|
Физиотерапевтическое лечение |
1. Ультрафиолетовое облучение (УФО), короткий спектр ультрафиолетового излучения (КУФ) 2. Излучение гелий-неонового лазера (ИГНЛ) 3. Электрофорез с витаминами 4. Ультразвуковая терапия 5. Дарсонвализация, ультратон 6. Гипербарическая оксигенация (ГБО) 7. Рефлексотерапия |
|
Ортопедическое лечение |
1. Устранение аномалий (чаще - тесного положения зубов) 2. Ортопедическое (снятие неполноценных ортопедических конструкций, избирательное пришлифовывание зубов, шинирование, протезирование) |
Таблица 11.4 Лечение генерализованного пародонтита средней степени тяжести (пояснение в тексте)
|
Генерализованный пародонтит средней степени тяжести |
Средства и методы лечения |
|
Общее лечение |
1. Средства, подавляющие синтез медиа торов воспаления 2. Гипосенсибилизирующие препараты 3. Иммуномодуляторы 4. Адаптогены 5. Препараты, улучшающие обменные процессы 6. Препараты, улучшающие микроциркуляцию 7. Седативные средства |
|
Устранение местных причин пародонтита |
1. Санация полости рта 2. Профессиональная гигиена |
|
Местное медикаментозное лечение |
1. Антисептики 2. Противомикробные препараты растительного происхождения 3. Комбинированные препараты пролонгированного действия 4. Кератопластические средства 5. Склеротизирующие препараты 6. Вяжущие средства |
|
Хирургическое пособие |
1. Гингивэктомия радикальная 2. Лоскутные операции 3. Вестибулопластика 4. Френулоэктомия |
|
Физиотерапевтическое лечение |
Ультрафиолетовое облучение (УФО), короткий спектр ультрафиолетового облучения (КУФ), токи ультравысокой (УВЧ) и средней (СВЧ) частоты, излучение гелий-неонового лазера (ИГНЛ); После операции: электрофорез лекарственных веществ, гипербарическая оксигенация, дарсонвализация, ультратон |
|
Ортопедическое лечение |
Снятие неполноценных ортопедических конструкций Избирательное пришлифовывание зубных бугорков Шинирование Протезирование |
Таблица 11.5 Лечение хронического генерализованного пародонтита тяжелой степени (пояснение в тексте)
|
Генерализованный пародонтит тяжелой степени |
Средства и методы лечения |
|
Общее лечение |
1. Средства, подавляющие синтез медиа торов воспаления 2. Гипосенсибилизирующие препараты 3. Антибиотики 4. Препараты, улучшающие обменные процессы 5. Седативные средства |
|
Устранение местных причин пародонтита |
1. Санация полости рта (удаление зубов с патологической подвижностью III ст.) 2. Профессиональная гигиена |
|
Местное медикаментозное лечение |
1. Антисептики 2. Противомикробные препараты 3. Комбинированные препараты пролонгированного действия 4. Склеротизирующие препараты 5. Вяжущие средства |
|
Хирургическое пособие |
Лоскутные операции |
|
Физиотерапевтическое лечение |
Короткий спектр ультрафиолетового облучения (КУФ), излучение гелий-неонового лазера (ИГНЛ), ультрафиолетовое облучение (УФО) |
|
Ортопедическое лечение |
1. Снятие неполноценных ортопедических конструкций 2. Избирательное пришлифовывание зубов 3. Шинирование 4. Протезирование |
Таблица 11.6 Лечение обострения хронического генерализованного пародонтита (пояснения в тексте)
|
Обострение хронического генерализованного пародонтита |
Средства и методы лечения |
|
Общее лечение |
1. Антибиотики 2. Средства, подавляющие синтез медиаторов воспаления 3. Гипосенсибилизирующие препараты |
|
Устранение местных причин пародонтита |
1. Санация полости рта (удаление зубов с патологической подвижностью III ст.) 2. Профессиональная гигиена |
|
Местное медикаментозное лечение |
1. Противомикробная терапия (препараты пролонгированного действия; ферменты) 2. Антисептики |
|
Хирургическое пособие |
1. Вскрытие абсцесса 2. Гингивотомия |
|
Физиотерапевтическое лечение |
Короткий спектр ультрафиолетового облучения (КУФ), токи ультравысокой (УВЧ) и средней частоты (СВЧ), излучение гелий-неонового лазера (ИГНЛ) |
|
Ортопедическое лечение |
1. Снятие неполноценных ортопедических конструкций 2. Избирательное пришлифовывание зубов 3. Шинирование 4. Протезирование |
Таблица 11.7 Лечение локализованного пародонтита
(Пояснения в тексте)
|
Локализованный пародонтит |
Средства и методы лечения |
|
Устранение местных причин пародонтита |
1.Препараты, улучшающие обменный процесс 2. Антибиотики 3. Средства, подавляющие синтез медиаторов воспаления 4. Гипосенсибилизирующие препараты |
|
Местное медикаментозное лечение |
1. Противомикробные препараты 2. Антисептики |
|
Хирургическое пособие |
1. Пластика уздечек, углубление преддверия полости рта 2. Гингивотомия, кюретаж (по показаниям) |
|
Физиотерапевтическое лечение |
Короткий спектр ультрафиолетового облучения (КУФ), электрофорез с витаминами, излучение гелий-неонового лазера (ИГНЛ) |
|
Ортопедическое лечение |
1. Снятие неполноценных ортопедических конструкций 2. Избирательное пришлифовывание зубов 3. Исправление зубочелюстных аномалий 4. Протезирование |
|
После стихания процесса необходимо лечить как хронический локализованный или генерализованный процесс |
|
Таблица 11.8 Лечение пародонтита в стадии ремиссии
(Пояснение в тексте)
|
Пародонтит в стадии ремиссии |
Средства и методы лечения |
|
Общее лечение |
1. Препараты, улучшающие обменные процессы 2. Препараты, улучшающие микроциркуляцию 3. Адаптогены |
|
Устранение местных причин пародонтита |
1. Контроль за качеством ортопедического лечения 2. Профессиональная гигиена |
|
Физиотерапевтическое лечение |
1. Аутомассаж 2. Гидромассаж 3. Вакууммассаж |
Лечение болезней пародонта должно быть комплексным, учитывающим этиологию, патогенез и клиническое течение заболевания. Если патологические изменения в пародонте вызваны местными причинами, то врачом-стоматологом проводится и симптоматическое и этиологическое лечение. В том случае, когда заболевание пародонта обусловлено наличием соматической патологии, врачом-стоматологом проводится симптоматическое лечение, а специалистом-педиатром соответствующего профиля осуществляется этиологическое лечение.
Лечебные мероприятия, применяемые при заболеваниях пародонта в детском возрасте, включают:
— обучение гигиене полости рта;
— обучение контролю эффективности проводимых гигиенических манипуляций и гигиенического состояния полости рта;
— санация полости рта;
— удаление зубных отложений;
— антисептическую и противовоспалительную терапию; по показаниям:
• физиотерапевтические методы лечения;
• хирургические методы лечения (коррекция уздечек губ и языка, пластика преддверия полости рта, коррекция десны);
• ортодонтические методы лечения (исправление аномалий прикуса).
Общее лечение при генерализованном пародонтите предполагает применение совокупности различных лекарственных средств.
I. Антибиотики. Назначают курсами, вместе с витаминами и противогрибковыми препаратами по строгим показаниям: при обострении процесса, особенно с абсцедированием. Отдается предпочтение антибиотикам широкого спектра действия (линкомицин, мономицин, эритромицин, сумамед, рулид).
II. Препараты, подавляющие синтез медиаторов воспспаления:
— ибупрорен — нестероидный противовоспалительный препарат, ингибирует простагландины. Обладает противовоспалительным, анальгезирующим действием, стимулирует образование эндогенного интерферона, улучшает показатель неспецифической резистентности организма. Назначают по 0,2 г три раза в день после еды;
— индометацин - сильный ингибитор простагландинов, обладает противовоспалительным и анальгезирующим действием. Назначают по 0,025 г три раза в день, после еды;
— бутадион - ингибитор простагландинов. Оказывает анальгезирующее, противовоспалительное действие. Назначают по 0,1 г три раза в день, после еды;
— ацетилсалициловая кислота — ингибитор простагландинов. Оказывает выраженное противовоспалительное и анестизирующее действие. Назначают по 0,25-0,1-1,0 три раза в день, после еды.
