
- •Нервную систему. Лекарственные средства, влияющие на афферентную иннервацию»
- •1. Актуальность темы
- •2. Цель занятия:
- •Классификация средств, влияющих на афферентную иннервацию
- •IV. Адсорбирующие средства:
- •Уголь активированный
- •Полифепан
- •Вяжущие средства
- •Обволакивающие средства
- •Адсорбирующие средства
- •Раздражающие средства
- •Примерный образец записей
- •1. Местно-анестезирующие вещества:
ТЕМА: «СРЕДСТВА, ВЛИЯЮЩИЕ НА ПЕРИФИРИЧЕСКУЮ
Нервную систему. Лекарственные средства, влияющие на афферентную иннервацию»
1. Актуальность темы
Лекарственные средства, влияющие на афферентную иннервацию, занимают значительную часть арсенала препаратов, используемых в медицинской практике. Эти группы препаратов (местные анестетики, вяжущие, обволакивающие, адсорбирующие, раздражающие, отхаркивающие, слабительные, желчегонные средства, горечи) широко используются в хирургии, гастроэнтерологии, пульмонологии, кардиологии и других отраслях медицины.
2. Цель занятия:
Уметь оценивать возможности использования местноанестезирующих, вяжущих, обволакивающих, адсорбирующих, раздражающих средств, учитывая их фармакокинетические, фармакодинамические особенности, показания и противопоказания к применению. Уметь выписывать лекарственные средства в форме врачебных рецептов.
Вопросы по изучаемой теме
1. Классификация лекарственных средств, влияющих на афферентную иннервацию.
2. Местные анестетики. Определение. Химическая структура и основные физико-химические свойства МА: растворимость в воде, липидах; устойчивость в растворах, ионизация в биологических средах. Классификация местных анестетиков. Механизм анестезирующего действия. Соотношение между структурой и активностью МА. Различия в продолжительности действия. Понятие о поверхностной, инфильтрационной, проводниковой и спинномозговой анестезии. Побочное действие МА. Влияние на ЦНС, ССС. Меры по предупреждению аллергических реакций.
3. Вяжущие средства. Механизм вяжущего действия и показания к применению: танина, отвара коры дуба, цинка оксид.
4. Обволакивающие средства. Принцип действия. Применение слизи из крахмала и льна, сукральфата, фосфалюгеля, гестала, альмагеля.
5. Адсорбирующие средства (уголь активированный, тальк). Механизм действия. Применение.
6. Раздражающие средства (ментол, раствор аммиака, горчичники, масло терпентинное очищенное). Механизм действия. Отвлекающий и трофический эффекты. Особенности применения.
Темы УИРС:
1. Лекарственные растения, обладающие вяжущим действием.
Учебный материал
Классификация средств, влияющих на афферентную иннервацию
А. Лекарственные средства, понижающие чувствительность окончаний афферентных нервов или препятствующие их возбуждению:
. Местные анестетики:
Средства, применяемые для поверхностной анестезии
Бензокаин (анестезин)
Кокаин Проксимекаин
Тетракаин (дикаин)
Средства применяемые для инфильтрационной и проводниковой анестезии
Бупивакаин (маркаин)
Тримекаин (месокаин)
Ропивакаин
Прокаин (новокаин)
Артикаин (ультракаин)
Средства применяемые для всех видов анестезии
Лидокаин
. Вяжущие средства:
1. Органические
Отвар коры дуба
Танин
2. Неорганические
Оксид цинка
Соли металлов (алюминия, магния, висмута и др.).
. Обволакивающие средства:
Слизи растений (семян льна)
Слизь из крахмала
Альмагель
Фосфалюгель
Сукралфат
Смекта
IV. Адсорбирующие средства:
Уголь активированный
Тальк
Полифепан
Б. Лекарственные средства, стимулирующие окончания афферентных нервов:
1. Раздражающие средства:
Горчичники
Ментол
Раствор аммиака
Масло терпентинное очищенное(скипидар)
Камфорный спирт
Перцовый пластырь
Эвкалипт
2. Отхаркивающие средства рефлекторного типа действия.(См.Средства,влияющие на функции органов дыхания).
3. Горечи, слабительные, желчегонные средства рефлекторного действия.(См. Средства,влияющие на функции органов пищеварения).
Лекарственные средства, понижающие чувствительность окончаний афферентных нервов или препятствующие их возбуждению.
Местноанестезирующие средства состоят из:
липофильной ароматической группы;
промежуточной цепочки (определяет стойкость и длительность эффекта МА);
гидрофильной аминогруппы.
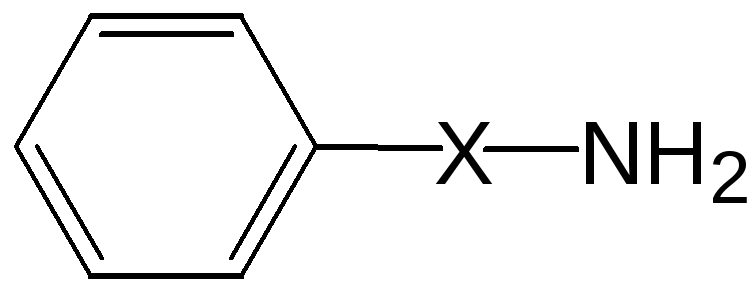
Классификация:
По химическому строению местные анестетики делятся на:
1. Эфиры:
прокаин (новокаин);
бензокаин (анестезин);
тетракаин (дикаин);
кокаин.
2. Амиды:
лидокаин (ксилокаин);
тримекаин;
пиромекаин;
бупивакаин (маркаин);
артикаин (ультракаин);
прилокаин;
ропивакаин.
Эфиры гидролизуются эстеразами плазмы крови, поэтому действуют более кратковременно и у них выше аллергический потенциал.
Амиды подвергаются микросомальному метаболизму в печени. Скорость метаболизма различается между разными препаратами (в порядке убывания: прилокаин > лидокаин > бупивакаин). Амидные анестетики метаболизируются в печени значительно медленнее, что создает возможность кумуляции и развития побочных и токсических эффектов.
В зависимости от применения местные анестетики делят на три группы:
1. Средства для поверхностной анестезии
- Бензокаин (анестезин)
2. Средства для инфильтрационной и проводниковой анестезии
- Прокаин (новокаин)
- Бупивакаин
- Артикаин
3. Средства для всех видов анестезии
- Лидокаин (ксикаин)
Механизм действия местных анестетиков
Местные анестетики являются слабыми основаниями. Для клинического применения они обычно выпускаются в виде солей, так как это улучшает растворимость и повышает стабильность растворов. Для того чтобы препарат проявил свое местноанестезирующее действие, должен произойти гидролиз соли и освобождение основания. Этот процесс протекает лишь в щелочной среде (рН тканей в обычных условиях составляет 7,35–7,4). Поэтому в воспаленных тканях местные анестетики не активны, так как в кислой среде (рН в очаге воспаления — 56) гидролиза солей не происходит и основания, необходимого для специфического эффекта, не освобождается. Образовавшиеся основания проникают через мембрану нервного волокна. Однако для проявления анестезирующего эффекта основание (уже внутри клетки) должно перейти в катионную ионизированную форму и связаться с рецептором в области натриевых каналов на внутренней поверхности мембраны.
Проникнув в аксон, местные анестетики блокируют Na+-каналы мембран и препятствуют генерации потенциала действия. В итоге блокируется проведение афферентных импульсов от рецепторов в ЦНС и развивается местная анестезия (рис. 1).
При использовании местных анестетиков блокируется проведение импульсов по вегетативным нервам, а в больших концентрациях — по двигательным нервам.
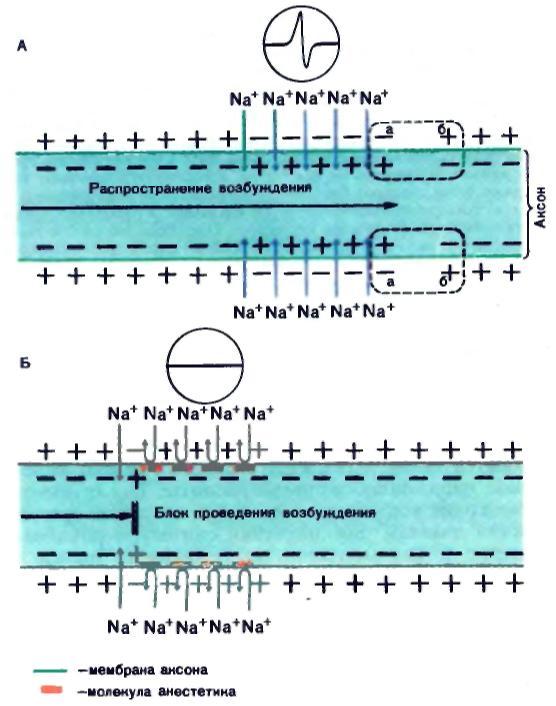
Рис. 1. Влияние анестетиков на проведение возбуждения по нервному волокну.
А - до применения анестетика. Возбуждение распространяется по нерву. Локальный ток межлу точками а и б вызывает слабую деполяризацию в области точки б, что увеличивает проницаемость мембраны для ионов натрия. Поступление их внутрь аксона увеличивает степень деполяризации. При определенном уровне деполяризации возникает потенциал действия и происходит дальнейшее распространение волны возбуждения.
Б - после применения анестетика. Связываясь с мембраной, анестетик препятствует проникновению через нее ионов натрия и се деполяризации. Потенциал действия не возникает. Проведение возбуждения блокировано.
В зависимости от места и способа введения местного анестетика различают несколько видов анестезии:
Поверхностная (терминальная) анестезия - анестетик наносится на поверхность кожи, слизистые оболочки, на раневую поверхность. Анестетик проникает вглубь ткани и нарушает функции окончаний чувствительных нервов, подавляется возбуждение рецепторов.
Этот метод используется для анестезии: роговицы глаза; носовых ходов - при интраназальной интубации; пищевода - при зондировании желудка; уретры - при цистоскопии; поверхности ожогов при их лечении.
При нанесении анестетика на слизистые оболочки возможно частичное всасывание веществ и проявление резорбтивного токсического действия. Для уменьшения всасывания анестетиков к их растворам добавляют сосудосуживающие вещества – адреналин (1 капля 0,1% раствора адреналина на 10 мл местного анестетика). Предупреждение всасывания не только уменьшает их токсичность, но и удлиняет их действие.
Для поверхностной анестезии применяют:
кокаин
тетракаин
бензокаин
проксиметакаин
2. Инфильтрационная анестезия - достигается послойным пропитыванием ткани раствором анестетика. Раствор местного анестетика 0,25 – 0,5% концентрации, но в больших количествах (200 – 500 мл) под давлением вводят в ткани, начиная с кожи. При этом препарат воздействует и на нервные волокна, и на их окончания.
Растворяют анестетики для инфильтрационной анестезии обычно в гипотоническом (0,6%) или изотоническом (0,9%) растворе хлорида натрия. Для уменьшения всасывания анестетиков и удлинения действия к их растворам добавляют адреналин. Для инфильтрационной анестезии нельзя применять токсические анестетики (тетракаин), так как, попадая в общий кровоток, оказывает резорбтивное токсическое действие: развивается возбуждение ЦНС, которое в тяжелых случаях сменяется параличом; смерть наступает от паралича дыхательного центра.
Для инфильтрационной анестезии применяют:
лидокаин
прокаин
тримекаин
бупивакаин
артикаин
Применяют при поверхностных операциях, удалении ангиом, в зубной практике.
3. Проводниковая анестезия - анестетик вводят в ткани, непосредственно окружающие нервный ствол. Нарушается проведение импульса по этому нерву, чувствительность утрачивается в области, которую этот нерв иннервирует. Применяется в зубной практике, при операциях на конечностях, лечении фантомных болей.
Для проводниковой анестезии применяют:
лидокаин
прокаин
артикаин
тримекаин
бупивакаин
Спинномозговая анестезия - один из вариантов проводниковой анестезии. Осуществляется путем введения раствора анестетика в спинномозговой канал субарахноидально или эпидурально. При этом блокируется проведение импульсов по корешкам спинного мозга. Анестезия развивается в области, иннервация которой осуществляется соответствующими корешками, используется в акушерской практике, в частности, при кесаревом сечении, гинекологических, урологических хирургических операциях.
Всасывание местных анестетиков зависит от васкуляризации области, в которую их вводят. В хорошо кровоснабжаемых регионах проникновения препаратов в системный кровоток велико и можно ожидать резорбтивных эффектов:
1. на ЦНС: возможно развитие судорог, в больших дозах угнетение сознания, депрессия дыхательного центра;
2. сердечно-сосудистая система: противоаритмическое действие, ганглиоблокирующее действие (↓ АД; ↓ активности парасимпатики);
3. аллергические реакции (особенно эфиросодержащие МА).
Сосудорасширяющее действие большинства местных анестетиков еще более усиливает их всасывание. Для уменьшения всасывания из места инъекций к растворам местных анестетиков добавляют раствор адреналина гидрохлорида (1 каплю 0,1% раствора на 2–10 мл раствора анестетика).
Тетракаин (дикаин) – активный, токсичный анестетик, используют только для поверхностной анестезии: в ЛОР-практике 1-2% р-р; в офтальмологии 0,3% р-р. Высшая разовая доза при анестезии верхних дыхательных путей 3 мл 3% р-ра. При передозировке: возбуждение ЦНС, в тяжелых случаях – паралич дыхательного центра. Обязательно для уменьшения всасывания используют адреналин.
Бензокаин (анестезин) – мало растворим в воде, поэтому используют исключительно для поверхностной анестезии: в мазях, пастах; присыпках (при кожных заболеваниях, сопровождающихся зудом); в ректальных суппозиториях (при поражении прямой кишки).
Проксиметакаин – глазные капли, используют в офтальмологии для кратковременных манипуляций (удаление инородных тел, определение внутриглазного давления).
Прокаин (новокаин) – при использовании адреналина и соблюдении дозировки токсичность невелика. Для инфильтрационной анестезии 0,25% - 0,5% р-р; проводниковой, эпидуральной 1% - 2% р-р; в высоких концентрациях иногда для поверхностной – 3%, 5% р-р.
Бупивакаин – один из наиболее активных и длительно действующих местных анестетиков. Для инфильтрационной анестезии 0,25% р-р;
для проводниковой 0,25% - 0,35%;
для эпидуральной 0,5% - 0,75%;
для субарахноидальной 0,5%.
Резорбтивное действие проявляется – головная боль, головокружение, нарушение зрения, тошнота, рвота, желудочковая аритмия, атриовентрикулярный блок.
Артикаин (ультракаин) – применяют для инфильтрационной анестезии и проводниковой, действует 1-3 часа. В стоматологии применяют при удалении зуба, при операциях на слизистой оболочке или кости, на пульпе зуба.
Лидокаин – применяют для всех видов анестезии.
Для поверхностной 2% - 4% р-р;
для инфильтрационной 0,25% - 0,5%;
для проводниковой, эпидуральной 1% - 2%.
Токсичность пропорциональна дозе.
Лидокаин так же применяют как противоаритмическое средство.
Ропивакаин – используют для эпидуральной и проводниковой анестезии.
Кроме указанных препаратов при ушибах, растяжениях (во время спортивных соревнований) используют этилхлорид (хлорэтил) – летучая жидкость в ампулах.
Особенности препаратов подробно освещаются в учебно-методическом пособии кафедры «Лекарственные средства, регулирующие функции периферического отдела нервной системы».
