
Преждевременные роды
.pdf
Проект «Мать и Дитя»
Федеральное государственное учреждение «Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова» Минздравсоцразвития России
ПРЕЖДЕВРЕМЕННЫЕ РОДЫ
КЛИНИЧЕСКИЙ ПРОТОКОЛ
2010
Преждевременные роды. Клинический протокол. 2010[ |
|
|
|
|
|
|
|
|
Рабочая группа |
|
|
Руководители: |
|
|
|
Сухих Г.Т. |
Директор ФГУ «Научный Центр акушерства, гинекологии и пе- |
||
|
ринатологии им. В.И. Кулакова» Минздравсоцразвития России, |
||
|
академик РАМН, д.м.н., профессор (г. Москва) |
|
|
Вартапетова Н.В. |
Руководитель проекта «Мать и Дитя», Генеральный директор |
||
|
Института Здоровья Семьи, к.м.н. (г. Москва) |
|
|
Участники: |
|
|
|
Ходжаева З. С. |
Ведущий научный сотрудник второго отделения патологии бе- |
||
|
ременности ФГУ «НЦ АГиП им. В.И. Кулакова» Минздравсоц- |
||
|
развития России, д.м.н. (г. Москва) |
|
|
Шифман Е.М. |
Заместитель директора по лечебной работе ФГУ «Научный |
|
|
|
Центр акушерства, гинекологии и перинатологии им. В.И. Кула- |
||
|
кова» Минздравсоцразвития России, д.м.н., профессор (г. Моск- |
||
|
ва) |
|
|
Белоцерковцева Л.Д. |
Главный врач Сургутского перинатального центра, заведующая |
||
|
кафедрой акушерства и гинекологии Сургутского Государствен- |
||
|
ного университета, д.м.н., профессор |
|
|
Веккер И.Р. |
Главный акушер-гинеколог Министерства здравоохранения |
|
|
|
Оренбургской области, к.м.н., доцент (г. Оренбург) |
|
|
Каспарова А.Э. |
Главный акушер-гинеколог Комитета по здравоохранению г. |
|
|
|
Сургута, к.м.н., доцент кафедры акушерства-гинекологии СурГУ |
||
Мартыненко П.Г. |
Доцент кафедры акушерства и гинекологии медицинского ин- |
||
|
ститута Тульского государственного университета, к.м.н. (г. Ту- |
||
|
ла) |
|
|
Логунко К.П. |
Заведующий родильным отделением Ухтинского межтеррито- |
||
|
риального родильного дома (Республика Коми) |
|
|
Михайлов А.В. |
Главный врач родильного дома № 17 г. Санкт-Петербурга, |
|
|
|
д.м.н., профессор (г. Санкт-Петербург) |
|
|
Полянчикова О.Л |
Главный врач ФГУ «НЦ АГиП им. В.И. Кулакова» Минздравсоц- |
||
|
развития России, д.м.н. (г. Москва) |
|
|
Рудзевич А.Ю. |
Доцент кафедры акушерства и гинекологии факультета постди- |
||
|
пломного образования Тюменской медицинской академии, к.м.н. |
||
|
(г. Тюмень) |
|
|
Тетруашвили Н.К. |
Руководитель 2-го акушерского отделения ФГУ «НЦ АГиП им. |
||
|
В.И. Кулакова» Минздравсоцразвития России, д.м.н. (г. Москва) |
||
Трушков А.Г. |
Руководитель акушерско-гинекологической клиники медицин- |
||
|
ской корпорации «Медлайф», к.м.н. (г. Пермь) |
|
|
Холин А. М. |
Заведующий отделом информационных ресурсов и телемеди- |
||
|
цины службы научно-организационного обеспечения ФГУ «НЦ |
||
|
АГиП им. В.И. Кулакова» Минздравсоцразвития России, (г. Мо- |
||
|
сква) |
|
|
Швабский О. Р. |
Главный специалист по клиническим вопросам проекта «Мать и |
||
|
Дитя» Института Здоровья Семьи (г. Москва) |
|
|
|
|
|
|
|
|
|
|
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
2 |
|
|
Преждевременные роды. Клинический протокол. 2010[
Cловарь терминов и сокращений:
МКБ – международная классификация болезней ДЦП – детский церебральный паралич ЭГЗ – экстрагенитальные заболевания ВПР – врожденные пороки развития РДС – респираторный дистресс-синдром ПР – преждевременные роды
ПРПО – преждевременный разрыв плодных оболочек ПОНРП – преждевременная отслойка нормально расположенной плаценты УЗИ – ультразвуковое исследование ПИТ – палата интенсивной терапии СЗРП – синдром задержки роста плода
ЧСС – частота сердечных сокращений плода АД – артериальное давление БГС - Бета-гемолитический стрептококк КТГ – кардиотокография КС – кесарево сечение
ВЖК – внутрижелудочковое кровоизлияние ДИВ – дородовое излитие вод ОАК – общий анализ крови
ЧБНЛ – число больных, которых необходимо лечить
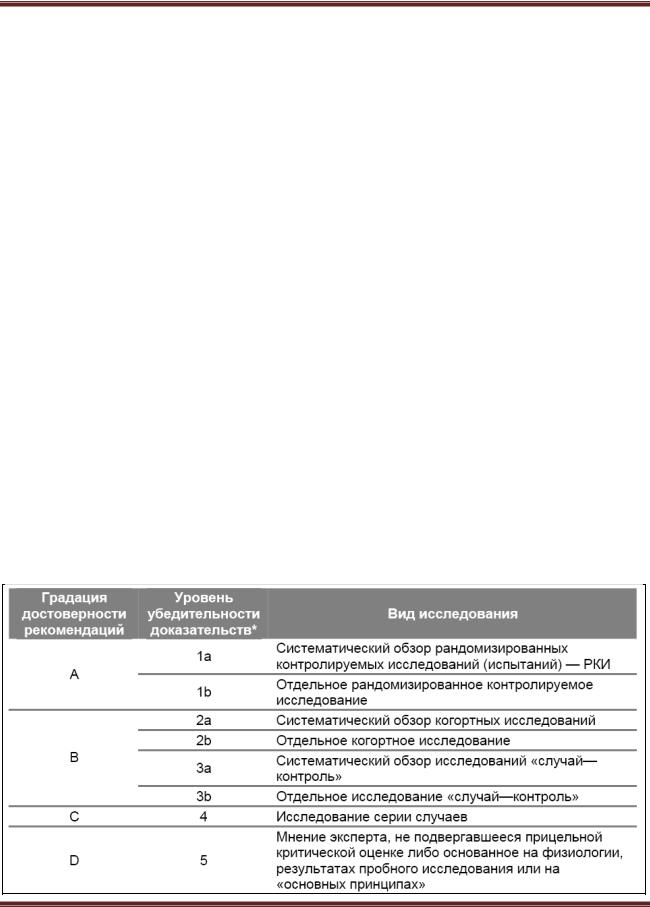
Доказательства, используемые в данном протоколе, распределены на категории согласно прилагаемой ниже таблице:
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
3 |

Преждевременные роды. Клинический протокол. 2010[
Шифры МКБ-10:
О60 – преждевременные роды
О42 - преждевременный разрыв плодных оболочек
О42.0 - преждевременный разрыв плодных оболочек, начало родов в последующие 24 часа
О42.2 - преждевременный разрыв плодных оболочек, задержка родов, связанная с проводимой терапией
О42.9 - преждевременный разрыв плодных оболочек, неуточненный
Введение
Проблема преждевременных родов имеет большой социальный аспект. Рождение недоношенного больного ребенка является психологической травмой для семьи. Это проблема для здравоохранения в целом, принимая во внимание высокую стоимость выхаживания недоношенных детей, высокую частоту инвалидности, особенно у детей с экстремально низкой массой при рождении.
Частота преждевременных родов в мире в последние годы составляет 5 -10% и, несмотря на появление новых технологий, не имеет тенденции к снижению. А в развитых странах увеличивается, прежде всего, в результате применения новых репродуктивных технологий. 1
На долю недоношенных детей приходится 60—70% ранней неонатальной смертности, 50% неврологических заболеваний, в том числе ДЦП, нарушений зрения (вплоть до слепоты), слуха (вплоть до глухоты), тяжелых хронических заболеваний легких.2
Мертворождение при преждевременных родах наблюдается в 8—13 раз чаще, чем при своевременных. Но за последние десятилетия тенденция неонатальной и младенческой смертности детей, родившихся преждевременно, по данным развитых стран, оптимистична:
 смертность детей с массой тела при рождении 1000—1500 г снизилась с 50
смертность детей с массой тела при рождении 1000—1500 г снизилась с 50
до 5%;
 смертность детей с массой тела 500—1000 г снизилась с 90 до 20%.
смертность детей с массой тела 500—1000 г снизилась с 90 до 20%.
К снижению смертности и заболеваемости привели следующие организационные мероприятия, технологии и практики:
регионализация перинатальной помощи; применение кортикостероидов с целью ускоренного созревания легких;
препараты сурфактанта, вводимые в течение первых двух часов после рождения; применение антибиотиков;
внедрение современных методов респираторной поддержки; улучшенный неонатальный уход.
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
4 |

Преждевременные роды. Клинический протокол. 2010[
Определение
Преждевременными родами называют роды, наступившие в сроки беременности от 22 до 37 недель (259 дней), начиная с первого дня последней нормальной менструации при регулярном менструальном цикле 3, при этом масса плода составляет от 500 до 2500 г.4
Классификация
1. Спонтанные и индуцированные
Cпонтанные (70-80%)5 |
Индуцированные (20-30 %)6 7 |
||
Показания со |
Показания со сто- |
||
|
|
стороны матери |
роны плода |
Регулярная ро- |
Излитие около- |
Тяжелые ЭГЗ с деком- |
Некурабельные |
довая деятель- |
плодных вод при |
пенсацией, угрожающие |
ВПР, прогрессив- |
ность при целом |
отсутствии регу- |
жизни, осложнения бе- |
ное ухудшение |
плодном пузыре |
лярной родовой |
ременности: тяжелая |
состояния, анте- |
(40-50%) |
деятельности (25- |
преэклампсия/эклампсия, |
натальная гибель |
|
40%) |
HELLP-синдром, внутри- |
плода |
|
|
печеночный холестаз бе- |
|
|
|
ременных и др. |
|
2.Преждевременные роды можно классифицировать в соответствии с гестационным возрастом новорожденных:
 ранее 28 недель (27 нед. 6 дней включительно) - рождается около 5% недоношенных детей (глубокая недоношенность), вес детей до 1000 г – экстремально низкая масса тела, выраженная незрелость легких (хотя в ряде случаев профилактика РДС эффективна). Прогноз крайне неблагоприятный. Показатели перинатальной заболеваемости и смертности крайне высокие.
ранее 28 недель (27 нед. 6 дней включительно) - рождается около 5% недоношенных детей (глубокая недоношенность), вес детей до 1000 г – экстремально низкая масса тела, выраженная незрелость легких (хотя в ряде случаев профилактика РДС эффективна). Прогноз крайне неблагоприятный. Показатели перинатальной заболеваемости и смертности крайне высокие.
 28—31 нед. (28/0 – 30/6) - около 15% (тяжелая недоношенность), вес детей до 1500 г – очень низкая масса тела, легкие плода незрелые, с помощью кортикостероидов удается добиться ускорения созревания легких. Исход родов для плода более благоприятный.
28—31 нед. (28/0 – 30/6) - около 15% (тяжелая недоношенность), вес детей до 1500 г – очень низкая масса тела, легкие плода незрелые, с помощью кортикостероидов удается добиться ускорения созревания легких. Исход родов для плода более благоприятный.
 32 – 33 нед. (32/0-33/6) - около 20% (недоношенность средней степени)
32 – 33 нед. (32/0-33/6) - около 20% (недоношенность средней степени)
 34 – 37 (34/0-36/6) - 70% (близко к сроку). Легкие плода практически зрелые и не требуют введения средств для стимуляции созревания сурфактанта. Инфекционная заболеваемость новорожденных, родившихся на
34 – 37 (34/0-36/6) - 70% (близко к сроку). Легкие плода практически зрелые и не требуют введения средств для стимуляции созревания сурфактанта. Инфекционная заболеваемость новорожденных, родившихся на
сроке 34—37 недель, значительно ниже по сравнению с более ранними сроками. Пролонгирование беременности при этом сроке не оказывает существенного влияния на показатели перинатальной смертности.
N.B. На момент создания протокола (2010 г.) спонтанное прерывание беременности при гестационном сроке от 22 до 27недель 6 дней в Российской Федерации относится к поздним выкидышам. Вместе с тем, согласно приказам
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
5 |

Преждевременные роды. Клинический протокол. 2010[
Минздрасоцразвития РФ, медицинская помощь в этих случаях (в том числе реанимационная неонатальная) должна оказываться в полном объеме в условиях акушерского стационара. При этом, если новорожденный прожил до смерти в течение более 168 часов (7 суток), то эту смертность относят к числу неонатальных потерь.
Этиология. Факторы риска
Факторы риска делятся на анамнестические (относящиеся к прошлым беременностям) и сопутствующие данной беременности. Из-за большого количества факторов распределение по группам риска (прогнозирование) по ПР затруднено.
Анамнестические:
 1 и ПР в анамнезе8 (увеличение риска в 2.5 раза) 9
1 и ПР в анамнезе8 (увеличение риска в 2.5 раза) 9
2 и более выскабливаний полости матки (в том числе во время искусственных абортов)10  Конизация/ампутация шейки матки11
Конизация/ампутация шейки матки11
Относящиеся к данной беременности:
Курение12 Низкий социально-экономический уровень жизни
Низкий индекс массы тела (ИМТ) - недоедание13 14 15 Ожирение16
Стрессовая ситуация на работе и/или в семье17, хронический стресс, депрессия 18 19 20
Возраст 18 или 35 лет21 Интервал между беременностями менее 6 мес.22 Многоплодная беременность Многоводие или маловодие Индуцированная беременность
Тяжелая экстрагенитальная патология - декомпенсация Инфекция мочевыводящих путей (в т.ч. бессимптомная бактериурия) Пародонтит 23 Цервико-вагинальная инфекция24
Маточные кровотечения в 1 и 2-м триместрах беременности25 Предлежание плаценты ПОНРП
Хирургические вмешательства (операции на органах брюшной полости) Травмы Мужской пол плода26
Предраковые состояния шейки матки27
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
6 |

Преждевременные роды. Клинический протокол. 2010[
Патогенез
Патогенез преждевременных родов до конца не изучен, однако известно, что они наступают вследствие патологических процессов, либо идиопатической ранней активации родовой деятельности. Для объяснения механизма начала родов предложены следующие теории:
1.падения уровня прогестерона-окситоциновой стимуляции
2.децидуальной активации28
Лучше всего изучена теория падения уровня прогестерона, согласно которой, с приближением родов повышается чувствительность надпочечников плода к адренокортикотропному гормону (АКТГ), и в результате усиливается секреция кортизола. Кортизол плода повышает активность плацентарной 17-гидроксилазы, что приводит к снижению скорости синтеза прогестерона и усиленной выработке эстрогенов. Изменение соотношения эстрогенов и прогестерона стимулирует синтез простагландинов, запуская каскад событий, приводящих в итоге к началу родов.
Внастоящее время преждевременные роды принято рассматривать как синдром, в реализации которого участвуют такие механизмы, как инфекция или воспаление, снижение маточного и плацентарного кровотока или плацентарные
кровоизлияния, перерастяжение матки, стресс и различные процессы, опосредованные иммунной системой29
Вбольшинстве случаев точно установить механизм не удается. Принято считать, что только взаимодействие множественных факторов риска способно индуцировать переход матки из состояния покоя к началу сократительной деятельности.
Профилактика
1.Первичная профилактика
 Эффективно
Эффективно
o Ограничение повторных внутриматочных манипуляций (таких, как ди-
агностическое выскабливание матки или кюретаж полости матки во время медицинского аборта)30 31 (С-4).
o Информирование общественности о повышенном риске преждевре-
менного рождения детей, зачатых с помощью вспомогательных репродуктивных технологий32 Принятие рекомендации по ограничению
количества пересаживаемых эмбрионов в зависимости от возраста и прогноза пациентки33 (B-3a).
 Неэффективно:
Неэффективно:
o Прием поливитаминов до зачатия и на протяжении первых двух месяцев беременности34 (A-1b).
2.Вторичная профилактика
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
7 |

Преждевременные роды. Клинический протокол. 2010[
 Эффективно:
Эффективно:
o Внедрение антиникотиновых программ среди беременных35(A-1a).
 Неэффективно:
Неэффективно:
oНазначение белково-энергетических пищевых добавок в период беременности36 (A-1a).
o Дополнительный прием кальция во время беременности37 (A-1a).
o Дополнительный прием антиоксидантов - витаминов C и E38 (A-1a). o Постельный режим (Bed-rest)39 (A-1b).
oГидратация (усиленный питьевой режим, инфузионная терапия),
используемых в целях нормализации фето-плацентарного кровотока для предотвращения преждевременных родов40 (A-1a).
На сегодняшний день спорно:
o Лечение заболеваний пародонта во время беременности41 42 o Использование цервикального пессария 43
Отдельные методы профилактики в группе беременных высокого риска ПР
Швы на шейку матки
 Неэффективно наложение швов всем беременным при короткой шейке матки кроме женщин из группы высокого риска по ПР44 45 (A-1b).
Неэффективно наложение швов всем беременным при короткой шейке матки кроме женщин из группы высокого риска по ПР44 45 (A-1b).  Однако, при длине шейки матки 15 мм и менее при дополнительном интравагинальном введении прогестерона частота преждевременных родов уменьшается46 (A-1b).
Однако, при длине шейки матки 15 мм и менее при дополнительном интравагинальном введении прогестерона частота преждевременных родов уменьшается46 (A-1b).
N.B. При беременности двойней наложение швов на укороченную шейку матки, наоборот, повышало риск преждевременных родов47 (B-3a).
Вместе с тем в ФГУ НЦ АГиП им В.И.Кулакова имеется положительный опыт использования профилактических П-образных и циркулярных швов, которые способствуют пролонгированию беременности до рождения жизнеспособных детей (≥33-34 нед. беременности), при двойнях, тройнях и даже четверне.48
Прогестерон
Эффективно:
oНазначение в группе высокого риска (прежде всего среди женщин, имеющих ПР в анамнезе) снижает риск повторных ПР на 35 % 49 50
(A-1a).
o Возможные схемы профилактики:
o 17-альфа-гидроксипрогестерона капронат (17-ОПК) - еженедельно, начиная с 16-20-й недели беременности в/м по 250 мг до гестационнного срока 36 нед.51 52 53
o Прогестерон в вагинальных суппозиториях по 100 мг ежедневно 54.
 N.B. Следует отметить, что прогестерон и его производные не эффективны при многоплодной беременности55 (A-1b).
N.B. Следует отметить, что прогестерон и его производные не эффективны при многоплодной беременности55 (A-1b).
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
8 |

Преждевременные роды. Клинический протокол. 2010[
Антибактериальная профилактика
Эффективно:
oСкрининг и лечение бессимптомной бактериурии, определяемой как наличие бактерий в посеве в количестве более 105 КОЕ/мл (A-1a).
Выбор препарата зависит от результатов посева (чувствительности к антибиотикам).
Возможная схема лечения: ампициллин 500 мг 4 раза в день per os в течение 3 дней.
oСкрининг и лечение сифилиса56
Возможные схемы лечения:
Первичный, вторичный и ранний латентный
oПенициллин - 2,5 млн ЕД (1,5 г) в/м однократно.
Поздний латентный
oПенициллин - 2,5 млн ЕД (1,5 г) в/м 3 дозы с интервалом в 1
нед.
oСкрининг и лечение гонококковой инфекции в группе высокого риска по гонорее (B-2a)
Возможные схемы лечения:
o Цефтриаксон 125 мг в/м однократно ИЛИ
o Цефиксим 400 мг в/м однократно57.
 Неэффективно:
Неэффективно:
oНазначение антибиотиков при целом плодном пузыре (даже при положительном фибронектиновом тесте)58 (A-1a).
o Рутинный скрининг на патогенную и условно-патогенную флору нижних отделов половых путей у беременных из группы низкого риска по ПР, а также антибактериальная терапия при колонизации59 (A-1a).
 Противоречиво:
Противоречиво:
oСкрининг и лечение бактериального вагиноза у беременных с преждевременными родами в анамнезе60.
oЕсть данные о том, что лечение БВ, проведенное на сроке беременности менее 20 недель, может снизить риск ПР61.
oВозможные схемы лечения:
Метронидазол 500 мг 2 раза в день per os 7 дней ИЛИ
Клиндамицин 300 мг 2 раза в день per os 7 дней.
N.B. В первом триместре стоит воздержаться от лечения, так как данные препараты входят в группу, применение которых противопоказано в 1-м триместре
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
9 |

Преждевременные роды. Клинический протокол. 2010[
o Скрининг и лечение хламидийной инфекции62
oВозможные схемы лечения:
Азитромицин 1 г однократно per os ИЛИ
Эритромицин 500 мг 4 раза в день per os 7 дней
Диагностика преждевременных родов:
Диагностика ПР сопряжена с определенными трудностями, поскольку симптомы, напоминающие начало преждевременных родов, зачастую встречаются при нормальном течении беременности.
Диагноз начала ПР может быть уточнен с помощью трансвагинального УЗИ с измерением длины шейки матки или определения фибронектина плода в шеечновлагалищном секрете63.
Оба метода повышают диагностическую точность и снижают риск ятрогенных осложнений, так как препятствуют гипердиагностике ПР.
NB: В РФ определение фибронектина в шеечно-влагалищном секрете пока еще не является доступным методом. Поэтому в целях определения риска преждевременных родов используются доступные тест-системы Actim-Partus.
Для диагностики преждевременных родов важны два показателя:
Регулярные схватки – не менее 4-х схваток за 20 минут наблюдения Динамические изменения шейки матки, укорочение и сглаживание. Степень раскрытия шейки матки является индикатором для прогнозирования эффективности токолиза. При раскрытии зева > 3 см (признак активной фазы 1-го периода) токолиз скорее всего будет не эффективен. N.B. Изменения шейки матки являются более объективным показателем, чем оценка родовой деятельности. При длине шейки матки более 3 см вероятность начала родов в течение ближайшей недели составляет около 1 %. Такая пациентка не подлежит госпитализации или может быть выписана из стационара64 (B-2a).
Дифференциальный диагноз:
При угрожающих преждевременных родах, основным симптомом которых являются боли внизу живота и в пояснице, дифференциальный диагноз проводится с патологией органов брюшной полости, в первую очередь, с патологией кишечника – спастическим колитом, острым аппендицитом, заболеваниями почек и мочевыводящих путей – пиелонефритом, мочекаменной болезнью, циститом.
При возникновении болей в области матки необходимо исключить некроз узла миомы, несостоятельность рубца на матке, ПОНРП.
ФГУ «НЦ АГиП им. В.И.Кулакова» Минздравсоцразвития РФ / Институт Здоровья Семьи |
10 |
