
II. Анализ соотношения ритма предсердий и желудочков:
оценка связи между зубцами Р и комплексами QRS;
оценка продолжительности интервалов Р– Q.
III. Анализ ритма желудочков:
оценка интервалов R – R;
оценка формы и ширины комплексов QRS, определение Â QRS, времени внутреннего отклонения в отведениях V1 и V6.
Анализ ЭКГ по всем параметрам, указанным в данной схеме, необходим для того, чтобы не упустить из виду каких-либо моментов, важных для определения вида нарушения ритма или проводимости. Завершив анализ по схеме, нужно провести обобщающую оценку полученных данных, что позволит сформулировать заключение о характере аритмии. В этом заключении следует определить нарушение ритма или проводимости, отразить особенности расстройства, которые могут иметь важное значение для диагностики и лечения. Т ак, например, необходимо указать соотношение ритма предсердий и желудочков при атриовентрикулярной блокаде или при трепетании предсердий, конкретизировать локализацию эктопических очагов при экстрасистолии или пароксизмальной тахикардии и т. п.
РАЗДЕЛ № 4 НАРУШЕНИЯ ОБРАЗОВАНИЯ ИМПУЛЬСА
Синусовая тахикардия
 Данная
группа аритмий связана с преимущественным
расстройством функций автоматизма и
возбудимости и включает в себя номо- и
гетеротопные нарушения ритма.
Под
термином «синусовая тахикардия» понимают
учащение синусового ритма выше возрастных
норм. В клинике внутренних болезней
синусовой тахикардией обычно считают
учащение номотопного ритма более 90 в
минуту. Верхняя граница частоты ритма
при синусовой тахикардии очень различна,
но в большинстве случаев число сердечных
сокращений не превышает 160 в минуту,
хотя иногда достигает 180–190, а в отдельных
случаях даже превышает 200 в минуту
[Фогельсон Л. И., 1957; Сумароков А. В.,
Михайлов А. А., 1976; Бутченко Л. А. и др.,
1980].
Диагностика
синусовой тахикардии основана на
выявлении на ЭКГ зубцов Р, имеющих
нормальную форму, и правильного учащенного
ритма (интервалы Р – Р одинаковы). Без
других сопутствующих нарушений ритма
и проводимости интервалы Р – Q в пределах
нормы, а интервалы R – R равны между
собой. Таким образом, ЭКГ при синусовой
тахикардии мало изменена по сравнению
с нормальной, если не считать учащения
ритма. Иногда при выраженной тахикардии
отмечается умеренная восходящая
депрессия сегмента ST, а также наслоение
зубцов Р на зубцы Т предыдущих комплексов,
что может затруднить диагностику.
Для
синусовой тахикардии характерны
постепенное учащение и урежение ритма,
что отличает данное расстройство от
пароксизмальной тахикардии, в том числе
синусово-предсердной, которую невозможно
дифференцировать с синусовой тахикардией
по другим электрокардиографическим
признакам без электрофизиологического
исследования.
Предсердную
пароксизмальную тахикардию отличает
от синусовой, кроме резких колебаний
частоты ритма, еще и измененная форма
зубца Р.
Иногда
возникают затруднения при дифференциальной
диагностике синусовой тахикардии и
трепетания предсердий с соотношением
предсердного и желудочкового ритмов
2:1, так как в том и в другом случае зубцы
Р обычно четко выявляются перед
желудочковыми комплексами. В отличие
от синусовой тахикардии при трепетании
предсердий 2:1, как правило, выявляются
дополнительные зубцы Р, накладывающиеся
на комплекс QRS или сегмент ST. Кроме того,
для трепетания предсердий характерны
внезапные приступы резкого учащения
ритма желудочков вследствие уменьшения
предсердно-желудочковой блокады
(например, возникновение трепетания
1:1), что не свойственно синусовой
тахикардии.
Синусовая
брадикардия
Данная
группа аритмий связана с преимущественным
расстройством функций автоматизма и
возбудимости и включает в себя номо- и
гетеротопные нарушения ритма.
Под
термином «синусовая тахикардия» понимают
учащение синусового ритма выше возрастных
норм. В клинике внутренних болезней
синусовой тахикардией обычно считают
учащение номотопного ритма более 90 в
минуту. Верхняя граница частоты ритма
при синусовой тахикардии очень различна,
но в большинстве случаев число сердечных
сокращений не превышает 160 в минуту,
хотя иногда достигает 180–190, а в отдельных
случаях даже превышает 200 в минуту
[Фогельсон Л. И., 1957; Сумароков А. В.,
Михайлов А. А., 1976; Бутченко Л. А. и др.,
1980].
Диагностика
синусовой тахикардии основана на
выявлении на ЭКГ зубцов Р, имеющих
нормальную форму, и правильного учащенного
ритма (интервалы Р – Р одинаковы). Без
других сопутствующих нарушений ритма
и проводимости интервалы Р – Q в пределах
нормы, а интервалы R – R равны между
собой. Таким образом, ЭКГ при синусовой
тахикардии мало изменена по сравнению
с нормальной, если не считать учащения
ритма. Иногда при выраженной тахикардии
отмечается умеренная восходящая
депрессия сегмента ST, а также наслоение
зубцов Р на зубцы Т предыдущих комплексов,
что может затруднить диагностику.
Для
синусовой тахикардии характерны
постепенное учащение и урежение ритма,
что отличает данное расстройство от
пароксизмальной тахикардии, в том числе
синусово-предсердной, которую невозможно
дифференцировать с синусовой тахикардией
по другим электрокардиографическим
признакам без электрофизиологического
исследования.
Предсердную
пароксизмальную тахикардию отличает
от синусовой, кроме резких колебаний
частоты ритма, еще и измененная форма
зубца Р.
Иногда
возникают затруднения при дифференциальной
диагностике синусовой тахикардии и
трепетания предсердий с соотношением
предсердного и желудочкового ритмов
2:1, так как в том и в другом случае зубцы
Р обычно четко выявляются перед
желудочковыми комплексами. В отличие
от синусовой тахикардии при трепетании
предсердий 2:1, как правило, выявляются
дополнительные зубцы Р, накладывающиеся
на комплекс QRS или сегмент ST. Кроме того,
для трепетания предсердий характерны
внезапные приступы резкого учащения
ритма желудочков вследствие уменьшения
предсердно-желудочковой блокады
(например, возникновение трепетания
1:1), что не свойственно синусовой
тахикардии.
Синусовая
брадикардия
Под синусовой брадикардией понимают урежение синусового ритма меньше 60 в минуту. На ЭКГ при синусовой брадикардии четко выявляются зубцы Р нормальной формы или несколько сглаженные с постоянным интервалом Р– Q. Может наблюдаться некоторое увеличение амплитуды зубцов Т и U. Ритм сердца обычно остается правильным, но нередко данное нарушение сочетается с синусовой аритмией. Частота ритма при синусовой брадикардии редко бывает меньше 40 в минуту. При частоте ритма реже 40 в минуту следует проводить дифференциальную диагностику с синоаурикулярной блокадой 2:1. Диагностировать синоаурикулярную блокаду 2:1 можно тогда, когда удается зарегистрировать учащение ритма ровно в 2 раза.

Синусовую брадикардию следует дифференцировать также с атриовентрикулярной блокадой 2:1, с блокированной предсердной эстрасистолией типа бигеминии и с полной атриовентрикулярной блокадой. Атриовентрикулярную блокаду 2:1 диагностируют, если зубцы Р выявляются не только перед желудочковыми комплексами, но и дополнительно посередине между зубцами Р, предшествующими комплексами QRS. При блокированной предсердной экстрасистолии типа бигеминии тоже выявляются дополнительные зубцы Р, но в отличие от атриовентрикулярной блокады 2:1 они не очередные, а преждевременные. При полной атриовентрикулярной блокаде в отличие от синусовой брадикардии зубцы Р не связаны с желудочковыми комплексами. Синусовая аритмия
Синусовая аритмия связана с неравномерным генерированием импульсов в синусовом узле. Данное нарушение ритма характеризуется неравномерными интервалами Р – Р и R – R. У здоровых людей синусовый ритм обычно слегка нерегулярен. О синусовой аритмии говорят тогда, когда разница продолжительности самого длинного и самого короткого интервалов Р – Р превышает 10% среднего интервала [Орлов В. Н., 1983]. Колебания продолжительности интервалов Р – Р при данном нарушении ритма, как правило, не превышают 0,4 с, хотя в отдельных случаях могут быть более выраженными. При этом зубцы Р имеют обычную и постоянную форму, продолжительность интервалов P–Q стабильна. Наиболее часто наблюдается синусовая аритмия, связанная с дыханием, или дыхательная аритмия: при выдохе ритм урежается, а при вдохе учащается. Однако при задержке дыхания на высоте глубокого вдоха отмечается урежение ритма.

Примером синусовой аритмии, связанной с дыханием, может служить представленная на рисунке ЭКГ здорового мужчины 25 лет. Разница между самым длинным и самым коротким интервалами Р – Р составляет 0,4 с. Синусовую аритмию часто приходится дифференцировать с синусово-предсердной и предсердной экстрасистолией и неполной синоаурикулярной блокадой. В отличие от синусово-предсердной экстрасистолии при синусовой аритмии отсутствует постоянство экстрасистолических и постэкстрасистолических интервалов. Разница продолжительности интервалов Р – Р при экстрасистолии больше, чем при синусовой аритмии. Предсердную экстрасистолию отличают по преждевременным зубцам Р измененной формы и последующим компенсаторным паузам. Синоаурикулярная блокада характеризуется определенной закономерностью изменения интервалов Р – Р, что не характерно для синусовой аритмии. Миграция водителя ритма
Это нарушение ритма характеризуется постепенным перемещением водителя ритма от синусового узла в другие отделы сердца, чаще всего в различные участки предсердий и атриовентрикулярное соединение. Основным признаком миграции источника ритма на ЭКГ является изменяющаяся форма зубцов Р. Характерны также колебания продолжительности интервалов Р – Q и нерезкая аритмия (колебания интервалов Р – Р и R – R).

Пример ЭКГ при миграции водителя ритма приведен на рисунке (ЭКГ практически здорового мужчины 23 лет). Отмечаются синусовая брадикардия, синусовая аритмия, миграция водителя ритма от синусового узла по предсердиям, на что указывает изменчивость формы зубца Р, который периодически становится сглаженным или инвертированным. Миграцию водителя ритма нужно отличать от политопной предсердной экстрасистолии по отсутствию характерных для экстрасистолии преждевременных комплексов с последующими компенсаторными паузами, а также по изменению формы зубцов Р не только в экстрасистолах, но и в комплексах, следующих после пауз. Реже приходится дифференцировать миграцию водителя ритма с преходящей внутрипредсердной блокадой, когда тоже возможно изменение формы зубцов Р. Для предсердной блокады типичны менее выраженная, чем при миграции водителя ритма, изменчивость формы зубцов Р, их расширение и отсутствие нерезкой аритмии, свойственной миграции ритма. Миграция водителя ритма может быть одним из признаков синдрома слабости синусового узла.
Экстрасистолия
Экстрасистолами называют преждевременные возбуждения сердца или его отделов под влиянием патологических импульсов. В американской и английской литературе для обозначения этого нарушения ритма применяют также термины «преждевременные сокращения» (premature beats) и «эктопические сокращения» (ectopic beats). Возникновение экстрасистолии чаще связано с механизмом повторного входа возбуждения, реже с усилением эктопического автоматизма. Клинически и электрокардиографически экстрасистола проявляется преждевременным сокращением с последующей паузой, она называется постэкстрасистолическим интервалом, или компенсаторной паузой. Если сумма экстрасистолического и постэкстрасистолического интервалов равна сумме двух сердечных циклов, то компенсаторная пауза считается полной, если сумма интервалов короче, то пауза считается неполной. Продолжительность компенсаторных пауз зависит от локализации эктопического очага и других причин. В некоторых случаях компенсаторная пауза после экстрасистол отсутствует, и тогда экстрасистолы называются интерполированными. Экстрасистолы могут быть единичными (отдельными) и групповыми (залповыми), т. е. следующими подряд одна за другой. Группу из 5 экстрасистол и более можно обозначить как приступ эктопической тахикардии. Существует также аллоритмическая экстрасистолия, т. е. чередующаяся с очередными комплексами в правильной последовательности. Экстрасистолы, следующие за каждым очередным комплексом, определяются как бигеминия, группы из трех комплексов, разделенные компенсаторными паузами (два очередных комплекса и одна экстрасистола или один очередной комплекс и две экстрасистолы), как тригеминия, группы из четырех комплексов – как квадригеминия и т. д. Правильное чередование очередных комплексов с группами экстрасистол называют групповой аллоритмической экстрасистолией. Экстрасистолия (разделение желудочковых экстрасистол)
Важное значение имеет разделение желудочковых экстрасистол по времени их возникновения. При ранних экстрасистолах экстрасистолический зубец R наслаивается на зубец Т предыдущего очередного желудочкового комплекса (так называемые экстрасистолы типа R на Т). В большинстве случаев экстрасистолические комплексы несколько отстоят от предыдущих зубцов Т, возникая в первой половине диастолы. Такие экстрасистолы называют «средними». Экстрасистолы, возникающие во второй половине диастолы, называют поздними. Они могут располагаться непосредственно перед очередным зубцом Р, иногда наслаиваются на него, а реже регистрируются даже после этого зубца. Ранние экстрасистолы, как правило, неэффективны в гемодинамическом отношении, еще более важно то, что желудочковые экстрасистолы, возникающие в «ранимый период», т. е. накладывающиеся на зубец Т предыдущего очередного комплекса, при определенных условиях могут вызвать фибрилляцию желудочков. Экстрасистолы могут сопровождаться различными изменениями ЭКГ, называемыми постэкстрасистолическими феноменами. К ним относятся удлиненная компенсаторная пауза, превышающая полную (постэкстрасистолическая депрессия ритма), появление ускользающих комплексов и ритмов, атриовентрикулярной блокады различных степеней и нарушений внутрижелудочковой проводимости в одном или нескольких комплексах, изменения сегмента ST, зубца Т и некоторые другие явления. Следует иметь в виду возможность так называемых скрытых, или спрятанных (concealed), экстрасистол, при которых эктопический импульс не достигает сократительного миокарда вследствие его блокады. О существовании скрытых экстрасистол можно судить по косвенным признакам, например по внезапному спорадическому удлинению интервала Р – Р или P–Q на ЭКГ. С большей вероятностью скрытую экстрасистолию диагностируют при экстрасистолической бигеминии. При этом на фоне аллоритмии периодически наблюдаются участки с более редкими экстрасистолами и в межэктопических интервалах число синусовых комплексов всегда четное. По локализации очага, из которого возникают преждевременные импульсы, различают экстрасистолию синусово-предсердную, предсердную, атриовентрикулярную и желудочковую. Синусово-предсердная экстрасистолия
 Данную
аритмию часто называют синусовой
экстрасистолией. В ее основе лежит
механизм повторного входа возбуждения
в области между синусовым узлом и
близлежащим участком предсердия, в
связи с чем эту экстрасистолию лучше
называть синусово-предсердной.
Синусово-предсердная
экстрасистолия характеризуется на ЭКГ
преждевременными зубцами Р такой же
формы, что и остальные зубцы Р синусового
происхождения. За этими преждевременными
зубцами Р следуют комплексы QRS, форма
которых также не изменена.
В
отличие от синусовой аритмии, при
экстрасистолии отмечается постоянство
экстрасистолического (предэктопического)
интервала, или интервала сцепления, т.
е. расстояния от преждевременного зубца
Р до предшествующего ему очередного.
Постэкстрасистолический интервал Р –
Р равен интервалу между очередными
комплексами, т. е. компенсаторная пауза
отсутствует, что отличает эту экстрасистолию
от предсердной.
На
рисунке представлена ЭКГ больной Ч., 57
лет, с диагнозом ишемической болезни
сердца, стенокардии средних напряжений.
На ЭКГ зарегистрирована синусово-предсердная
экстрасистолическая бигеминия, о чем
свидетельствует постоянство формы
зубцов Р, экстрасистолических и
постэкстрасистолических
интервалов.
Предсердная
экстрасистолия
Данную
аритмию часто называют синусовой
экстрасистолией. В ее основе лежит
механизм повторного входа возбуждения
в области между синусовым узлом и
близлежащим участком предсердия, в
связи с чем эту экстрасистолию лучше
называть синусово-предсердной.
Синусово-предсердная
экстрасистолия характеризуется на ЭКГ
преждевременными зубцами Р такой же
формы, что и остальные зубцы Р синусового
происхождения. За этими преждевременными
зубцами Р следуют комплексы QRS, форма
которых также не изменена.
В
отличие от синусовой аритмии, при
экстрасистолии отмечается постоянство
экстрасистолического (предэктопического)
интервала, или интервала сцепления, т.
е. расстояния от преждевременного зубца
Р до предшествующего ему очередного.
Постэкстрасистолический интервал Р –
Р равен интервалу между очередными
комплексами, т. е. компенсаторная пауза
отсутствует, что отличает эту экстрасистолию
от предсердной.
На
рисунке представлена ЭКГ больной Ч., 57
лет, с диагнозом ишемической болезни
сердца, стенокардии средних напряжений.
На ЭКГ зарегистрирована синусово-предсердная
экстрасистолическая бигеминия, о чем
свидетельствует постоянство формы
зубцов Р, экстрасистолических и
постэкстрасистолических
интервалов.
Предсердная
экстрасистолия
Основным электрокардиографическим признаком предсердной экстрасистолии является преждевременный зубец Р, по форме отличающийся от синусового. Форма зубца Р в экстрасистолических комплексах, так же как и при других предсердных аритмиях, отражает локализацию эктопического очага в предсердиях. Так, отрицательные зубцы Р в отведениях I, II, III и в левых грудных характерны для левопредсердных экстрасистол и ритмов. Левопредсердные ритмы диагностируют также при выявлении особой формы зубца Р типа «щит и меч» в отведении V1. При локализации эктопического очага в средних и нижних отделах правого предсердия выявляется отрицательный зубец Р в отведениях II, III, aVF, но в отличие от лево-предсердных ритмов он положительный в отведении I. В грудных отведениях зубцы Р могут быть как положительными, так и отрицательными. Точное определение локализации эктопического очага в предсердиях не имеет существенного практического значения. Применявшиеся ранее термины «сокращения и ритм коронарного синуса» и «коронарного узла» неадекватны и по предложению Комитета экспертов ВОЗ упразднены. Форма экстрасистолического желудочкового комплекса в большинстве случаев не изменена. Компенсаторная пауза после предсердных экстрасистол, как правило, неполная.

На рисункепредставлена ЭКГ больной 52 лет с диагнозом - постмиокардитический кардиосклероз. У больной была предсердная экстрасистолия типа бигеминии. Форма зубцов Р в экстрасистолах, инвертированная в отведениях II, III aVF, V1 – V6, указывает на то, что экстрасистолы исходят из правого предсердия. Предсердная экстрасистолия (аберрантные формы)
В некоторых случаях при предсердной экстрасистолии наблюдаются так называемые аберрантные (т. е. измененной формы) преждевременные комплексы, напоминающие по виду желудочковые экстрасистолы. Это явление объясняется функциональным нарушением внутрижелудочковой проводимости. Аберрантные комплексы чаще изменены по типу блокады правой ножки пучка Гиса, значительно реже – по типу блокады левой ножки.

На рисунке приведена ЭКГ больного 54 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический и постинфарктный кардиосклероз, где зарегистрированы аберрантные предсердные экстрасистолы измененные по типу полной (второй комплекс) и неполной (предпоследний комплекс) блокады правой ножки. В экстрасистолическом комплексе интервал P-Q может быть несколько укороченным (так как импульс проходит меньший путь), нормальным или увеличенным вследствие замедления проводимости. Иногда преждевременно возникший импульс не возбуждает желудочков, поскольку не достигает их из-за атриовентрикулярной блокады или застает их в рефрактерной фазе. В таких случаях говорят о блокированных предсердных экстрасистолах. На ЭКГ при этом выявляется преждевременный зубец Р, а после него нет желудочкового комплекса.
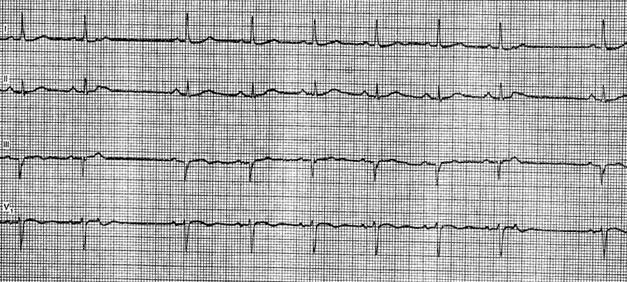
Блокированные предсердные экстрасистолы можно видеть на рисунке где показана ЭКГ больной 64 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический и постинфарктный кардиосклероз. На ЭКГ после второго цикла можно видеть преждевременный зубец Р, не сопровождающийся желудочковым комплексом, с последующей неполной компенсаторной паузой (блокированная предсердная экстрасистола). Аналогичная экстрасистола видна после 8-го (предпоследнего) желудочкового комплекса. Блокированную предсердную экстрасистолию типа бигеминии иногда приходится дифференцировать с синусовой брадикардией, с синоаурикулярной и атриовентрикулярной блокадой 2:1. Для дифференциальной диагностики во всех случаях решающее значение имеет выявление внеочередных зубцов Р. Предсердная экстрасистолия (атриовентрикулярная блокада)
Иногда после блокированной предсердной экстрасистолы наблюдается атриовентрикулярная блокада различных степеней в одном или нескольких последующих циклах вследствие того, что преждевременный импульс, проникнув в атриовентрикулярное соединение, привел его в состояние рефрактерности. Такое явление представляет собой вариант так называемого скрытого проведения. Политопные предсердные экстрасистолы распознаются на основании различной формы преждевременных зубцов Р и неодинаковых интервалов сцепления. Политопные и групповые предсердные экстрасистолы наряду с миграцией источника ритма могут создавать так называемый хаотический предсердный ритм.
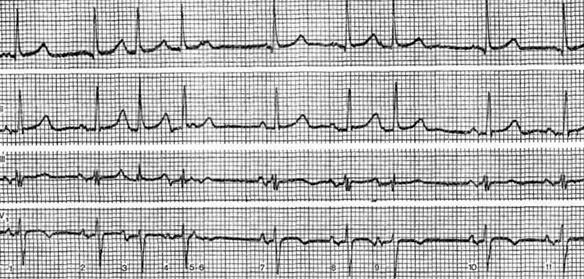
Рисунок демонстрирует ЭКГ больной 84 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения и покоя, атеросклеротический кардиосклероз, недостаточность кровообращения II степени. Неодинаковая форма зубца Р и различные интервалы Р – Q в очередных комплексах (в 1-м, 2-м, 7-м, 10-м и 11-м) указывают на миграцию водителя ритма по предсердиям, 3-й и 4-й зубцы Р преждевременные, по форме отличаются от предшествующих зубцов Р и друг от друга, сопровождаются мало измененными желудочковыми комплексами. Очевидно, это групповые политопные предсердные экстрасистолы, 5-й и 6-й зубцы Р находятся на близком расстоянии друг от друга и не сопровождаются желудочковыми комплексами. Они представляют собой группу из двух блокированных предсердных экстрасистол. Затем после паузы следует зубец Р, форма которого отличается от предыдущих. За этим комплексом опять следует группа из двух политопных предсердных экстрасистол. Все это позволяет определить данную аритмию как хаотический предсердный ритм вследствие миграции водителя ритма по предсердиям, групповой и политопной предсердной экстрасистолии. Расширение очередных зубцов Р, их двухфазная структура в отведениях II, III и V1 свидетельствуют о гипертрофии предсердий. Расщепление комплекса QRS в отведении III указывает на нарушение внутрижелудочковой проводимости. Предсердные экстрасистолы у больных могут указывать на изменения миокарда предсердий. Частые, особенно групповые, предсердные экстрасистолы можно считать предвестниками предсердной тахикардии, трепетания и фибрилляции предсердий. Атриовентрикулярная экстрасистолия
Данное нарушение ритма известно в литературе под названием «узловая экстрасистолия». Физиологически более обосновано понятие «экстрасистолия из атриовентрикулярного соединения» или, проще, «атриовентрикулярная экстрасистолия». С давних пор»узловые» сокращения и ритмы подразделяли на верхние, средние и нижние в зависимости от положения зубца Р на ЭКГ. Однако, как отмечено многими авторами [Сумароков А. В., Михайлов А. А., 1976; Katz L. N., Pick A, 1956], позиция зубца Р по отношению к желудочковому комплексу зависит не только от локализации источника возбуждения, но и от скорости проведения импульса от атриовентрикулярного узла к желудочкам и предсердиям. В связи с этим указанное разделение атриовентрикулярных ритмов нельзя признать правомочным. Экстрасистолы с зубцами Р, предшествующими комплексам QRS, отрицательными в отведениях II, III, aVF, которые раньше называли верхнеузловыми, могут исходить не только из атриовентрикулярного соединения, но и из нижних отделов предсердий. Для данной разновидности атриовентрикулярных экстрасистол более характерно укорочение интервала P-Q, но по поверхностной ЭКГ не всегда удается точно определить локализацию эктопического очага в таких случаях. Если в экстрасистолических комплексах зубцы Р не выявляются, то говорят об атриовентрикулярной экстрасистолии с одновременным возбуждением предсердий и желудочков (возбуждение предсердий может вообще отсутствовать вследствие ретроградной блокады импульса). Если зубцы Р выявляются после зубцов R экстрасистолы и имеют инвертированную форму в отведениях II, III и aVF, то говорят об атриовентрикулярных экстрасистолах с последующим возбуждением предсердий. Проведение экстрасистолического импульса может быть полностью блокировано в антеградном направлении, и тогда на ЭКГ зарегистрируется только преждевременный зубец Р указанной выше формы, т. е. возникнет картина блокированной предсердной экстрасистолы. Различать эти виды экстрасистол можно только с помощью электрограммы пучка Гиса. Возможна полная блокада экстрасистолического атриовентрикулярного импульса как в антеградном, так и ретроградном направлении, что носит название скрытой, или «спрятанной», экстрасистолии. Эта аритмия может проявляться на ЭКГ в виде спорадической ложной атриовентрикулярной блокады I или II степени типа Мобитца-II вследствие того, что такая экстрасистола нарушает проведение следующего очередного импульса через атриовентрикулярный узел. Желудочковый комплекс при атриовентрикулярной экстрасистолии чаще бывает неизмененным, но может деформироваться вследствие аберрантного внутрижелудочкового проведения. Такие экстрасистолы отличаются от желудочковых по тем же признакам, что и аберрантные предсердные экстрасистолы. Если аберрантные комплексы имеют форму полной блокады одной из ножек, то отличить их от желудочковых экстрасистол можно только с помощью электрограммы пучка Гиса. Компенсаторная пауза после атриовентрикулярных экстрасистол бывает как полной, так и неполной. Продолжительность компенсаторной паузы не позволяет отличить атриовентрикулярные экстрасистолы от предсердных или желудочковых. Бывают вставочные атриовентрикулярные экстрасистолы. Атриовентрикулярная экстрасистолия (стволовые экстрасистолы)
Разновидностью атриовентрикулярной экстрасистолии являются так называемые стволовые экстрасистолы, исходящие из ствола пучка Гиса. Желудочковый комплекс таких экстрасистол, как правило, имеет аберрантную форму, нередко возникает ретроградная блокада импульса, что проявляется отсутствием преждевременного зубца Р после внеочередного комплекса QRS. Однако указанные признаки бывают и при экстрасистолии из атриовентрикулярного соединения, поэтому при обычном электрокардиографическом исследовании нет достаточно определенных критериев для диагностики стволовых экстрасистол. Их можно точно распознать только при помощи электрограммы пучка Гиса. Таким образом, на основании поверхностной ЭКГ атриовентрикулярную экстрасистолию можно определенно диагностировать тогда, когда имеются внеочередные желудочковые комплексы нормальной формы или слегка измененные по сравнению с очередными без предшествующего преждевременного зубца Р.

На рисунке приведена ЭКГ больного 69 лет с диагнозом: ишемическая болезнь сердца, трансмуральный переднеперегородочный инфаркт миокарда. Синусовый ритм, замедление предсердной проводимости (Р = 0,12 с), политопные экстрасистолы типа бигеминии. После первого синусового комплекса возникла атриовентрикулярная экстрасистола с ретроградным зубцом Р после комплекса QRS. После второго синусового комплекса отмечается предсердная экстрасистола, что видно по изменению зубца Т синусового комплекса вследствие наложения на него преждевременного зубца Р. Комплекс QRS этой экстрасистолы имеет такую же форму, как и у предшествовавшей атриовентрикулярной экстрасистолы. За 3-м и 4-м синусовыми комплексами следуют предсердные экстрасистолы, форма которых отличается от предыдущих очередных и преждевременных комплексов вследствие изменения внутрижелудочковой проводимости. После следующего синусового цикла снова возникла атриовентрикулярная экстрасистола с ретроградным зубцом Р после комплекса QRS. Компенсаторные паузы после атриовентрикулярных экстрасистол длиннее, чем паузы после предсердных внеочередных комплексов. Атриовентрикулярные внеочередные сокращения являются наиболее редкой разновидностью экстрасистолии. Если на ЭКГ зарегистрированы экстрасистолы с нормальными или слегка аберрантными желудочковыми комплексами и нет возможности с определенностью судить о наличии и месте расположения зубца Р, то говорят о суправентрикулярной (наджелудочковой) экстрасистолии. Этот термин объединяет синусово-предсердную, предсердную и атриовентрикулярную экстрасистолию. Суправентрикулярными следует называть и экстрасистолы, имеющие перед комплексом QRS внеочередной зубец Р, инвертированный в отведениях II, III и aVF, с укороченным интервалом P-Q, так как такие внеочередные комплексы могут быть как нижнепредсердного, так и узлового происхождения. Без регистрации потенциалов пучка Гиса точная диагностика невозможна. Желудочковая экстрасистолия
Эктопический очаг может располагаться в различных отделах проводящей системы желудочков. Если он расположен в проксимальных отделах этой системы, то существенного расширения экстрасистолического комплекса QRS не будет. Такие желудочковые экстрасистолы называют «узкими», или перегородочными. Без регистрации потенциалов пучка Гиса их очень трудно отличить от аберрантных суправентрикулярных эктопических комплексов. В практической электрокардиографии желудочковой называют экстрасистолию, при которой эктопический очаг локализуется париетально, в разветвлениях пучка Гиса. Комплекс QRS такой экстрасистолы обычно расширен более 0,12 с, укороченный сегмент ST и зубец Т располагаются дискордантно по отношению к главному зубцу комплекса QRS. Перед экстрасистолическим желудочковым комплексом нет преждевременного зубца Р, хотя поздним желудочковым экстрасистолам иногда может предшествовать очередной предсердный зубец. Компенсаторные паузы после желудочковых экстрасистол, как правило, полные, но если эктопический импульс провелся ретроградно на предсердия (тогда за эктопическим комплексом QRS выявляется «ретроградный» зубец Р), то компенсаторная пауза может быть неполной. Нередко встречаются интерполированные желудочковые экстрасистолы. Локализацию эктопического очага определяют на основании формы желудочкового комплекса в различных отведениях ЭКГ, причем главную роль играют грудные отведения. В правожелудочковых экстрасистолических комплексах выявляется расширение зубца R с увеличением времени внутреннего отклонения в отведениях V5 и V6. При этом в отведениях V1 и V2 регистрируется комплекс типа rS или QS, время внутреннего отклонения там не увеличено. Такая форма желудочкового комплекса напоминает картину блокады левой ножки. Форма желудочкового комплекса в отведениях от конечностей при этом не имеет существенного значения, так как зависит не только от локализации эктопического очага, но и от положения электрической оси сердца, внутрижелудочковой проводимости и других факторов.

На рисунке представлена ЭКГ больной 34 лет с диагнозом: системная красная волчанка, желудочковая экстрасистолия. На ЭКГ можно видеть желудочковые экстрасистолы. Форма комплекса QRS в грудных отведениях позволяет определить их правожелудочковое происхождение, несмотря на резкую экстрасистолическую правограмму в отведениях от конечностей, которая считается более характерной для левожелудочковых экстрасистол. Желудочковая экстрасистолия (базальные и апикальные желудочковые экстрасистолы)
Левожелудочковые экстрасистолы в типичных случаях имеют форму желудочкового комплекса, напоминающую картину полной блокады правой ножки. Экстрасистолы, исходящие из передних отделов левого желудочка, имеют на ЭКГ форму, типичную для блокады правом ножки и левой задней ветви, а если они исходят из заднелевых отделов, то возникает картина, свойственная блокаде правой ножки и левой передней ветви.

На рисунке приведена ЭКГ больного 66 лет с диагнозом: ишемическая болезнь сердца, заднедиафрагмальный инфаркт миокарда, атеросклеротический и постинфарктный кардиосклероз. На фоне синусового ритма с замедлением атриовентрикулярной проводимости (Р–Q – 0,2 с) зарегистрированы поздние экстрасистолы, возникающие после очередного зубца Р (2-й и 5-й желудочковые комплексы). Они исходят из задних отделов левого желудочка, так как имеют форму блокады правой ножки с отклонением A QRS влево. Третий желудочковый комплекс (следующий после левожелудочковой экстрасистолы) также эктопический. Он представляет собой правожелудочковую экстрасистолу, что видно по отведению V1. В сегменте ST этого комплекса виден очередной зубец Р. Экстрасистолы сопровождаются полными компенсаторными паузами. Таким образом, на данной ЭКГ зарегистрированы политопные лево- и правожелудочковые групповые и единичные поздние экстрасистолы.

Выделяют также базальные и апикальные желудочковые экстрасистолы. При базальных экстрасистолах, исходящих из основания сердца, расширенные, направленные кверху комплексы QRS отмечаются как в правых, так и в левых грудных отведениях ЭКГ. Восходящее колено зубца R при этом напоминает ∆ -волну, что придает экстрасистолическим комплексам сходство с феноменом WPW типа А. Апикальные (верхушечные) экстрасистолические комплексы характеризуются преобладающими зубцами S в правых и левых грудных отведениях.
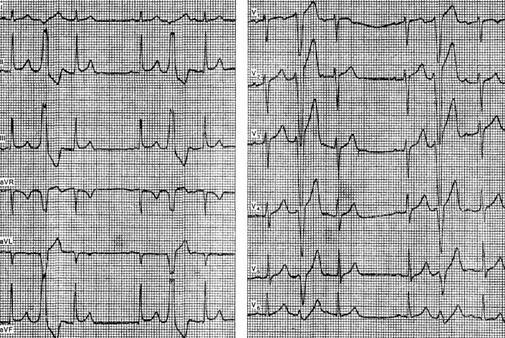
На рисунке приведена ЭКГ больного 52 лет с диагнозом: хронический обструктивный бронхит. На ЭКГ зарегистрированы апикальные желудочковые интерполированные экстрасистолы типа тригеминии. В постэкстрасистолических комплексах отмечается удлинение интервала Р–Q. Желудочковые экстрасистолы, возникающие в различных эктопических очагах (т. е. политопные), имеют в одном и том же отведении ЭКГ различную форму. Еще более верным признаком политопной экстрасистолии является неодинаковый интервал сцепления. Эктопические комплексы, имеющие различные экстрасистолические интервалы, можно расценить как политопные, даже если они имеют сходную форму. Наоборот, экстрасистолы, имеющие различную форму желудочковых комплексов, но одинаковый интервал сцепления, могут исходить из одного и того же очага. Такие экстрасистолы называют полиморфными. Особыми разновидностями экстрасистолии являются реципрокные комплексы и парасистолические экстрасистолы. Пароксизмальная тахикардия
Пароксизмальной тахикардией называют приступы резкого учащения сердечного ритма. Пароксизмальную тахикардию определяют по 3 признакам:
высокая частота ритма (обычно 160–250 в минуту);
правильный ритм;
гетеротопность.
Эти признаки неабсолютные. Так, иногда при пароксизмальной тахикардии частота ритма бывает относительно небольшой, например 131–150 в минуту. Урежение сердечных сокращений при сохранении эктопического ритма нередко наблюдается при применении различных антиаритмических средств для купирования приступов. В некоторых случаях пароксизмальной тахикардии ритм сердечной деятельности может быть слегка неправильным, постепенно ускоряющимся или замедляющимся. Нарушение ритмичности возможно и при отдельных комплексах синусового происхождения во время приступа пароксизмальной тахикардии. Наконец, выделение синусово-предсердной пароксизмальной тахикардии делает условной гетеротопность этой аритмии. Атака пароксизмальной тахикардии внезапно начинается и резко оканчивается. Само название данного вида нарушения ритма подразумевает острые приступы, которые и наблюдаются в большинстве случаев. Однако у некоторых больных тахикардия затягивается и может продолжаться по нескольку недель, месяцев и даже лет. В таких случаях предлагают использовать термин «постоянно-возвратная тахикардия» [Кушаковский М. С, Журавлева Н. Б., 1981]. Приступы могут быть и очень короткими. Как сказано выше, к пароксизмальной тахикардии можно отнести групповую экстрасистолию с 5 и более экстрасистолами, следующими подряд с достаточной частотой. Механизмы развития пароксизмальной тахикардии связаны либо с активацией эктопического очага возбуждения, либо с круговым движением импульса (механизм re-entry). В большинстве случаев приступы тахикардии возникают по механизму повторного входа Возбуждения. Так же как экстрасистолию, пароксизмальную тахикардию подразделяют на суправентрикулярную и желудочковую. Суправентрикулярная пароксизмальная тахикардия
Суправентрикулярная, или наджелудочковая, пароксизмальная тахикардия включает в себя несколько видов тахикардии, при которых водитель ритма локализуется выше разветвления пучка Гиса. Точная дифференциальная диагностика разновидностей наджелудочковой тахикардии не всегда возможна без специальных электрофизиологических исследований. При суправентрикулярной тахикардии в большинстве случаев нет деформации желудочковых комплексов.

На рисунке приведена ЭКГ больного 65 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На данной ЭКГ зарегистрирован приступ пароксизмальной наджелудочковой тахикардии 210 в минуту. Зубец Р при этом четко не выявляется, хотя можно предполагать, что он накладывается на сегмент ST (отведение II) или на зубец Т (отведение V1). Во время внутривенного струйного введения 50 мг аймалина у больного восстановился синусовый ритм. Обращает на себя внимание изменение формы зубца Т в последнем цикле пароксизма. Уплощение этого зубца по сравнению с предыдущими зубцами Т указывает на наслоение на них зубцов Р. Однако выявление предсердных зубцов все же не позволяет уточнить характер суправентрикулярной тахикардии, так как они могут быть связаны либо с последующими комплексами QRS (предсердная тахикардия), либо с предыдущими (атриовентрикулярная тахикардия), или как с последующими, так и с предыдущими комплексами QRS (реципрокная тахикардия). Суправентрикулярная пароксизмальная тахикардия (дифференциация)
 В
некоторых случаях при суправентрикулярной
пароксизмальной тахикардии, так же как
при наджелудочковой экстрасистолии,
форма желудочковых комплексов аберрантная,
и тогда отличие данного нарушения от
желудочковой пароксизмальной тахикардии
может представлять значительные
трудности.
Известны косвенные
электрокардиографические признаки,
отличающие суправентрикулярную
тахикардию с аберрантными комплексами
QRS от желудочковой тахикардии. Так,
считается, что ширина аберрантных
комплексов QRS при суправентрикулярной
тахикардии обычно не превышает 0,12 с, а
при желудочковой тахикардии она, как
правило, больше.
Аберрантные
желудочковые комплексы в большинстве
случаев имеют форму, характерную для
блокады правой ножки пучка Гиса. Эти
признаки, несомненно, весьма относительны.
Отличить указанные виды пароксизмальной
тахикардии помогает отношение зубца Р
к желудочковому комплексу ЭКГ. При
суправентрикулярной тахикардии зубцы
Р почти всегда связаны с желудочковыми
комплексами, а при желудочковой тахикардии
эта связь в большинстве случаев
отсутствует.
Как упоминалось
выше, зубцы Р наиболее четко выявляются
в пищеводном или предсердном отведениях
ЭКГ, которые, как правило, позволяют
поставить правильный диагноз в
сомнительных случаях.
На
рисунке показана ЭКГ больного 69 лет с
диагнозом: ишемическая болезнь сердца,
атеросклеротический кардиосклероз,
пароксизмальная тахикардия. На данной
ЭКГ зарегистрирован приступ тахикардии
с частотой 230 в минуту. Комплексы QRS
расширены и деформированы по типу
блокады правой ножки пучка Гиса. Нив
одном из обычных поверхностных отведении
зубец Р не выявляется. В предсердном
отведении, которое обозначено на рисунке
буквами ВПЭ, четко видны зубцы Р, связанные
с желудочковыми комплексами, что
указывает на весьма вероятное
суправентрикулярное происхождение
тахикардии.
Особой
разновидностью пароксизмальной
тахикардии является так называемая
двунаправленная тахикардия с чередованием
желудочковых комплексов с различным
направлением главных зубцов. При
суправентрикулярной двунаправленной
тахикардии это явление связано с
перемежающимися нарушениями
внутрижелудочковой проходимости.
Двунаправленная тахикардия может иметь
и желудочковое происхождение, о чем
сказано ниже.
Пароксизмальная
наджелудочковая тахикардия имеет
несколько разновидностей, иногда их
можно распознать по обычной ЭКГ. В
частности, выделяют синусово-предсердную,
предсердную и атриовентрикулярную
тахикардию.
Синусово-предсердная
тахикардия
В
некоторых случаях при суправентрикулярной
пароксизмальной тахикардии, так же как
при наджелудочковой экстрасистолии,
форма желудочковых комплексов аберрантная,
и тогда отличие данного нарушения от
желудочковой пароксизмальной тахикардии
может представлять значительные
трудности.
Известны косвенные
электрокардиографические признаки,
отличающие суправентрикулярную
тахикардию с аберрантными комплексами
QRS от желудочковой тахикардии. Так,
считается, что ширина аберрантных
комплексов QRS при суправентрикулярной
тахикардии обычно не превышает 0,12 с, а
при желудочковой тахикардии она, как
правило, больше.
Аберрантные
желудочковые комплексы в большинстве
случаев имеют форму, характерную для
блокады правой ножки пучка Гиса. Эти
признаки, несомненно, весьма относительны.
Отличить указанные виды пароксизмальной
тахикардии помогает отношение зубца Р
к желудочковому комплексу ЭКГ. При
суправентрикулярной тахикардии зубцы
Р почти всегда связаны с желудочковыми
комплексами, а при желудочковой тахикардии
эта связь в большинстве случаев
отсутствует.
Как упоминалось
выше, зубцы Р наиболее четко выявляются
в пищеводном или предсердном отведениях
ЭКГ, которые, как правило, позволяют
поставить правильный диагноз в
сомнительных случаях.
На
рисунке показана ЭКГ больного 69 лет с
диагнозом: ишемическая болезнь сердца,
атеросклеротический кардиосклероз,
пароксизмальная тахикардия. На данной
ЭКГ зарегистрирован приступ тахикардии
с частотой 230 в минуту. Комплексы QRS
расширены и деформированы по типу
блокады правой ножки пучка Гиса. Нив
одном из обычных поверхностных отведении
зубец Р не выявляется. В предсердном
отведении, которое обозначено на рисунке
буквами ВПЭ, четко видны зубцы Р, связанные
с желудочковыми комплексами, что
указывает на весьма вероятное
суправентрикулярное происхождение
тахикардии.
Особой
разновидностью пароксизмальной
тахикардии является так называемая
двунаправленная тахикардия с чередованием
желудочковых комплексов с различным
направлением главных зубцов. При
суправентрикулярной двунаправленной
тахикардии это явление связано с
перемежающимися нарушениями
внутрижелудочковой проходимости.
Двунаправленная тахикардия может иметь
и желудочковое происхождение, о чем
сказано ниже.
Пароксизмальная
наджелудочковая тахикардия имеет
несколько разновидностей, иногда их
можно распознать по обычной ЭКГ. В
частности, выделяют синусово-предсердную,
предсердную и атриовентрикулярную
тахикардию.
Синусово-предсердная
тахикардия
В основе этого нарушения ритма лежит механизм циркуляции волны возбуждения между синусовым узлом и предсердием. Как и всем другим видам пароксизмальной тахикардии, данной аритмии свойственно внезапное начало и окончание приступов, что отличает ее от описанной выше синусовой тахикардии желудочковыми комплексами. В предсердном отведении (ВПЭ) видны зубцы Р, связанные с комплексами QRS. Частота ритма во время пароксизма может колебаться от 130 до 220 в минуту, но в большинстве случаев бывает небольшой [Fauchier J. P. et al., 1980]. Форма зубцов Р на ЭКГ такая же, как при нормальном синусовом ритме. Иногда во время приступа наблюдается атриовентрикулярная блокада I или II степени. В отличие от синусовой тахикардии данную аритмию можно купировать с помощью синокаротидной пробы. Предсердная пароксизмальная тахикардия. Диагностическим признаком предсердной тахикардии является наличие на ЭКГ во время приступа зубцов Р, связанных с последующими желудочковыми комплексами и имеющих измененную форму по сравнению с синусовыми. Интервал Р – Q может быть либо укороченным, либо удлиненным в зависимости от локализации эктопического очага и атриовентрикулярной проводимости. Это нарушение ритма нередко приходится дифференцировать с синусовой и синусово-предсердной тахикардией, а также с трепетанием предсердий правильной формы 2:1 и 1:1. Об отличии предсердной пароксизмальной тахикардии от синусовой и синусово-предсердной сказано выше. При трепетании предсердий частота предсердного ритма, как правило, превышает 250 в минуту. Столь частый ритм мало характерен для предсердной тахикардии, хотя иногда возможен, особенно у детей. Предсердная пароксизмальная тахикардия с неполной атриовентрикулярной блокадой
Особую разновидность данной аритмии представляет предсердная пароксизмальная тахикардия с неполной атриовентрикулярной блокадой, или изолированная предсердная тахикардия, которой свойственно выпадение части желудочковых комплексов на ЭКГ. Чаще наблюдается предсердная тахикардия с блокадой 2:1, реже – с более высокими степенями блокады.

На рисунке приведена ЭКГ больного 70 лет с диагнозом: ишемическая болезнь сердца, обширный переднеперегородочный и задний инфаркт миокарда, гипертоническая болезнь III стадии. У больного был зарегистрирован приступ предсердной пароксизмальной тахикардии с частотой предсердного ритма до 220 в минуту и периодически наступающей атриовентрикулярной блокадой 2:1. Предсердную тахикардию с атриовентрикулярной блокадой часто нелегко отличить от трепетания предсердий. Помимо разницы в частоте ритма, о которой сказано выше, предсердную тахикардию отличают более узкие зубцы Р и изоэлектрический интервал между ними. Предсердная пароксизмальная тахикардия с атриовентрикулярной блокадой нередко возникает при дигиталисной интоксикации и может быть одним из ее диагностических признаков. Форма предсердной тахикардии, которую называют залповой, имеет клинические и электрокардиографические особенности. Они заключаются в частых групповых предсердных экстрасистолах, т. е. коротких пароксизмах тахикардии с отдельными синусовыми комплексами. Данная аритмия известна также под названием «возвратная предсердная тахикардия», но этот термин представляется менее удачным, так как иногда его используют для обозначения реципрокных аритмий. Залповая предсердная тахикардия зачастую упорная и длительная, резистентна к медикаментозной и электроимпульсной терапии. Выделяют политопную предсердную тахикардию, которую называют также хаотической [Остаток Ф.Е., Сотскова Т. В., 1979, и др.]. Она характеризуется изменчивостью формы зубца Р и неправильным ритмом. Предлагают выделять реципрокную форму предсердной тахикардии, о чем подробнее сказано ниже. Атриовентрикулярная пароксизмальная тахикардия
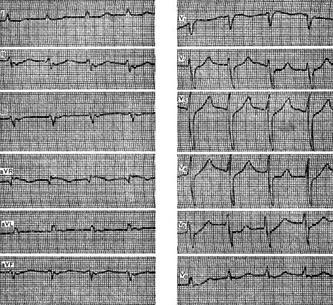 Эта
разновидность тахикардии именуется
также узловой (о номенклатуре
атриовентрикулярных аритмий. Практически
атриовентрикулярную пароксизмальную
тахикардию удается с уверенностью
диагностировать лишь в тех случаях,
когда на ЭКГ, характерной для
суправентрикулярной тахикардии,
выявляются зубцы Р, расположенные за
комплексами QRS (обычно между зубцами R
и Т), отрицательные в отведениях II, III и
aVF.
В отдельных случаях при
атриовентрикулярной тахикардии
эктопические импульсы не достигают
предсердии вследствие ретроградной
предсердно-желудочковой блокады, тогда
на ЭКГ можно увидеть зубцы Р синусового
происхождения, не связанные с желудочковыми
комплексами.
Таким образом,
выявление атриовентрикулярной диссоциации
может способствовать диагностике
атриовентрикулярных ритмов, в том числе
пароксизмальной тахикардии. При другом
расположении зубцов Р, в частности при
одновременном возбуждении предсердий
и желудочков, атриовентрикулярную
тахикардию обычно распознать не удается
и приходится ограничиваться диагнозом
суправентрикулярной пароксизмальной
тахикардии.
Если желудочковые
комплексы имеют аберрантную форму, то
атриовентрикулярную тахикардию очень
трудно отличить от желудочковой.
Поставить правильный диагноз в указанных
случаях можно только при электрографии
пучка Гиса,
По аналогии с
предсердной тахикардией можно выделить
залповую атриовентрикулярную
тахикардию.
Атриовентрикулярная
пароксизмальная тахикардия клинически
отличается от предсердной большей
стойкостью, большей резистентностью к
вагусным влияниям и медикаментозным
средствам.
Желудочковая
пароксизмальная тахикардия
Эта
разновидность тахикардии именуется
также узловой (о номенклатуре
атриовентрикулярных аритмий. Практически
атриовентрикулярную пароксизмальную
тахикардию удается с уверенностью
диагностировать лишь в тех случаях,
когда на ЭКГ, характерной для
суправентрикулярной тахикардии,
выявляются зубцы Р, расположенные за
комплексами QRS (обычно между зубцами R
и Т), отрицательные в отведениях II, III и
aVF.
В отдельных случаях при
атриовентрикулярной тахикардии
эктопические импульсы не достигают
предсердии вследствие ретроградной
предсердно-желудочковой блокады, тогда
на ЭКГ можно увидеть зубцы Р синусового
происхождения, не связанные с желудочковыми
комплексами.
Таким образом,
выявление атриовентрикулярной диссоциации
может способствовать диагностике
атриовентрикулярных ритмов, в том числе
пароксизмальной тахикардии. При другом
расположении зубцов Р, в частности при
одновременном возбуждении предсердий
и желудочков, атриовентрикулярную
тахикардию обычно распознать не удается
и приходится ограничиваться диагнозом
суправентрикулярной пароксизмальной
тахикардии.
Если желудочковые
комплексы имеют аберрантную форму, то
атриовентрикулярную тахикардию очень
трудно отличить от желудочковой.
Поставить правильный диагноз в указанных
случаях можно только при электрографии
пучка Гиса,
По аналогии с
предсердной тахикардией можно выделить
залповую атриовентрикулярную
тахикардию.
Атриовентрикулярная
пароксизмальная тахикардия клинически
отличается от предсердной большей
стойкостью, большей резистентностью к
вагусным влияниям и медикаментозным
средствам.
Желудочковая
пароксизмальная тахикардия
Данное расстройство характеризуется частым ритмом с деформацией желудочковых комплексов аналогично желудочковым экстрасистолам (ширина комплексов QRS превышает 0,12 с, сегменты ST и зубцы Т расположены дискордантно главному зубцу). Ритм желудочков иногда бывает слегка неправильным, колебания интервалов R – R при этом не превышают 0,03 с. В некоторых случаях частый желудочковый ритм прерывается отдельными комплексами синусового происхождения, следующими после зубцов Р. Эти так называемые захваченные сокращения, или удары Дресслера, весьма характерны для желудочковых тахикардии. При таких сокращениях возможно появление сливных комплексов, связанных с одновременной активацией желудочков синусовым и эктопическим импульсами. При желудочковой тахикардии эктопические импульсы обычно не доходят до предсердий вследствие ретроградной атриовентрикулярной блокады, поэтому ритм предсердий в большинстве случаев не связан с ритмом желудочков, т. е. имеется атриовентрикулярная диссоциация. Это проявляется автономными, т. е. не связанными с желудочковыми комплексами, зубцами Р. Данный феномен служит одним из важных диагностических признаков желудочковой пароксизмальной тахикардии.

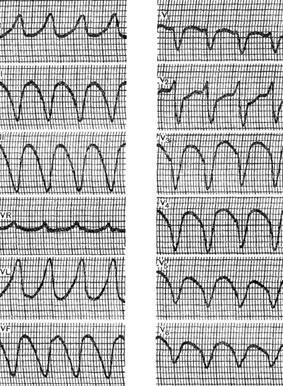
На рисунке представлена ЭКГ больного 54 лет с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз, пароксизмальная желудочковая тахикардия. На ЭКГ, зарегистрированной во время приступа, можно видеть частый ритм (до 170 в минуту) с деформированными и расширенными комплексами QRS. В отведениях V1 – V4 местами четко прослеживаются зубцы Р, не связанные с желудочковыми комплексами, указывающие на то, что предсердия возбуждаются в автономном синусовом ритме. В отведении V3 начальная часть комплекса QRS имеет своеобразную форму, имитирующую зубец Р, но сопоставление записанных синхронно комплексов QRS в отведениях V3 – V6 позволяет избежать ошибочного заключения о предсердном характере тахикардии. Форма желудочковых комплексов в грудных отведениях с увеличением времени внутреннего отклонения в V1 позволяет диагностировать левожелудочковую тахикардию. Автономные зубцы Р – не обязательный признак желудочковой тахикардии. В части случаев при данном нарушении ритма наблюдается активация предсердий ретроградными импульсами, что проявляется в виде зубцов Р, следующих за комплексами QRS. В большинстве случаев при желудочковой пароксизмальной тахикардии зубец Р на ЭКГ выявить не удается. Значительную помощь в этом может оказать регистрация пищеводных и предсердных отведений ЭКГ. Однако отсутствие предсердно-желудочковой диссоциации не исключает диагноза желудочковой тахикардии, а несогласованное возбуждение предсердий и желудочков может быть не только при желудочковой, но и при атриовентрикулярной тахикардии.

В ряде случаев дифференциальная диагностика пароксизмальной желудочковой тахикардии и атриовентрикулярной тахикардии с аберрантными желудочковыми комплексами возможна только при регистрации электрограммы пучка Гиса. Определенную помощь в диагностике желудочковой тахикардии может оказать выявление у больного в межприступном периоде желудочковых экстрасистол, возникающих из того же эктопического очага и имеющих на ЭКГ аналогичную форму. Локализацию эктопического очага при желудочковой тахикардии определяют на основании тех же признаков, что при желудочковой экстрасистолии, по грудным отведениям ЭКГ. Частота ритма при желудочковой тахикардии в большинстве случаев составляет 160–220 в минуту, хотя может колебаться от 130 до 270 в минуту. При частоте ритма, превышающей 250 в минуту, увеличивается опасность трансформации этой аритмии в трепетание и фибрилляцию желудочков. Желудочковая пароксизмальная тахикардия (дифференциация)
 В
литературе обсуждается дифференцировка
желудочковой тахикардии и трепетания
желудочков по ЭКГ. Желудочковую тахикардию
можно отличить по меньшей, чем при
трепетании желудочков, частоте ритма,
которая не превышает 270 в минуту.
Изоэлектрический интервал между
комплексами QRS на ЭКГ, иногда определяемый
как дифференциально-диагностический
– весьма ненадежный признак. Он может
присутствовать в одном из отведений
ЭКГ и отсутствовать в других.
Важную
роль в отличии этих нарушений ритма
играют не электрокардиографические, а
клинические признаки: эффективная
гемодинамика при пароксизмальной
тахикардии и ее отсутствие (т. е. остановка
кровообращения) при трепетании
желудочков.
Больная
Р., 63 лет, диагноз: гипертоническая
болезнь III стадии, ишемическая болезнь
сердца, атеросклеротический кардиосклероз,
пароксизмальная желудочковая тахикардия.
На рис. 50 показана ЭКГ во время приступа
тахикардии. Частота ритма сердца – до
270 в минуту. Желудочковые комплексы
расширены и деформированы, изоэлектрический
интервал между ними отсутствует в
отведениях II, III, aVL, aVF, V3 –
V6,
где форма ЭКГ напоминает трепетание
желудочков. Однако в отведениях aVR, V1 и
V2 между
комплексами QRS выявляется изоэлектрический
интервал и форма ЭКГ характерна для
пароксизмальной тахикардии.
Интересно,
что во всех грудных отведениях преобладает
зубец S: это считается типичным для
желудочковой тахикардии, исходящей из
верхушки сердца.
Больная
наблюдалась в течение нескольких лет.
У нее многократно возникали приступы
желудочковой тахикардии с частотой
ритма 220–270 в минуту, во время которых
наблюдалось коллаптоидное состояние
со снижением артериального давления
до 80/60 мм рт. ст., но сознания больная
никогда не теряла, остановки кровообращения
не было. Приступы купировались
внутривенными вливаниями аймалина и
новокаинамида. Были зарегистрированы
различные варианты прекращения
приступов.
При введении указанных
препаратов во время приступов тахикардии
во всех случаях перед восстановлением
синусового ритма эктопический ритм
урежался до 140–170 в минуту. Затем в
некоторых случаях правильный эктопический
ритм прерывался и восстанавливался
синусовый ритм. Иногда на фоне правильного
эктопического ритма появлялись
преждевременные комплексы, исходящие
из того же очага, после чего приступ
купировался.
В некоторых случаях
на фоне неправильного эктопического
ритма возникали отдельные захваченные
сокращения, а затем восстанавливался
синусовый ритм. Реже перед восстановлением
синусового ритма регистрировались
группы эктопических комплексов,
разделенные постепенно удлиняющимися
паузами, которые называются периодами
Лючиани. Наконец, во время одного из
приступов после внутривенного введения
аймалина пароксизмальная желудочковая
тахикардия перешла в идиовентрикулярный
ритм с частотой 80 в минуту, который затем
сменился синусовым ритмом. Представленное
наблюдение доказывает возможность
различных механизмов купирования атак
пароксизмальной тахикардии.
В
литературе обсуждается дифференцировка
желудочковой тахикардии и трепетания
желудочков по ЭКГ. Желудочковую тахикардию
можно отличить по меньшей, чем при
трепетании желудочков, частоте ритма,
которая не превышает 270 в минуту.
Изоэлектрический интервал между
комплексами QRS на ЭКГ, иногда определяемый
как дифференциально-диагностический
– весьма ненадежный признак. Он может
присутствовать в одном из отведений
ЭКГ и отсутствовать в других.
Важную
роль в отличии этих нарушений ритма
играют не электрокардиографические, а
клинические признаки: эффективная
гемодинамика при пароксизмальной
тахикардии и ее отсутствие (т. е. остановка
кровообращения) при трепетании
желудочков.
Больная
Р., 63 лет, диагноз: гипертоническая
болезнь III стадии, ишемическая болезнь
сердца, атеросклеротический кардиосклероз,
пароксизмальная желудочковая тахикардия.
На рис. 50 показана ЭКГ во время приступа
тахикардии. Частота ритма сердца – до
270 в минуту. Желудочковые комплексы
расширены и деформированы, изоэлектрический
интервал между ними отсутствует в
отведениях II, III, aVL, aVF, V3 –
V6,
где форма ЭКГ напоминает трепетание
желудочков. Однако в отведениях aVR, V1 и
V2 между
комплексами QRS выявляется изоэлектрический
интервал и форма ЭКГ характерна для
пароксизмальной тахикардии.
Интересно,
что во всех грудных отведениях преобладает
зубец S: это считается типичным для
желудочковой тахикардии, исходящей из
верхушки сердца.
Больная
наблюдалась в течение нескольких лет.
У нее многократно возникали приступы
желудочковой тахикардии с частотой
ритма 220–270 в минуту, во время которых
наблюдалось коллаптоидное состояние
со снижением артериального давления
до 80/60 мм рт. ст., но сознания больная
никогда не теряла, остановки кровообращения
не было. Приступы купировались
внутривенными вливаниями аймалина и
новокаинамида. Были зарегистрированы
различные варианты прекращения
приступов.
При введении указанных
препаратов во время приступов тахикардии
во всех случаях перед восстановлением
синусового ритма эктопический ритм
урежался до 140–170 в минуту. Затем в
некоторых случаях правильный эктопический
ритм прерывался и восстанавливался
синусовый ритм. Иногда на фоне правильного
эктопического ритма появлялись
преждевременные комплексы, исходящие
из того же очага, после чего приступ
купировался.
В некоторых случаях
на фоне неправильного эктопического
ритма возникали отдельные захваченные
сокращения, а затем восстанавливался
синусовый ритм. Реже перед восстановлением
синусового ритма регистрировались
группы эктопических комплексов,
разделенные постепенно удлиняющимися
паузами, которые называются периодами
Лючиани. Наконец, во время одного из
приступов после внутривенного введения
аймалина пароксизмальная желудочковая
тахикардия перешла в идиовентрикулярный
ритм с частотой 80 в минуту, который затем
сменился синусовым ритмом. Представленное
наблюдение доказывает возможность
различных механизмов купирования атак
пароксизмальной тахикардии.

Среди разновидностей желудочковой тахикардии следует отметить политопную желудочковую тахикардию и ее особый вариант – двунаправленную тахикардию. Она связана с поочередной активацией желудочков двумя эктопическими очагами с одинаковой частотой импульсации. При множественных эктопических очагах, возбуждающих желудочки в частом беспорядочном ритме, говорят о хаотической желудочковой тахикардии, часто предшествующей фибрилляции желудочков. Так же как при суправентрикулярной форме, выделяют залповую желудочковую тахикардию. Особой разновидностью залповой желудочковой тахисистолии является так называемый пируэт (torsade de pointes) с нерегулярной, обычно рецидивирующей тахикардией, имеющей на ЭКГ двунаправленно-веретенообразную форму вследствие постепенного изменения направления ведущих зубцов комплекса QRS.L. Schamroth (1980) называет эту аритмию политопным трепетанием желудочков. Пароксизмы тахикардии типа «пируэт» характерны для синдромов удлиненного интервала Q–T. Желудочковая тахикардия в большинстве случаев имеется при органическом заболевании сердца. В некоторых случаях данная аритмия может трансформироваться в трепетание и фибрилляцию желудочков, что нередко наблюдается в острой стадии инфаркта миокарда. В связи с этим желудочковая тахисистолия требует активной терапии. Непароксизмальная тахикардия и ускоренные эктопические ритмы
Непароксизмальной
тахикардией называется эктопический
ритм, недостаточно частый для того,
чтобы говорить о пароксизмальной
тахикардии [Katz L. N., Pick A., 1956; Watanabe Y., Dreifus
L., 1977; Chou T. C, 1979; Chung E. K., 1980, и др.]. Данное
нарушение известно в литературе также
под названием «медленная тахикардия»,
«ускользающая (escaping) тахикардия»,
«идионодальная или идиовентрикулярная
тахикардия», «ускоренный атриовентрикулярный
или идиовентрикулярный ритм».
Термин
«непароксизмальная тахикардия»
представляется нам наиболее удачным.
Границы частоты ритма при данной аритмии
неодинаковы в описаниях различных
авторов. Мы называем непароксизмальной
тахикардией эктопический ритм с частотой
91-130 в минуту. Термин «ускоренный
эктопический ритм» целесообразнее
использовать для обозначения гетеротопных
ритмов с частотой 56–90 в минуту в отличие
от медленных (ускользающих) эктопических
ритмов, частота которых не превышает
55 в минуту.
Механизмом возникновения
непароксизмальной тахикардии считают
не повторный вход возбуждения, а
увеличение автоматизма эктопического
центра, нередко с нарушением образования
или проведения импульсов основного
ритма. Таким образом, данная аритмия
может быть одним из вариантов ускользающих
ритмов, о которых подробнее сказано
ниже. Кроме того, непароксизмальная
тахикардия может быть парасистолической.
В некоторых случаях при непароксизмальной
тахикардии частота ритма постепенно
увеличивается до цифр, характерных для
пароксизмальной тахикардии.
Переход
пароксизмальной тахикардии в
непароксизмальную и наоборот указывает
на возможность единого механизма
возникновения этих аритмий.
Непароксизмальная
тахикардия и ускоренные эктопические
ритмы могут быть предсердными,
атриовентрикулярными и желудочковыми.
Локализацию эктопического очага
определяют по тем же признакам, что и
при экстрасистолии и пароксизмальной
тахикардии.
Предсердные ускоренные
ритмы и непарокстамальную тахикардию
определяют по зубцам Р, форма которых
изменена по сравнению с синусовыми,
перед желудочковыми комплексами.
 На
рисунке показана ЭКГ больной 23 лет, у
которой при клиническом обследовании
не было обнаружено каких-либо признаков
органического заболевания сердца, кроме
постоянной тахикардии. На ЭКГ выявлена
тахикардия, исходящая из правого
предсердия (перед комплексами QRS зубцы
Р отрицательные в отведениях II, III, aVF,
V3 – V6). Частота ритма 115 в минуту. Таким
образом, на данной ЭКГ зарегистрирована
непароксизмальная предсердная
тахикардия.
Больная наблюдалась
в течение нескольких месяцев. Все это
время у нее отмечалась тахикардия
115-130 уд/мин, изредка доходящая до 140
уд/мин, при этом на ЭКГ регистрировалась
предсердная тахикардия из того же
источника. Таким образом, непароксизмальная
тахикардия периодически переходила в
пароксизмальную. Самочувствие больной
было хорошим, жалоб она не предъявляла,
сердцебиения не ощущала. Лишь один раз
при лечении индералом было урежение
ритма до 46 в минуту.
На ЭКГ при
этом была зарегистрирована синусовая
брадикардия в течение лишь нескольких
минут; больная почувствовала головокружение
и слабость. Затем снова возникла стойкая
не пароксизмальная предсердная
тахикардия. С этим ритмом больная
выписана.
По
всей вероятности, у данной больной был
синдром слабости синусового узла. Столь
длительную эктопическую тахикардию
предлагают называть хронической или
постоянно возвратной [Кушаковский М.
С., Журавлева Н. Б., 1981; Исаков И. И. и др
1984].
Непароксизмальная
тахикардия и ускоренные эктопические
ритмы (выявления ритма)
На
рисунке показана ЭКГ больной 23 лет, у
которой при клиническом обследовании
не было обнаружено каких-либо признаков
органического заболевания сердца, кроме
постоянной тахикардии. На ЭКГ выявлена
тахикардия, исходящая из правого
предсердия (перед комплексами QRS зубцы
Р отрицательные в отведениях II, III, aVF,
V3 – V6). Частота ритма 115 в минуту. Таким
образом, на данной ЭКГ зарегистрирована
непароксизмальная предсердная
тахикардия.
Больная наблюдалась
в течение нескольких месяцев. Все это
время у нее отмечалась тахикардия
115-130 уд/мин, изредка доходящая до 140
уд/мин, при этом на ЭКГ регистрировалась
предсердная тахикардия из того же
источника. Таким образом, непароксизмальная
тахикардия периодически переходила в
пароксизмальную. Самочувствие больной
было хорошим, жалоб она не предъявляла,
сердцебиения не ощущала. Лишь один раз
при лечении индералом было урежение
ритма до 46 в минуту.
На ЭКГ при
этом была зарегистрирована синусовая
брадикардия в течение лишь нескольких
минут; больная почувствовала головокружение
и слабость. Затем снова возникла стойкая
не пароксизмальная предсердная
тахикардия. С этим ритмом больная
выписана.
По
всей вероятности, у данной больной был
синдром слабости синусового узла. Столь
длительную эктопическую тахикардию
предлагают называть хронической или
постоянно возвратной [Кушаковский М.
С., Журавлева Н. Б., 1981; Исаков И. И. и др
1984].
Непароксизмальная
тахикардия и ускоренные эктопические
ритмы (выявления ритма)
Атриовентрикулярные ускоренные ритмы и непароксизмальная тахикардия встречаются чаще, чем предсердные. Эти аритмии диагностируют на основании выявления ритма соответствующей частоты с желудочковыми комплексами суправентрикулярной формы, зубцы Р либо накладываются на комплексы QRS, либо выявляются за ними и имеют форму, характерную для ретроградной активации предсердий.

На рисунке представлена ЭКГ больной 73 лет с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз. На ЭКГ зарегистрирован ускоренный атриовентрикулярный ритм 88 в минуту с ретроградным возбуждением предсердий, комплекс QRS не расширен, инвертированный зубец Р виден после комплекса QRS. Данное нарушение ритма оставалось бессимптомным и прошло самостоятельно через несколько часов. При непароксизмальной атриовентрикулярной тахикардии иногда имеется ретроградная блокада импульса на пути от желудочков к предсердиям, при этом возникает атриовентрикулярная диссоциация, которая подробнее описана ниже. Непароксизмальная атриовентрикулярная тахикардия весьма характерна для дигиталисной интоксикации. Желудочковые ускоренные ритмы и непароксизмальная тахикардия встречаются наиболее часто. Их диагностика основывается на тех же признаках, что и при пароксизмальной желудочковой тахикардии, разница усматривается лишь в частоте ритма. Данной форме свойственны атриовентрикулярная диссоциация, захваченные и сливные сокращения.

На рисунке представлена ЭКГ больного 38 лет с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз. Зарегистрирована непароксизмальная желудочковая тахикардия с частотой 124 в минуту. Внутрипредсердное отведение ЭКГ (нижняя кривая) позволяет видеть высокоамплитудный, направленный вниз зубец Р, не связанный с эктопическими желудочковыми комплексами. Имеются «захваченные»сокращения (2-й, 7-й и последний желудочковые комплексы), причем 2-й комплекс QRS сливной. Неполная атриовентрикулярная диссоциация подтверждает диагноз желудочковой тахикардии. Непароксизмальная желудочковая тахикардия нередко бывает одним из проявлений дигиталисной интоксикации. Трепетание предсердий
Трепетание предсердий – один из вариантов мерцательной аритмии, включающей в себя трепетание и фибрилляцию предсердий. Трепетание характеризуется ритмичной деятельностью предсердий в очень частом ритме: от 250 до 370 в минуту. В редких случаях, особенно под действием антиаритмических средств, ритм предсердий может урежаться до 200 в минуту. Трепетание предсердий диагностируют на основании ритмичных пилообразных предсердных волн F на ЭКГ, возникающих с указанной выше частотой. Эти волны имеют в одном отведении ЭКГ постоянную форму. В типичных случаях волны широкие, между ними нет изоэлектрического интервала. Обычно волны лучше видны в отведениях II, III, aVF и V1. Желудочковые комплексы могут возникать ритмично, следуя за каждой второй, каждой третьей, четвертой и так далее предсердной волной. В таких случаях говорят о правильной форме трепетания предсердий 2:1, 3:1 и т. д. Иногда бывает трепетание предсердий с соотношением предсердного и желудочкового ритмов 1:1. При этом отмечается редчайшая тахикардия, обычно более 250 уд/мин.

У больного Ш., 65 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, наблюдались приступы трепетания предсердий 1:1 с частотой ритма 260 в минуту. Спонтанно или после применения лекарственных средств изменялась атриовентрикулярная проводимость и наблюдался переход в трепетание 2:1. На рис. 55, Б показана ЭКГ этого больного при трепетании предсердий 2:1 с частотой ритма предсердий 316 в минуту, а желудочков – 158 в минуту. Форму трепетания предсердий с нерегулярным ритмом желудочков называют неправильной. Клинически (аускультативно и пальпаторно) эту форму аритмии обычно трудно отличить от мерцания предсердий, но иногда при неправильном трепетании предсердий бывает аллоритмия, например бигеминальный ритм.

На рисунке показана ЭКГ больного 61 года с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз, гипертоническая болезнь III стадии, приступообразное трепетание предсердий. На ЭКГ во время приступа частота предсердного ритма 300 в минуту. Волны F во II и III отведениях широкие, двухфазные, характерные для трепетания предсердий, но в отведении V1 эти волны узкие, с изоэлектрическим интервалом между ними, что считается типичным для предсердной тахикардии. Такая форма предсердных комплексов в правых грудных отведениях нередко встречается при трепетании предсердий. На данной ЭКГ представляет интерес соотношение предсердного и желудочкового ритма. Отмечается чередование трепетания 2:1 и 4:1, что обусловливает картину бигеминии. Частота ритма желудочков составляла ПО в минуту. Отмечалось нарушение внутрижелудочковой проводимости; блокада левой передней ветви пучка Гиса. Как упоминалось выше, трепетание предсердий приходится дифференцировать с пароксизмальной предсердной тахикардией, особенно изолированной. Отсутствие на ЭКГ изоэлектрического интервала между волнами F, которое, по мнению ряда авторов, отличает трепетание предсердий, является ненадежным признаком, так как при данной аритмии этого интервала может не быть в одних отведениях, а в других он может присутствовать. Наиболее важным отличительным признаком следует считать частоту ритма предсердий, которая при трепетании составляет 250 в минуту и более, а при пароксизмальной тахикардии обычно не достигает этой величины. Однако и этот признак не абсолютный. Ряд авторов справедливо считают, что предсердная тахикардия может трансформироваться в трепетание предсердий аналогично тому, как желудочковая тахикардия иногда переходит в трепетание желудочков. При трепетании предсердий, так же как при мерцании и суправентрикулярной тахикардии, возможна аберрация желудочковых комплексов. В таких случаях правильную форму трепетания предсердий приходится отличать от желудочковой тахикардии. Эти расстройства ритма дифференцируют по тем же рассмотренным выше признакам, которые отличают желудочковую пароксизмальную тахикардию от суправентрикулярной тахикардии с аберрантными комплексами QRS. Существуют: приступообразная, или пароксизмальная, и стойкая, или постоянная, формы трепетания предсердий. Трепетание предсердий встречается значительно реже, чем другая форма мерцательной аритмии – фибрилляция предсердий. Эти формы могут переходить одна в другую. Мерцание (фибрилляция) предсердий
Фибрилляцией предсердии называется очень частое, хаотичное возбуждение и сокращение отдельных групп миокарда предсердий. Частота импульсов, возникающих в предсердиях, может колебаться от 370 до 700 в минуту. Большая часть этих импульсов не доходит до желудочков, задерживаясь в атриовентрикулярном узле, и лишь небольшая часть достигает желудочков, вызывая их неритмичное, беспорядочное возбуждение.

На ЭКГ при мерцании предсердий отсутствуют зубцы Р, вместо них выявляются беспорядочные волны f имеющие различную форму и возникающие с различной частотой. Эти волны обычно лучше видны в отведениях II, III, aVF и V1, в некоторых случаях они едва различимы. В зависимости от амплитуды волн f различают крупно- и мелковолновую фибрилляцию предсердий. Волны f особенно при крупноволновой фибрилляции, накладываясь на желудочковые комплексы, могут слегка их деформировать. Ритм желудочков беспорядочный, интервалы R-R имеют различную продолжительность. Частота ритма желудочков при мерцательной аритмии зависит от степени атриовентрикулярной блокады.

Ритм желудочков может быть частым: от 91 до 250 в минуту, в таких случаях говорят о тахисистолической форме мерцания предсердий. Мерцательную аритмию с желудочковым ритмом 60–90 в минуту называют нормосистолической, а менее 60 в минуту – брадисистолической. При мерцательной аритмии бывает аберрация желудочковых комплексов вследствие нарушения внутрижелудочковой проводимости или при синдроме преждевременного возбуждения желудочков. Тахисистолическая форма мерцательной аритмии с аберрантными комплексами QRS может имитировать желудочковую тахикардию. Единичные или групповые аберрантные комплексы QRS могут имитировать желудочковую экстрасистолию. Экстрасистолы отличают от аберрантных комплексов на основании более раннего возникновения и постоянства экстрасистолического интервала, тогда как расстояния между аберрантными и предшествующими им типичными комплексами различны. Кроме того, аберрантные комплексы QRS могут иметь изменчивую форму, чаще характерную для блокады правой ножки пучка Гиса.
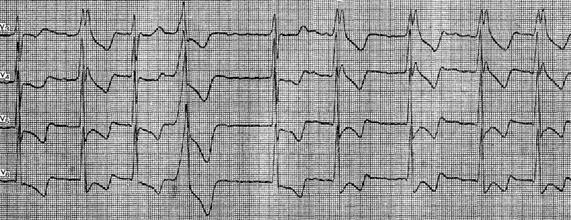
На рисунке представлена ЭКГ больного 56 лет с диагнозом: гипертоническая болезнь III стадии, ишемическая болезнь сердца, атеросклеротический кардиосклероз, мерцательная аритмия. На данной ЭКГ можно видеть крупноволновую фибрилляцию предсердий с ритмом желудочков от 50 до 100 в минуту (мерцательная брадиаритмия сменяется тахиаритмией). Ширина и форма комплексов QRS различны. Часть из них имеют нормальную ширину, отдельные комплексы расширены и деформированы по типу правожелудочковых экстрасистол или блокады левой ножки, остальные (большинство) изменены по типу полной блокады правой ножки. Комплексы типа Б явно возникают преждевременно через определенное постоянное время после начала предшествующих типичных комплексов. Этот фиксированный интервал сцепления равен 0,44 с. За этими комплексами следуют более длительные паузы. Эти признаки показывают, что комплексы типа Б представляют собой правожелудочковые экстрасистолы. Комплексы типа В отстоят от предшествующих им типичных комплексов на различном расстоянии от 0,62 до 0,74 с (так называемый предполагаемый интервал сцепления не фиксирован). Там, где эти комплексы следуют друг за другом (нижняя кривая), расстояния между ними неодинаковы. Данные признаки свидетельствуют о том, что комплексы типа В не являются желудочковыми экстрасистолами, а их измененная форма связана с преходящей полной блокадой правой ножки пучка Гиса. Изменения формы типичных желудочковых комплексов (типа А) в левых грудных отведениях указывают на значительную гипертрофию левого желудочка с изменениями миокарда. В некоторых случаях при мерцании предсердий, осложненном другими расстройствами ритма и проводимости, ритм желудочков может быть правильным. Так, учащенный регулярный ритм желудочков может наблюдаться тогда, когда на фоне мерцания предсердий возникает пароксизмальная или непароксизмальная тахикардия атриовентрикулярного или желудочкового происхождения. Регулярный редкий ритм желудочков отмечается при сочетании мерцания предсердий с полной атриовентрикулярной блокадой. Мерцание предсердий, так же как и трепетание, может быть приступообразным (пароксизмальная форма аритмии) и стойким. Выделяют еще преходящую форму мерцательной аритмии, причем в это понятие различные авторы вкладывают неодинаковый смысл. Представляется наиболее приемлемым обозначать этим термином затянувшиеся пароксизмы аритмии, которые продолжаются более 2 нед, но затем проходят спонтанно или под влиянием медикаментозной терапии. Трепетание и фибрилляция желудочков
Трепетание и мерцание (фибрилляция) желудочков относятся к аритмиям, вызывающим прекращение эффективной гемодинамики, т. е. остановку кровообращения. Данные нарушения ритма наиболее часто становятся причиной внезапной смерти кардиологических больных (так называемая аритмическая смерть). Трепетание желудочков. Этим термином обозначают очень частую ритмичную, но неэффективную деятельность миокарда желудочков. Частота желудочкового ритма при этом, как правило, превышает 250 в минуту и может быть более 300 в минуту. На ЭКГ выявляется пилообразная кривая с ритмичными или слегка аритмичными волнами, почти одинаковой ширины и амплитуды, где нельзя различить элементы желудочкового комплекса и отсутствуют изоэлектрические интервалы. Последнему признаку придают значение при дифференциальной диагностике данной аритмии с пароксизмальной желудочковой тахикардией и с суправентрикулярными тахикардиями с аберрантными комплексами QRS, но при указанных аритмиях иногда также не выявляется изоэлектрического интервала в некоторых отведениях. Более важное значение для отличия этих аритмий имеет частота ритма, хотя иногда при трепетании желудочков она может быть ниже 200 в минуту. Данные аритмии отличают не только по ЭКГ, но и по клинике: при трепетании желудочков всегда наступает остановка кровообращения, но она изредка бывает и при желудочковой тахикардии. В связи с этим в некоторых случаях дифференциальная диагностика указанных аритмий затруднительна. Н. Marriott R. J. Myerburg (1978) считают трепетание желудочков одним из вариантов желудочковой тахикардии. Трепетание желудочков редко купируется спонтанно. Если его не устранить электрической дефибрилляцией, то оно почти всегда трансформируется в мерцание желудочков. Мерцанием желудочков называются беспорядочные некоординированные сокращения волокон миокарда желудочков. На ЭКГ желудочковые комплексы отсутствуют, вместо них имеются волны различной формы и амплитуды, частота может превышать 400 в минуту. В зависимости от амплитуды этих волн различают крупно- и мелководную фибрилляцию. При крупноволновой фибрилляции амплитуда волн превышает 5 мм, при мелковолновой фибрилляции она не достигает этой величины.

Типичные изменения ЭКГ при трепетании и мерцании желудочков при применении реанимационных мероприятий можно видеть на примере больного С., 58 лет, с диагнозом: ишемическая болезнь сердца, повторный переднеперегородочный трансмуральный инфаркт миокарда, атеросклеротический кардиосклероз, гипертоническая болезнь III стадии. На 4-й день болезни у больного были многократно рецидивировавшие приступы мерцания и трепетания желудочков, которые купировались с помощью электрической дефибрилляции и других реанимационных мероприятий. ЭКГ во время одного из таких эпизодов показана на рисунке. В начале возникло трепетание желудочков с частотой 300 в минуту, которое быстро сменилось крупноволновым мерцанием желудочков. После электрического разряда напряжением 6 кВ сердечная деятельность не восстановилась: на ЭКГ была зафиксирована мелковолновая фибрилляция желудочков. Больному проводили непрямой массаж сердца и искусственную вентиляцию легких с помощью наркозного аппарата через маску. После повторной электрической дефибрилляции восстановился синусовый ритм. Эффект реанимации оказался стойким. Очень важен вопрос об аритмиях, которые могут предшествовать трепетанию и фибрилляции желудочков и служить их предвестниками. Наиболее вероятны предвестники фатальных аритмий – пароксизмальная желудочковая тахикардия, ранние, групповые и политопные желудочковые экстрасистолы. Особенно опасно сочетание указанных видов экстрасистолии. Реже трепетание и мерцание развиваются после поздних желудочковых экстрасистол в результате острого нарушения внутрижелудочковой проводимости, а также при неисправной работе искусственного водителя ритма сердца. РАЗДЕЛ № 5 НАРУШЕНИЯ ПРОВЕДЕНИЯ ИМПУЛЬСА
Синоаурикулярная блокада (первый тип)
Нарушениями проводимости, или блокадами сердца, называют замедление или полное прекращение проведения импульса по какому-либо участку проводящей системы. В зависимости от локализации этого нарушения различают несколько видов расстройств проводимости: синоаурикулярную, внутрипредсердную, атриовентрикулярную и внутрижелудочковые блокады. Под синоаурикулярной (синоатриальной) блокадой понимают нарушение проведения импульса от синусового узла к предсердиям. Существуют 3 степени синоаурикулярной блокады:
I степень – замедление проводимости на данном участке;
II степень – часть синусовых импульсов не достигает предсердий;
III степень – полная синоаурикулярная блокада.
Точная диагностика синоаурикулярной блокады I степени возможна только при помощи специальных внутрипредсердных отведений, позволяющих регистрировать электрическую активность синусового узла. По поверхностным отведениям можно лишь заподозрить это нарушение, если удается зарегистрировать ЭКГ в момент его возникновения. Синоаурикулярную блокаду II степени диагностируют на основании выпадения части сердечных циклов на ЭКГ. Выявляют два типа синоаурикулярной блокады II степени.

Первый тип: при выпадении одного из сердечных циклов на ЭКГ выявляется пауза, которая в 2 раза (или почти в 2 раза) длиннее обычной, т. е. интервал Р – Р в такой паузе почти равен удвоенному предыдущему или последующему интервалу Р – P. При выпадении каждого второго синусового импульса (синоаурикулярная блокада 2:1) возникает выраженная брадикардия с правильным ритмом. Отличить это нарушение проводимости от синусовой брадикардии можно лишь тогда, когда удается зарегистрировать момент возникновения или исчезновения блокады, при этом будет отмечено урежение или учащение ритма ровно в 2 раза.

На рисунке представлена ЭКГ больного 46 лет, у которого не было признаков органического заболевания сердца. На приведенном отрезке ЭКГ зарегистрирован момент возникновения синоаурикулярной блокады 2:1. Синоаурикулярная блокада (второй тип)
Второй тип блокады: постепенное замедление синоаурикулярной проводимости с последующим выпадением сердечного цикла (феномен Венкебаха). Для данного варианта считаются характерными следующие признаки:
интервал Р–Р, включающий в себя блокированный комплекс, короче удвоенного предшествующего интервала;
интервал Р-Р, следующий за длинной паузой, длиннее, чем интервал, предшествующий ей;
перед длинными паузами происходит постепенное укорочение интервала Р-Р.
Последний феномен обусловлен тем, что, несмотря на замедление синоаурикулярной проводимости, темп прироста (инкремент) этого замедления снижается.

Примером этого варианта синоаурикулярной блокады является приведенная на рисунке ЭКГ больной 52 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. Интервал Р-Р перед паузами постепенно укорачивается, но синоаурикулярная проводимость при этом может замедляться, что видно на представленной внизу схеме. В ряде случаев при синоаурикулярной блокаде II степени перед длинными паузами (выпадениями импульсов) имеется не укорочение, а удлинение интервала Р-Р. Некоторые авторы считают, что это характерно не для синоаурикулярной блокады, а для угнетения синусового узла (sinus inhibition). Однако это положение, с нашей точки зрения, не имеет достаточного обоснования. Нередко у одного и того же больного, имеющего синоаурикулярную блокаду, интервал Р–Р перед выпадением сердечного цикла то укорачивается, то удлиняется. При синоаурикулярной блокаде III степени, которую называют полной, синусовые импульсы вообще не достигают предсердий. При этом появляются замещающие ритмы, исходящие из предсердий, атриовентрикулярного соединения или из желудочков.
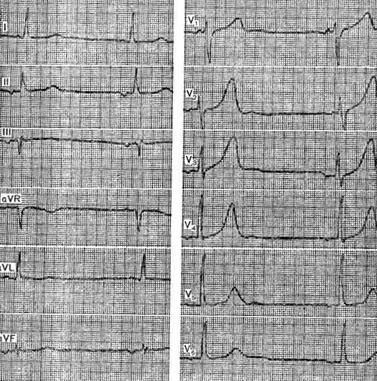
Примером может служить больной Л., 68 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, недостаточность кровообращения НА степени. На ЭКГ зарегистрирован правильный ритм с частотой 50 в минуту, где зубцы Р предшествовали желудочковым комплексам, были отрицательными в отведениях II, III, aVF, V3-V6 и имели форму «щит и меч» в отведениях V1, V2, что характерно для левопредсердного ритма. Такая же электрокардиографическая картина, как при полной синоаурикулярной блокаде, наблюдается при остановке синусового узла, поэтому данные понятия в диагностическом отношении следует считать синонимами. Внутрипредсердная блокада
Внутрипредсердной блокадой называется нарушение проведения возбуждения по предсердным проводящим путям. Наиболее важную роль в развитии предсердной блокады играет расстройство проведения импульса по межпредсердному пучку Бахмана, так как при этом нарушается синхронная деятельность правого и левого предсердий. Предсердная блокада может быть неполной и полной. Неполную предсердную блокаду диагностируют на основании расширения зубца Р ЭКГ более 0,11 с. При этом нередко наблюдается расщепление зубца Р.
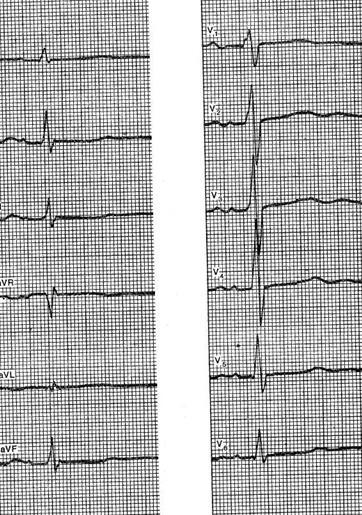
На рисунке представлена ЭКГ больного 42 лет с диагнозом: ревматический митральный сочетанный порок сердца. Можно видеть признаки выраженной гипертрофии правого и левого предсердий с нарушением внутрипредсердной проводимости (Р = 0,13 с). Электрофизиологические исследования предсердной проводимости показали, что расширение зубцов Р, наблюдаемое у больных с гипертрофией предсердий, связаны главным образом с предсердной блокадой [Warm J., Fauchier J., 1978]. Расширение зубца Р иногда приводит к укорочению и даже исчезновению сегмента PQ (интервала между концом зубца Р и началом комплекса QRS), что может создавать иллюзию укорочения интервала Р–Q, характерного для синдрома преждевременного возбуждения желудочков. Однако в отличие от этого синдрома при предсердной блокаде общая продолжительность интервала P-Q не меньше 0,12 с, а ширина зубца Р превышает 0,11 с. Значительное расширение зубца Р может вызвать удлинение интервала P-Q, т. е. атриовентрикулярную блокаду I степени. Такое нарушение проводимости носит название межузловой атриовентрикулярной блокады или атриовентрикулярной блокады предсердного типа. Полная предсердная блокада обусловлена прекращением проведения импульса по межпредсердному пучку Бахмана. Данное нарушение проводимости сопровождается независимой друг от друга деятельностью правого и левого предсердий, что носит название предсердной диссоциации. При этом правое предсердие и желудочки возбуждаются обычно синусовыми импульсами, а левое – импульсами эктопических левопредсердных источников ритма. Это проявляется на ЭКГ добавочными мелкими волнами левопредсердного происхождения на фоне основного ритма. Возможны изолированное трепетание или фибрилляция левого предсердия, его асистолия и другие редкие варианты предсердной диссоциации.
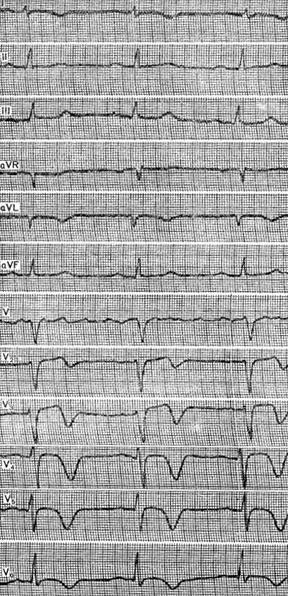
На рисунке представлена ЭКГ больного 58 лет с диагнозом: ишемическая болезнь сердца на фоне гипертонической болезни III стадии, трансмуральный переднеперегородочный инфаркт миокарда. На ЭКГ во всех отведениях четко выявляется зубец Р, ширина которого достигает 0,11 с, в отведении V1наряду с этим видны волны предсердного трепетания. Ритм желудочков оставался неизменным. Подобная картина характерна для изолированного трепатания левого предсердия или его участка. Предсердная блокада может предрасполагать к некоторым другим нарушениям ритма, в частности предсердной экстрасистолии и мерцательной аритмии, в чем заключается основное клиническое значение данного расстройства проводимости [Дощицин В. Л., 1979]. Атриовентрикулярная блокада
Атриовентрикулярной, или предсердно-желудочковой, блокадой называется расстройство проведения возбуждения от предсердий к желудочкам. Клинические и электрокардиографические проявления атриовентрикулярной блокады возможны при нарушениях проводимости на разных уровнях, в частности при нарушении проведения импульсов по предсердным трактам, атриовентрикулярному узлу, стволу и ветвям пучка Гиса. В связи с этим различают предсердную, узловую, стволовую и трифасцикулярную блокады. Первые три вида относят к проксимальному, а четвертый – к дистальному типу атриовентрикулярной блокады. Возможны комбинированные варианты предсердно-желудочковых блокад с нарушением проводимости на различных уровнях. Указанные типы, как правило, можно различить на ЭКГ, о чем сказано ниже, но в некоторых случаях точно определить локализацию повреждения можно только с помощью электрограммы пучка Гиса. Помимо указанных типов, различают атриовентрикулярную блокаду I, II и III степеней
Атриовентрикулярная блокада I степени
Этим термином обозначают замедление предсердно-желудочковой проводимости с удлинением интервала P–Q больше величины, нормальной для данной частоты ритм. При нормальной частоте ритма на атриовентрикулярную блокаду I степени указывает удлинение интервала P–Q до 0,2 с и больше. При проксимальной блокаде I степени форма желудочкового комплекса не изменена. При дистальной блокаде он, как правило, расширен и деформирован. Значительное (более 0,3 с) удлинение интервала P-Q может указывать на комбинированное (на разных уровнях) нарушение проводимости.
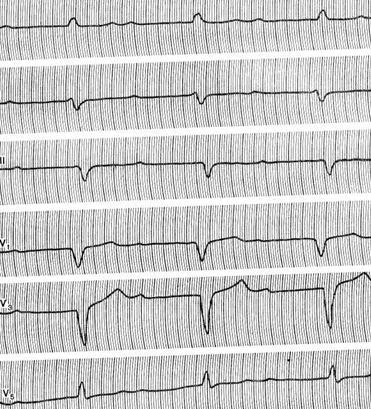
Примером может служить ЭКГ больного 59 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. V больного была зарегистрирована атриовентрикулярная блокада с удлинением интервала P–Q до 0,55 с. Одновременно наблюдалось расширение комплекса QRS до 0,11 с (неполная блокада левой ножки). В дальнейшем развилась полная атриовентрикулярная блокада. Иногда при удлинении интервала P-Q зубец Р наслаивается на зубец Т предыдущего желудочкового комплекса, что требует дифференциальной диагностики с различными эктопическими аритмиями. Атриовентрикулярная блокада II степени
При данном нарушении проводимости некоторые импульсы не проводятся от предсердий к желудочкам, что проявляется выпадением части желудочковых комплексов на ЭКГ. Очень важно, какая часть желудочковых комплексов выпадает или, иными словами, каково соотношение предсердного и желудочкового ритма. При установлении атриовентрикулярной блокады II степени необходимо определить это соотношение (например, блокада 2:1, 4:3 и т. д.). Различают 3 типа атриовентрикулярной блокады II степени. Первый тип, который известен под названием типа Венкебаха, или Мобитца-I, характеризуется постепенным удлинением интервала P-Q с последующим выпадением желудочкового комплекса. Это явление называется периодами Венкебаха – Самойлова. Данный тип блокады характерен для поражения проксимальных отделов проводящей системы сердца, поэтому комплексы QRS, как правило, имеют нормальную ширину.

В редких случаях проксимальная атриовентрикулярная блокада II степени сочетается с блокадой ветвей пучка Гиса. При этом возможны типичные периоды Венкебаха– Самойлова с расширенными и деформированными желудочковыми комплексами.

На рисунке представлена ЭКГ больного 65 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. В течение нескольких лет у больного отмечалась полная блокада левой ножки, а затем возникла атриовентрикулярная блокада II степени с выпадением каждого 3–4-го желудочкового комплекса. На ЭКГ можно видеть типичные периоды Венкебаха – Самойлова. По-видимому, в данном случае проксимальная атриовентрикулярная блокада сочеталась с блокадой левой ножки пучка Гиса.

Второй тип атриовентрикулярной блокады II степени называют блокадой типа Мобитца-II. Она характеризуется выпадениями желудочковых комплексов на ЭКГ без предшествующего постепенного удлинения интервала P-Q, который остается постоянным. Данный тип блокады связан с нарушением проводимости на уровне ветвей пучка Гиса (неполная трифасцикулярная блокада), поэтому комплексы QRS, как правило (но не всегда), расширены и деформированы. Атриовентрикулярная блокада III степени
При полной атриовентрикулярной блокаде импульсы из предсердий совсем не проводятся к желудочкам, в связи с чем предсердия и желудочки функционируют независимо друг от друга. На ЭКГ при этом выявляются зубцы Р, не связанные с желудочковыми комплексами. Желудочки, как правило, возбуждаются в медленном ритме. Полная атриовентрикулярная блокада, так же как неполная, может быть связана с поражением проксимальных и дистальных отделов проводящей системы. При проксимальной блокаде водитель ритма желудочков располагается в атриовентрикулярном соединении. Желудочки при этом возбуждаются синхронно, поэтому комплексы QRS не расширены, если нет сопутствующих нарушений внутрижелудочковой проводимости. Частота ритма желудочков, как правило, около 50 в минуту.

На рисунке представлена ЭКГ больной 32 лет с диагнозом: дерматомиозит. У больной была полная поперечная блокада с частотой желудочкового ритма 48 в минуту. Ширина и форма желудочковых комплексов указывают на проксимальный (узловой) тип блокады. Полная атриовентрикулярная блокада дистального типа (трифасцикулярная) характеризуется расширением комплекса QRS более 0,12 с и его деформацией, а также выраженной брадикардией, так как идиовентрикулярные источники ритма обладают низким автоматизмом.
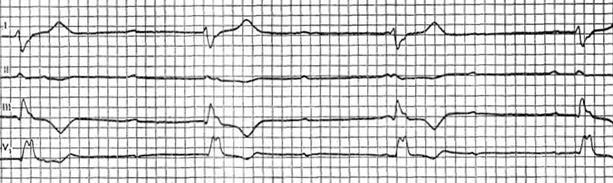
Примером может служить ЭКГ больного 78 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. У больного отмечена полная атриовентрикулярная блокада с частотой ритма желудочков 30 в минуту. Ширина комплексов QRS составляет 0,17 с. Их форма резко изменена, имеет вид, характерный для блокады правой и левой задней ветвей пучка Гиса. Это указывает на трифасцикулярную блокаду с источником ритма желудочков в левой передней ветви пучка Гиса. В некоторых случаях при полной атриовентрикулярной блокаде невозможно определить по ЭКГ уровень нарушения проводимости, поскольку комплексы QRS имеют различную форму и ширину.

На рисунке приведена ЭКГ больного 69 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. У больного отмечалась полная атриовентрикулярная блокада с желудочковым ритмом 32 в минуту. Форма комплексов QRS постоянно изменялась: первые 2 комплекса расширены и деформированы по типу полной блокады левой ножки пучка Гиса, последующие комплексы изменчивы по форме, но их ширина не превышает 0,1 с, кроме последних двух, измененных по типу полной блокады правой ножки. Подобную картину можно объяснить либо миграцией водителя ритма желудочков при проксимальной блокаде, либо изменением уровня блокады (переходом дистальной блокады в проксимальную и наоборот). Первый вариант представляется более вероятным, поскольку нет существенных колебаний частоты желудочкового ритма. Точная диагностика в данном случае возможна только с помощью электрографии пучка Гиса. Атриовентрикулярная блокада III степени (колебания частоты желудочковых сокращений)
Нередко при атриовентрикулярной блокаде III степени бывают значительные колебания частоты желудочковых сокращений при постоянном водителе ритма. Возможные механизмы этого явления заключаются в ослаблении активности идиовентрикулярного водителя ритма или в нарушении проведения импульса от эктопического центра к миокарду (блокада выхода). Последний вариант иногда называют «блокадой в блокаде», он может проявляться в выпадении отдельных желудочковых сокращений, т. е. в периодическом урежении ритма желудочков в 2 раза.

На рисунке представлена ЭКГ больного 65 лет с диагнозом: ишемическая болезнь сердца, повторный переднеперегородочный инфаркт миокарда. У больного наблюдалась остро развившаяся полная атриовентрикулярная блокада с колебанием частоты желудочкового ритма от 20 до 46 в минуту. Значительные различия интервалов R-R с увеличением их продолжительности в 2 раза позволяют предположить «блокаду в блокаде». Атриовентрикулярная блокада нередко сочетается с другими аритмиями, в частности с желудочковой экстрасистолией. Желудочковые экстрасистолы у больных с атриовентрикулярной блокадой высоких степеней важно отличать от захваченных сокращений, т. е. отдельных комплексов, проведенных от синусового узла и предсердий через атриовентрикулярное соединение. Эти комплексы иногда возникают вскоре после очередных вследствие так называемого супернормального проведения импульса. Экстрасистолы отличают от захваченных сокращений по постоянному интервалу сцепления и отсутствию фиксированного зубца Р перед преждевременными желудочковыми комплексами. Экстрасистолия может вызывать постэкстрасистолическую депрессию желудочкового ритма вплоть до приступов асистолии желудочков.

На рисунке приведена ЭКГ больного 80 лет с диагнозом: ишемическая болезнь сердца, острый заднеперегородочный инфаркт миокарда, полная трифасцикулярная блокада с приступами Морганьи – Адамса – Стокса, гипертоническая болезнь III стадии. На ЭКГ видна полная атриовентрикулярная блокада дистального типа с отдельными желудочковыми экстрасистолами. На верхнем отрезке кривой зарегистрирован момент кратковременной асистолии желудочков. Образовавшаяся при этом пауза в 3 раза длиннее предыдущих и последующих интервалов R – R («блокада в блокаде»). На нижнем отрезке ЭКГ видно, что после желудочковой экстрасистолы возникла асистолия желудочков, продолжавшаяся 8 с. Данный пример иллюстрирует один из возможных механизмов развития приступов Морганьи–Адамса–Стокса, о котором более подробно сказано ниже.

Значительное нарушение атриовентрикулярной проводимости у больных с мерцательной аритмией ведет к выраженной брадикардии (брадиаритмии). При этом иногда наблюдаются даже периоды асистолии желудочков. Сочетание мерцательной аритмии предсердий с полной атриовентрикулярной блокадой носит название синдрома, или феномена, Фредерика. Для него характерно сочетание признаков мерцания предсердий (т. е. отсутствие зубцов Р, наличие волн J) с редким правильным ритмом желудочков. Синдром Морганьи – Адамса – Стокса
Иногда у больных с атриовентрикулярной блокадой II и III степеней наблюдаются эпизоды потери сознания, связанные с прекращением эффективной сократительной деятельности желудочков. Возможны 2 принципиально различных варианта остановки кровообращения:
асистолия желудочков или резкое урежение их деятельности (асистолическая форма);
фибрилляция или трепетание желудочков (гипердинамическая форма).
Иногда во время атак на ЭКГ наблюдается пароксизмальная желудочковая тахикардия. Нередко у одного и того же больного во время приступов регистрируются асистолия и фибрилляция желудочков (смешанная форма синдрома Морганьи–Адамса–Стокса). Приступы длятся от нескольких секунд до нескольких минут и проходят спонтанно либо после соответствующих терапевтических мероприятий, но иногда заканчиваются летально.
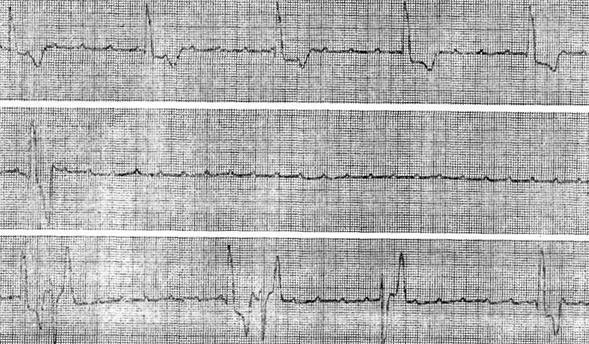
Асистолическая форма синдрома отмечена у больного Л., 63 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, полная трифасцикулярная блокада с приступами Морганьи–Адамса–Стокса. На ЭКГ непосредственно перед возникновением приступа была зарегистрирована полная дистальная атриовентрикулярная блокада с резкой брадикардией: 28 в минуту. Несмотря на то, что было начато внутривенное капельное введение изупрела, больной потерял сознание, во время этого приступа отмечалась асистолия желудочков. Предсердия при этом функционировали с частотой 150 в минуту. Приступ продолжался 9 с, а затем восстановился политопный нерегулярный идиовентрикулярный ритм.
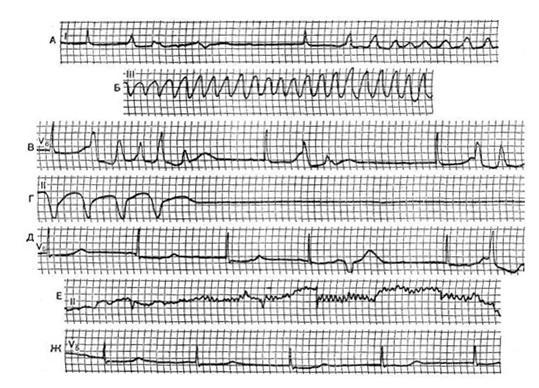
Пример смешанной формы данного синдрома можно видеть на рисунке, где представлена ЭКГ больной М., 80 лет, с диагнозом: ишемическая болезнь сердца, трансмуральный заднеперегородочный инфаркт миокарда, проксимальная атриовентрикулярная блокада III степени с повторными приступами Морганьи–Адамса–Стокса, кардиогенный шок. На верхней кривой – полная атриовентрикулярная блокада с ранними, политопными, групповыми желудочковыми экстрасистолами. Затем возник приступ желудочковой тахикардии, перешедшей в трепетание желудочков с частотой около 300 в минуту. Больная при этом потеряла сознание, исчез пульс на артериях, начались судороги. Немедленно была произведена кардиоверсия электрическим разрядом 5000 В, приступ купирован. Через несколько минут у больной повторился приступ Морганьи-Адамса–Стокса. При этом на ЭКГ была зарегистрирована желудочковая тахикардия, перешедшая в асистолию желудочков. После непрямого массажа сердца восстановилась сердечная деятельность, но вскоре больная вновь потеряла сознание, при этом на ЭКГ отмечалась мелковолновая фибрилляция желудочков. После электрической дефибрилляции деятельность сердца возобновилась. Вводили атропин, преднизолон, норадреналин и другие средства, несмотря на это, больная умерла при явлениях шока. На вскрытии: резко выраженный атеросклероз коронарных артерий со значительным сужением их просвета, острый обширный трансмуральный инфаркт миокарда задней стенки и межжелудочковой перегородки. Приступы Морганьи–Адамса–Стокса могут возникать у больных без атриовентрикулярной блокады. Они могут быть связаны с пароксизмами желудочковой тахикардии, трепетания или фибрилляции желудочков, а также с синоаурикулярной блокадой и синдромом слабости синусового узла. Внутрижелудочковые блокады
В литературе существует несколько классификаций внутрижелудочковых блокад. Многие аспекты классификации и терминологии не имеют общепринятой трактовки. По локализации различают монофасцикулярные, или однопучковые, бифасцикулярные и трифасцикулярные блокады. К первым относят блокаду правой ножки, передней и задней ветвей левой ножки. Название «правая» и «левая ножки» некоторые авторы предлагают упразднить. С нашей точки зрения, отказываться от этого исторически глубоко укоренившегося термина нет достаточных оснований, так как предлагаемое вместо него название «ветвь» сохраняет то же самое значение. На практике удобнее пользоваться термином «правая или левая ножка» и «передняя или задняя ветвь». Бифасцикулярные блокады разделяются на односторонние и двусторонние. К односторонней двухпучковой относится блокада левой ножки пучка Гиса, состоящей из двух трактов. К двусторонним относится сочетание блокады правой ножки с блокадой передней или задней левой ветви. Указанные нарушения имеют некоторые варианты, связанные с преимущественным поражением той или иной ветви. Трифасцикулярная блокада означает полное или частичное повреждение всех трех ветвей пучка Гиса. Кроме одно-, двух- и трехпучковых, выделяют еще арборизационную и очаговую внутрижелудочковые блокады. Топическая классификация нарушений внутрижелудочковой проводимости
I. Монофасцикулярные блокады:
правой ножки;
левой передней ветви;
левой задней ветви.
