
- •Гоу впо «Ижевская государственная медицинская академия»
- •Введение
- •Классификация язвенной болезни (а.Ф. Черноусов, 1996)
- •Классификация болезней оперированного желудка (г.Р. Аскерханов, 1998)
- •Показания к операции при язвенной болезни желудка и двенадцатиперстной кишки (по а.Ф.Черноусову, 1996)
- •Показания к операции при постгастрорезекционных синдромах
- •Обоснование объема резекции желудка
- •Формирование трубчатой культи желудка по в.В.Сумину при первичной резекции
- •Особенности формирования трубчатой культи желудка при реконструктивных резекциях
- •Формирование гастродуоденального анастомоза «конец в конец»
- •Формирование культи двенадцатиперстной кишки
- •Формирование культи двенадцатиперстной кишки Гастродуоденальный анастомоз «конец в бок»
- •Трубчатая резекция желудка с гастродуоденальным анастомозом. Формирование поперечного гастроеюнального анастомоза
- •Функционально-активные (пилорусмоделирующие) однорядные желудочно-кишечные анастомозы
- •Клинико-эндоскопическая классификация острых постгастрорезекционных анастомозов
- •1.Завершающаяся эпителизация области соустья.
- •2. Неосложненный анастомозит
- •2.2. Катарально-эрозивный анастомозит.
- •3. Анастомозит с субклиническими проявлениями.
- •3.1. Инфильтративный анастомозит.
- •4. Осложненный острый анастомозит.
- •4.1. Анастомозит, осложненный непроходимостью анастомоза.
- •4.2. Анастомозит, осложненный кровотечением.
- •4.3. Анастомозит, осложненный несостоятельностью анастомоза.
- •Типовые тестовые задания
- •Типовые ситуационные задачи
- •Литература
Трубчатая резекция желудка с гастродуоденальным анастомозом. Формирование поперечного гастроеюнального анастомоза
В брыжейке поперечно-ободочной кишки создают «окно» в бессосудистом участке для проведения и фиксации в нем трубчатой культи желудка. Затем накладывают 1-й ряд узловых швов , создавая заднюю стенку анастомоза, на культю желудка и петлю тощей кишки отступя 4-5 см от связки Трейтца. На расстоянии 1-1,5 см от первого ряда швов рассекают тощую кишку в поперечном направлении на длину 2,5-3 см по способу, описанному при образовании анастомоза «конец в бок». После этого заднюю стенку трубчатой культи желудка вместе с танталовыми скрепками отсекают. Первый ряд передней стенки гастроеюнального анастомоза формируют с узлом в просвет анастомоза. Второй ряд – серо-серозными узловыми швами.
После
полного образования гастроеюнального
анастомоза передняя стенка трубчатой
культи вшивается в “окно” брыжейки
поперечно-ободочной кишки спереди
узловыми швами 


 (Рис.5).
(Рис.5).
Функционально-активные (пилорусмоделирующие) однорядные желудочно-кишечные анастомозы
Конце-концевой пилорусмоделирующий гастродуоденальный анастомоз формируют однорядным серо-серозномышечноподслизистым швом (патент РФ № 2180531).

Рис. 6. Серо-серозномышечноподслизистый шов
Способ формирования соустья осуществляют следующим образом. По линии предполагаемого анастомоза выполняют рассечение серозномышечных слоев передней и задней стенки трубчатой культи желудка, отступя проксимально 0,4-0,5 см от линии скрепочного шва. Серозно-мышечную оболочку смещают проксимально по периметру культи желудка на 0,6-0,8 см; при этом полностью видны сосуды подслизистого слоя. Двенадцвтиперстную кишку (ДПК) ниже луковицы прошивают аппаратом УО-40, резецированный желудок удаляют. После этого рассекают серозномышечный футляр ДПК дистальнее аппаратного шва на 0,4-0,5 см до подслизистого слоя. Производят смещение футляров дистальнее на 0,4-0,5 см, при этом обнажают подслизисто-слизистый слой с проходящими в нем интрамуральными сосудами. Отступив на 0,8-0,9 см от края задней стенки трубчатой культи желудка прошивают серозно-мышечный слой протяженностью 0,2-0,3 см с выколом на серозной оболочке на расстоянии 0,5-0,6 см от края культи. Затем той же нитью, отступив от края трубчатой культи на 0,3-0,4 см прошивают серозный, мышечный и подслизистый слои, причем в пределах подслизистого слоя игла меняет направление, проходя при этом под интрамуральными сосудами на протяжении 0,2-0,3 см. Выкол осуществляют отступя 0,1 см от края подслизистого слоя предполагаемой линии пересечения в пределах предварительно выполненного футлярного смещения серозно-мышечного слоя (рис.7).
Рис.7.
Формирование задней губы пилорусмоделирующ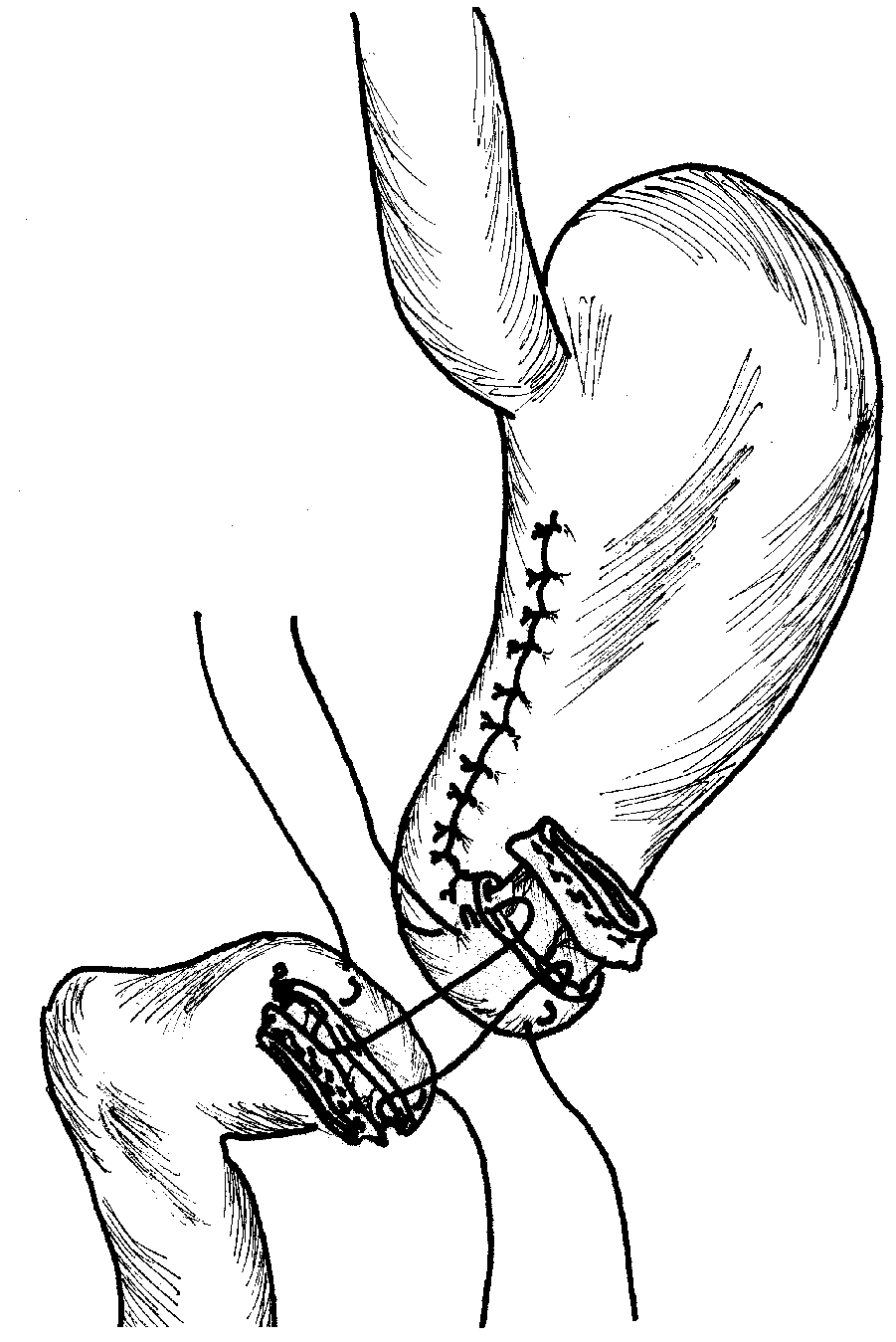 его
ГДА
его
ГДА
После этого проводят нить в обратном порядке через заднюю стенку противолежащей анастомозируемой ДПК: отступя 0,1 см от края подслизистого слоя на уровне его футлярного смещения производят вкол в подслизистый слой со сменой направления и захватом сосудов, с последующим выколом через мышечный и серозный слои на расстояние 0,3-0,4 см от края серозного слоя, с дальнейшим проведением нити отступя 0,2 см от вкола через серозно-мышечный слой на протяжении 0,2-0,3 см. Нити захватывют зажимами «на держалки» до окончательного формирования задней губы анастомоза, после чего поочередно затягивают. При этом видна сформированная подвижная складка, выступающая в просвет анастомоза на его полуокружность по задней стенке. Аналогично накладывают узловые серо-серозномышечноподслизистые швы на переднюю стенку анастомоза (рис.8).
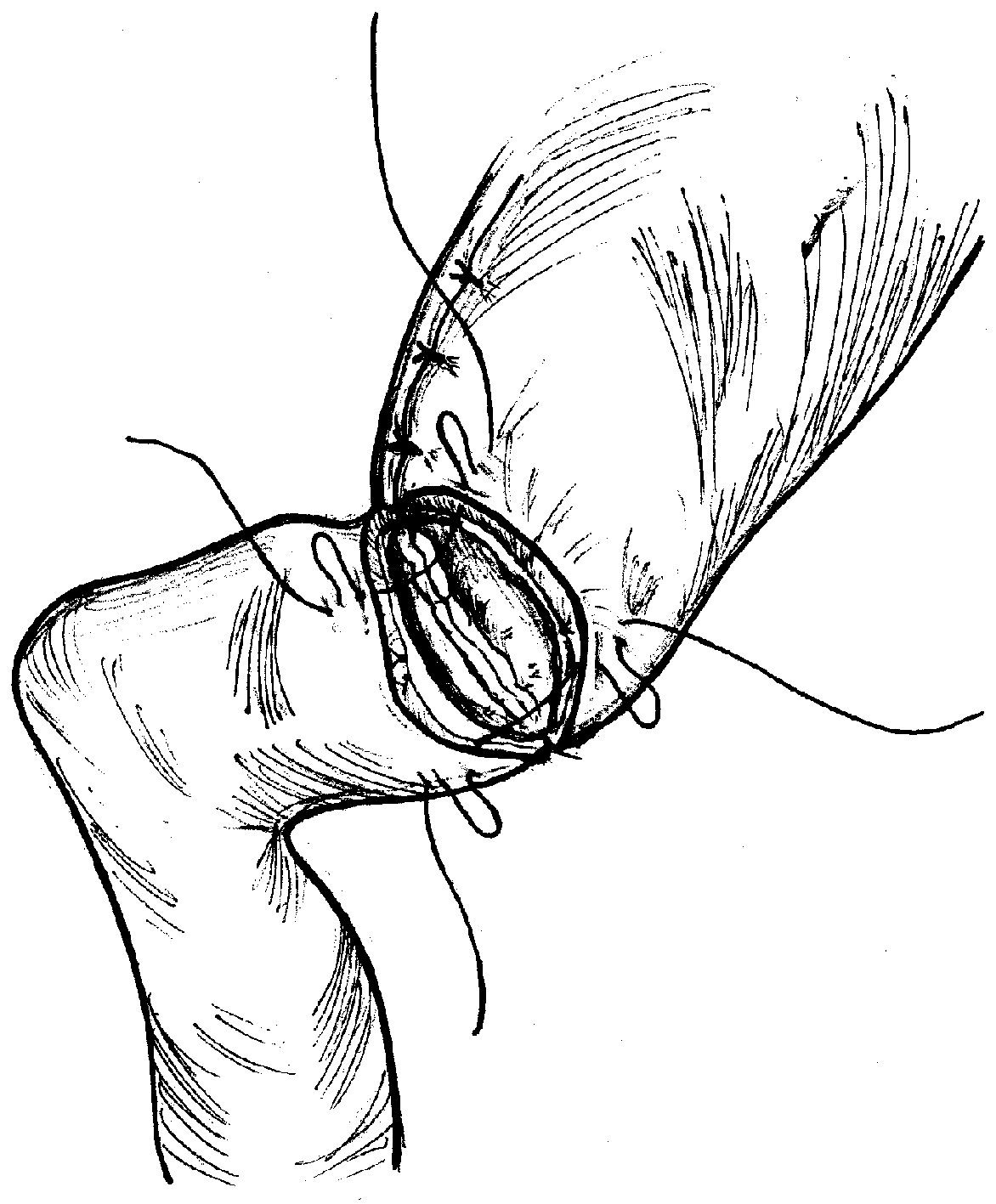 Рис.8.
Формирование передней губы
пилорусмоделирующего ГДА
Рис.8.
Формирование передней губы
пилорусмоделирующего ГДА
Инвертированный серозно-мышечный слой выглядит при этом как поперечная складка передней полуокружности анастомоза. Сформированный анастомоз проверяют на герметичность и проходимость. Пальпаторно он отличается от двухрядного подвижностью, более тонкой складкой по линии шва, эластичностью, лучшей смещаемостью смежных с анастомозом участков культи желудка и двенадцатиперстной кишки.
Однорядный пилорусмоделирующий желудочно-кишечный анастомоз серо-серозномышечноподслизистым швом, как в вариантах с сохранением гастродуоденальной непрерывности, так и в варианте по Бильрот-2 улучшает непосредственные и функциональные результаты операции. Шов является гемостатическим, так как предусматривает прошивание интрамуральных сосудов зоны шовной полосы. Формирование анастомоза осуществляется практически в асептических условиях, так как вскрытие просвета полых органов осуществляется на завершающем этапе наложения соустья. В процессе анастомозирования происходит адаптация всех слоев кишечной раны. Создание пилороподобного клапана достигается широким сопоставлением серозных оболочек и циркулярным поперечным инвертированием мышечного слоя и слизистоподслизистого футляра. Преимущества способа, отличающие его от аналогов, состоят в том, что изменяя направление прокола при прохождении подслизистого слоя с захватом интрамуральных сосудов, обеспечивается стабильный гемостаз шва. Футлярное смещение серозно-мышечных слоев позволяет включить в шовную полосу подслизистый, наиболее прочный слой. Прохождение нити с выколом не через край подслизистого слоя, а отступя на 0,1 см от его края в пределах футлярного смещения его, обеспечивает умеренную инверсию краев подслизистого слоя и более точное сопоставление подслизстого и слизистого слоев, что обеспечивает раннее фибринозно-коллагеновое спаивание анастомозируемых слизисто-подслизистого слоев, надежную изоляцию шовной нити от просвета кишки и защиту ее от инфицирования. Инверсия подслизистого и слизистого слоев первым стежком дополняется вторым стежком и сопровождается созданием манжеты-клапана с двумя мышечными слоями. Шов обеспечивает герметичное сопоставление слизистых оболочек, их раннее спаивание (слипание) и первичный характер заживления нежным рубцом. Биологическая и физическая герметичность, отсутствие бактериального воспаления по ходу шовной нити обеспечивают состоятельность шва и полноценное функционирование желудочно-кишечного анастомоза в отдаленные сроки после резекции желудка.
