
ИВЛ - Сатишур
.pdf
148 Часть II. Основные современные режимы МВЛ
Возможность регулировки скорости нарастания давления поддержки еще и еще раз подтверждает основное совре менное правило проведения синхрони зированной и вспомогательной венти ляции: аппарат должен подстраиваться
под нужды больного, а не больной под аппарат!
Синхронизация по времени наступления выдоха. Чувствительность экспираторного триггера
В режиме PSV при стандартных усло виях выдох наступает тогда, когда инспираторный поток снижается до опре деленного уровня (25—20 % от пикового потока, 5 л/мин и т. д. в за висимости от конструктивных особен ностей того или иного вентилятора) (рис. 6.9, а). У пациентов без значитель ной патологии легких переключения аппарата на выдох при снижении инспираторного потока до 20—25 % счита ется «физиологическим» критерием на чала выдоха.
Величина инспираторного потока, выраженная в процентах от пикового потока, при которой начинается выдох, называется чувствительностью экспира торного триггера — ETS (Expiratory Trigger Sensitivity) (184). В некоторых со временных вентиляторах имеется воз можность точно регулировать чувстви тельность экспираторного триггера, что имеет большое практическое значение. Дело в том, что благодаря регулировке ETS у врача впервые появилась возмож ность влиять на время вдоха в режиме PSV. Величина ETS 20-25 % (рис. 6.9, а) является средней и подходит пациен там без выраженной патологии легких и дыхательных путей. Совсем другая си туация наблюдается у более тяжелых больных. В случае преобладания рестриктивной патологии больные требуют бо лее длительного времени вдоха для луч шего расправления легочной ткани. Для этой цели ETS устанавливают в преде лах 5—15 % (рис. 6.9, б) — вдох удлиня ется, улучшается субъективное состояние пациента и эффективность вспомога тельной вентиляции. Для больных с пре-

Глава 6. Режимы вспомогательной вентиляции 149
имущественно обструктивной патологи ей, наоборот, требуется большее время выдоха. У них ETS устанавливают на уровне 40—60 %, вдох укорачивается, выдох удлиняется и становится более полноценным (рис. 6.9, в), т. е. лучшей синхронизации вспомогательной венти ляции при обструктивной патологии удается добиться при ETS > 35 %.
Таким образом, регулировка ETS позволяет индивидуально улучшить синхронизацию режима PSV в зависи мости от преобладания той или иной патологии респираторной системы — рестриктивной или обструктивной.
Если соблюдены указанные условия и способы синхронизации, режим PSV обеспечивает удовлетворительный «рес пираторный комфорт» и необходимость в седативной терапии практически от сутствует.
Сравнение режимов PSV и SIMV по казало, что при правильно подобранных параметрах режимом PSV во многих случаях легче поддержать необходимый дыхательный объем при меньших ЧД и Pmean, чем при SIMV (13, 15, 66, 151).
Кроме стабильности попыток самосто ятельных вдохов и соблюдения синхро низации, есть еще несколько условий эффективного и безопасного проведе ния PSV:
1.Отсутствие грубых нарушений легочной механики. Перед началом преимуще ственной или полностью вспомогатель ной вентиляции PSV следует убедить ся в положительной динамике со стороны податливости легких и/или сопротивления дыхательных путей. В процессе PSV необходимо продолжать мониторировать Cst, Rinsp, Rexp, RCexp. При повторном ухудшении параметров механических свойств лег ких показан своевременный переход на принудительно-вспомогательную ИВЛ (SIMV + PSV или P-SIMV + PSV) для усиления лечебного эффек та интенсивной респираторной терапии.
2.Проходимость дыхательных путей.
Метод PSV, как и все другие виды вентиляции по давлению, требует особо тщательного контроля за про ходимостью дыхательных путей. Скопление в трахее или бронхах мок роты, экссудата, густой слизи, а так же бронхоспазм приводят к тому, что заданное поддерживаемое давление будет достигаться только выше мес та препятствия (рис. 6.10), а ниже места обструкции рабочее бронхиаль ное давление будет значительно мень ше. Кроме того, подаваемое аппара том давление будет медленнее доходить до дистальных отделов брон хиального дерева. В результате паци ент не получает достаточной респира торной поддержки, снижается
реальный ДО (VTE), растет аутоПДКВ, развивается тахипноэ, беспокойство, появляются другие признаки десинхронизации. Вот почему в режиме PSV особенно важно регулярно про-

150 Часть II. Основные современные режимы МВЛ
водить санацию ТБД (вплоть до брон хоскопии), а также профилактику и своевременное купирование бронхоспазма.
3. Герметичность дыхательного контура.
Большая утечка потока из контура через неплотные соединения либо слабо раздутую (отсутствующую) ман жету эндотрахеальной (трахеостомической) трубки может существенно влиять на параметры PSV. Если по ток утечки достаточно высок, он мо жет превышать уровень потока ETS (рис. 6.11, а). При этом аппарат пы тается удерживать заданное Psupport, выдох своевременно не наступает, и время вдоха чрезмерно удлиняется —
I развивается полная десинхронизация в системе аппарат—больной со всеми вытекающими последствиями. Чтобы преодолеть слишком длинный вдох в режиме PSV, прежде всего необходи мо предпринять действия по гермети зации дыхательного контура (раздуть манжету, заменить эндотрахеальную или трахеостомическую трубку, уп лотнить соединения контура, заме нить поврежденные части контура и т. д.). Во-вторых, следует увеличить значение ETS (рис. 6.11, б), чтобы
поток ETS стал больше потока утеч ки. Это же автоматически приведет к увеличению экспираторного базово го потока, который поможет компен сировать утечки из дыхательного кон тура. Кроме того, некоторые современные вентиляторы позволяют устанавливать максимальное время вдоха в режиме PSV либо они зара нее запрограммированы на опреде ленное максимальное Ti при PSV. Как правило, это время составляет 3 с, после чего автоматически аппарат пе реключается на выдох независимо от уровня потока.
Если поток утечки превышает чувстви тельность потокового триггера, дополни тельно возникает опасность аутотриггирования (аутоциклирования), то есть аппарат самостоятельно инициирует вдо хи PSV без попытки вдоха больного. В результате происходит десинхронизация и принудительная гипервентиляция. Для борьбы с аутотриггированием в режиме PSV необходимо:
а) предпринять все возможные дей ствия по герметизации контура (раздуть манжету эндотрахеальной трубки, уп лотнить соединения контура, заменить поврежденные части контура и т. д.);
Глава 6. Режимы вспомогательной вентиляции 151
б) снизить чувствительность (т. е. уве личить значение) потокового триггера либо перейти на прессорный триггер.
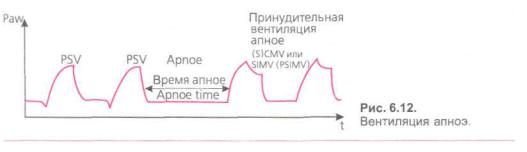
4. Готовность режима «Вентиляция апноэ»
(Apnoe Backup Ventilation). Посколь ку при проведении PSV принципиаль но отсутствуют принудительные аппа ратные вдохи, вероятность остановки дыхания или развития брадипноэ здесь приобретает особое значение. В случае апноэ пациент может остать ся на какое-то время незащищенным, существует риск развития альвеоляр ной гиповентиляции и гипоксической гипоксии, пока персонал не за метит данное состояние и не предпримет соответствующие экст ренные действия. Вот почему подав ляющее большинство современных вентиляторов предоставляет возмож ность включения режима «Вентиля ция апноэ» (Apnoe Backup Ventilation). В случае развития апноэ или брадипноэ в режиме PSV аппа рат ожидает очередную попытку вдо ха больного определенное «время ап ноэ» (заданное врачом или жестко установленное на аппарате), а затем автоматически переходит в один из принудительных или принудительновспомогательных режимов (SCMV, SIMV или P-SIMV) (рис. 6.12). Вид и параметры принудительной венти ляции в случае апноэ заранее устанав ливает врач. Одновременно аппарат включает соответствующую звуко вую и визуальную тревожную сигна лизацию. Таким образом, перед нача
лом применения PSV следует убедить ся, что в аппарате включен режим «Вентиляция апноэ» и установлены необходимые параметры.
PSV и «отучение» больного от ИВЛ
Одним из основных предназначений PSV является помощь в постепенном «отучении» больного от ИВЛ. В насто ящее время режим PSV самостоятельно либо в сочетании с SIMV (или P-SIMV, BIPAP) чаще всего применяется на ко нечном этапе отключения больного от респиратора. Изменение уровня поддер жки давлением позволяет дозировано увеличивать долю работы дыхания больного. Нагрузка внешней вентиля ции постепенно перекладывается с рес пиратора на пациента, что облегчает переход от ИВЛ к спонтанному дыха нию и экстубации. Есть данные, что метод особенно эффективен при «оту чении» от ИВЛ в случае паренхиматоз ной дыхательной недостаточности (13, 66). Но в настоящее время PSV с дос таточным успехом можно применять при самых различных формах дыхатель ной недостаточности, включая ХОЗЛ, «отучение» от ИВЛ при нейромышечной ОДН и т. д. (43, 54).
При ХОЗЛ, например, некоторые авторы вообще предпочитает PSV как самостоятельный способ респираторной поддержки, а не только как вспомога тельную вентиляцию (129). Было пока зано, что правильно подобранный Psupport и РЕЕР/СРАР у больных с
152 Часть II. Основные современные режимы МВЛ
X03J1 снижает самостоятельную ЧД, удлиняет время выдоха, что приводит к значимому снижению autoPEEP, улуч шению синхронизации и показателей газообмена (оксигенации).
Вспециальных исследованиях (53,
162)сравнивали 3 метода «отучения» от ИВЛ: PSV, SIMV и Т-контур. На боль шом рандомизированном материале было показано явное преимущество PSV с точки зрения меньшей длитель ности «отучения», успешности «отуче ния» (оценивалась частота последую щей реинтубации), а также безопасности вентиляции и субъектив ного комфорта больных. Особенно это касалось пациентов с длительной ИВЛ (более 6—7 суток).
После принятия решения об «отучении» от ИВЛ начинают постепенно уменьшать Psupport. Процесс этот очень индивидуален, зависит от состояния системы внешнего дыхания, дыхатель ных мышц и легочной механики того или иного больного. В любом случае, одномоментно рекомендуется снижать Psupport не более чем на 2 см вод.ст.! Еще раз напомним, что РЕЕР/СРАР остается на уровне 5—6 см вод.ст., Fi02 не снижают менее 30-33 % (!) и уста навливают достаточную чувствитель ность триггера (3-3,5 л/мин).
Постепенное уменьшение Psupport способствует большему участию больно го в процессе вентиляции и тренировке дыхательных мышц. После каждого сни жения Psupport необходима тщательная оценка, находится ли пациент в зоне «респираторного комфорта»: ДО = 7— 9 мл/кг, ЧД = 12-25/мин, Sa02 > 94 %, Ра02 > 65—70 мм рт.ст., нормокапния (кроме больных ХОЗЛ).
В случае стабильного клинического состояния пациента и устойчивости этих показателей через некоторое вре мя {как правило, несколько часов, а иногда дней!) можно продолжить сни жение Psupport на 1—2 см вод.ст. Вре мя (скорость) нарастания давления под
держки должно быть достаточным для покрытия вентиляционной потребнос ти больного в начале попытки вдоха. Если же отмечается дискомфорт паци ента (беспокойство, тахипноэ более 25 в минуту, снижение ДО менее 6 мл/кг и Sa02 < 94 % на фоне FiO, = 3540 %), Psupport возвращают к прежне му уровню. Параллельно проверяют проходимость дыхательных путей (при необходимости проводят обязательную санацию ТБД).
Большую помощь в оценке готовно сти пациента к переходу на полностью вспомогательную вентиляцию оказыва ют показатели мониторинга собствен ной дыхательной активности — РОД, RSB, WOB, РТР (см. стр. 226 и главу 11). Совокупный анализ этих парамет ров дает представление о соответствии возможностей системы внешнего дыха ния больного данному уровню полнос тью вспомогательной вентиляции. Ста билизация показателей РОД, RSB, WOB и РТР на «нормальных» цифрах явля ется одним из признаков устойчивого равновесия в распределении нагрузки работы дыхания между пациентом и аппаратом. Следовательно, можно про должать постепенное снижение Psuppon. С другой стороны, например, суще ственный рост в динамике РОД (> 5 см вод.ст.) и/или RSB (> 100) служит при знаком «истощения» возможностей спонтанного дыхания пациента и явля ется показанием к увеличению Psupport до 20—22 см вод.ст. и более. При ухуд шении механических свойств легких (например, прогрессирующем снижении податливости) и усугублении легочной патологии требуется своевременный возврат к принудительно-вспомогатель ной или принудительной вентиляции (P-SIMV + PSV, BIPAP или PCV).
Снижение Psupport менее 15 см вод.ст. означает, что работа дыхания, в основном, совершается самим больным, поток, инициируемый на вдохе боль ным, как правило, превышает инспира-
Глава 6. Режимы вспомогательной вентиляции 153
торный поток аппарата, а больной во вес большей степени самостоятельно конт ролирует дыхательный объем.
На уровне Psupport 8—10 см вод.ст. режим PSV осуществляет только ком пенсацию аэродинамического сопротив ления дыхательного контура и эндотрахеальной (трахеостомической) трубки. Если трубки слишком мала для данно го больного, для компенсации ее сопро тивления требуется реально большее Psupport (10—12 см вод.ст.), что следу ет учитывать в процессе «отучения» от ИВЛ.
При Psupport менее 11—12 см вод.ст. пациент практически полностью конт ролирует свой реальный ДО. Снижать Psupport менее 8 см вод.ст. не рекомен дуется, так как пациент может не спра вится с сопротивлением эндотрахеальной трубки и дыхательного контура. Снижение Fi02 < 30 %, РЕЕР/СРАР < 4-5 см вод.ст. и чувствительность триггера (> 4 л/мин) в процессе PSV нецелесообразно (более того, вредно!) и также не рекомендуется.
Если после уменьшения Psupport до 12 см вод.ст. и ниже больной остается в «зоне комфорта» с удовлетворитель ными показателями оксигенации (Sa02 > 94 %, Ра02 > 70 мм рт.ст. на фоне Fi02 = 30-33 % и PEEP = 4-5 см вод.ст.), считается, что он готов к от ключению от респиратора и прекраще нию МВЛ.
Режим PSV: РЕЗЮМЕ
Режим PSV является современной ма лоагрессивной формой вспомогательной ИВЛ. Пациент получает большую сте пень свободы по контролю за основны ми параметрами вентиляции (время вдо ха, частота дыхания, дыхательный объем). Благодаря этому наблюдается удовлетворительная субъективная пере носимость больным PSV и хорошая синхронизация с аппаратом, отсутству ет необходимость в значительной седа-
тивной терапии. Правильно подобран ные значения Psupport, Pramp (Rise Time), чувствительности триггера, ETS, Fi02 и РЕЕР/СРАР обеспечивают ус тойчивый «респираторный комфорт» и плавное «отучение» от ИВЛ.
Основные особенности и характеристи ки режима PSV:
•на аппарате задаются: уровень под держивающего давления Psupport, чувствительность триггера, PEEP/
СРАР, Fi02 , если позволяет класс вентилятора — время (скорость) на растания давления Pramp (Rise Time) и чувствительность экспираторного триггера ETS;
•установленное Psupport (сверх PEEP) подается аппаратом только в ответ на инспираторную попытку больного, соответствующую чувствительности триггера;
•Ppeak = PEEP + Psupport;
•принудительные аппаратные вдохи полностью отсутствует;
•пациент самостоятельно определяет частоту дыхания, время вдоха и вы доха, дыхательный и минутный объем вентиляции;
•значимое влияние на ДО происходит при Psupport > 15 см вод.ст.;
•выдох начинается, когда инспираторный поток снижается до определен ной величины (в среднем, до 20— 25 % от пикового значения);
•параметр чувствительности экспира торного триггера ETS позволяет ре гулировать время переключения ап парата с вдоха на выдох;
•работа дыхания пациента обратно пропорциональна уровню Psupport;
•должен быть включен страховочный режим «Вентиляция апноэ».
•эффективность уровня Psupport оце нивают прежде всего по нахождению пациента в «зоне респираторного ком форта»: субъективное состояние, ДО = 7—9 мл/кг, спонтанная ЧД = 12—
25 в минуту, нормокапния, Sa02 > 94 %, Ра02 > 65-70 мм рт.ст. на
154 Часть II. Основные современные
фоне РЕЕР/СРАР = 5-6 см вод.ст.
и Fi02 = 30-33 %);
•признаки недостаточного уровня (скорости нарастания) Psupport, него товности больного к изолированной PSV или недостаточной чувствитель ности триггера: беспокойство, тахипноэ (брадипноэ, периодическое ап ноэ), поверхностное дыхание, ухудшение аускультативной прово димости дыхательных шумов, сниже ние реального ДО менее 6 мл/кг,
Sa02 < 94 %, Pa02 < 60 мм рт.ст. при Fi02 = 37-40 %.
Показания
иусловия для проведения PSV:
•проведение полностью вспомогатель ной вентиляции у пациентов, не нуж дающихся в принудительной ИВЛ, но требующих частичной респираторной поддержки;
•постепенное «отучение» от ИВЛ;
•отсутствие выраженных нарушений механических свойств легких;
•отсутствие выраженных проявлений центральной и/или нейромышечной ОДН;
•устойчивость и стабильность самосто ятельных попыток вдоха;
•уровень сознания не ниже 9 баллов GCS (по шкале ком Глазго).
Преимущества режима PSV:
•пациент «свободен» в выборе и само регулировании основных параметров вспомогательной вентиляции;
•за счет этого — хорошая синхрони зация с аппаратом (при правильно ус тановленной чувствительности триг гера и других параметров);
•лучшее состояние субъективного «рес пираторного комфорта»;
•снижение необходимости в седативной терапии;
•оптимальный баланс между работой дыхания пациента и вентилятора (при правильно подобранном уровне Psupport);
имы МВД
•«тренировка» дыхательных мышц и профилактика их атрофии. Работа диафрагмы улучшает вентиляцию задне-базальных отделов легких и вентиляционно-перфузионное соотно шение;
•лучшая компенсация сопротивления дыхательного контура и эндотрахеальной (трахеостомической) трубки;
•эффективное постепенное «отучение» от ИВЛ.
Относительные
недостатки и трудности режима PSV:
•вероятность снижения минутного объема и альвеолярной гиповентиляции в случае брадипноэ (апноэ);
•«истощение» дыхательных мышц при неверно подобранных Psupport и чув ствительности триггера или слишком раннем переводе больного на PSV;
•вероятность удлинения времени вдо ха и аутотриггирования при утечках из дыхательного контура или дыха тельных путей;
•недостаточная вентиляция и оксигенация при ухудшении легочной ме ханики (снижении податливости лег ких, увеличении сопротивления дыхательных путей);
•необходимость в регулярной коррек ции чувствительности триггера, Pramp и Psupport у больных с часто меняющейся интенсивностью спон танных попыток вдоха.
PPS — Пропорциональная поддержка давлением (ППД) (Proportional Pressure Support).
Синоним: PAV — Proportional Assist Ventilation (пропорциональная вспомогательная вентиляция).
Метод PPS (PAV) явился развитием и совершенствованием вспомогательной вентиляции PSV. Суть метода выраже-
Глава 6. Режимы вспомогательной вентиляции 155
на в словах его создателя и основного инициатора М. Younes (186): поддержи вающее давление и требуемый для него инспираторный поток подаются пропор ционально выраженности (силе) попыт ки вдоха больного. Чем больше инспираторное усилие создает больной (т. е. чем больше его вентиляционная потребность), тем больший поток и большее поддерживающее давление (!) подается аппаратом.
По данным литературы и отзывам при менявших его специалистов, метод PPS имеет определенные преимущества по сравнению со стандартным режимом PSV (85, 129):
•лучшая синхронизация между паци ентом и вентилятором без необходи мости частой регулировки чувстви тельности триггера и уровня Psupport;
•пациент получает еще больший кон троль над респиратором и параметра ми вентиляции;
•автоматическая адаптация аппарата к постоянно меняющимся инспираторным потребностям больного.
Общее показание для PPS (PAV) то же, что и для стандартного PSV: необходи мость продолжения вспомогательной вентиляции, но без принудительных аппаратных вдохов. Иными словами, необходимость во вспомогательной вен тиляционной поддержке по компенса ции работы дыхания пациента направ лена на преодоление сохраняющейся умеренной патологии легочной механи ки и/или сопротивления эндотрахеальной (трахеостомической) трубки и ды хательного контура.
Между тем, PPS (PAV) существенно отличается от PSV и имеет перед ним определенные технологические преиму щества. Во время стандартной PSV па циент самостоятельно регулирует часто ту, спонтанный инспираторный поток и (частично или полностью) дыхательный объем. Однако скорость потока аппарата (через время нарастания давления Pramp) и само поддерживающее давле
ние регулирует врач и какое-то время они остаются на аппарате неизменны ми. Но ведь состояние легочной меха ники больного и степень его инспираторного усилия могут быстро измениться. Если врач вовремя не из менит параметры PSV, то прежние же сткие показатели Pramp и Psupport не будут соответствовать новым условиям, наступит десинхронизация и диском форт пациента.
Поэтому удержание Psupport на задан ном уровне в ряде случаев может явиться не достоинством, а относительным недо статком режима PSV. Можно утверждать, что уровень Psupport установлен на нуж ную величину только во время регули ровки. Если же спонтанное дыхательное усилие больного меняется и плюс к тому же меняется (ухудшается) легочная ме ханика, аппарат это не принимает во внимание и продолжает подавать пре жний Psupport. Данное положение про иллюстрировано на рисунке 6.13 на стр. 156, где отображены три графика: 1) дав ление напряжения дыхательных мышц Pmus, отражающее инспираторное уси лие больного; 2) Psupport; 3) аппаратный поток (Flow); реальный дыхательный объем (VTE).
С усилением попытки вдоха поток в контуре и реальный дыхательный объем увеличиваются, но это происходит за счет усиления работы дыхания больного, а не аппарата, ведь Psupport остается на пре жнем (заданном) уровне. Такая ситуация особенно чревата неприятными послед ствиями в случае сохраняющейся или прогрессирующей патологии легочной механики (например, при снижении по датливости легких). Если своевременно не усилить вспомогательную респираторную поддержку (Psupport, Pramp), наступит истощение компенсаторных возможнос тей дыхательной мускулатуры и последу ющая гиповентиляция. С другой сторо ны, при PPS (PAV) уровень Psupport подается пропорционально инспираторному усилию больного, т. е. пропорцио-

156 Часть II. Основные современные режимы МВЛ
нально работе дыхания. Величина Psupport автоматически изменяется, что бы соответствовать меняющимся венти ляционным потребностям больного. Чем сильнее попытка вдоха, тем больше под держивающее давление подает аппарат. Безусловно, врач должен установить оп ределенные нижнюю и верхнюю грани цы Psupport, чтобы не развились гиповентиляция или перераздувание легких.
Механизм функционирования PPS (PAV) технически довольно сложен. Он основан на применении микропроцес сорной техники с двойной обратной связью (59, 129). Не вдаваясь в техни ческие подробности, отметим лишь ос новные моменты. В режиме PPS аппа
Iрат прежде всего оценивает дыхательное усилие пациента, для чего использует ряд данных: 1) скорость снижения дав ления в дыхательных путях во время попытки вдоха; 2) возникающие при этом поток и дыхательный объем. Эти
данные вместе с основными параметра ми легочной механики (податливость и сопротивление) обрабатываются микро процессором через специальные матема тические формулы. В результате опре деляется индивидуальное Psupport, требующееся данному больному с дан ной легочной механикой для адекватной поддержки данного инспираторного усилия. Тем не менее, такая кибернети ческая система управления PPS еще не доведена до полного автоматизма. Врач должен устанавливать на аппарате и регулировать ряд дополнительных пара метров по компенсации растяжимости легких (Volume Assist, VA) и сопротив ления дыхательных путей (Flow Assist, FA). В случае неверных настроек может развиться десинхронизация из-за гиперили гиповентиляции. Из практики из вестно, что VA и FA следует первона чально устанавливать приблизительно на уровне 30 % от расчетных С и R.

Глава 6. Режимы вспомогательной вентиляции 157
Рисунок 6.14 схематически отобража ет динамику потока и Psupport в зави симости от степени дыхательного уси лия (давления напряжения дыхательных мышц Pmus). В отличие от обычного режима PSV, при PPS (PAV) макси мальный уровень Psupport соответствует моменту максимального дыхательного усилия. К окончанию инспираторного усилия Psupport снижается до нуля, что бы не мешать выдоху.
Как видно из иллюстрации, величина поддерживающего давления не постоян на, а зависит от выраженности попытки вдоха. Наиболее отчетливое автоматичес кое увеличение Psupport наблюдается при более интенсивной попытке вдоха, что бы соответствовать возросшим инспираторным потребностям больного. При по пытке вдоха меньшей интенсивности Psupport остается на среднем уровне. Од
новременно величина Psupport корректи руется в зависимости от состояния легоч ной механики, чтобы своевременно ком пенсировать изменяющиеся податливость легких (С) и/или сопротивление дыха тельных путей (R) (рис. 6.15).
При проведении PPS также особое внимание следует уделять герметичнос ти дыхательного контура и санации ТБД. Большая утечка, а также скопление мок роты в трахее и бронхах могут вызвать неверную реакцию аппарата на попыт ку вдоха больного с неадекватной, а в ряде случаев и извращенной динамикой Psupport. Требуется также более тщатель но наблюдать за реальным ДО. Дело в том, что в процессе PPS даже современ ный вентилятор не обеспечивает какойто заранее заданный минимальный ДО. В результате может создаться ситуация (например, при слабой попытке вдоха и/
