
Классификация
Всемирной организацией здравоохранения (ВОЗ) опубликованы 6 серий Международной гистологической классификации опухолей (МГКО), построенных с учетом локализации, гистологического строения и клинического течения. Все новообразования челюстно-лицевой области у детей разделяются на доброкачественные опухоли, опухолеподобные заболевания и злокачественные опухоли. Каждая из этих групп опухолей подразделяется на следующие подгруппы в зависимости от источника происхождения (ткань, орган):
• эпителиальные опухоли;
• опухоли мягких тканей (сосудистые);
• опухоли костей и хрящевой ткани;
• опухоли лимфоидной и кроветворной ткани;
• опухоли смешанного генеза;
• вторичные опухоли;
• неклассифицируемые опухоли.
Доброкачественные опухоли
Остеома — медленно растущая доброкачественная опухоль, построенная из хорошо дифференцированной зрелой костной ткани. Эта опухоль выявляется чаще после 15 лет и в более старшем возрасте.
Клиническая картина. Проявления остеом слабо выражены. От других опухолей челюстных костей остеомы отличаются крайне медленным ростом (в течение многих лет). Развиваясь из кости челюсти, остеомы вызывают постепенное утолщение соответствующего участка, приводя к деформации челюсти, косметическим и функциональным нарушениям. Достигая иногда большого размера, опухоль не вызывает боли. Клиническое течение опухоли зависит от ее локализации, размеров и направления роста. Опухоль может располагаться центрально и периферически (А.А. Колесов). Сдавливая сосудисто-нервный пучок в области нижней челюсти, опухоль может вызывать неврологическую симптоматику (боли, парестезии и др.). Развитие остеомы на верхней челюсти может приводить к экзофтальму, затрудненному носовому дыханию (при распространении на пазухи носа). При поражении покровных костей черепа может проявляться неврологическая симптоматика (головная боль, другие функциональные расстройства). При поражении ВНЧС отмечаются нарастающее ограничение опускания и затруднение боковых движений нижней челюсти. Кости лицевого скелета и черепа могут иметь несколько очагов поражения и сочетаться с поражениями других костей скелета.
Центральные и периферические остеомы бывают губчатыми, компактными и смешанными. Некоторые считают, что в начальных стадиях развития остеома имеет губчатый характер, в поздних — компактный.
Рентгенологически периферическая остеома определяется как одиночное ограниченное избыточное костное разрастание, вдающееся в виде шипа или выступа в окружающие мягкие ткани. Эти образования могут быть связаны с костью узкой ножкой или имеют широкое основание, правильную форму, гладкие, ровные контуры. Центральная остеома выявляется в виде очага интенсивного уплотнения округлой формы с гладкими контурами, остеопороз и деструкция отсутствуют (компактна).
Дифференцировать остеому приходится с фиброзной дисплазией, что даже микроскопически иногда представляет большие трудности. Кроме того, при дифференциальном диагнозе следует иметь в виду реактивные гиперостозы неопухолевого происхождения и оссифицирующий миозит, остеомиелит, оссифицированную гематому.
Лечение. Удаление опухоли в пределах здоровой кости. Показаниями к операции являются боль, большой размер опухоли, нечетко установленный клинико-рентгенологический диагноз.
Гигантоклеточная опухоль (ГКО) или бурая опухоль, остеокластома, — одна из наиболее часто встречающихся костных опухолей челюстей в детском возрасте (33 % от общего числа доброкачественных опухолей). Гистогенез опухоли неясен. ГКО характеризуется богато васкуляризированной тканью, состоящей из клеток типа остеобластов, между которыми рассеяны гигантские клетки типа остеокластов. Эта опухоль поражает, как правило, одну из челюстей и не сопровождается изменениями в других костях.
Рентгенологически эта опухоль проявляется в виде ячеистой и литической формы.
При ячеистой форме в очаге поражения выявляется множество мелких полостей или более крупных ячеистых образований, отделенных друг от друга костными перегородками различной толщины. Значительное истончение кортикального слоя на нижней челюсти. Реакция со стороны надкостницы не отмечается.
При литической форме ГКО очаг деструкции бесструктурен. Если процесс ограничивается частью кости челюсти, то этот дефект является краевым. Если кость разрушена по всему поперечнику, на фоне опухоли определяются свободные концы фрагментов челюсти с неровными и смазанными краями.
Кортикальный слой резко истончен или не обнаруживается. При разрушении периоста опухоль может проникать в окружающие мягкие ткани, однако это еще не служит признаком ее злокачественного перерождения.
Клиническая картина. Наибольшая частота поражения челюстных костей отмечается в двух возрастных группах - у детей 4-7 и 8—12 лет, чаше у мальчиков. Преобладают поражения нижней челюсти. Распространенной локализацией ГКО нижней челюсти являются тело и ветвь. При развитии патологического процесса в области ветви поражение тела нижней челюсти чаще бывает до уровня моляров. В случае вовлечения в патологический процесс тела челюсти и распространения опухоли к центру ветвь челюсти оказывается непораженной. Изолированное поражение подбородочного отдела бывает редко, процесс распространяется и на тело нижней челюсти.
Болевой синдром может предшествовать деформации. Самый частый первичный симптом заболевания — припухлость (деформация) соответственно тому или иному отделу нижней челюсти, реже первичными симптомами могут быть появление патологической ткани в полости рта, неправильное положение зубов в зубном ряду. Это бывает при локализации опухоли в подбородочном отделе и теле нижней челюсти.
Быстрое нарастание деформации наблюдается при локализации патологического процесса в теле нижней челюсти, что связано с особенностями ее строения у детей и меньшим объемом прилежащих мягких тканей в этой области.
Поверхность пораженного участка кости чаще гладкая, реже бугристая, границы очага поражения относительно четкие. При вовлечении ветви нижней челюсти может разрушаться внутренняя кортикальная пластинка с вовлечением в патологический процесс крыловидных мышц. Если опухолевая ткань определяется в полости рта, охватывая зубы как с вестибулярной, так и с язычной стороны, она имеет характерный синюшно-багровый цвет и бугристую поверхность. Отмечается подвижность зубов в очаге поражения и изменение их положения.
ГКО верхней челюсти имеет более длительный латентный период, что обусловлено анатомо-топографическими особенностями строения верхней челюсти. Независимо от места возникновения опухоль проявляется «вздутием» кости. Болевой синдром отсутствует. Пораженный участок челюсти утолщается, поверхность кости плотная с относительно четким переходом к опухолевидно-неизмененной кости. Иногда определяются участки податливости костной ткани, подвижность и изменение положения зубов.
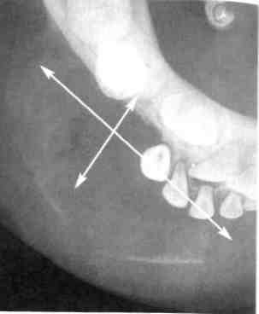
Гигантоклеточная опухоль тела нижней челюсти (очаг деструкции литического типа).
Хондрома — опухоль, состоящая из зрелой хрящевой ткани. Наблюдается преимущественно у детей школьного возраста. Хондромы бывают одиночными и множественными. В челюстных костях они обнаруживаются, как правило, в виде солитарного узла. В зависимости от расположения по отношению к кости их принято разделять на центральные и периферические (эн- и экхондромы).
Большинство хондром челюстных костей эмбрионального происхождения. Опухоль обнаруживают чаще на верхней челюсти, как правило, в переднем ее отделе по ходу срединного шва или в толще челюсти. Можно предположить, что появление хондром по линии срастания костей верхней челюсти имеет определенную связь с развитием челюсти. Такая локализация хондром верхней челюсти может быть одним из клинических и диагностических признаков.
Хондромы бывают одиночными и множественными, способны к рецидивированию и озлокачествлению (хондросаркома). Опухоль может смещать зубы и нарушать прикус, но не вызывает подвижности зубов. Слизистая оболочка, покрывающая опухоль, не изменена. Хондрома деформирует верхнюю челюсть первоначально в сторону твердого неба.
Рентгенологически видна плотноватая тень новообразования, корни зубов не резорбированы, опухоль имеет бесструктурную тень неравномерной плотности.
Диагноз затруднителен, и ставят его часто на основании типичной локализации для этого вида опухоли, окончательно устанавливают после биопсии (инцизионной).
Лечение. При удалении хондромы показана частичная или полная резекция челюсти с одномоментным удалением опухоли единым блоком и в пределах здоровых тканей. При удалении опухоли необходимо иссечь и надкостницу, покрывающую опухоль, иначе возможны рецидивы.
Оссифицирующая фиброма (фиброостеома) включена в серию № 5 МГКО «Гистологическая классификация одонтогенных опухолей» ввиду исключительного проявления только в челюстных костях. Но поскольку она не связана с одонтогенезом, рациональнее ее рассмотреть в группе костных образований челюстей.
Опухоль выявляется только у детей старшего возраста, чаще у мальчиков.
Клиническая картина. Оссифицирующая фиброма напоминает картину монооссальной (очаговой) фиброзной дисплазии, однако в отличие от нее растет значительно быстрее. Зубы в области расположения опухоли смещаются. Рост опухоли безболезненный. При выраженной деформации отмечается крепитация или отсутствие кортикального слоя; в этом случае пальпируется упругое эластичное образование.
Рентгенологическая картина оссифицирующей фибромы челюстей является имитатором фиброзной дисплазии. Очаг деструкции костной ткани с ровными, четкими контурами. Опухоль отграничена от прилежащей кости тонкой остеосклеротической каймой. В очаге деструкции видны множественные мелкие очаговые тени — участки кальцификации. Опухоль вызывает вздутие челюсти, смещение и истончение кортикального слоя, смещает зубы.
Диагностика. Дифференциальную диагностику оссифицирующей фибромы проводят с десмопластической, амелобластической и одонтогенной фибромами, но наибольшие трудности возникают при дифференцировании ее с фиброзной дисплазией. Клинических признаков для дифференциального диагноза у детей до 15—16 лет нет. В более старшем возрасте можно отметить замедление или остановку роста при фиброзной дисплазии.
Рентгенологически наиболее выраженным признаком может быть
четкий и тонкий ободок склероза, который всегда хорошо выражен при оссифицирующей фиброме. Структура опухоли проявляется многочисленными очажками склероза, которые равномерно выражены по всему очагу поражения в отличие от очаговой фиброзной дисплазии при которой четкость границ может быть не выражена, а структура опухоли более гомогенна.
Подтверждением диагноза остается клинико-рентгенологическое исследование, подкрепленное морфологически присутствием кальцификатов сферического вида.
Лечение радикальное — удаление опухоли.
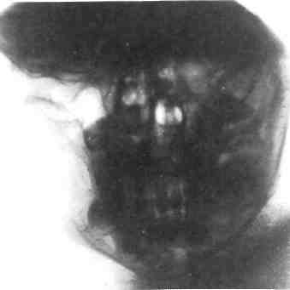
Оссифицирующая фиброма ветви и угла нижней челюсти. Рентгенограмма (кортикальный слой кости истончен и вздут).
