
Уч-к_Хирургия_Минск_2012
.pdf
Рис. 130. Варианты переломов тазового кольца:
а – перелом Мальгеня; б – перелом Вуалемье; в – перелом Нидерля; г – перелом Дювернея; д – центральный переломовывих бедра
•перелом Вуалемье – вертикальный перелом крестца
и переднего полукольца таза, как при переломе Мальгеня, с той же стороны (рис. 130, б);
•перелом Нидерля (диагональный перелом таза) – вертикальный перелом подвздошной кости с одной стороны и
переднего полукольца – с другой (рис. 130, в);
• перелом Дювернея – перелом заднего полукольца с переломом вертлужной впадины (рис. 130, г);
•переломы вертлужной впадины – переломы края или дна впадины, центральный вывих бедра (рис. 130, д);
•переломы таза и повреждения тазовых органов;
•комбинированные повреждения.
Клинические проявления зависят от тяжести повреждения. Если целостность тазового кольца не нарушена и нет повреждения органов, такие переломы считаются относительно «легкими».
Шок наблюдается у 20–30 % пострадавших, а при повреждении внутренних органов – достигает 100 %. Шок, кровопотеря и жировая эмболия – основные причины летальности (20–40 %).
Всякий перелом костей таза сопровождается сильной болью, усиливающейся при малейшем движении и пальпации,
351

Рис. 131. Симптомы переломов костей таза:
а – симптом Вернейля; б – симптом Ларрея
признаками кровопотери, картиной острого живота. Больной становится пассивным, колени слегка согнуты и разведены – положение «лягушки» (симптом Волковича).
Пострадавший не может поднять ногу (симптом «прилипшей пятки»), при повороте он поддерживает ногу на стороне перелома здоровой ногой (симптом Габая).
Сдавление таза за гребни подвздошных костей вызывает сильную боль – симптом Вернейля (рис. 131, а), разведение гребней – симптом Ларрея (рис. 131, б).
При повреждении уретры и мочевого пузыря, прямой кишки, половых органов клиническая картина дополняется признаками повреждения соответствующих органов. Раннее выявление этих повреждений имеет большое прогностическое значение. Если мочеиспускание нормальное и моча не окрашена кровью, то в большинстве своем мочевой пузырь и уретра остаются неповрежденными. Выделение мочи малыми порциями с кровью, боль и притупление над лоном заставляют думать о внебрюшинном повреждении мочевого пузыря. Признаками повреждения мочеиспускательного канала являются кровотечение из уретры, задержка мочи и гематома промежности.
Некоторые переломы имеют свои признаки:
•разрыв симфиза – ноги в коленях согнуты и приведены, через прямую кишку пальпируется расхождение лонных костей;
•переломы седалищной и лонной костей – положение «лягушки»;
•центральный вывих бедра – головка бедренной кости пальпируется через прямую кишку, сильная боль и резкое
352
ограничение движений. Нога слегка согнута и ротирована кнаружи;
•симптом «заднего хода» – отрыв передне-верхней ости подвздошной кости (симптом Лозинского);
•ассиметрия тазового кольца (смещение отломков тягой мышц при двойном переломе) и кажущееся укорочение ноги за счет смещения костей таза (перелом Мальгеня).
Переломы костей таза часто осложняются разрывами:
•уретры и мочевого пузыря;
•прямой кишки;
•влагалища у женщин;
•крупных сосудов;
•тазового дна.
Переломы костей таза могут быть причиной жировой эмболии и всегда сопровождаются обширным пропитыванием мягких тканей (клетчатки таза) кровью. Кровопотеря может достигать 1,5–2 л.
Диагностика на догоспитальном этапе основана:
•на выявлении в области таза ссадин, отека, флюктуации, деформации и др.;
•проверке симптомов Вернейля и Ларрея, перитонеальных симптомов;
•пальцевом исследовании прямой кишки и влагалища у женщин (кровь на перчатке);
•выяснении функции мочеиспускания: если больной не может помочиться, проводится катетеризация мочевого пузыря резиновым катетером.
Внебрюшинные разрывы мочевого пузыря – причина тяжелейших «мочевых» флегмон, а внутрибрюшные разрывы – перитонита.
Задержка мочи, выделение крови из мочеиспускательного канала, припухлость в промежности или переполнение мочевого пузыря, невозможность катетеризации пузыря – все это признаки повреждения уретры.
В стационаре выполняется рентгенография таза в разных проекциях. В диагностике разрывов мочевого пузыря помогает
цистография.
Неотложная помощь:
• обезболить: внутривенное введение 0,5 мл 0,1 %-го атропина, 2–3 мл (10–15 мг) 0,5 %-го диазепама, 1–2 мл (50–100 мг) 5 %-го трамадола, 2 мл 0,005 %-го фентанила;
353

Рис. 132. Положение «лягушки»
•бережно уложить пострадавшего: спиной на щит или жесткие носилки, под колени подложить валик из свернутого одеяла, куртки (создать положение «лягушки») (рис. 132). Можно транспортировать на здоровом боку (полубоком), подперев таз свернутой валиком одеждой или подушкой;
•наладить инфузию полиглюкина и других растворов гемодинамического действия. При значительной гипотонии инфузия дополняется введеним вазотоников и гормональных препаратов;
•дать увлажненный кислород;
•при необходимости – повторное введение обезболивающих препаратов;
•транспортировать в травматологическое или реанимационное (при наличии шока) отделение.
При переломах таза без нарушения тазового кольца больного укладывают на щит (рис. 133), а ногу на стороне повреждения – на шину Белера или подушку, подложенную под колено. Назначается ЛФК, ФТЛ.
Переломы со смещением костей таза требуют скелетного вытяжения (рис. 134). Таз подвешивается в гамачке, а степень его натяжения регулируется грузами, ноги укладывают на шины Белера и осуществляется скелетное вытяжение за бугристости большеберцовых костей. Головной конец кровати приподнят.
Длительность постельного режима зависит от тяжести трав-
мы и в среднем составляет 2–4 недели.
Особенности ухода. Уход за больными с большими гипсовыми повязками или находящимися на скелетном вытяжении также при имеет свои особенности. Больные длительно находятся в постели, поэтому прием пищи, мытье и отправление естественных потребностей происходит в палате.
Особо тщательного ухода требует кожа в области крестца и местах стояния спиц, где уход за ней ограничен приспособлениями для вытяжения или повязкой.
354
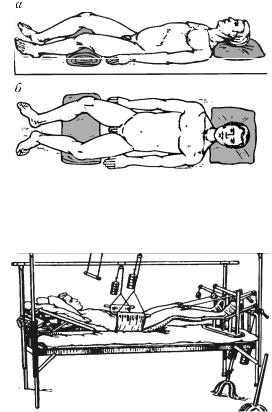
Рис. 133. Положение пациента при переломах таза без нарушения тазового кольца:
а – вид сбоку; б – вид сверху
Рис. 134. Скелетное вытяжение при смещении отломков таза
Трижды в день пациенту необходимо мыть руки с мылом. В первые дни пребывания необходимо помогать ему во время еды, контролировать работу кишечника. При подкладывании судна больного приподнимают за гамак.
Нередко больные жалуются на давление гипсовой повязкой в области крестца или костных выступов. В этих случаях необходимо вырезать «окно» соответственно месту давления и осмотреть проблемное место, а затем, если это необходимо, подложить дополнительную прокладку и загипсовать.
Места на повязке, пропитанные кровью, следует регулярно обрабатывать антисептиком.
В случае кровотечения под повязкой – пальцевое прижатие артерии к костным выступам выше повязки и вызов врача.
355

Малоинвазивная (эндоскопическая) хирургия
Идея применения малотравматичных и косметических доступов к патологическому очагу предложена более 100 лет назад, однако широкое применяться в мировой практике они стали после 1987 г., кода появилась возможность наблюдать место операции на телевизионном экране. Наиболее широкое применение получили лапороскопические методы с диагностической целью (торакоскопия, лапороскопия, артроскопия) и при выполнении ряда операций (холецистэктомии, аппендэктомии, грыжесечении, ушивании раны легкого и др.).
Лапороскопические операции особенно показаны пациентам с ожирением, высоком риске нагноения раны. Малоинвазивная хирургия получила широкое применение не только в абдоминальной и торакальной хирургии, но и при выполнении оперативных вмешательств на суставах, урологии, гинекологии и сосудистой хирургии.
Суть метода операции заключается во введении через миниразрезы или пункционно (троакаром) лапороскопа (рис. 135) (торакоскопа, артроскопа) и манипуляторов. Для расправления стенок полости в нее нагнетается инертный газ и визуально либо транслируя изображение на экран монитора с помощью манипуляторов выполняется оперативное вмешательство.
Предоперационная подготовка пациентов не отличается от таковой при выполнении операции обычным доступом. Осторожно ставятся показания для лапоро- и торакоскопического исследования после перенесенных операций в области предстоящего осмотра из-за развивающегося спаечного процесса
и угрозы повреждения органов при проникновении троакара в полость.
Больные значительно легче переносят лапороскопические операции. Им разрешается вставать уже на следующий день после операции, более чем в 2 раза сокращаются сроки госпитализации и всего послеоперационного периода.
Рис. 135. Лапороскопия
356
Трансплантология
Основоположником трансплантологии в нашей стране является Н.Е. Савченко, под руководством которого в 1970 г. проведена первая успешная пересадка донорской почки.
В Республике Беларусь трансплантология достигла значительных успехов: создан РНПЦ трансплантологии. Специальные выездные бригады готовы выехать в любую точку республики для забора донорских органов. Широко проводится пересадка почки, сердца¸ печени, костного мозга, стволовых клеток кожи, роговицы, костной ткани.
После гибели мозга многие органы какой-то период времени еще сохраняют свою жизнедеятельность. Эту особенность медики используют для получения донорских органов. Источником их являются погибшие в короткий срок в результате не-
счастных случаев люди.
Донор – дающий орган, реципиент – получающий донорский орган.
Иммунная система каждого человека имеет свои особенности, поэтому пересадка органа без ее учета сопровождается реакцией отторжения. Среди населения земного шара существуют люди с почти идентичными или очень близкими по свойствам иммунными системами. В связи с этим создан Всемирный банк данных пациентов, нуждающихся в донорских органах, разработаны среды для консервации донорских органов, созданы лаборатории для определения их иммунных особенностей. При совпадении соответствующих показателей (их существует более 200, в практике используются около 20) самолетом донорский орган доставляется к реципиенту и выполняется пересадка. Так как с абсолютно идентичными особенностям людей не бывает, то всегда в большей или меньшей степени существует опасность отторжения пересаженного органа. Для предупреждения данной реакции реципиенты длительное время под контролем иммунологов принимают препараты, угнетающие иммунитет реципиента, а для уменьшения уязвимости организма со стороны инфекции профилактически
назначаются антибиотики.
Аутотранплантат – пересаживается собственная ткань
в пределах одного организма.
Аллотрансплантат (гомотрансплантат) – пересадка органа или ткани от организма одного вида (от человека к человеку).
357
Гетеротрансплантат (ксенотрансплантат) – орган или ткань организма другого вида (свиньи).
Наиболее эффективной является пересадка собственных тканей. Показаниями для нее являются наличие обширных де-
фектов кожи, сухожилий и т.д.
Реплантация – восстановление анатомической целостности сегментов тела путем пришивания пальцев, сегментов конечностей, ушных раковин, носа после их травматической ампутации.
Пластическая и восстановительная хирургия. Косметология
Внастоящее время получила развитие ветвь хирургии, направленная на устранение дефектов и пороков внутриутробного развития или увечий, полученных в результате несчастных случаев в быту и на производстве.
Наиболее древней и распространенной является дермопластика. Разновидностями ее является пересадка марочным способом, расщепленным кожным лоскутом, взятым на донорском участке. Толщина лоскута не должна превышать 2–3 мм, чтобы донорскому участку сохранить способность к самостоятельной эпителизации.
Закрыть дефект тканей можно также полноценным кожным лоскутом на питающей (сосудистой) ножке, перемещением кожных лоскутов.
Внастоящее время широко осуществляется пересадка сухожилий и хрящей, костного мозга, протезирование сосудов, устранение дефектов развития грудной клетки, врожденных и приобретенных пороков сердца, пластика пищевода и устранение пороков развития мочеполовой системы и т.д.
Развитие микрохирургии позволило с успехом реплантировать ампутированные пальцы и части конечностей при травмах, пересаживать пальцы ног на кисти для улучшения хватательной функции поврежденных кистей, устранять косметические дефекты лица и тела.
Определенный процент людей недовольны своим видом или размерами отдельных частей тела и желают их исправить, что послужило поводом для развития косметологии. Широко в мире применяется пластика молочной железы (увеличение или уменьшение размеров, устранение обвислой железы), носа, губ, ушей, операции по омоложению и т.д.
358
Необходимо помнить, что любая операция несет скрытую угрозу здоровью и чревата осложнениями разной степени тяжести на всех ее этапах, в том числе и в отдаленном периоде после операции (отторжение трансплантатов, изъязвления, малигнизация, рубцовая деформация и др.).
Дегенеративно-дистрофические заболевания и деформации конечностей
На протяжении всей жизни в организме человека постоянно происходят обменно-восстановительные процессы, отмирание старых и поврежденных клеток и замещение их молодыми. Возраст, образ жизни, перенесенные травмы и заболевания способствуют замедлению восстановительных процессов в тканях, подверженных повышенной нагрузке. В результате развиваются патологические состояния, именуемые дегенеративно-дистрофическими заболеваниями, сопровождающиеся стойким болевым синдромом, а в ряде случаев
ведущих к деформации конечностей.
Остеохондропатии. Болезнь Легг – Кальве – Пертеса –
асептический подхрящевой эпифизеонекроз головки бедра. Болезнь характерна для детского возраста. Обычно поражается одна сторона. Болезнь начинается с некроза губчатой костной ткани эпифиза, ведущего к размягчению и деформации головки бедренной кости. Головка меняет форму и напоминает форму шляпки гриба. Шейка укорачивается, утолщается, часто изменяется угол мужду шейкой и диафизом бедра. Признаков воспаления нет. Ощущается боль в тазобедренном суставе и колене, особенно после ходьбы, несколько ограничено отведение и ротация бедра. Рентгенологически: признаки, напоминающие «секвестрирование».
Склонна к самоизлечению.
Болезнь Осгутт – Шляттера – остеохондропатия бугристости большеберцовой кости. Болезнь подросткового возраста, часто встречается при физической перегрузке у спортсменов. В области бугристости большеберцовой кости появляется болезненность, припухлость, иногда пальпируется костный выступ. Боль усиливается при подъеме по лестнице, больно
стоять на коленях. Признаков воспаления нет.
Ограничение движений в суставах. Анкилоз – полное отсутствие движений в суставе. Болевой синдром отсутствует.
359
Контрактура – ограничение движений в суставе. Различают миогенные, тендогенные, артрогенные, десмогенные (апоневротические), неврогенные контрактуры. Причиной их являются воспалительные и дистрофические процессы, вызывающие деформацию суставных поверхностей и сморщивание синовиальных оболочек, образование экзостозов и др. Степень ограничения движений разная и практически всегда нагрузка
на сустав сопровождается значительным болевым синдромом. Контрактура Дюпюитрена – десмогенное сморщивание
ладонного апоневроза. Чаще наблюдается у мужчин в среднем и пожилом возрасте. В спаечный процесс обычно вовлекается сухожилие 4-го пальца, в результате чего медленно развивается сгибательная его контрактура. На ладонной поверхности кисти пальпируется продольный безболезненный тяж. Функция кисти значительно страдает. Болезнь может привести к инвалидности.
Лечение на начальном этапе консервативное (ФТЛ, ЛФК).
При прогрессировании заболевания – операция.
Деформация костей и суставов. «Гену варум» – О-образное искривление ног. «Гену вальгум» – искривление ног, напоминающее букву «Х». Конская стопа – контрактура голеностопного
сустава в положении подошвенного сгибания (наблюдается при параличе разгибателей). Пяточная стопа – контрактура голеностопного сустава в положении сильного тыльного сгибания
(врожденная или в результате паралича икроножной мышцы). «Халлюкс вальгус» – стойкое отклонение 1-го пальца ноги кна-
ружи, а головки первой плюсневой кости внутрь (см. плоскостопие). Молоткообразный палец – искривление 2-го пальца
ноги в проксимальной и средней фалангах (см. плоскостопие). Косолапость – стойкая, чаще врожденная, патологическая де-
формация стопы в положении супинации. Диагностика заболе-
вания затруднений не вызывает.
Плоскостопие. Скелет стопы образует два свода: продольный и поперечный, поддерживаемые тонусом мышц стопы и голени.
Различают врожденное (обычно продольное) и приобретенное, продольное и поперечное, плоскостопие.
Причиной приобретенного плоскостопия является потеря тонуса мышц, развивающаяся с возрастом, после значительного уменьшения физической нагрузки, травм костей, мышц и сухожилий стопы. Развитию поперечного плоскостопия способствует ношение обуви на высоком каблуке.
360
