
- •Предвестники остановки.
- •Компрессии грудной клетки:
- •Компрессии грудной клетки необходимо сочетать с искусственными вдохами (“изо рта в рот”, “изо рта в нос”, “изо рта в трахеостому”)
- •Алгоритм использования автоматического наружного дефибриллятора (анд)
- •Алгоритм действий в случае определения ритма,поддающегося дефибрилляции (фж или жт без пульса):
- •Алгоритм действий в случае определения ритма, не поддающегося дефибрилляции (асистолия, электромеханическая диссоциация):
- •Алгоритм мероприятий при обструкции дыхательных путей инородным телом
- •Если 5 ударов по спине оказались неэффективными, необходимо выполнить 5 толчков в область живота (прием Геймлиха):
- •Приемы туалета верхних дыхательных путей:
- •Обеспечение проходимости дыхательных путей:
- •7. Комбитьюб.
- •8. Крикотиреотомия, трахеостомия.
Остановка кровообращения (ОК) – это внезапное прекращение сердечной деятельности. Остановка кровообращения является непосредственной причиной внезапной сердечной смерти вследствие кардиальных причин в течение 1 ч от развития симптомов у человека; возможной на фоне уже имеющихся заболеваний сердца.
-
Первичная – развивается вследствие патологических процессов в миокарде (острая ишемия, инфаркт миокарда, кардиомиопатии, врожденные и приобретенные нарушения проводимости, стеноз аорты, расслоение аневризмы аорты, миокардиты, поражение электрическим током).
-
Вторичная – развивается вследствие экстракардиальных причин (тяжелая дыхательная, циркуляторная, гемическая или тканевая гипоксия вследствие асфиксии, утопления, массивной кровопотери; гипогликемия, гипотермия, тяжелый ацидоз, гипо-/гиперкалиемия, интоксикация, тампонада сердца, напряженный пневмоторакс, тромбоэмболия легочной артерии, травма).
Предвестники остановки.
1. Прогрессирующая ДН
– остановка дыхания,
– ЧД менее 6 или более 36 в мин.
2. Прогрессирующий шок:
– ЧСС менее 40 или более 170 уд/мин;
– систолическое АД < 90 мм рт. ст.
3. Грубые неврологические изменения.
4. Прогрессирующая ПОН.
У 80% больных с развившейся внутрибольничной оста-новкой имелись клинические признаки ухудшения:
– тахипноэ,
– тахикардия,
– гипотензия,
– снижение уровня сознания.
По патогенезу выделяют три варианта ОК:
1. Фибрилляция желудочков (ФЖ) – хаотическое асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон с остановкой сердца и прекращением кровообращения. На ЭКГ ФЖ выглядит как непрерывные волны различной формы и амплитуды с частотой 400-600/мин (мелковолновая ФЖ, Рис. 1) или более крупные и редкие волны с частотой 150-300/мин (крупноволновая ФЖ, Рис. 2). Также ОК развивается при желудочковой тахикардии (ЖТ) без пульса, которая имеет склонность перерождаться в ФЖ (рис 3).
2 .
Электромеханическая
диссоциация (ЭМД) –
вариант ОК при наличии организованной
электрической активности сердца. На
ЭКГ могут выявляться любые ритмы, кроме
ФЖ и ЖТ без пульса. ЭМД развивается
вследствие неспособности миокарда
сократиться в ответ на электрическую
деполяризацию. В определенных
ситуациях отмечаются сокращения
миокарда, но слишком слабые для обеспечения
эффективного кровообращения. Основные
причины ЭМД – экстракардиальные
(тяжелая гипоксия, гиповолемия,
ацидоз, гипо-/гиперкалиемия, гипогликемия,
гипотермия, интоксикация, тампонада
сердца, напряженный пневмоторакс,
тромбоэмболия легочной артерии, травма).
.
Электромеханическая
диссоциация (ЭМД) –
вариант ОК при наличии организованной
электрической активности сердца. На
ЭКГ могут выявляться любые ритмы, кроме
ФЖ и ЖТ без пульса. ЭМД развивается
вследствие неспособности миокарда
сократиться в ответ на электрическую
деполяризацию. В определенных
ситуациях отмечаются сокращения
миокарда, но слишком слабые для обеспечения
эффективного кровообращения. Основные
причины ЭМД – экстракардиальные
(тяжелая гипоксия, гиповолемия,
ацидоз, гипо-/гиперкалиемия, гипогликемия,
гипотермия, интоксикация, тампонада
сердца, напряженный пневмоторакс,
тромбоэмболия легочной артерии, травма).
3. Асистолия – вариант ОК, при котором отсутствуют деполяризация желудочков и сердечный выброс (Рис. 4).
- Первичная асистолия развивается в результате ишемии или дегенерации синоатриального или атриовентрикулярного узла, и ей часто предшествуют различные брадиаритмии.
- Рефлекторная асистолия развивается вследствие стимуляции n. vagus во время операций в глазной и челюстно-лицевой хирургии, при травме глаза и др.
- Вторичная асистолия развивается вследствие экстракардиальных причин (тяжелая тканевая гипоксия)

При отсутствии своевременного лечения описанные механизмы ОК часто последовательно сменяют друг друга: ЖТ без пульса → ФЖ → ЭМД → асистолия.
Исходы при ОК по механизму асистолии или ЭМД значительно хуже, чем при ФЖ.
Этапы умирания:
• Предагония – характеризуется угасанием деятельности организма, когда биохимические реакции, физические и электрические процессы настолько изменены, что не в состоянии обеспечить нормальное поддержание жизнедеятельности организма. Длительность этого периода значительно варьирует и зависит от основного патологического процесса, а также от сохранности и характера компенсаторных механизмов: при ОК вследствие ФЖ предагония почти отсутствует, а при ОК на фоне кровопотери или прогрессирующей дыхательной недостаточности может длиться в течение нескольких часов.
• Терминальная пауза – состояние, продолжающееся 1-4 мин. Дыхание прекращается, развивается брадикардия, иногда асистолия, исчезают реакции зрачка на свет, корнеальный и другие стволовые рефлексы, зрачки расширяются.
• Агония (от древнегреческого - борьба) – последний этап умирания, характеризующийся подъемом активности компенсаторных механизмов, направленных на борьбу с угасанием жизненных сил организма. Типичным признаком агонии является агональное дыхание – слабые, редкие дыхательные движения малой амплитуды, либо короткие максимальные вдохи и быстрые полные выдохи с большой амплитудой и частотой 2-6 в минуту. В крайней стадии агонии в дыхании участвуют мышцы шеи и туловища – голова запрокидывается, рот широко открыт, возможно появление пены у рта. Агональное дыхание может переходить в предсмертное стридорозное дыхание. В состоянии агонии повышаются частота сердечных сокращений и артериальное давление, может кратковременно восстановиться сознание, часто развиваются судороги, непроизвольное мочеиспускание и дефекация, постепенное угасание реакции зрачков на свет, лицо приобретает вид “маски Гиппократа”.
• Клиническая смерть – обратимый этап умирания, переходное состояние от жизни к смерти (Неговский В.А., 1951). Основными признаками клинической смерти являются: отсутствие сознания, самостоятельного дыхания, пульсации на магистральных артериях, расширение зрачков (развивается в течение 1 мин после ОК), арефлексия (отсутствие корнеального рефлекса и реакции было истощающим, то обычно необратимые изменения в коре головного мозга развиваются еще до ОК. Но может быть и и реанимационные мероприятия будут эффективны. Второй срок клинической смерти наблюдается, когда создаются особые условия для замедления процессов повреждения головного мозга (гипотермия, гипербарическая оксигенация, нейропротекторы и др.)зрачков на свет), выраженная бледность/цианоз кожных покровов. Если клиническая смерть наступила в результате непродолжительного этапа умирания, то высшие отделы головного мозга человека могут перенести ОК в условиях нормотермии в течение 4-6 мин, в течение которых и необходимо начинать реанимационные мероприятия. Если умирание организма происходило длительно, второй срок клинической смерти, с которым врачам приходится сталкиваться при оказании помощи или в особых условиях и который может продолжаться десятки минут,
• При отсутствии реанимационных мероприятий или их неэффективности вслед за клинической смертью развивается биологическая смерть – необратимый этап умирания. Биологическая смерть выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер: функциональные (отсутствие сознания, дыхания, пульса, артериального давления, рефлекторных ответов на все виды раздражителей), инструментальные (электроэнцефалографические, ангиографические), биологические (максимальное расширение зрачков, бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов, снижение температуры тела) признаки и трупные изменения. Диагноз биологической смерти устанавливают на основании выявления трупных изменений (ранние – отсутствие реакции глаза на раздражение, высыхание и помутнение роговицы, симптом “кошачьего глаза”; поздние – трупные пятна, трупное окоченение). Диагноз смерть мозга устанавливается в учреждениях здравоохранения, имеющих необходимые условия для констатации смерти мозга [“Инструкция по констатации смерти человека на основании диагноза смерти мозга”, приказ МЗ РФ от 20.12.01 № 460].
Классическая последовательность реанимационных мероприятий была сформулирована П. Сафаром:
• Элементарное поддержание жизни (срочная оксигенация)
- A (Airways) – восстановление проходимости дыхательных путей.
- B (Breathing) – поддержание дыхания.
- C (Circulation) – поддержание кровообращения.
• Дальнейшее поддержание жизни (восстановление спонтанного кровообращения)
- D (Drugs) – введение лекарств и жидкостей.
- E (ECG) – электрокардиография.
- F (Fibrillation) – лечение фибрилляции.
• Продолжительное поддержание жизни (церебральная реанимация и лечение в постреанимационном периоде).
- G – оценка состояния в постреанимационном периоде
- H – защита мозга
- I – комплексная интенсивная терапия в отделении реаниматологии
С–А–В!!!
Алгоритм базовых реанимационных мероприятий
1 .
Убедиться в безопасности для себя,
пострадавшего и окружающих; устранить
возможные риски.
.
Убедиться в безопасности для себя,
пострадавшего и окружающих; устранить
возможные риски.
2. Проверить реакцию пострадавшего: аккуратно встряхнуть его за плечи и громко спросить “Что с Вами?”.
3. если пострадавший реагирует – оставить его в том же положении, попытаться выяснить причины происходящего и позвать на помощь, регулярно оценивать состояние пострадавшего;
4. если пострадавший не реагирует – громко позвать на помощь,
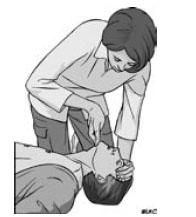
повернуть на спину и открыть дыхательные пути путем запрокидывания головы и подтягивания подбородка – рукой нужно надавить на лоб, а другой рукой подтянуть подбородок.
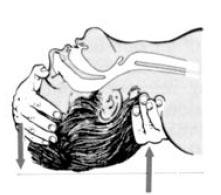
Альтернативный способ – запрокидывание головы путем подведения одной руки под шею больного, а другой – на лоб пострадавшего.

5. Поддерживая дыхательные пути открытыми необходимо увидеть, услышать и почувствовать дыхание, наблюдая за движениями грудной клетки, прислушиваясь к шуму дыхания и ощущая движение воздуха на своей щеке, можно использовать карманное зеркальце. Исследование продолжать не более 10 сек.
Принять решение:
а. если пострадавший дышит нормально – поместить его в боковое стабильное положение, вызвать скорую помощь, регулярно оценивать состояние и наличие нормального дыхания;
Боковое стабильное положение:
1. снять с пострадавшего очки и положить их в безопасное место;
2. опуститься на колени рядом с пострадавшим и убедиться, что обе его ноги выпрямлены;
3. ближнюю к спасателю руку пострадавшего отвести в сторону до прямого угла к туловищу и согнуть в локтевом суставе таким образом, чтобы ладонь ее оказалась повернутой кверху;
4. вторую руку пострадавшего переместить через грудь, а тыльную поверхность ладони этой руки удерживать у ближней к спасателю щеки пострадавшего;
5. второй рукой захватить дальнюю от спасателя ногу пострадавшего чуть выше колена и потянуть ее кверху так, чтобы стопа не отрывалась от поверхности;
6. удерживая руку пострадавшего прижатой к щеке, потянуть пострадавшего за ногу и повернуть его лицом к спасателю в положение на бок;
7. согнуть бедро пострадавшего до прямого угла в коленном и тазобедренном суставах;
8. чтобы сохранить дыхательные пути открытыми и обеспечить отток секретов, отклонить голову пострадавшего назад. Если необходимо сохранить достигнутое положение головы, поместить руку пострадавшего под щеку;
9. проверять наличие нормального дыхания каждые 5 мин;
10. перекладывать пострадавшего в боковое стабильное положение на другом боку каждые 30 мин во избежание синдрома позиционного сдавления.
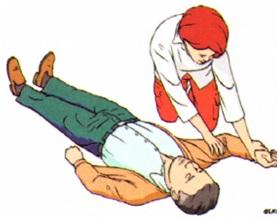
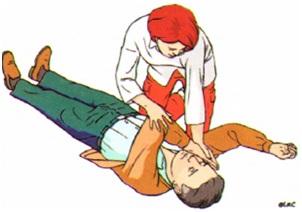

Б.
если
у пострадавшего патологический тип
дыхания или оно отсутствует – начать
базовый р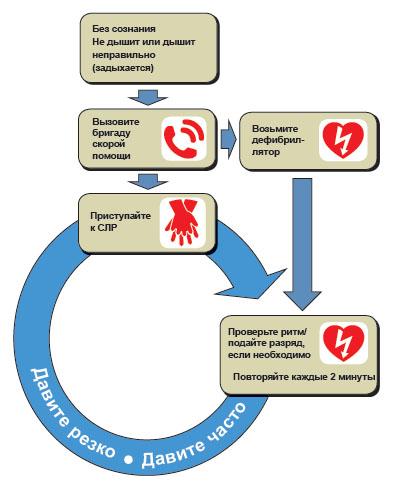 еанимационный
комплекс.
еанимационный
комплекс.
