
- •1. Виды нарушений углеводного обмена. Диагностические критерии сахарного диабета и других нарушений углеводного обмена.
- •2. Понятие о гликированном гемоглобине. Алгоритм подбора индивидуального целевого уровня гликированного гемоглобина.
- •4. Сахарный диабет 1 типа. Этиология. Патогенез. Клиника.
- •5. Сахарный диабет 1 типа. Диагностика. Ведение пациентов с сахарным диабетом 1 типа. Виды инсулинотерапии. Принципы инсулинотерапии.
- •6. Сахарный диабет 2 типа. Этиология. Патогенез. Клиника.
- •7. Сахарный диабет 2 типа. Диагностика. Ведение пациентов с сахарным диабетом 2 типа. Общие принципы начала и интенсификация сахароснижающей терапии.
- •8. Сахарный диабет 2 типа. Группы сахароснижающих препаратов, механизм их действия, противопоказания. Стратификация лечебной тактики в зависимости от уровня гликированного гемоглобина.
- •9. Острые осложнения сахарного диабета. Диабетический кетоацидоз (дка, диабетическая кетоацидотическая кома).
- •10. Острые осложнения сахарного диабета. Гиперосмолярное гипергликемическое состояние (ггс).
- •11. Диабетические микроангиопатии. Диабетическая ретинопатия: определение, классификация, патогенез, клиника, лечение.
- •12. Диабетические микроангиопатии. Диабетическая нефропатия: определение, классификация, патогенез, клиника, диагностика, лечение.
- •13. Особенности течения сердечно-сосудистых заболеваний при сахарном диабете.
- •14. Диабетическая нейропатия: определение, классификация, патогенез, клиника, лечение.
- •15. Острые осложнения сахарного диабета. Гипогликемия и гипогликемическая кома. Этиология. Клиника. Патогенез. Диагностика. Профилактика.
- •16. Гестационный сахарный диабет. Определение, патогенез, клиника, диагностика, лечение.
- •17. Лабораторные исследования функции щитовидной железы. Инструментальные методы исследования щитовидной железы. Диф.Диагностика узловых образований щитовидной железы.
- •Ответ на эти два вопроса будет объединён
10. Острые осложнения сахарного диабета. Гиперосмолярное гипергликемическое состояние (ггс).
Гиперосмолярное гипергликемическое состояние (ГГС) – острая декомпенсация СД, с резко выраженной гипергликемией (как правило, уровень глюкозы плазмы > 35 ммоль/л), высокой осмолярностью плазмы и резко выраженной дегидратацией, при отсутствии кетоза и ацидоза.
Обычно у пожилых пациентов с СД 2 типа и несет более высокую смертность, чем ДКА. В 90% случаев возникает на фоне ОПН и ХПН.
Основная причина: выраженная относительная инсулиновая недостаточность + резкая дегидратация.



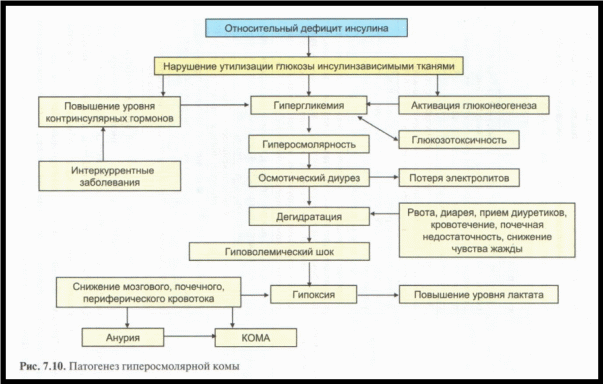

Клиническая картина: выраженная полиурия (впоследствии часто олиго- и анурия), выраженная жажда (у пожилых может отсутствовать), слабость, головные боли; выраженные симптомы дегидратации и гиповолемии: сниженный тургор кожи, мягкость глазных яблок при пальпации, тахикардия, позднее – артериальная гипотензия, затем нарастание недостаточности кровообращения, вплоть до коллапса и гиповолемического шока; сонливость, сопор и кома. Запаха ацетона и дыхания Куссмауля нет.
Особенность клиники ГГС – полиморфная неврологическая симптоматика: (судороги, дизартрия, двусторонний спонтанный нистагм, гипер- или гипотонус мышц, парезы и параличи; гемианопсия, вестибулярные нарушения и др.), которая не укладывается в какой-либо четкий синдром, изменчива и исчезает при нормализации осмолярности.


Крайне важен дифференциальный диагноз с отеком мозга во избежание ОШИБОЧНОГО назначения мочегонных ВМЕСТО РЕГИДРАТАЦИИ.
Лечение: восстановление электролитного баланса, выявление и лечение заболеваний, спровоцировавших ГГС, и его осложнений.

11. Диабетические микроангиопатии. Диабетическая ретинопатия: определение, классификация, патогенез, клиника, лечение.






Возможно отсутствие жалоб в течение продолжительного времени, несмотря на прогрессирование заболевания. Пациенты с ДР могут жаловаться на снижение остроты зрения, плавающие помутнения. При ДМО пациенты отмечают искажения предметов (метаморфопсии), «пятно» перед взором, снижение остроты зрения. При осложнениях пролиферативной ДР (преретинальных и интравитреальных кровоизлияниях) пациенты могут жаловаться на снижение зрения, «пятно», «сетку» перед глазами, при отслойке сетчатки – на снижение зрения и появление «завесы» в поле зрения. Из общего анамнеза важно уточнить длительность СД и степень контроля заболевания (уровень глюкозы крови, HbA1c), наличие АГ, показатели липидного обмена, наличие макрососудистых или иных микрососудистых осложнений СД.
Диагностика:
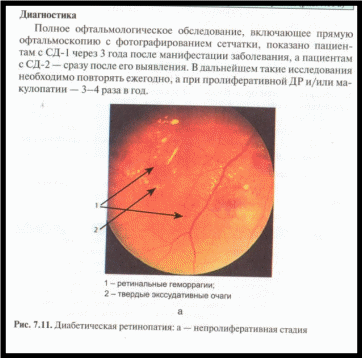
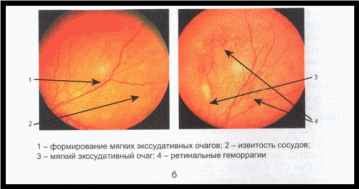

• Рекомендуется консультация врача-офтальмолога, включающая визиометрию, биомикроскопию переднего отрезка глаза, биомикроскопию глазного дна под мидриазом, офтальмотонометрию всем пациентам с СД 2 в момент постановки диагноза СД для своевременной диагностики ДР и ДМО.
Около 20% пациентов с СД 2 имеют признаки ДР в момент постановки диагноза СД. В связи с особенностью заболевания, отсутствием острого начала, СД 2 в течение нескольких лет может оставаться недиагностированным, что значительно увеличивает риск ДР. В связи с этим пациенты должны быть полноценно осмотрены офтальмологом сразу в момент постановки диагноза СД.
• Рекомендуется проводить осмотр врача-офтальмолога не реже 1 раза в год всем пациентам с СД 2 даже при отсутствии признаков ДР с целью своевременной диагностики ДР и ДМО.
Скрининговые, ежегодные осмотры ВСЕХ пациентов с СД имеют принципиально важное значение для своевременной идентификации лиц с риском развития тяжелой ДР, предотвращения ее прогрессирования и утраты зрения. Возможно отсутствие жалоб в течение продолжительного времени, даже при наличии пролиферативной ДР и ДМО.
• Рекомендуется срочно направлять на консультацию к врачу-офтальмологу – специалисту по ДР пациентов с СД 2 при наличии признаков ДМО, препролиферативной и пролиферативной ДР для дополнительного обследования и своевременного лечения.





• Не рекомендуется применение ангиопротекторов, антиоксидантов, ферментных препаратов и витаминов для лечения ДР у пациентов с СД 2 ввиду отсутствия доказательств их эффективности;
• Рекомендуется проведение пантертинальной ЛКС на стадии препролиферативной ДР для предотвращения прогрессирования ДР;
• Рекомендуется проведение панретинальной ЛКС на стадии пролиферативной ДР для предотвращения изменений в сетчатке, ведущих к необратимой потере зрения;
• Рекомендуется интравитреальное введение ингибиторов ангиогенеза при наличии клинически значимого ДМО у пациентов с СД 2 для уменьшения отека сетчатки и предотвращения потери зрения;
• Рекомендуется проведение хирургического лечения – задней субтотальной закрытой витрэктомии при наличии ДМО с тракционным компонентом, гемофтальма, тракционной отслойки сетчатки у пациентов с СД 2 для снижения инвалидизации, связанной с потерей зрения при этих терминальных осложнениях ДР.
