
- •Классификация.
- •9. Возможные осложнения основного заболевания.
- •2.Сформулируйте предварительный диагноз
- •1.Сформулируйте предварительный диагноз.
- •1.Сформулируйте предварительный диагноз.
- •1.Язвенный колит, левосторонний колит (до селезеночного угла), острое течение. Гипохромная микроцитарная анемия (предположительно железодефицитная).
- •4. Назначьте лечение.
4. Назначьте лечение.
Эталон ответа к ситуационной задаче №2.
1.Клинически у больного можно диагностировать мочекаменную болезнь, обострение хронического пиелонефрита, симптоматическую артериальную гипертензию.
2.Описанные симптомы, характер болевого синдрома с иррадиацией по ходу мочеточника, в паховую область, внутреннюю поверхность бедра характерны для почечной колики.
3.УЗИ почек, экскреторная урография, ренография, посев мочи на флору, контроль общего анализа мочи в динамике, клинический анализ крови.
4.Необходимо назначение антибиотикотерапии с учетом чувствительности флоры (до определения – эмпирическая терапия с применением антибиотиков широкого спектра действия перорально, например, цефалоспорины 3 поколения – цефиксим, цефтибутен), постоянная гипотензивная терапия (ингибиторы АПФ, АРА) с
обязательным достижением целевого АД; препараты, предотвращающие камнеобразование (фитолизин, канефрон, цистон), фитотерапия (лист брусники, клюквенный морс).
Практическое занятия №19.
Тема: «ОСТРЫЙ И ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ В ПРАКТИКЕ УЧАСТКОВОГО ТЕРАПЕВТА».
Ситуационные задачи:
Клиническая задача №1.
Больной К., 26 лет, вызвал участкового врача на дом. Жалобы: на слабость, головные боли, дискомфорт в груди, повышение температуры тела до 37,50 С, отеки нижних конечностей, лица. В анамнезе частые ангины, последнюю перенес около месяца назад, к врачу не обращался, занимался самолечением. Других заболеваний в анамнезе нет. Объективно: состояние средней тяжести, кожные покровы бледные, facies nefritica, голени и стопы отёчны. Миндалины гипертрофированы, не гиперемированы, содержимого в лакунах нет. Границы сердца не расширены. Ритм сердца правильный, тоны сердца приглушены, 1 тон на верхушке ослаблен, акцент II тона на аорте. АД 170/100 мм. рт. ст. В лёгких дыхание везикулярное, ч.д. 19 в минуту. Живот мягкий, безболезненный. Печень не увеличена. Диурез 1000 мл/сут, дизурических явлений нет, симптом поколачивания слабо положителен с обеих сторон, почки не пальпируются. Общий анализ мочи: моча светло-розового цвета, реакция мочи кислая, удельный вес 1020, белок 0,5 г/л, лейкоциты 2 – 3 в поле зрения, эритроциты 50 – 80 в поле зрения, зернистые цилиндры 3-4 в поле зрения
Вопросы к задаче:
1. Выделите основные синдромы.
2. Поставьте предварительный диагноз и обоснуйте его.
3. Какие дополнительные методы исследования необходимы для уточнения характера и степени поражения почек?
4. Тактика по ведению больного.
5. Кто должен осуществлять диспансерное наблюдение при ГН?
6. Профилактика ГН.
7. Каков образ жизни после перенесённого ОГН?
8. Какие факторы влияют на прогноз ОГ?
9. Когда можно направлять больных после перенесённого ОГН на санаторно-курортное лечение?
Эталон ответа к ситуационной задаче №1.
1.Мочевой, отёчный, гипертензионный.
2.На основании анамнеза (связь заболевания почек с перенесенной ангиной), наличия гематурии, протеинурии, гипертензии, отеков, изменений со стороны миндалин, предварительный диагноз: острый гломерулонефрит, хронический декомпенсированный тонзиллит.
3.Клинический анализ крови, общий анализ мочи в динамике; суточный диурез (ежедневно), креатинин, мочевина, калий, натрий, Са, Р, Мg, общий белок, белковые фракции, общий холестерин, липидный спектр. Помимо обязательных инструментальных методов исследования (УЗИ почек, ренография), которые необходимы для исключения иного генеза патологии почек, необходимо исследовать СКФ (CKD/EPI). Желательно верифицировать диагноз с помощью пункционной биопсии почек. Так же необходимы консультации врача-отоларинголога и стоматолога (с целью санации очагов инфекции, решения вопроса о сроках проведения тонзиллэктомии), окулиста (осмотр глазного дна для исключения ретинопатии), иммунологическое исследование крови.
4.Необходима госпитализация больного в нефрологическое отделение.
5. После перенесённого ОГН - наблюдение в поликлинике осуществляет терапевт, осмотры первые 6 мес. - 1 раз в месяц, последующие полтора года - 1 раз в 3 мес. При нормальных клинико-лабораторных показателях через 2 года наблюдения можно снять с учёта.
При развитии ХБП (ХГН) диспансерное наблюдение должен проводить врач-терапевт пожизненно, с периодичностью осмотров 4 раза в год; консультации (осмотр) врача-нефролога - 1 раз в год с определением тактики диспансерного наблюдения.
6. Первичная профилактика - своевременное и адекватное лечение стрептококковой инфекции для предотвращения развития ОГН, эффективное лечение острых инфекционных заболеваний, исключить переохлаждение, вести здоровый образ жизни, исследование анализов мочи после перенесённых ОРИ, вакцинаций. При развитии ХГН - профилактика (нефропротекция и кардиопротекция) раннего развития осложнений (в частности, хронической почечной недостаточности), поэтому важно предотвращать обострения заболевания.
7.Остерегаться переохлаждений (в том числе – не купаться в открытых водоёмах и бассейнах, одеваться тепло, по сезону), исключить вредные привычки, не злоупотреблять животным белком, поваренной солью, не принимать лекарственные средства без назначения врача.
8. Возраст больного, сроки госпитализации, длительность существования и выраженность экстраренальных симптомов, осложнения со стороны сердечно- сосудистой системы, анурия, морфологический вариант гломерулонефрита.
9. Не ранее чем через 6 месяцев от начала заболевания.
Клиническая задача № 2.
Больная К., 30 лет, работает экономистом. Обратилась к участковому врачу с жалобами на слабость, повышение температуры до 37,2 0 С- 37,4 0 С, головные боли, тупые боли в поясничной области, отеки на лице, под глазами. Заболела 6 дней назад после переохлаждения. В анамнезе частые ОРИ, ангины. Последние годы беспокоят частые головные боли, иногда ощущение сеточки перед глазами. При осмотре: бледность кожных покровов, лицо пастозное, отеков на туловище нет. Левая граница относительной сердечной тупости сердца – на 1,5 см кнаружи от левой срединно-ключичной линии в 6-м межреберье. I тон на верхушке сердца приглушен. АД 180/80 мм. рт. ст. Пульс 80 в мин, ритмичный, напряжён. Почки не пальпируются. Симптом поколачивания положительный с обеих сторон. Анализ мочи: уд. вес 1009, белок – 2800 мг/л, эритроциты 20-25 в поле зрения, эпителий почечный в большом количестве, цилиндры гиалиновые, зернистые- 7-9 в поле зрения. Биохимическое исследование крови: общий белок – 56 г/л, альбумины холестерин–10ммоль/л. Вопросы к задаче:
1. Поставьте предварительный диагноз.
2. Выделите основные синдромы.
3. За счёт чего больная ощущает боли в пояснице?
4. Какой метод исследования является основным методом морфологической диагностики заболевания?
5. Тактика врача поликлиники.
6. Назначьте терапию.
7. Кто должен осуществлять диспансерное наблюдение?
8. В каком случае необходимо направлять больную на консультацию нефролога?
9. С какими заболеваниями необходимо проводить дифференциальную диагностику?
10. Экспертиза трудоспособности.
Эталон ответа к ситуационной задаче № 2.
1. Хронический гломерулонефрит, стадия обострения. ХБП (стадия требует уточнения).
2.Гипертонический, мочевой, нефритический.
3.Боли в пояснице обусловлены воспалительным отеком и увеличением объема почек, что приводит к растяжению их капсулы.
4. Пункционная биопсия.
5.Госпитализация в нефрологическое отделение.
6.Соблюдение постельного режима, ограничение потребления жидкости и соли. Патогенетическая терапия: глюкокортикоиды (1-2 мг/кг/сутки не менее 2 мес., с последующим постепенным снижением дозы до 10-20 мг/сут. в течение 2 мес. и более. ), селективные современные иммунодепрессанты, цитостатики (с учётом особенностей клинического и морфологического характера). Гипотензивная терапия: иАПФ/ АРА (под контролем уровня калия крови), антагонисты кальция. Статины. При сохранении отеков на фоне ограничения жидкости – диуретики (гидрохлортиазид, торасемид). Показаны препараты, влияющие на реологию крови (курантил, гепарин).
7.Диспансерное наблюдение должен проводить врач-терапевт пожизненно, с периодичностью осмотров 4 раза в год; консультации (осмотр) врача-нефролога нефроцентра - 1 раз в год для определения тактики диспансерного наблюдения.
8. При прогрессировании ХГН (ХБП) – снижении уровня СКФ на категорию или больше; постоянной выраженной альбуминурии (экскреция альбумина с мочой >300 мг/сут.; наличии стойких изменений уровня калия в сыворотке крови); выраженной
эритроцитурии.
9.Дифференциальный диагноз проводится с другими заболеваниями почек (тубулоинтерстициальные заболевания почек, туберкулез, гипернефрома, вторичные нефропатии, вторичные гломерулопатии), с учётом нефротического синдрома – с амилоидозом, тромбозом почечных вен, с учётом АГ – с гипертонической болезнью и вазоренальной артериальной гипертензией.
10.Пациентка нетрудоспособна, необходимо оформить листок нетрудоспособности. Сроки временной нетрудоспособности будут зависеть от выраженности активности патологического процесса, эффективности проводимой терапии, функциональной способности почек и ССС, выявленных осложнений (которые будут уточнены после проведения полного клинического обследования). Показано направление на МСЭ (вопрос о группе инвалидности будет решён после определения функциональной способности почек и сердечно - сосудистой системы); ВУТ должна быть менее 4 месяцев при неблагоприятном клиническом прогнозе.
Практическое занятия №20.
Тема: «ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК (ХПБ). ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ХПН). ДИАГНОСТИКА, ЛЕЧЕНИЕ И ПРОФИЛАКТИКА В АМБУЛАТОРНЫХ УСЛОВИЯХ».
Ситуационные задачи:
Клиническая задача №1.
Больная
К., 50 лет, обратилась к терапевту
поликлиники с жалобами на изжогу,
тошноту, периодически – рвоту, отсутствие
аппетита, кожный зуд. Ранее заболеваниями
ЖКТ не страдала. Более 20 лет назад был
диагностирован хронический пиелонефрит,
латентное течение, после чего больная
не обследовалась и не лечилась. Объективно:
больная несколько пониженного питания,
кожные покровы сухие, со следами расчесов.
Симптомов раздражения брюшины нет,
пальпация живота слабо болезненна в
эпигастрии, печень, селезенка не
увеличены. АД 160/100 мм.рт.ст., ЧСС 100 в мин.
Диурез 700 мл/сут., моча светлая, удельный
вес 1008, белок 0,165 г/л, лейкоциты и эритроциты
– единичные в поле зрения. В общем
анализе крови – признаки анемии. Биохимия
крови: глюкоза 4,2 мМоль/л, мочевина 18,2
мМоль/л, креатинин 0,44 мМоль/л, общий
белок 62 г/л., калий крови 6,7 мМоль/л.
Произведено ЭКГ- исследование:
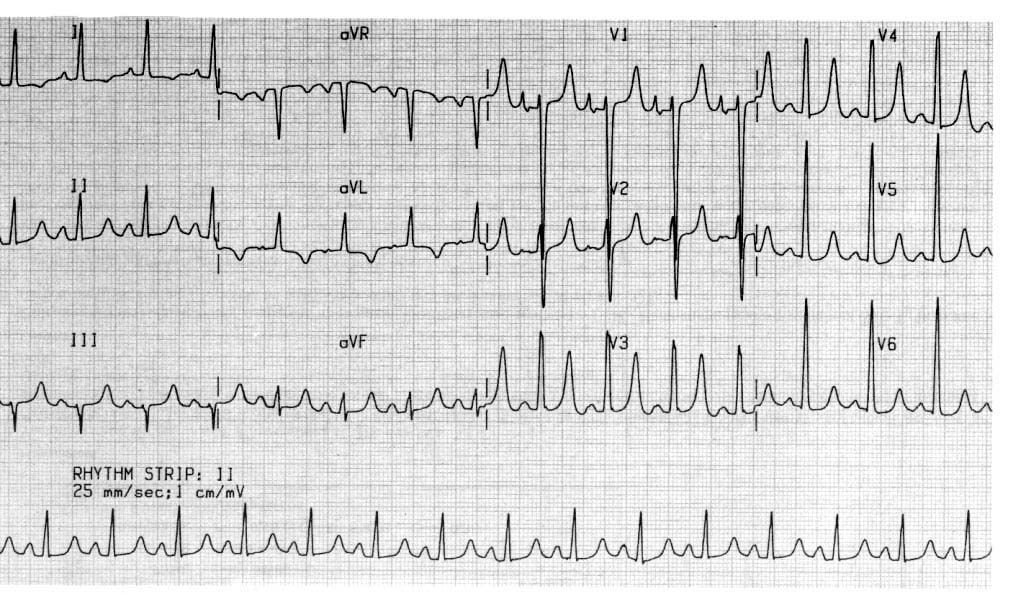
Вопросы к задаче:
1.Поставьте предварительный диагноз больному.
2.Проведите интерпретацию ЭКГ.
3.Какие дополнительные методы исследования необходимы для уточнения диагноза и тяжести состояния больного?
4.Какие патологические изменения требуют немедленной коррекции у данного больного?
5.Наметьте план лечения.
Эталон ответа к ситуационной задаче №1.
1.У больной имеются симптомы ТХПН, развившейся, вероятно, как следствие хронического пиелонефрита.
Предварительный диагноз: Хронический пиелонефрит. Симптоматическая артериальная гипертензия. ХБП 5 стадия.
2.Признак гиперкалиемии: «гигантские» Т в V1-V6. Признаки гипертрофии левого желудочка. Очаговые изменения в передней стенке.
3.Исследование СКФ (CKD-EPI), контроль уровня калия (повторно в динамике !), кальция, фосфора, натрия, хлоридов, щелочной фосфатазы, паратгормона, железа сыворотки, железосвязывающей способности сыворотки крови, трансферрина, липидный профиль, реакция Грегерсена, УЗИ почек, радиоизотопная нефросцинтиграфия, ЭХОКГ, Rо -графия органов грудной клетки, консультация окулиста (осмотр глазного дна). С учетом наличия симптомов вторичного поражения ЖКТ, показано проведение ФГДС. Экскреторная урография противопоказана.
4.Представляет опасность высокая гиперкалиемия, которая может вызвать нарушения ритма сердца, вплоть до фибрилляции. Необходимо введение препаратов кальция (внутривенное введение 10% раствора (20 мл) глюконата кальция в течение 10-15 минут каждые 2-3 ч) под контролем уровня калия в сыворотке, ЭКГ. При повышении уровня калия выше 7 мМоль/л – консервативные мероприятия являются неэффективными, показан гемодиализ.
5.Ограничение потребления белка до 50 – 60 г/сут, поваренной соли до 5 г/сут., исключение продуктов питания, богатых калием (бананы, курага, изюм, цитрусовые, картофель, зелень, фруктовые и овощные соки и др. ). Нормализация артериального давления (постепенное достижение АД до целевого уровня). С учетом высокого уровня креатинина крови и наличия гиперкалиемии, назначение ингибиторов АПФ/АРА нежелательно, показаны антагонисты кальция недигидропиридиновые или селективные липофильные бета-блокаторы , петлевые диуретики. Показано назначение энтеросорбентов (энтеродез, ионообменные смолы, полифепан, лакто-фильтрум). После исследования СКФ – консультация нефролога и решение вопроса о назначении заместительной почечной терапии. При наличии гиперлипидемии – препараты группы статинов. С учетом поражения ЖКТ – невсасывающиеся антациды, при неэффективности – ингибиторы протонной помпы.
Клиническая задача №2.
Больной Л, 60 лет, был направлен на консультацию нефролога ККБ. В настоящее время пациент вернулся с заключением нефролога к участковому терапевту.
Нефрологом выставлен диагноз:
Сахарный диабет 2 тип. Диабетическая нефропатия. Нефротический синдром. Артериальная гипертония 3 ст., риск 4. Целевой НвА1с <8.0%. Гиперхолестеринемия. ХБП С3а А3. ХСН 2 А ст., 2 ф.к.
Вопросы к задаче:
1. Дайте характеристику функции почек; какой показатель СКФ соответствует 3а стадии?
2. Что означает стадия А3; охарактеризуйте её ?
3.Дайте рекомендации по образу жизни.
4. Какие липидмодифицирующие средства являются препаратами выбора ?
5. Какой(ие) специалист(ы) должен(ны) наблюдать этого пациента ?
6. Оценить комбинированный риск сердечно-сосудистых событий и ТХПН у больного в зависимости от категории СКФ и альбуминурии ?
7. Укажите необходимую частоту контроля у больного СКФ и альбуминурии.
8. Пациент настаивает на лечении в санатории. Каково ваше мнение о возможностях санаторно-курортного лечения ?
Эталон ответа к ситуационной задаче №2.
1. Функция почек умеренно сниженная; СКФ = 45-59 мл/мин/1,73 м2 (MDRD).
2. Стадию альбуминурии; «высокая и очень высокая альбуминурия» - суточная экскреция альбумина с мочой ≥300мг/24час; отношение Ал/Кр мочи ≥300мг/г {≥30 мг/ммоль}.
3. Избегать переохлаждений, не принимать лекарственные препараты (травы, БАДы) без назначения врача. Ограничение поваренной соли до 5 г/сут., воды до 2 л/сут.; ограничение легкоусвояемых углеводов, насыщенных жиров; малобелковая диета – 0,6 г белка на 1 кг массы тела в сутки.
4. Препараты выбора – статины с минимальной почечной экскрецией – аторвастатин, флувастатин и питавастатин.
5. Необходимо наблюдение терапевта, нефролога ,кардиолога, эндокринолога.
6. Очень высокий риск.
7. Частота контроля СКФ и альбуминурии – 3 раза в год.
8. Не рекомендовано лечение в санаторно-курортных условиях; больной имеет очень высокий сердечно - сосудистый риск, а доказательная база эффективности и безопасности СКЛ в данном случае отсутствует.
