
- •Кубанский государственный медицинский университет
- •Оглавление
- •Список сокращений и условных обозначений
- •Предисловие
- •Введение
- •Глава 1. Сердечно-легочная реанимация, как комплекс мер, направленных на восстановление утраченных витальных функций.
- •Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации (2015 г.)
- •1.2. Причины наступления клинической смерти
- •1.3 Меры по предупреждению наступления клинической смерти
- •Глава 2. Диагностика клинической смерти. Оценка эффективности реанимационных мероприятий
- •2.1. Первичная остановка кровообращения
- •2.2. Первичная остановка дыхания
- •Верхних дыхательных путей
- •2.3. Инструментальная диагностика остановки кровообращения и дыхания
- •2.4. Особенности диагностики клинической смерти у детей
- •Глава 3. Комплекс сердечно-легочной реанимации
- •3.1. Методы обеспечения искусственного кровообращения.
- •3.1.2. Модификации непрямого массажа сердца.
- •3.1.3. Механические устройства для проведения компрессий грудной клетки.
- •3.1.4. Устройства для оптимизации кровообращения, используемые при сердечно-легочной реанимации.
- •3.1.8. Особенности проведения непрямого массажа сердца у детей
- •3.2. Методы обеспечения проходимости дыхательных путей.
- •3.2.1. Маневры, осуществляемые с целью обеспечения проходимости дыхательных путей при проведении базового комплекса сердечно-легочной реанимации.
- •3.2.2. «Улучшенное положение».
- •3.2.3. Устройства для соединения источника искусственной вентиляции легких с верхними дыхательными путями пострадавшего.
- •3.2.4. Средства, используемые для обеспечения проходимости дыхательных путей.
- •3.2.4.1. Неинвазивные средства обеспечения проходимости верхних дыхательных путей.
- •3.2.4.2. Условно инвазивные средства обеспечения проходимости верхних дыхательных путей (надгортанные воздуховодные устройства).
- •3.2.4.3. Инвазивные средства обеспечения проходимости верхних дыхательных путей.
- •3.2.5. Базовые реанимационные мероприятий при обструкции верхних дыхательных путей инородным телом
- •3.2.6. Особенности обеспечения проходимости дыхательных путей у детей
- •3.3. Методы обеспечения искусственной вентиляции легких.
- •3.4. Электроимпульсная терапия. Дефибрилляция.
- •Глава 4. Медикаментозное обеспечение слр
- •4.1. Медикаменты, наиболее часто используемые при проведении сердечно-легочной реанимации.
- •4.2. Пути введения лекарственных препаратов
- •4.2.1. Периферический венозный доступ.
- •4.2.2. Центральный венозный доступ.
- •4.2.3. Внутрикостный доступ.
- •Глава 5. Расширенная слр
- •5.1. Расширенная слр у взрослых пострадавших.
- •5.2. Особенности слр у детей [2]
- •5.3. Особенности слр у беременных
- •Глава 6. Ошибки и осложнения сердечно-легочной реанимации
- •6.1. Типичные ошибки при проведении реанимационных мероприятий [13].
- •6.2. Осложнения, возникающие при проведении слр [13]:
- •Глава 7. Интенсивная терапия в постреанимационном периоде
- •Глава 8. Организация оказания медицинской помощи при сердечно-легочной реанимации.
- •▪ Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 n 323-фз. Статья 66.
- •Ситуационные задачи:
- •Ответы на тестовые задания
- •Использованная лИтература:
- •Список рекомендуемой основной и дополнительной литературы Основная рекомендуемая литература
- •Дополнительная рекомендуемая литература
2.3. Инструментальная диагностика остановки кровообращения и дыхания
В госпитальных условиях диагностика клинической смерти облегчена и, обычно, не вызывает затруднений в тех подразделениях, где осуществляется комплексный мониторинг витальных функций: палаты интенсивной терапии и реанимации, операционная. Достаточно успешно установить первичную остановку дыхания и кровообращения позволяет комплексный мониторинг, включающий: ЭКГ, SpО2, рetCO2/FetCO2, инвазивное измерение артериального давления. Анализ этих данных может быть использован также для оценки эффективности проводимых мероприятий СЛР (Рис. 6, 7, 8, 9).
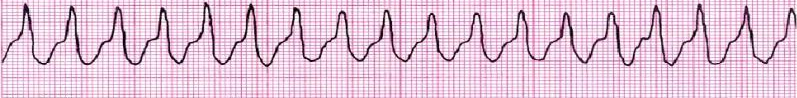
Анализ ЭКГ позволяет установить каким витальным нарушением ритма сопровождается остановка кровообращения, и определится в тактике проведения реанимационных мероприятий. Так при ФЖ и ЖТБП как можно более быстро необходимо провести дефибрилляцию, для восстановления гемодинамически эффективного ритма.
А

Б

В
Рисунок 6. Витальные нарушения ритма, зарегистрированные при проведении ЭКГ: желудочковая тахикардия (А), фибрилляция желудочков (Б), трансформация фибрилляции желудочков в асистолию (В).
Наличие механической активности сердца и в целом кровообращения (как естественного, так и искусственного) отражает наличие пульсации артериальных сосудов (пульс), колебания давления в просвете артерии (определяемое инвазивным или неинвазивным способами), абсолютное увеличение поглощения световых волн гемоглобином и его оксигенированной формой на высоте пульсовой волны (определяемое с помощью пульсоксиметрии) (Рис. 7), а также близкие к нормальным значения парциального давления или фракционной концентрации углекислого газа в выдыхаемом пострадавшим воздухе (наличие CО2 свидетельствует о происходящем на уровне альвеолокапиллярной мембраны газообмене, а соответственно сохраненных вентиляционно-перфузионных отношениях, т.е. сохраненной или поддерживаемой искусственно транспортной цепи углекислого газа от клеток в альвеолы легких и далее - в атмосферу (Рис. 8)).
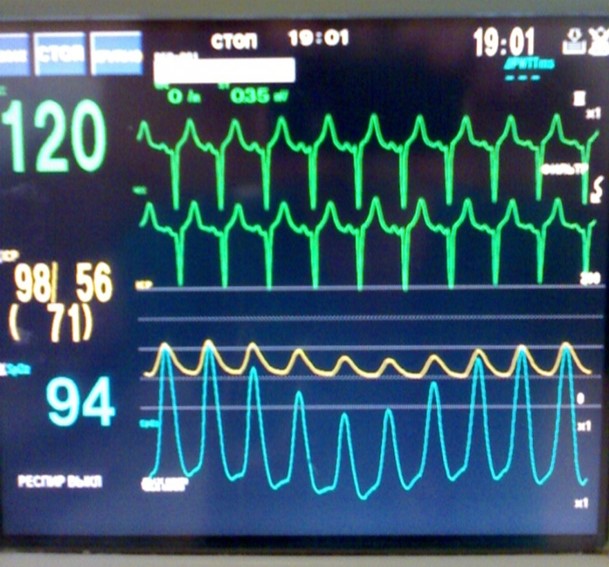
Рисунок 7. Мониторинг витальных функций: ЭКГ (зеленая кривая) – электрическая активность сердца; инвазивно определяемое артериальное давление (желтая кривая); пульсоксиметрия (голубая кривая). Инвазивное артериальное давление и пульсоксиметрическая кривая отражают наличие механической активности сердца и кровообращения.
А Б В
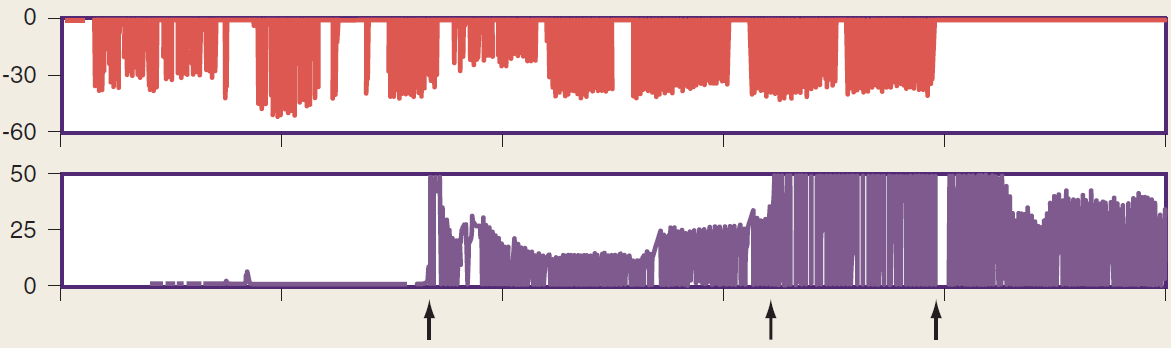
Рисунок 8. Мониторинг качества СЛР (Заимствовано из. [9]).
На верхнем графике рисунка 8 представлена регистрация частоты и глубины КГК (мм), определяемые с помощью акселерометра дефибриллятора. На нижнем графике – мониторинг рetCO2 (мм рт.ст.). В момент интубации трахеи (Рис. 8 А) появляются значения рetCO2 в выдыхаемом воздухе отражающие положение интубационной трубки в дыхательных путях пострадавшего). В момент восстановления спонтанного кровообращения, которое произошло на фоне уменьшения перерывов в КГК отмечается восстановление спонтанного кровообращения, определяемое на основании интенсивного прироста значений рetCO2 (Рис. 8 Б). Наличие близких к нормальным значений рetCO2 на фоне прекращения КГК свидетельствует о восстановлении спонтанного кровообращения, дополнительно подтверждаемое обнаружением пульсации сонной артерии (Рис. 8 В).
Инвазивный мониторинг артериального давления позволяет оценивать эффективность КГК. Одним из ключевых параметров, влияющих на восстановление спонтанного кровообращения, является уровень диастолического давления в аорте. Его рекомендуют мониторировать всегда, когда имеется такая возможность, так как это позволяет определить величину коронарного перфузионного давления (КПД). Оно рассчитывается как разность между диастолическим давлением в аорте и давлением в правом предсердии (Рисунок 6). Восстановление спонтанного кровообращения возможно, если КПД составляет более 13-15 мм рт.ст. [2,10, 11].
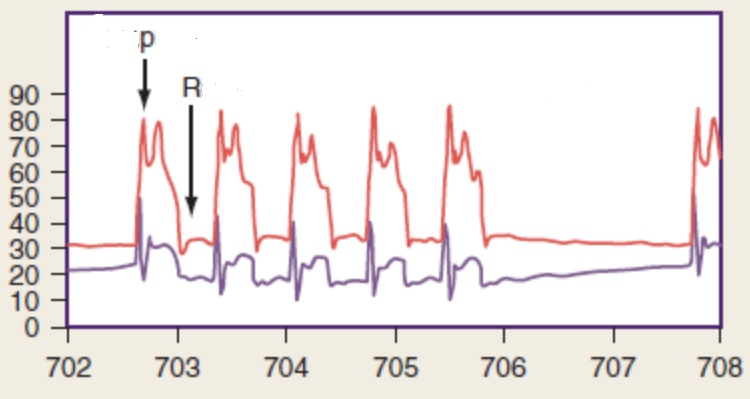
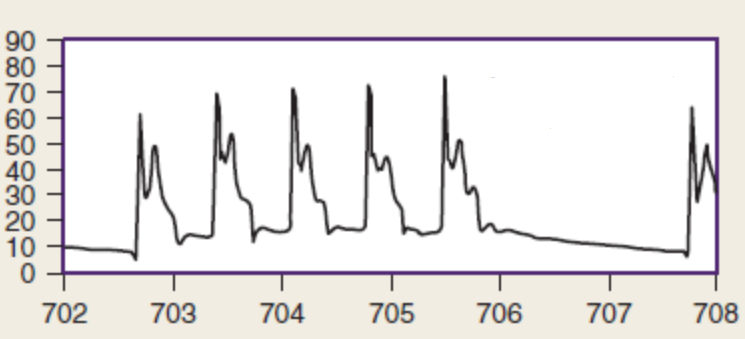
Рисунок 9. Динамика КПД при проведении КГК.
По оси абсцисс на рисунке 9 отображено время в секундах, а на оси ординат – давление в мм рт.ст. На верхней части рисунка стрелка Р соответствует началу компрессии, а R – расправлению грудной клетки после компрессии. Верхняя кривая (малиновая) отражает давление, создаваемое в аорте во время КГК, нижняя (синяя) – давление в правом предсердии. Черный график на нижней части рисунка 9 является результирующим графиком изменений КПД в процессе проведения КГК. На высоте КГК давление возрастает как в аорте (в большей степени), так и в правом предсердии. Во время расслабления грудной клетки давление в аорте сохраняется более высоким, чем в правом предсердии. Таким образом, кровоснабжение миокарда напрямую связано с КПД в фазу расслабления грудной клетки. После пауз в КГК оно возрастает постепенно с повышением числа непрерываемых компрессий, а снижается достаточно быстро в течение 1-2 секунд, как показано на участке кривой нижней части рисунка между 706 и 708 секундами (Заимствовано из [9]).
