
- •Кубанский государственный медицинский университет
- •Оглавление
- •Список сокращений и условных обозначений
- •Предисловие
- •Введение
- •Глава 1. Сердечно-легочная реанимация, как комплекс мер, направленных на восстановление утраченных витальных функций.
- •Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации (2015 г.)
- •1.2. Причины наступления клинической смерти
- •1.3 Меры по предупреждению наступления клинической смерти
- •Глава 2. Диагностика клинической смерти. Оценка эффективности реанимационных мероприятий
- •2.1. Первичная остановка кровообращения
- •2.2. Первичная остановка дыхания
- •Верхних дыхательных путей
- •2.3. Инструментальная диагностика остановки кровообращения и дыхания
- •2.4. Особенности диагностики клинической смерти у детей
- •Глава 3. Комплекс сердечно-легочной реанимации
- •3.1. Методы обеспечения искусственного кровообращения.
- •3.1.2. Модификации непрямого массажа сердца.
- •3.1.3. Механические устройства для проведения компрессий грудной клетки.
- •3.1.4. Устройства для оптимизации кровообращения, используемые при сердечно-легочной реанимации.
- •3.1.8. Особенности проведения непрямого массажа сердца у детей
- •3.2. Методы обеспечения проходимости дыхательных путей.
- •3.2.1. Маневры, осуществляемые с целью обеспечения проходимости дыхательных путей при проведении базового комплекса сердечно-легочной реанимации.
- •3.2.2. «Улучшенное положение».
- •3.2.3. Устройства для соединения источника искусственной вентиляции легких с верхними дыхательными путями пострадавшего.
- •3.2.4. Средства, используемые для обеспечения проходимости дыхательных путей.
- •3.2.4.1. Неинвазивные средства обеспечения проходимости верхних дыхательных путей.
- •3.2.4.2. Условно инвазивные средства обеспечения проходимости верхних дыхательных путей (надгортанные воздуховодные устройства).
- •3.2.4.3. Инвазивные средства обеспечения проходимости верхних дыхательных путей.
- •3.2.5. Базовые реанимационные мероприятий при обструкции верхних дыхательных путей инородным телом
- •3.2.6. Особенности обеспечения проходимости дыхательных путей у детей
- •3.3. Методы обеспечения искусственной вентиляции легких.
- •3.4. Электроимпульсная терапия. Дефибрилляция.
- •Глава 4. Медикаментозное обеспечение слр
- •4.1. Медикаменты, наиболее часто используемые при проведении сердечно-легочной реанимации.
- •4.2. Пути введения лекарственных препаратов
- •4.2.1. Периферический венозный доступ.
- •4.2.2. Центральный венозный доступ.
- •4.2.3. Внутрикостный доступ.
- •Глава 5. Расширенная слр
- •5.1. Расширенная слр у взрослых пострадавших.
- •5.2. Особенности слр у детей [2]
- •5.3. Особенности слр у беременных
- •Глава 6. Ошибки и осложнения сердечно-легочной реанимации
- •6.1. Типичные ошибки при проведении реанимационных мероприятий [13].
- •6.2. Осложнения, возникающие при проведении слр [13]:
- •Глава 7. Интенсивная терапия в постреанимационном периоде
- •Глава 8. Организация оказания медицинской помощи при сердечно-легочной реанимации.
- •▪ Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 n 323-фз. Статья 66.
- •Ситуационные задачи:
- •Ответы на тестовые задания
- •Использованная лИтература:
- •Список рекомендуемой основной и дополнительной литературы Основная рекомендуемая литература
- •Дополнительная рекомендуемая литература
3.1.8. Особенности проведения непрямого массажа сердца у детей
Глубина компрессий грудной клетки у младенцев должна составлять 4 см, а у детей старше года – 5 см. Методики осуществления компрессий у младенцев и детей, старше 1-го года, представлены на рисунке 18.

Рисунок 17. Влияние респираторной активности пострадавшего с остановкой кровообращения, вызванной фибрилляцией желудочков на колебания артериального давления (V – кривая поток-время респираторных циклов, идентифицированных как гаспинг, ABP – артериальное давление в сонной артерии, I – длительность инспираторной фазы, E – длительность экспираторной фазы дыхательного цикла). [Источник - Haouzi P., Ahmadpour N., Bell H.J. et al., 2010].
3.2. Методы обеспечения проходимости дыхательных путей.
Нарушение проходимости дыхательных путей происходит у лиц с утратой сознания, включая остановку сердца [9]. Оптимальная стратегия обеспечения проходимости дыхательных путей в настоящее время находится в стадии становления. Отмечается обилие рекомендаций на фоне отсутствия качественных данных, на основании которых можно было бы судить какой из методов является лучшим. Эксперты рекомендуют использовать пошаговый подход. Использование конкретного устройства или методики будет определяться ситуацией: особенностями пациента, фазой процесса СЛР, опытом спасателя и др. [2].

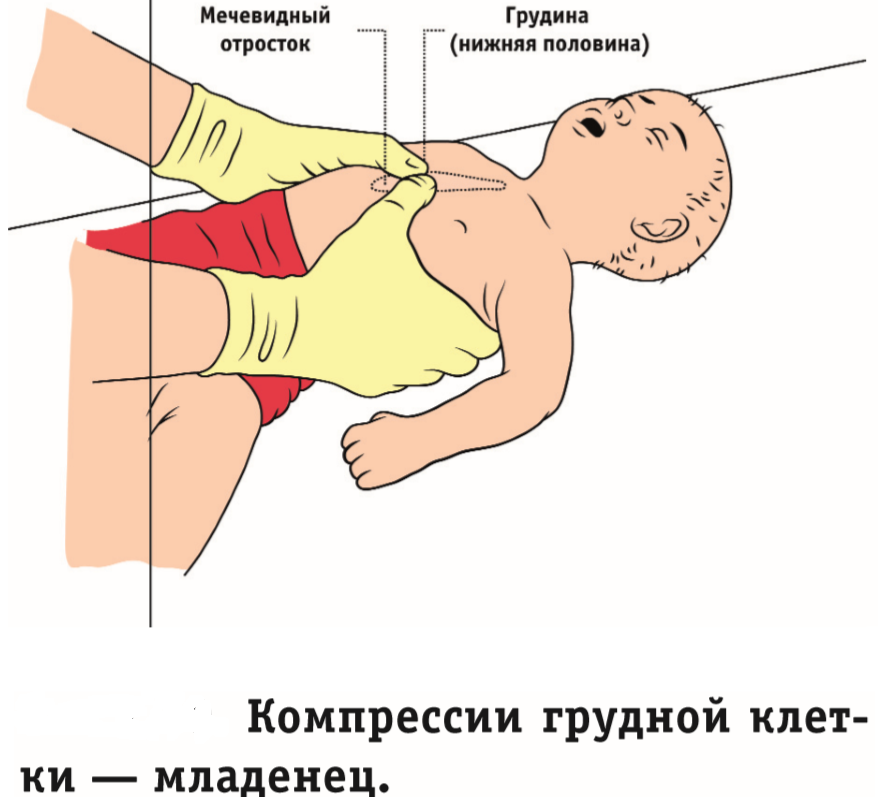
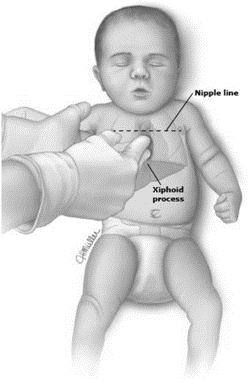

Рисунок 18. Методика проведения компрессий грудной клетки у младенцев и детей, старше 1-го года (Nipple line – сосковая линия; Xiphoid process – мечевидный отросток).
3.2.1. Маневры, осуществляемые с целью обеспечения проходимости дыхательных путей при проведении базового комплекса сердечно-легочной реанимации.
Наиболее простыми методами обеспечения проходимости дыхательных путей у пострадавших в состоянии клинической смерти (или в случае отсутствия сознания) являются маневр с разгибанием головы и выдвижением за подбородок вперед нижней челюсти, выдвижение вперед нижней челюсти, тройной прием Сафара.
Маневр с разгибанием головы и выдвижением вперед нижней челюсти (Рисунок 19, А). Маневр используется для устранения обструкции на уровне ротоглотки.
Методика выполнения маневра включает разгибание головы в атланто-затылочном суставе: одна рука, располагающаяся на лбу пациента, осуществляет разгибание головы; одновременно 2–3-им пальцами другой руки, удерживающими костные структуры подбородка, приподнимают его вверх (разгибание головы, подбородок направить вверх). Необходима избегать давления на мягкие структуры дна полости рта, так как в этом случае можно вызвать обструкцию дыхательных путей вследствие слишком плотного прижатия мягких тканей подчелюстной области и языка к твердому небу.
Альтернативной методикой выполнения этого маневра является выдвижение нижней челюсти, удерживаемой большим и указательным пальцами одной руки за резцы и тракция ее кпереди с одновременно разгибанием головы.
Эти приемы не рекомендованы при подозрении на травму шейного отдела позвоночника и синдроме базилярной артерии.
Маневр выдвижения нижней челюсти оказывает прямое воздействие на подъязычную кость и язык, смещая их кпереди от задней стенки глотки путем скольжения нижней челюсти кпереди в височно-нижнечелюстном суставе. Слегка приоткрыв рот пострадавшего большими пальцами и приложив остальные к углам нижней челюсти, нижнюю челюсть смещают вперед и вверх. В результате резцы нижней челюсти выдвигаются кпереди относительно резцов верхней челюсти при умеренно приоткрытом рте [15]. Данный прием обеспечения проходимости дыхательных путей может быть использован при подозрении на перелом шейного отдела позвоночника при наличии признаков обструкции верхних дыхательных путей. В этом случае помощник удерживает шею снизу, обеспечивая ее стабилизацию. Выдвижение нижней челюсти противопоказано при ее переломе или вывихе.
Тройной прием Сафара состоит в разгибании головы в атланто-затылочном суставе, выдвижением нижней челюсти вперед с открыванием ротовой полости (Рис. 19 Б, В). Прием осуществляют при неэффективности предыдущих маневров.
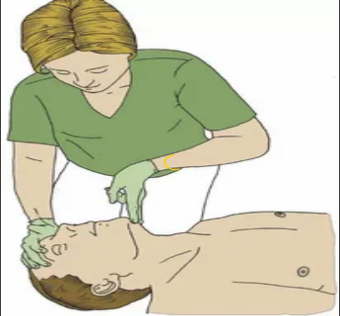


А Б В
Рисунок 19. Простейшие приемы, используемые для обеспечения проходимости дыхательных путей у пострадавшего (А – разгибание головы в атланто-затылочном суставе, Б и В – разгибание головы с выдвижением вперед нижней челюсти и открыванием ротовой полости)
