
1 курс / Психология / Диагностика_и_лечение_психических_и_наркологических_расстройств (4)
.pdf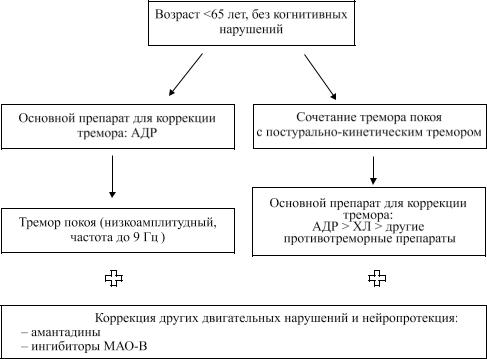
•Клоназепам — бензодиазепин. Для коррекции тремора назначается в дозе 1–2 мг/сут.
Основные противопоказания: глаукома, миастения. Основные побочные эффекты: заторможенность, сонливость.
• Клозапин—атипичныйнейролептик,производноедибензодиазепина.Для коррекции тремора назначается в дозе 12,5–75мг/сут.
Основные противопоказания: миастения, закрытоугольная глаукома, гиперплазия предстательной железы, атония кишечника.
Основные побочные эффекты: сонливость, снижение артериального давления, агранулоцитоз (вначале еженедельный, далее раз в 3–4 месяца контроль крови).
NB!
Таким образом, при составлении плана лечения пациентов с БП необходимо учитывать:
—возраст пациента (ориентируясь прежде всего на биологический возраст, а не паспортный);
—давностьначаладвигательныхнарушенийивыраженностьфункциональных нарушений;
—тип дрожательного гиперкинеза и его объективные характеристики;
—наличие или отсутствие когнитивных нарушений.
Алгоритм коррекции дрожательного гиперкинеза при БП
449
Пациентам в возрасте менее 65 лет, без когнитивных нарушений, при превалированиидрожательногогиперкинеза ввиде тремора покоянаддругимидвигательными нарушениями лечение следует начинать с группы агонистов дофаминовых рецепторов.
При превалировании тремора покоя и постурального и/или кинетического треморанаддругимидвигательныминарушениямилечение возможнотакженачать с группы агонистов дофаминовых рецепторов, однако при малой эффективности перейти или присоединить к терапии препарат группы холинолитиков, обладающих хорошим эффектом на постуральный и кинетический тремор. Однако при выраженном треморе действия противопаркинсонические препараты зачастую малоэффективны, и в этом случае необходимо дополнить лечение препаратом, обладающим противотреморным эффектом, но не относящимся к группепротивопаркинсонических (Топирамат,Пропранолол,Клоназепам,Клозапин).
Для коррекции гипокинезии, ригидности и нейропротекции к терапии возможно добавление препарата группы амантадинов и ингибитора МАО-В.
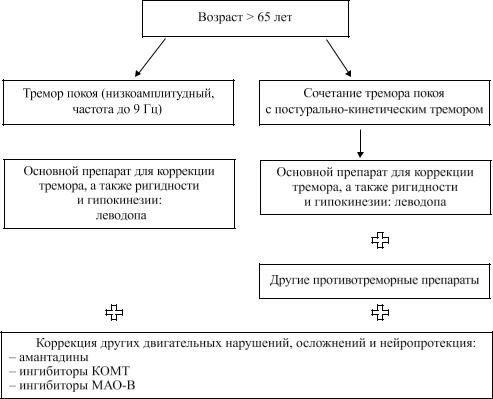
Пациентам в возрасте более 65 лет, при превалировании дрожательного гиперкинеза (как моносимптомного тремора покоя,таки егосочетания спостуральным и/или кинетическим тремором) над другими двигательными нарушени-
451
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
ями, лечение следует начинать сразу с леводопы, сначала в минимальной эффективной дозировке (300 мг/сутки) с титрованием терапевтических доз до достижения положительного эффекта.
Присочетанииупациента вклиническойкартине постуральногои/иликинетическоготреморактерапиивозможноприсоединениенепротивопаркинсонического препарата, обладающего противотреморным действием. Для коррекции других двигательных нарушений, осложнений терапии и нейропротекции возможно присоединение препаратов других противопаркинсонических групп: амантадинов, ингибитора КОМТ и ингибитора МАО-В.
Принедостаточнойэффективностилекарственнойтерапии(сохраненииупациента выраженных функциональных нарушений и ограничения самообслуживания, инвалидизации его в связи с этим) следует рассмотреть возможность оперативного лечения.
Оперативное лечение
• Показания для нейрохирургического лечения
1.Пациенты с выраженным тремором, нарушающим повседневную активность (прием пищи, письмо), который не может быть уменьшен при помощи медикаментозной терапии.
Операция выбора — таламотомия или глубокая стимуляция головного таламуса или субталамического ядра.
2.ПациентынаразвернутойстадииБПсхорошимответомналеводопу,однако с двигательными флуктуациями и/или лекарственными дискинезиями.
Операция выбора— паллидотомия, глубокая стимуляция бледного шара или субталамического ядра.
• Критерии исключения:
—пожилой возраст (старше 70 лет);
—компульсивно-обсессивные расстройство;
—биполярное расстройство;
—депрессия;
—выраженные галлюцинации;
—деменция;
—грубые постуральные нарушения;
—коморбирдые заболевания в стадии декомпенсации.
Физическая реабилитация
Регулярная дозированная физическая нагрузка показана для всех стадий заболевания.Доказано,чтопациентам,систематическизанимающимсяфизическимиупражнениями,нередкотребуютсяменьшиедозылекарственныхпрепаратов.
Общие положения ЛФК при болезни Паркинсона:
— ЛФК должна быть ежедневной;
450
—занятия ЛФК должны приносить приятную усталость, но не измождение;
—упражнения в течение дня должны захватывать все мышечные группы и движения во всех суставах;
—любые двигательные упражнения выполняются легче в условиях ритмического режима, привычного или приятного: музыка, счет в уме, счет вслух;
—необходимо приурочить занятия ЛФК ко времени более активного состояния.
Рекомендуемая литература
1.Голубев В. Л. Диагностика и терапия дрожательной формы болезни Паркинсона. Болезнь
Паркинсона и расстройства движений. Подред. С.Н. Иллариошкина, Н.Н. Яхно. М.:
Диалог, 2008; 85–88.
2.Голубев В. Л., Магомедова Р.К. Спектральный анализ вариабельности частотно-ампли- тудных характеристик дрожания приэссенциальном треморе и дрожательной форме болезни Паркинсона. Журнал неврологии и психиатрии им. С. С. Корсакова. 2006; 1:
43–48.
3.Залялова З. А. Дрожательные фенотипы болезни Паркинсона. Болезнь Паркинсона и расстройства движений.Подред. С.Н. Иллариошкина,О.С. Левина.М.: НЦН РАМН,
2011; 55–59.
4.Залялова З. А. Современные представления о треморе. Неврологический вестник им. В. М. Бехтерева. 2012; 44 (3): 81–92.
5.Иванова-Смоленская И. А. Дрожательные гиперкинезы: феноменология, классификация, диагностика. Экстрапирамидные расстройства: руководство по диагностике и лечению. Подред.В.Н. Штока,И.А. Ивановой-Смоленской,О.С. Левина.М.: МЕДпресс-информ,
2002; 264–281.
6.Иллариошкин С. Н., Иванова-Смоленская И. А. Дрожательные гиперкинезы: руководство для врачей. М.: Атмосфера, 2011; 360 с.
7.Левин О. С., Федорова Н. В. Болезнь Паркинсона. М.: МЕДпресс-информ, 2014; 384 c.
8.Левин О. С. Стандарты лечения болезни Паркинсона. Лечащий врач. 2007; 8/9. URL: http://www.lvrach.ru/2007/08/4716383/ (дата обращения: 20.06.2015).
9.Левин О.С., Датиева В.К. Тремор при болезни Паркинсона: особенности феноменологии и лечения. Современная терапия в психиатрии и неврологии. 2014; 3: 14–19.
10.Левин О. С. Экстрапирамидные расстройства, вчера, сегодня, завтра: Сборник статей. Под ред. О. С. Левина. М.: МЕДпресс-информ, 2015; 408 с.
11.Протокол ведения больных. Болезнь Паркинсона (G20) [утвержден Минздравсоцразвития РФ 14.01.2005]. Проблемы стандартизации вздравоохранении. 2005; 3: 74–166.
12.Bain P.G., Findley L.J. Assessing tremor severity. Standards in neurology series. L.: SmithGordon, 1993; 27 p.
13.Lyons K.E., Pahwa R. Handbook of Essential Tremor and other Tremor Disorders. Boca Raton: Taylor and Francis, 2005; 389 p.
14.Peto V., Jenkinson C., Fitzpatrick R. The development and validation of a short measure of
functioning and well-being for individuals with Parkinson’s disease. Quality of Life Research. 1995; 4 (3): 241–248.
452
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
|
|
Приложение |
|
|
Треморогенные препараты |
||
|
|
|
|
Группа препаратов |
Препараты |
Вид тремора |
|
|
|
|
|
Бронходилататоры |
Сальбутамол, сальметерол |
Тремор действия |
|
|
|
|
|
Антиаритмические |
Амиодарон |
Тремор действия и покоя |
|
препараты |
|
|
|
Мексилетин, прокаинамид |
Тремор действия |
||
|
|||
|
|
|
|
Антидепрессанты, |
Амитриптилин |
Тремор действия |
|
анксиолитики |
|
|
|
Литий, СИОЗС |
Тремор покоя и действия |
||
|
|||
|
|
|
|
Противоэпилептические |
Вальпроаты |
Тремор действия и покоя |
|
препараты |
|
|
|
|
|
|
|
Гормональные препараты |
Тироксин, кальцитонин, |
Тремор действия |
|
|
эпинефрин |
|
|
|
|
|
|
|
Медроксипрогестерон |
Тремор действия и покоя |
|
|
|
|
|
Антибиотики, |
Видабарин |
Интенционный |
|
противовирусные, |
|
|
|
Ко-тримоксазол, амфотерицин В |
Тремор покоя |
||
противогрибковые |
|||
|
|
||
препараты |
|
|
|
|
|
|
|
Химиотерапевтические |
Тамоксифен, цитарабин, |
Тремор действия |
|
препараты |
ифосфамид |
|
|
|
|
|
|
|
Талидомид |
Тремор покоя |
|
|
|
|
|
Иммуностимуляторы |
Циклоспорин, α-интерферон |
Тремор действия |
|
|
|
|
|
Метилксантины |
Теофиллин, кофеин |
Тремор действия |
|
|
|
|
|
Нейролептики |
Галоперидол, тиоридазон, |
Тремор действия и покоя |
|
|
резерпин |
|
|
|
|
|
|
Противорвотные средства |
Метоклопрамид /церукал |
Тремор действия и покоя |
|
|
|
|
|
450
УДК: [616.74-009: 616.724: 616.74:616.8-009.7-039.13]-08 (075.4)
Комплексный подход к лечению мышечно-тонических нарушений
при синдроме болевой дисфункции височно-нижнечелюстного сустава
Ю. В. Коцюбинская, В. А. Михайлов, Д. В. Захаров
ВВЕДЕНИЕ
Заболевания, связанные с расстройством функции жевания, представляют собой серьезную проблему для здравоохранения в целом. Они протекают длительно, имеют тенденцию к хронизации и, не приводя к выраженной инвалидизации пациентов, значительно ограничивают трудовую деятельность (особенно связанную с речевой нагрузкой), снижают работоспособность и отрицательно влияют на качество жизни пациентов [18].
Синдром болевой дисфункции (СБД) — одна из самых распространенных патологий височно-нижнечелюстного сустава (ВНЧС), с которой неразрывно связана дискоординация работы жевательных мышц и, в первую очередь, — латеральной крыловидной мышцы.
R.DeSouzaTeschetal.(2019)[9]доказал,чтоналичиехроническойболиупациентов сСБД ВНЧС, отсутствие видимых повреждений периферических тканей, а также частые жалобы на мышечно-суставные боли в других областях тела связаны с особенностями центральной и периферической ноцицепции (активности в афферентных нервных волокнах, возбуждаемой разнообразными стимулами).
Внастоящее время СБД ВНЧС не считается исключительно локальным расстройством, а, скорее, рассматривается как клинический исход совместного воздействия множества факторов (местных и системных), действующих одновременно и определяющих, в конечном счете, манифестацию заболевания [12, 20,
21].
Внаиболее общемвиде изученной идоказанной можно считатьточку зрения, согласно которой развитие СБД ВНЧС (симптоматически сходного с хроническими алгиями в других областях тела) происходит при комплексном взаимодействии различных патофизиологических и психосоциальных влияний. В связи c этим многие исследователи считают целесообразным рассматривать этиопатогенез СБД ВНЧС с позиций биопсихосоциального подхода [17].
Распространенность миофасциального болевого синдрома в орофациальной области в популяции варьируется от 8 до 20% [7] и встречается в 1,5–2 раза чаще уженщин, чемумужчин [22]. Некоторые авторыотмечают, чтоточно определить заболеваемостьмешаеттотфакт,чтоспазмированныемышечныепучки,которые и являются источниками боли, преодолевают болевой барьер лишь тогда, когда находятся в активной функциональной фазе, а когданаходятся внеактивной или латентной фазе — не достигают болевого порога[13].
454
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Мышечный спазм — основа развития дисфункционального синдрома
Возникновение миофасциального болевого синдрома, описанного как особый видсуставнойскелетно-мышечнойболи,связанососпецифическим нарушениемсокращениявэтомслучаемышечноговолокна,прикоторомоднипучки мышц оказываются спазмированными, а другие — истощенными и ослабленными,тоестьвцеломмышечныеволокнаоказываютсяфункциональноизмененными [19]. Возникающий в этом случае дисбаланс в мышечном волокне (его функциональная неоднородность) приводит к возникновению триггерных точек (ТТ) в месте болезненного мышечного напряжения [14]. В результате функциональных изменений мышц в орофациальной области образуются суставные блокировки, которые автоматически обездвиживают определенный функциональный сегмент мышечного пучка и тем самым ограничивают диапазон открывания рта, а также латеральные и медиальные смещения нижней челюсти. В областях суставной блокировки, которая осуществляется за счет длительного мышечного тонического напряжения, в свою очередь также образуются болевые точки. Таким образом, формируется порочный круг: дисфункция отдельных мышечных пучков обусловливает боль, а иррадиация последней приводит к дисфункции жевательногоаппаратавцелом[3].Хотямиофасциальныйболевойсиндромобычно ощущается в лице, челюстях и орофациальной области, этот термин фактически касается множества иррадиирующих алгических ТТ,первопричина которых кроется в функциональном изменении жевательных мышц[8].
Неврологические проявления СБД ВНЧС
Общими клиническим проявлениями СБД ВНЧС можно считать следующее: повышеннаячувствительностьквнешнемувоздействию(гиперестезия),патологическое мышечное напряжение, дисфункция и мышечная боль, развивающиеся в виде различных по длительности приступов. Основные симптомы заболевания изменчивы по интенсивности, способны появляться под воздействием внешних факторов и спонтанно, без лечения, исчезать. Симптомы могут варьироваться от едва заметных до изнурительных. У многих пациентов анамнестически прослеживаются длительные спонтанные ремиссии и периоды мышечных болей в орофациальной области длительностью более 6 месяцев.
Однако далеко не всегда это заболевание проявляется в «классической» форме. Так,не у всех пациентов с СБД ВНЧС доминирующим оказывается болевой синдром. В частности, при безболезненном спазме локальная болезненность выявляетсялишьприпальпации,причемлатентнаятриггернаяточканеимеетзоны отраженныхболей,чтоприводиткпозднейили«случайной»диагностике.
Алгические симптомы при СБД ВНЧС
Наиболее распространенным проявлением СБД ВНЧС является боль в жевательной мускулатуре. Мышечная боль носит диффузный характер, плохо
455
локализуется пациентом, но четко связана с функциональной нагрузкой: внезапно возникает или обостряется при использовании жевательного аппарата. Характерные болевые ощущения возникают также при пальпации[11].
Орофациальная боль относится к боли, связанной с твердыми и мягкими тканями головы, лица и шеи. Диапазон диагнозов включает расстройства мышечного и суставного происхождения, головную боль и невропатическую боль.
Результаты исследований позволяют предположить, что хронические болевые расстройства, включая хроническую боль в области рта или лица, характеризуютсяусилениемболииповышеннымнапряжением(состояниемпсихологического стресса).
У пациентов с СБД ВНЧС болевые феномены мышечно-тонических нарушений в орофациальной области имеют ряд форм и особенностей. Формы проявления болевого синдрома следующие: приступообразная боль; постоянная боль; боль, появляющаяся после речевой или жевательной нагрузки; боли по типу «ноющих», появляющиеся преимущественно в ночное время.
Чувство дискомфорта в области ТТ и в участках отраженной мышечной боли m. masseter (иррадиация в подглазничную область, верхнюю челюсть, надбровье, висок), m. temporalis (иррадиация в надбровную область, висок, область носа), m. pterygoideus medialis/lateralis (иррадиация в околоушную область, переднюю поверхность шеи, нижнюю челюсть). Жалобы на чувство жжения в области лица. Данный симптом носит хронический характер. Проявления жжения обычно фиксируются пациентом в одном и том же месте (например, в области щеки, на коже или со стороны слизистой, без видимых признаков воспаления). Неприятные ощущения в виде локального онемения и снижения чувствительности кожи лица могут беспокоить отдельных пациентов.
Наибольшаяинтенсивность болиобычноотмечаетсявжевательноймускулатуре при жевании и при нагрузке (длительной речевой нагрузке, откусывании больших кусков еды), а также при приступообразном характере болей в области ВНЧС или локальной боли в области ВНЧС.
Основныесимптомызаболеванияпроявляютсяввидеболезненностиприжевании, чувства неудобства присмыканиизубов, щелканья всуставе, ограничения движения нижней челюсти.
Дисфункциональные расстройства при СБД ВНЧС
Внастоящеевремяизвестно,чтоупациентовсСБДВНЧСнаблюдаютсяособенностиприжеваниииглотании.Пациентыпредпочитаютжеватьна однойстороне. Результатом этого является повышение мышечной активности, боковое смещениеиувеличениедлительностисокращениягруппыжевательноймускула-
туры, закрывающей нижнюю челюсть (m. masseter, m. temporalis, m. medialis pterygoideus и верхнее брюшко lateralis pterygoideus) в момент жевания и глотания. Несбалансированная деятельность мышц челюсти может привести к миофасциальной боли.
456
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Дисфункциональные расстройства приводят к увеличению времени глотания. Данный феномен связан с дисфункцией мышц языка, мышечные волокна которого становятся «дезорганизованными» и с большим объемом движений и длительностьюформируютипроталкиваютвглоткупищевойкомок.Вопределенной степени это также объясняется необходимостью компенсировать уменьшенную амплитуду сокращения m. stylohyoid (шилоподъязычная) [10]. Длительная активность жевательных мышц компенсирует уменьшение амплитуды сокращения шилоподъязычной мышцы.
Такимобразом, формируются дисбаланс мышечной активности и патологическая активность, что вкупе с хроническим болевым синдромом миофасциального характера и склонностью пациентов данной нозологической группы к гиперчувствительности к боли и изменениями в обработке и модуляции ноцицептивных стимулов приводит к усилению и хронизации СБД ВНЧС.
Неврологический осмотр пациентов СБД ВНЧС
Мышечно-суставная дисфункция ВНЧС характеризуется быстрой утомляемостью и спазмом со стороны жевательных мышц, шумовыми проявлениями в области ВНЧС, ограничением открывания рта, сопровождающимся болевым синдромом.
Наиболее распространенные клинические проявления жевательной мышеч-
ной боли — миалгия и миофасциальная боль.
Локализованная миалгия относится к состоянию, при котором боль ощущаетсявпоследние30дней,усугубляетсянарушениемфункциональности.Профессионал может обнаружить соответствие субъективно предъявляемых жалоб объек- тивнымданнымпроведенногоимобследованияпациента,аименно—установить ограничение боли участком пальпации.
Вслучае миофасциальной боли она может распространяться за пределы области пальпации, ограничиваясь пределами границ мышц или распространяясь на область за границами мышц.
Вэтомслучаепривнешнем осмотрепроводитсяоценкасимметричностилица
впокое и при движении: определяется характер мимики, жевания.
Вобласти нижней трети лица — возможно появление глубоких морщин вокруг губ, складок в области носогубного треугольника.
Также во время осмотра определяются локальная болезненность «триггерных» мышечно-тонических паттернов, боли в области шейного отдела позвоночника,
чувство напряжения в области висков (m. temporalis) и боковых поверхностей лица
(m.masseter) и шеи (m.platizma, m.sternoclaidomastoideus,m.trapezius), напряжение мышцлица(вобластижевательноймускулатуры),неокрашенное болью.
Пальпаторное исследование лица проводится следующим образом: указательные пальцы устанавливаются впереди козелка уха с обеих сторон, и врач просит больного широко открывать рот. Исследование позволяет выявить хруст и щелканье в ВНЧС (возможна аускультация стетоскопом).
457
Также проводится пальпация места прикрепления собственно жевательных, височных мышц, а через полость рта, за зубными рядами, — латеральных крыловидных мышц.
При пальцевом обследовании мышц, участвующих в движении нижней челюсти (поверхностная, сравнительная, бимануальная, клещевая), выявляются участки гипертрофии, уплотнения мышечной ткани, их размеры и степень уплотнения, болезненность, зоны иррадиации боли.
Дисфункциональные мышечные нарушения и локальная болезненность способствуют патологии движения нижней челюсти.
Приоткрыванииизакрыванииртаопределяютсяследующиепатологические феномены: толчкообразные, зигзагообразные, круговые движения в момент открывания и закрывания рта; смещения нижней челюсти (асимметрия).
Считается, что амплитуда открывания рта не ограничена в том случае, когда пациент свободно и безболезненно открывает рот на 50 мм иможет производить боковые и передние движения до 7 мм включительно.
Ограничением открывания рта принято считать следующее:
—слегка ограничена функция (открывание рта 30–39 мм, боковые и передние движения 4–6 мм);
—сильно ограничена функция (открывание рта менее 30 мм, боковые и передние движения 0–3 мм).
К ранним признакам дисфункции нами были отнесены следующие: девиация нижней челюсти при открывании рта в правую или левую стороны более 5 мм; зигзагообразное движение нижней челюсти при открывании рта, ограничение открывания рта до 3 см; повышенная утомляемость жевательных мышц (особенно в конце дня).
СБД ВНЧС—заболевание хроническое, при котором вышеперечисленные жалобы то усиливаются, то затихают, но присутствуют постоянно в течение длительного периода времени, а могут проявляться в виде острого болевого приступа, чаще одностороннего. Такое болезненное состояние у многих пациентовсопровождаетсявыраженнымограничениемоткрываниярта,затруднениями с жеванием.
Для балльной оценки болевых ощущений в орофациальной области удобно использовать «Визуальную аналоговую шкалу» (ВАШ).
Оцениваются 10 вариантов ответа оценки боли — от 0 баллов (нет боли) до 10 баллов (нестерпимая боль). Субъективная оценка выраженности боли в различных отделах лица по результатам шкалы ВАШ позволяет объективизировать болевые ощущения.
Для объективизации мышечно-тонических нарушений в области жевательной мускулатуры и дисфункции жевания использовался «Клинический индекс дисфункции ВНЧС» [15], где дисфункциональные, мышечно-тонические нарушенияиболевойсиндромпредставлены вцифровомвыражении—от0до16баллов (приложение).
458
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
