
- •1.Понятие о клинической патофизиологии, ее задачи и перспективы
- •10.Назвать основные звенья патогенеза вторичных эндогенных форм истощения
- •18.Причины, механизм и последствия нарушения сосудисто - тромбоцитарного (первичного) гемостаза.
- •19.Причины, механизм и последствия нарушения коагуляционного (вторичного) гемостаза.
- •20.Причины и последствия нарушения функции противосвертывающей системы: антикоагулянтов (первичных и вторичных) и системы плазминогена
- •21.Этиопатогенетическая классификация нарушений гемостаза.
- •22.Причины развития тромбофилий.
- •23.Патогенетические факторы тромбообразования. Особенности тромбообразования в артериальных и венозных сосудах.
- •24.Тромбоцитопеническая пурпура: патогенез тромбоцитопении, геморрагического синдрома, данные лабораторной и клинической (типы кровоточивости) диагностики, патогенетическая терапия.
- •25.Болезнь Виллебранда: патогенез геморрагического синдрома, данные лабораторных и клинических (типы кровоточивости) исследований, патогенетическая терапия
- •26.Тромбастения Гланцмана: патогенез геморрагического синдрома, лабораторная диагностика, тип кровоточивости.
- •27.Гемофилии: патогенез геморрагического синдрома, лабораторная и клиническая диагностика, патогенетическая терапия.
- •28.Геморрагические васкулиты: этиология, патогенез, данные лабораторной и клинической диагностики, принципы патогенетической терапии.
- •29.Дать характеристику основным типам кровоточивости.
- •30.«Двс - синдром». Определение. Перечислить стадии.
- •40.Охарактеризовать уравнение (закон) Старлинга в патогенезе развития различных видов отека.
- •41.Дать классификацию отека легкого.(Таб 6)
- •42.Охарактеризовать интерстициальный и альвеолярный отек легких.
- •43.Кардиогенный отек легких. Этиология, патогенез, проявления, исходы.
- •44.Нейрогенный отек легких. Этиология, патогенез, проявления, исходы.
- •45.Перечислить основные принципы терапии и профилактики отека легких. Срочная медицинская помощь при отеке легких
- •46.Дать определение понятия «Респираторный дистресс-синдром».Назвать причины и условия развития.
- •47.Перечислить и охарактеризовать основные звенья патогенеза респираторного дистресс-синдрома.
- •48.Назвать основные клинические проявления респираторного дистресс-синдрома по стадиям.(Таб 3)
- •49.Охарактеризовать основные виды терапии респираторного дистресс-синдрома.
- •50.«Коронарная недостаточность». Определение понятия. Виды.
- •51.Обратимые нарушения коронарного кровотока. Перечислить и охарактеризовать
- •52.Коронарная недостаточность. Причины и условия возникновения.
- •53.Перечислить и охарактеризовать стадии недостаточности кровообращения.
- •54.Дать определение понятия стенокардия. Перечислить и охарактеризовать
- •56.Осложнения и исходы стенокардии.
- •57.Ишемия миокарда. Этиология. Механизм повреждения сердца при ишемии.
18.Причины, механизм и последствия нарушения сосудисто - тромбоцитарного (первичного) гемостаза.
Тромбоцитарно-сосудистый (первичный) гемостаз
19.Причины, механизм и последствия нарушения коагуляционного (вторичного) гемостаза.
Коагуляционный (вторичный) гемостаз

20.Причины и последствия нарушения функции противосвертывающей системы: антикоагулянтов (первичных и вторичных) и системы плазминогена
Наследственые и приобретенные нарушения фибринолиза. Приобретенные нарушения фибринолиза встречаются чаще наследственных.
Нарушения фибринолиза подразделяются на 2 вида:
- гиперфибринолитические состояния – вызваны избыточной его актива-
цией или нарушением ингибирования; сопровождаются геморрагическим
диатезом;
- гипофибринолитические состояния сопровождаются тромбозом.
Гиперфибринолитические состояния
Избыточная активация фибринолиза может быть вызвана:
- повышенным выделением в кровь активаторов плазминогена (ТАП, уро-
киназы);
- избыточным локальным выделением активатора (при меноррагии, проста-
тэктомии);
- вторичной активации вследствие тромболитической терапии.
Нарушение ингибирования фибринолиза наблюдается при:
- заболеваниях печени;
- снижении уровня ингибитора активатора плазминогена (ИАП), a2-
антиплазмина;
- вторично, при образовании комплекса плазмина с антиплазмином и (или)
плазмина с ингибитором активатора плазминогена (ИАП).
Гипофибринолитические состояния обусловлены:
- нарушением активации фибринолиза вследствие неадекватно низкого вы-
деления тканевого активатора плазминогена (наследственно обусловленного
или приобретенного);
- избыточной продукцией ингибиторов активатора плазминогена (наследст-
венно обусловлено);
- терапией анитифибринолитическими средствами (e-аминокапроновая ки-
слота).
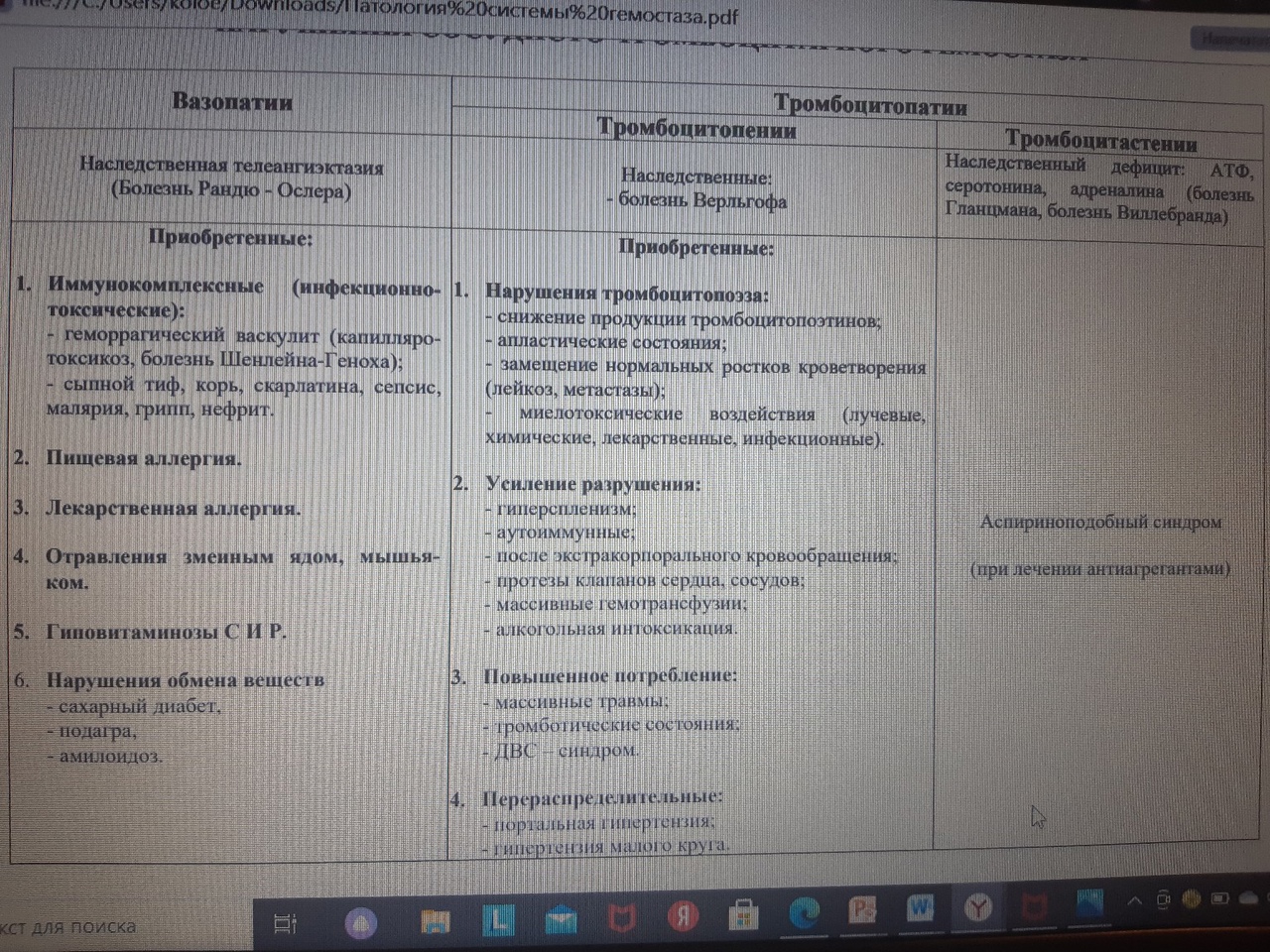
21.Этиопатогенетическая классификация нарушений гемостаза.
Классификация нарушения гемостаза:
- усиление процессов свёртывания белков крови и тромбообразования: гиперкоагуляция и развитие тромботического синдрома;
- снижения интенсивности процессов свёртывания белков крови и тромбообразования: гипокоагуляция и развитие геморрагических синдромов;
- фазное нарушение состояния системы гемостаза (тромбо-геморрагический синдром).
Этиопатогенетическая классификация геморрагических синдромов:
1. Нарушение механизмов первичного гемостаза (тромбоцитарно-сосу-
дистой реакции):
1.1. Изменение количества тромбоцитов (тромбоцитопении, тромбоцитемии);
1.2. Нарушение адгезии тромбоцитов (болезнь Виллебранда, тромбоцитопатия
Бернара-Сулье);
1.3. Нарушение агрегации (тромбастения Гланцмана, передозировка антиагре-
гантов);
1.4. Аномалии сосудистой стенки: врожденные (телеангиэктазии) и приобретенные
- инфекционного, иммунного или инфекционно-иммунного генеза
(болезнь Шенлейна-Геноха).
2. Нарушение механизмов вторичного (коагуляционного) гемостаза:
2.1. Дефицит прокоагулянтов врожденный (нарушение синтеза антигемофиль-
ных глобулинов при гемофилиях; синтез аномального фибриногена);
2.2. Дефицит прокоагулянтов приобретенный (нарушение синтеза прокоагулянтов
группы протромбина при патологии печени);
3. Преобладание противосвертываюшей системы:
3.1. Врожденного характера - первичный гиперфибринолиз;
3.2. Приобретенного характера - передозировка антикоагулянтов и/или фибринолитических препаратов.
