
3 курс / Общая хирургия и оперативная хирургия / Сосудистая_хирургия_по_Хаймовичу_Том_2_Ашер_А_,_Покровский_А_В_2012
.pdf
454 Раздел XII. Хирургия венозной и лимфатической систем
Медиана Среднее значение
Клиническая шкала
|
До операции |
|
После операции |
До |
операции |
|
После |
операции |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Первичная |
Посттромботический |
|||||||||
|
клапанная |
|
|
|
синдром |
|
|||||
|
недостаточность |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 93.13. Дооперационный и послеоперационный уровень клинических проявлений в соотношении с этиологией ХВН: 73 конечности с первичной клапанной недостаточнотью и 30 конечностей с посттромботическим синдромом.
ностного удаления отлива (с 9,5 до 3, рис. 93.13). Кроме того, при рецидиве язвы были более мелкие и чаще всего одиночные, а не множественные, а также легко поддающиеся консервативной терапии.
Гемодинамические результаты
Несколько исследователей попытались оценить изменения гемодинамики, после устранения поверхностного рефлюкса и перевязки перфорантов, с целью предоставить раннее, объективное подтверждение эффективности операции и таким образом предсказать
идолгосрочные результаты. В 1972 г. Bjordal с соавторами показал нормализацию прямого венозного давления при перевязке только большой подкожной вены у пациентов с первичной клапанной недостаточностью, и ее отсутствие при перевязке только перфорантных вен [55]. Они не смогли продемонстрировать нормализацию венозной гипертензии при движении после проведения подобных процедур у пациентов с посттромботическим синдромом. Akesson с соавторами изучали венозную гемодинамику, используя волюметрию стопы, окклюзионную плетизмографию
иизмерение венозного давления при ходьбе у пациентов с рецидивом язв. При восходящей флебографии в 85% конечностей было диагностировано поражение глубокой венозной системы. После перевязки и удаления большой подкожной вены отмечено снижение венозного давления при ходьбе с 82 до 69 мм рт. ст. (р < 0,01), однако 3 месяцами позже, после перевязки перфорантных вен, гемодинамического улучшения не отмечно [87].
Вто время как в большинстве исследований, включая NASEPS, имеется недостаток значительных гемодинамических данных, позволяющих подтвердить клиническую результативность, имеются сообщения о функциональном улучшении после разобщения перфорантов. Bradbury с соавторами использовал волюметрию стопы и дуплексное сканирование для оценки гемодинамических улучшений после перевязки большой подкожной вены и перфорантов у 43 пациентов с рецидивирующими язвами [13]. Фракция изгнания и время полу-наполнения (T50) значительно улучшились после операции у 34 пациентов без рецидивирования язвы
втечение 66 месяцев. Недавнее исследование Padberg с соавтора-
ми, с использованием воздушной плетизмографии, представило документированное сохранение улучшений гемодинамики до 2 лет у пациентов, которым выполнялась перевязка перфорантов с сочетанным устранением поверхностного рефлюкса [78]. Illig
ссоавторами сообщили о небольшом улучшении времени венозного заполнения и значительном количеств нормальных результатов при проведении фотоплетизмографии, проведенных после 30 процедур SEPS с устранением поверхностного рефлюкса у 28 пациентов [88].
Rhodes с соавторами изучили гемодинамические последствия разобщения некомпетентных перфорантных вен, посредством тензометрической плетизмографии для оценки функции мышечного насоса голени, венозной недостаточности и окклюзии венозного оттока до и через 6 месяцев после SEPS [30]. Функция насоса мышц голени и степень венозной недостаточности значительно улучшились после процедуры SEPS, проведенной с или без устранения поверхностного рефлюкса. Улучшение со стороны венозной недостаточности (измеряемое по уровню заполнения) значительно коррелировало с клиническими улучшениями. Подобные значительные положительные результаты относительно функции мышечного насоса голени и степени венозной недостаточности были отмечены в подгруппе пациентов с недостаточностью глубоких вен (n = 24). Этиология глубокой венозной недостаточности была в 17 случаях — первичная клапанная недостаточность и посттромботический синдром в 7 конечностях. Как и в случае с клиническим улучшением, прямой связи с улучшением гемодинамики при перевязке перфорантов не выявлено. В подгруппе пациентов, подвергшихся только SEPS (n = 7), без сопутствующего устранения поверхностного рефлюкса, не было продемонстрировано значительных улучшений со стороны гемодинамики. Подобные результаты более вероятны как из-за небольшого числа пациентов в группе, так и относительного доминирования у них конечностей с наличием посттромботического синдрома. Так же логично предположить, что одна только перевязка перфорантных вен приведет к меньшим гемодинамическим изменениям чем разобщение перфорантов совместно с устранением поверхностного рефлюкса.
Пациенты с первичной клапанной недостаточностью демонстрируют значительно лучшие гемодинамические результаты, чем имеющие посттромботический синдром [29, 30]. Proebstle с соавторами, используя свето-отражающую реографию до и через 8 недель после процедуры SEPS, получили результаты, подобные данным клиники Мейо, показывающие значительное улучшение в состоянии конечностей с первичной недостаточностью клапанов [89]. Подобно результатам, полученым Burnand с соавторами [15] и Stacey
ссоавторами [90], ни мы, ни группа Ульмского университета не смогли показать значительные улучшения у пациентов с имевшимся посттромботическим синдромом. Однако важно отметить, что число пациентов, в данных изучаемых подгруппах (во всех исследованиях) было ниже чем 15 [89, 90]. Ясно, что положительная динамика в данной группе пациентов несопоставима улучшениям в группе с первичной клапанной недостаточностью.
Заключение
Существующие к настоящему времени литературные данные испытывают нехватку ответов на некоторые вопросы в отношении оптимального лечения пациентов с выраженной ХВН и особенно с венозными язвами. Наше знание об эффективности и применимости SEPS далеко неполное, и необходимость проведения проспективных рандомизированных исследований по сравнению уда-
https://t.me/medicina_free
Глава 93. Эндоскопическая субфасциальная перевязка перфорантных вен (SEPS) |
455 |
|
|
ления большой подкожной вены и сочетанния данной операции с SEPS, была выражена многими исследователями в этой области. Основываясь на наших данных и данных NASEPS, пациентами, у которых процедура SEPS приводит к положительным результатам, являются те, у которых язвы возникают вследствие первичной клапанной недостаточности поверхностных и перфорантных вен, с или без глубокой венозной недостаточности. Эти пациенты являются хорошими кандидатами на проведение SEPS и получают максимальную выгоду с точки зрения ускорения заживления язвы и приблизительно 80–90% шанс освобождения от рецидивов язв в долгосрочной перспективе. Несмотря на субъективное симптоматическое и объективное клиническое улучшение, роль SEPS для пациентов с посттромботическим синдромом продолжает быть спорной, поскольку только у 50% пациентов можно предположить отсутствие рецидивов язв в долгосрочной перспективе. Пациентам с рецидивом язвы после проведения SEPS необходимо выполнить дуплексное сканирование для исключения рецидивов или оставления перфорантов. При обнаружении их недостаточности оправдано повторное проведение SEPS. Если их недостаточность отсутствует, то такие пациенты рассматриваются как кандидаты на проведение реконструкции глубокой венозной системы.
Литература
1.Gay J. Lettsonian Lectures 1867. Varicose Disease of the Lower Extremities. London: Churchill, 1868.
2.Linton RR. The operative treatment of varicose veins and ulcers, based upon a classification of these lesions. Ann Surg 1938; 107: 582–593.
3.CockettFB, Jones BD. The ankle blow-out syndrome: anew approach to the varicose ulcer problem. Lancet 1953; i: 17–23.
4.Cockett FB. The pathology and treatment of venous ulcers of the leg. Br J Surg 1956; 44: 260–278.
5.Dodd H. The diagnosis and ligation of incompetent perforating veins. Ann R Coll Surg Engl 1964; 34: 186–196.
6.Dodd H, Cockett FR. The management of venous ulcers. In: The Pathology and Surgery of the Vein of the Lower Limbs. New York: Churchill-Livingstone, 1976; 269–296.
7.Silver D, Gleysteen JJ, et al. Surgical treatment of the refractory postphlebitic ulcer. Arch Surg 1971; 103: 554–560.
8.Thurston OG, Williams HT. Chronic venous insufficiency of the lower extremity. Pathogenesis and surgical treatment. Arch Surg 1973; 106: 537–539.
9.Bowen FH. Subfascial ligation of the perforating leg veins to treat post-thrombophlebitic syndrome. Am Surg 1975; 41: 148–151.
10.Schanzer H, Peirce EC. A rational approach to surgery of the chronic venous statis syndrome. Ann Surg 1982; 195: 25–29.
11.Negus D, Friedgood A. The effective management of venous ulceration. Br J Surg 1983; 70: 623–627.
12.Cikrit DF, Nichols WK, Silver D. Surgical management of refractory venous stasis ulceration. J Vasc Surg 1988; 7: 473–478.
13.Bradbury AW, Stonebridge PA, et al. Foot volumetry and duplex ultrasonography after saphenous and subfascial perforating vein ligation for recurrent venous ulceration. Br J Surg 1993; 80: 845–848.
14.Burnand K, Thomas ML, et al. Relation between post-phlebitic changes in the deep veins and results of surgical treatment of venous ulcers. Lancet 1976; 1: 936–938.
15.Burnand KG, O'Donnell TFJ, et al. The relative importance of incompetent communicating veins in the production of varicose veins and venous ulcers. Surgery 1977; 82: 9–14.
16.Rob CG. Surgery of the vascular system. Univ Minn Vascular Symposium, 1972; 272.
17.Lim RCJ, Blaisdell FW, et al. Subfascial ligation of perforating veins in recurrent stasis ulceration. Am J Surg 1970; 119: 246–249.
18.DePalma RG. Surgical therapy for venous stasis: results of a modified Linton operation. Am J Surg 1979; 137: 810–813.
19.Edwards JM. Shearing operation for incompetent perforating veins. Br J Surg 1976; 63: 885–886.
20.Hauer G. [Endoscopic subfascial discussion of perforating veins: preliminary report]. [German]. Vasa 1985; 14: 59–61.
21.Bergan JJ, Murray J, Greason K. Subfascial endoscopic perforator vein surgery: a preliminary report. Ann Vasc Surg 1996; 10: 211–219.
22.Gloviczki P, Bergan JJ, et al. Safety, feasibility, and early efficacy of subfascial endoscopic perforator surgery: a preliminary report from the North American registry. J Vasc Surg 1997; 25: 94–105.
23.Pierik EG, Toonder IM, et al. Validation of duplex ultra-sonog- raphy in detecting competent and incompetent perforating veins in patients with venous ulceration of the lower leg. J Vasc Surg 1997; 26: 49–52.
24.Pierik EG, van Urk H, et al. Endoscopic versus open subfascial division of incompetent perforating veins in the treatment of venous leg ulceration: a randomized trial. J Vasc Surg 1997; 26: 1049–1054.
25.Fischer R. Surgical treatment of varicose veins: endoscopic treatment of incompetent Cockett veins. Phlebologie 1989; 1040–1041.
26.Jugenheimer M, Junginger T. Endoscopic subfascial sectioning of incompetent perforating veins in treatment of primary vancosis. World J Surg 1992; 16: 971–975.
27.Conrad, P. Endoscopic exploration of the subfascial space of the lower leg with perforator interruption using laparoscopic equipment: a preliminary report. Phlebology 1994; 9: 154–157.
28.Gloviczki P, Cambria RA, et al. Surgical technique and preliminary results of endoscopic subfascial division of perforating veins. J Vasc Surg 1996; 23: 517–523.
29.Gloviczki P, Bergan JJ, et al. Mid-term results of endoscopic perforator vein interruption for chronic venous in-sufficiency: lessons learned from the North American subfascial endoscopic perforator surgery registry. The North American Study Group. J Vasc Surg 1999; 29: 489–502.
30.Rhodes JM, Gloviczki P, et al. Endoscopic perforator vein division with ablation of superficial reflux improves venous hemodynamics. J Vasc Surg 1998; 28: 839–847.
31.Rhodes JM, Gloviczki P, et al. Factors affecting clinical outcome following endoscopic perforator vein ablation. J Vasc Surg 1998; 176: 162–167.
32.Lofgren EP, Myers TT, et al. The venous valves of the foot and ankle. Surg Gynecol Obstet 1968; 127: 289–290.
33.Mozes G, Gloviczki P, et al. Surgical anatomy for endoscopic subfascial division of perforating veins. J Vasc Surg 1996; 24: 800–808.
34.Sherman RS. Varicose veins: further findings based on anatomic and surgical dissections. Ann Surg 1949; 130: 218–232.
35.O’Donnell TFJ, Burnand KG, et al. Doppler examination vs clinical and phlebographic detection of the location of incompetent perforating veins: a prospective study. Arch Surg 1977; 112: 31–35.
36.Negus D. Leg ulcers: a practical approach to management, 2nd edn. Oxford: Butterworth-Heinemann, 1995; 3–10.
https://t.me/medicina_free

456 Раздел XII. Хирургия венозной и лимфатической систем
37.O’Donnell TF Jr. Surgery for incompetent perforating veins at the turn of the milennium. In: Current techniques in vascular surgery. Yao JST, Pearce WH, eds. New York, London: McGraw Hill, 2001; 487–515.
38.Beecher HK, Field ME, Krogh A. The effect of walking on the venous pressure at the ankle. Skand Arch F Physiol 1936; 73: 133–140.
39.Linton RR. The post-thrombotic ulceration of the lower extremity: its etiology and surgical treatment. Ann Surg 1953; 138: 415–432.
40.De Camp PT, Schramee RJ, Roy CJ, et al. Ambulatory venous pressure determinations in postphlebotic and related syndromes. Surgery 1951; 29: 44–52.
41.Warren R, White D. Venous pressures in the saphenous system in normal, varicose and post-phlebitic extremities. Surgery 1948;
26:435–441.
42.Nicolaides AN, Hussein MK, et al. The relation of venous ulceration with ambulatory venous pressure measurements. J Vasc Surg 1993; 17: 414–419.
43.Homans J. The operative treatment of varicose veins and ulcers, based upon a classification of these lesions. Surg Gynecol Obstet 1916; 22: 143–158.
44.van Rij AM, Solomon C, Christie R. Anatomic and physiologic characteristics of venous ulceration. J Vasc Surg 1994; 20: 759–764.
45.Labropoulos N, Mansour MA, et al. New insights into perforator vein incompetence. Eur J Vasc Endovasc Surg 1999; 18: 228–234.
46.Labropoulos N, Leon M, et al. Venous hemodynamic abnormalities in patients with leg ulceration. Am J Surg 1995; 169: 572–574.
47.Hanrahan LM, Araki CT, et al. Distribution of valvular incompetence in patients with venous stasis ulceration. J Vasc Surg 1991; 13: 805–812.
48.Myers KA, Ziegenbein RW, et al. Duplex ultrasonography scanning for chronic venous disease: patterns of venous reflux. J Vasc Surg 1995; 21: 605–612.
49.van Bemmelen PS, Bedford G, et al. Status of the valves in the superficial and deep venous system in chronic venous disease. Surgery 1991; 109: 730–734.
50.Darke SG, Penfold C. Venous ulceration and saphenous ligation. Eur J Vasc Surg 1992; 6: 4–9.
51.Lees TA, Lambert D. Patterns of venous reflux in limbs with skin changes associated with chronic venous insufficiency. Br J Surg 1993; 80: 725–728.
52.Coleridge SP. Calf perforating veins: time for an objective appraisal? (editorial). Phlebology 1996; 11: 135–136.
53.Glovicxki P. Endoscopic perforator vein surgery: Does it work? (editorial). Vasc Surg 1998; 32: 303–305.
54.Sethia KK, Darke SG. Long saphenous incompetence as a cause of venous ulceration. Br J Surg 1984; 71: 754–755.
55.Bjordal RI. Circulation patterns in incompetent perforating veins of the calf in venous dysfunction. In: Perforating Veins. May R, Partsch J, Staubesand J, eds. Baltimore MD: Urban & Schwarzenberg, 1981; 77–78.
56.Sarin S, ScurrJH, Smith PD. Medial calf perforators in venous disease: the significance of outward flow. J Vasc Surg 1992; 16: 40–46.
57.Zukowski AJ, Nicolaides AN, et al. Haemodynamic significance of incompetent calf perforating veins [see comments]. Br J Surg 1991; 78: 625–629.
58.SandriJL, Barros FS, et al. Diameter-reflux relationship in perforating veins of patients with varicose veins. J Vasc Surg 1999;
30:867–874.
59.Stuart WP, Adam DJ, et al. The relationship between the number, competence, and diameter of medial calf perforating veins and the clinical status in healthy subjects and patients with low- er-limb venous disease. J Vasc Surg 2000; 32: 138–143.
60.Delis KT, Husmann M, et al. In situ hemodynamics of perforating veins in chronic venous insufficiency. J Vasc Surg 2001;
33:773–782.
61.Gloviczki P, Lewis BD, et al. Preoperative evaluation of chronic venous insufficiency with Duplex scanning andvenography. In: Atlas of Endoscopic Perforator Vein Surgery. Gloviczki P, BerganJJ, eds. London: Springer–Verlag, 1998; 81–91.
62.DePalma, R. G. Linton’s operation and modification of the open techniques. In: Atlas of Endoscopic PerforatorVein Surgery. Gloviczki P, Bergan JJ, eds. London: Springer–Verlag, 1998; 107–113.
63.Anning ST. Leg ulcers: the results of treatment. Angiology 1956;
7:505–516.
64.DePalma RG. Surgical therapy for venous stasis. Surgery 1974;
76:910–917.
65.Cikrit DF, Nichols WK, Silver D. Surgical management of refractory venous stasis ulceration. J Vasc Surg 1988; 7: 473–478.
66.Johnson WC, O’Hara ET, et al. Venous stasis ulceration: effectiveness ofsubfascial ligation. Arch Surg 1985; 120: 797–800.
67.Robison JG, Elliott BM, Kaplan AJ. Limitations of subfascial ligation for refractory chronic venous stasis ulceration. Ann Vasc Surg 1992; 6: 9–14.
68.Wilkinson GEJ, Maclaren IF. Long term review of procedures for venous perforator insufficiency. Surg Gynecol Obstet 1986;
163:117–120.
69.Pierik EGJM, Wittens CHA, van Urk H. Subfascial endoscopic ligation in the treatment of incompetent perforator veins. Eur J Vasc Endo Vasc Surg 1995; 5: 38–41.
70.Sparks SR, BallardJL, et al. Early benefits of subfascial endoscopic perforator surgery (SEPS) in healing venous ulcers. Ann Vasc Surg 1997; 11: 367–373.
71.Wittens CH, Pierik RG, van Urk H. The surgical treatment of incompetent perforating veins. [Review] [63 refs]. Eur J Vasc Endovasc Surg 1995; 9: 19–23.
72.Fischer R, Sattler G, Vanderpuye R. [Endoscopic treatment of perforating veins: current data]. [French]. Phlebologie 1993; 46: 701–707.
73.Fischer R, Schwahn-Schreiber C, Sattler G. Conclusions of a consensus conference on subfascial endoscopy of perforating veins in the medial lower leg. Vasc Surg 1998; 32: 339–347.
74.Bergan JJ, Ballard JL, Sparks S. Subfascial endoscopic perforator surgery: the open technique. In: Atlas of Endoscopic Perforator Vein Surgery. Gloviczki P, Bergan JJ, eds. London: Springer– Verlag, 1998; 141–149.
75.Wittens CHA. Comparison of open Linton operation with subfascial endoscopic perforator vein surgery. In: Atlas of Endoscopic Perforator Vein Surgery. Gloviczki P, Bergan JJ, eds. London: Springer–Verlag, 1998; 177–185.
76.O’Donnell TF. Surgical treatment of incompetent communicating veins. In: Atlas of Venous Surgery. Philadelphia PA: WB Saunders, 2000; 111–124.
77.Alien RC, Tawes RL, et al. Endoscopic perforator vein surgery: creation of a subfascial space. In: Atlas of Endoscopic Perforator Vein Surgery. Gloviczki P, Bergan JJ, eds. London: Springer– Verlag, 1998; 153–162.
https://t.me/medicina_free
Глава 93. Эндоскопическая субфасциальная перевязка перфорантных вен (SEPS) |
457 |
|
|
78.Padberg FTJ, Pappas PJ, et al. Hemodynamic and clinical improvement after superficial vein ablation in primary combined venous insufficiency with ulceration [see comments]. J Vasc Surg 1996; 24: 711–718.
79.Murray JD, Bergan JJ, Riffenburgh RH. Development of open-scope subfascial perforating vein surgery: lessons learned from the first 67 patients. Ann Vasc Surg 1999; 199(13): 372–377.
80.Porter JM, Moneta GL. Reporting standards in venous disease: an update. International Consensus Committee on Chronic Venous Disease [see comments]. J Vasc Surg 1995; 21: 635–645.
81.Nicolaides, A. N., Bergan JJ, et al. and the American Venous Forum Consensus Committee. Classification and grading of chronic venous disease in the lower limbs: a consensus statement. In: Handbook of Venous Disorders. London: Chapman & Hall, 1996; 652–660.
82.Stuart WP, Adam DJ, et al. Subfascial endoscopic perforator surgery is associated with significantly less morbidity and shorter hospital stay than open operation (Linton’s procedure) [see comments]. Br J Surg 1997; 84: 1364–1365.
83.Sybrandy JE, van Gent WB, et al. Endoscopic versus open subfascial division of incompetent perforating veins in the treatment of venous leg ulceration: long-term follow-up. J Vasc Surg 2001;
33:1028–1032.
84.Nelzen O. Prospective study of safety, patient satisfaction and leg ulcer healing following saphenous and subfascial endoscopic perforator surgery, [see comments.] Br J Surg 2000; 87: 86–91.
85.Kaira M, Gloviczki P,et al. Subfascial endoscopic perforator vein surgery in patients with post-thrombotic venous insufficiency: Is it justified? Vasc Endovasc Surg 2002; 36: 41–50.
86.Rhodes JM, Gloviczki P, et al. Factors affecting clinical outcome following endoscopic perforator vein ablation. Am J Surg 1998;
176:162–167.
87.Akesson H, Brudin L, et al. Does the correction of insufficient superficial and perforating veins improve venous function in patients with deep venous insufficiency? Phlebology 1990; 5: 113–123.
88.Illig KA, Shortell CK, et al. Photoplethysmography and calf muscle pump function after subfascial endoscopic perforator ligation. [see comments.] J Vasc Surg 1999; 30: 1067–1076.
89.Proebstle TM, Weisel G, et al. Light reflection rheography and clinical course of patients with advanced venous disease before and after endoscopic subfascial division of perforating veins. Dermatol Surg 1998; 24: 771–776.
90.Stacey MC, Burnand KG, et al. Calf pump function in patients with healed venous ulcers is not improved by surgery to the communicating veins'or by elastic stockings. Br J Surg 1988; 75: 436–439.
91.Darke SG, Penfold C. Venous ulceration and saphenous ligation. Eur J Vasc Surg 1992; 6: 4–9.
92.Lees TA, Lambert D. Patterns of venous reflux in limbs with skin changes associated with chronic venous insufficiency. Br J Surg 1993; 80: 725–728.
93.Shami SK, Sarin S, et al. Venous ulcers and the superficial venous system, [see comments.] J Vasc Surg 1993; 17: 487–490.
94.Labropoulos N, Delis K, et al. The role of the distribution and anatomic extent of reflux in the development of signs and symptoms in chronic venous insufficiency. J Vasc Surg 1996; 23: 504–510.
95.Wolters U, Schmit-Rixen T, et al. Endoscopic dissection of incompetent perforating veins in the treatment of chronic venous leg ulcers. Vasc Surg 1996; 30: 481–487.
96.Pierik EG, van Urk H, Wittens CH. Efficacy of subfascial endoscopy in eradicating perforating veins of the lower leg and its relation with venous ulcer healing. J Vasc Surg 1997; 26: 255–259.
97.Monk BE, Sarkany I. Outcome of treatment of venous stasis ulcers. Clin Exper Dermatol 1982; 7: 397–400.
98.Kitahama A, Elliott LF, et al. Leg ulcer. Conservative management or surgical treatment? J Am Med Assoc 1982; 247: 197–199.
99.Negus D. Prevention and treatment of venous ulceration. Ann R Coll Surg Engl 1985; 67: 144–148.
100.Mayberry JC, Moneta GL, et al. Fifteen-year results of ambulatory compression therapy for chronic venous ulcers. Surgery 1991; 109: 575–581.
101.Erickson CA. Healing of venous ulcers in an ambulatory care program: the role of chronic venous insufficiency and patient compliance. J Vasc Surg 1995; 22: 629–636.
102.DePalma RG, Kowaliek DL. Venous ulceration: a cross-over study from nonoperative to operative treatment. J Vasc Surg 1996; 24: 788–792.
103.Samson RH, Showalter DP. Stockings and the prevention of recurrent venous ulcers. Dermatol Surg 1996; 22: 373–376.
https://t.me/medicina_free

Глава 94
Венозная реконструкция при посттромботическом синдроме
Сешадри Рэйю
Посттромботический синдром является существенной причиной хронической инвалидизации среди взрослого населения. Поскольку клинический синдром развивается медленно, годами или даже десятилетиями протекая скрыто до появления симптомов, его потенциальная угроза развития инвалидизирующих осложнений очень часто не до конца принимается во внимание при начальных проявлениях тромбоза глубоких вен. Часто до проявления посттроботических нарушений встречаются многократные рецидивы тромбозов. Поскольку количество исследований с длительным периодом наблюдения незначительно, то точный уровень развития посттромботического синдрома остается неизвестным. Краткосрочные исследования [1] указывают, что две трети пациентов могут уже страдать от посттромботического синдрома в период 4 года после первичных проявлений тромбоза. Уровень изъязвления на фоне венозного застоя в среднем варьирует от 3 до 5%, однако встречаемость боли и отеков, важных и часто инвалидизирующих симптомов посттромботического синдрома, значительно превышает уровень застойных кожных изменений.
Консервативные методы с их основным акцентом на возвышенное положение конечности и компрессионный трикотаж часто являются ограничительными и приводят лишь ко временному облегчению для пациента с выраженным посттромботическим синдромом. Процент несоблюдения ношения компрессионного трикотажа очень высок [2]. Недавно стали доступны многообещающие новые хирургические методы, направленные на коррекцию обструкции и/или компонентов рефлюкса при посттромботическом синдроме.
Патофизиология
Известно, что от 30 до 50% пациентов с клиническими проявлениями, неотличимыми от признаков постромботического синдро-
ма, фактически могут иметь первичный клапанный рефлюкс нетромбогенной этиологии [3]. У некоторых пациентов «первичный» клапанный рефлюкс может осложниться развитием дистального венозного тромбоза вследствие стаза [4]. Выраженный фиброз, часто разивающийся в области клапанов при первичном рефлюксе, иногда неотличим от флебита, развивающегося в области посттромботически поврежденных клапанов [5].
Комбинация признаков и симптомов объединенных в посттромботический синдром развивается в результате различных патофизиологических механизмов от рефлюкса до обструкции, или часто — их сочетания. Возможная патология вероятно зависит от протяженности первичного тромбоза и степени последующей реканализации тромба. Эти факторы весьма варьируют среди пациентов. Серийные дуплексные исследования показывают, что реканализация тромба обычно происходит достаточно быстро, так в половине поврежденных конечностей отмечается реканализация тромба в течение 90 дней [1]. Отсроченная реканализация тромба и ретромбоз являются существенными факторами риска для развития посттромботического синдрома [6]. В 69% поврежденных конечностей после реканализации венозных сегментов за 12 месяцев очевиден клапанный рефлюкс [1]. Он развивается не только в сегментах, непосредственно вовлеченных в тромбический процесс, но и в незатронутых сегментах [7].
Процесс реканализации и развития коллатерального кровотока после тромбоза подвздошных вен часто является неполным. Отмечается значительный процент остаточных явлений тромбоза подвздошных вен у пациентов с посттромботическим синдромом [8]. Хроническая окклюзия в случае тромбоза бедренно-подколенных вен без вовлечений подвздошного сегмента, наоборот обычно не является существенным фактором. Это происходит в значительной степени из-за сопутствующего коллатерального увеличения глубокой бедренной вены, которая принимает размер и курс бедренной
https://t.me/medicina_free
Глава 94. Венозная реконструкция при посттромботическом синдроме |
459 |
|
|
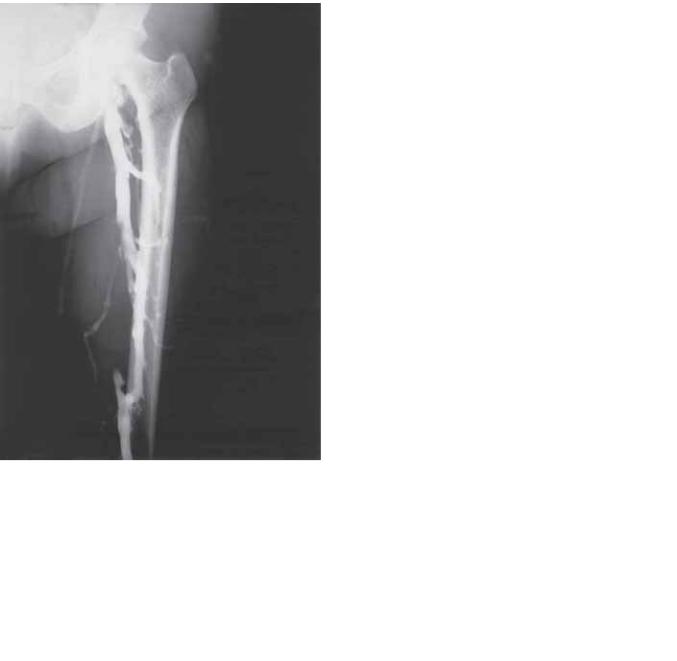
Рис. 94.1. Аксиальная трансформация бедренной вены через крупное глубокобедрено-подколенное соединение. Большой участок поверхностной бедренной вены за исключением дистальной порции окклюзирован. (С разрешения из Raju S, Easterwood L, et al. Saphenectomy in the presence of chronic venous obstruction. Surgery 1998; 123: 637–644.)
вены (аксиальная/осевая трансформация) и часто ее путают с бедренной веной (рис. 94.1) [9]. Однако рефлюкс в недилатированном клапане глубокой вены обычно асоциируется с застойными кожными изменениями включая изъязвление. Тромбы вен голени за редким исключением чаще всего разрешаются, не приводя к возникновению значительной венозной окклюзии. Пациенты, перенесшие тромбоз вен ниже или на уровне колена, обычно имеют невыраженную симптоматику или даже абсолютно асимптомны [8].
Таким образом, комбинация признаков, в целом определяемых как посттромботический синдром, проистекает от различных патологий, ранжируемых от остаточной обструкции (особенно в подвздошном венозном сегменте) и посттромботического рефлюкса (чаще в бедренном венозном сегменте). Обычно имеется сочетание этих состояний. Нарушение рефлюкса может развиться в результате повреждения аксиальных клапанов (рис. 94.2) или развития коллатерального рефлюкса. Бедренные клапаны, прилежащие к тромбу, могут избежать деструкции, но иногда подвергаются развитию вторичной недостаточности из-за укорочения и изменений области прикрепления створок клапанов в связи с перифлебитом (рис. 94.3). Клапаны при вторичном рефлюксе как и при первичном, избыточны, а в области прикрепления створок уменьшены и укорочены. Коллатеральный рефлюкс может разви-
А |
|
Б |
|
В |
|
|
|
|
|
|
Г |
|
Д |
|
|
|
|
Рис. 94.2. Патология клапана при посттромботическом синдроме. Степень повреждения варьируется. (A) Разрушение створок клапана. (Б) Перфорированная створка. (В) «Застывшие» и утолщенные створки клапана. (Г) Прилипшая створка клапана с некоторым утолщением. (Д) Избыточность створки с наличием рефлюкса на клапане, по виду не отличающийся от «первичного клапанного рефлюкса». (С разрешения из Raju S. In: Mosby-Yearbook: Current Therapy in Vascular Surgery, 3rd edn. Ernst CB, Stanley JC, eds. 1994.)
Рис. 94.3. Вероятный механизм развития избыточности створок клапана и образование рефлюкса на посттромботическом клапане. Фиброз области прикрепления (основания) клапана может приводить к сужению сосуда, приводя к «вторичной» избыточности створок клапана и рефлюксу. Укорочение основания створок клапана может привести к увеличению угла клапанной комиссуры, что способствует дальнейшему усилению рефлюкса. (С разрешения из Raju S Fredericks RK, et al. Venous valve station changes in «primary» and postthorombotic reflux: an analysis of 149 cases. Ann Vasc Surg 2000; 14: 193–199.)
ваться в результате дилатации или тромботической деструкции клапанов в коллатеральных притоках (глубокая вена) или реверсированного кровотока (тазовые и предлобковые коллатерали); во вновь образованных венозных коллатералях клапаны мо-
https://t.me/medicina_free

460 Раздел XII. Хирургия венозной и лимфатической систем
гут отсутствовать. Часто имеется посттромботическая дисфункция насосного механизма вен голени; уменьшенная емкость в результате наличия остаточного тромба и уменьшенная фракция изгнания из-за сопутствующих изменений могут наблюдаться при описанных аномалиях рефлюкса и обструкции [10].
Клинические особенности
Из-за различий в патофизиологии у пациентов с посттромботическим синдромом представлен широкий спектр симптомов, варьирующих от умеренных до серьезных. При благоприятном течении у пациента может присутствовать лишь умеренный дискомфорт в области голени с небольшим нарушением функции, в то время как при более серьезной форме заболевания из-за комбинации боли, отека и застойных кожных изменений, включающих открытые язвы, пациент может быть полностью нетрудоспособным. Отек часто связан с наличием обструкции, а застойные кожные изменения являются результатом аномалии рефлюкса. У пациентов может наблюдаться переход от первичного болезненного отека к более поздним застойным кожным изменениям из-за эволюционирования первоначальной тромботической обструкции до развития посттромботического рефлюкса в результате процессов реканализации и развития коллатерального кровообращения.
Венозная хромота, связанная с повышением венозного давления при ходьбе из-за протяженной посттромботической венозной обструкции, является довольно редким симптомом, хотя это интересное клиническое наблюдение еще недавно было центром значительного внимания. Выраженность симптомов посттромботического синдрома может усиливаться и уменьшаться с значительным проявлением при рецидиве тромбоза, с появлением признаков целлюлита на отечной конечности или возникновением болезненных воспалительных изменений вокруг вялотекущей застойной язвы изза патогенной микрофлоры. У некоторых пациентов не выявляется какая-либо причина для эпизодического усиления симптомов и это приписывается острой декомпенсации насосного механизма вен голени неуточненной этиологии. Результаты физикального осмотра различны: отек и застойные кожные изменения, а также возможно наличие вторично расширенных варикозных вен. У ограниченного числа пациентов болезненность области голени без других проявлений венозной недостаточности может являться основным признаком. Пораженная конечность может выглядеть абсолютно нормальной при осмотре и посттромботическая этиология выявляется только при венографии или дуплексном исследовании.
Обследование
Рациональный подход к лечению посттромботического синдрома требует точной идентификации основных изменений гемодинамики. За исключением крайних случаев венозной оклюзии, предтавленной венозной гангреной, в целом на основании только физикальных данных невозможно дифференцировать венозную окклюзию и венозный рефлюкс. Требуется проведение необходимых лабораторных исследований; венозная гипертензия при ходьбе не может помочь в дифференцировке венозной обструкции и рефлюкса. Данный показатель определяет глобальный индекс посттромботической дисфункции насоса голени и является удобным инструментом при мониторировании хирургических результатов. Дифференциал давления покоя между верхними и нижними конечностями, определяемый в положении пациента лежа на спине, в сочетании с аномальным подъемом венозного давления на нижней конечности после индуцированной гиперемии [8] обеспечивает метод диагностики и классификации венозной обструкции. Недавно проведенный клинический опыт с венозными стентами выявил, что даже данный метод не обладает необходимой чувствительностью. Измерение фракции потока при окклюзионной плетизмографии не является надежным и специфичным методом.
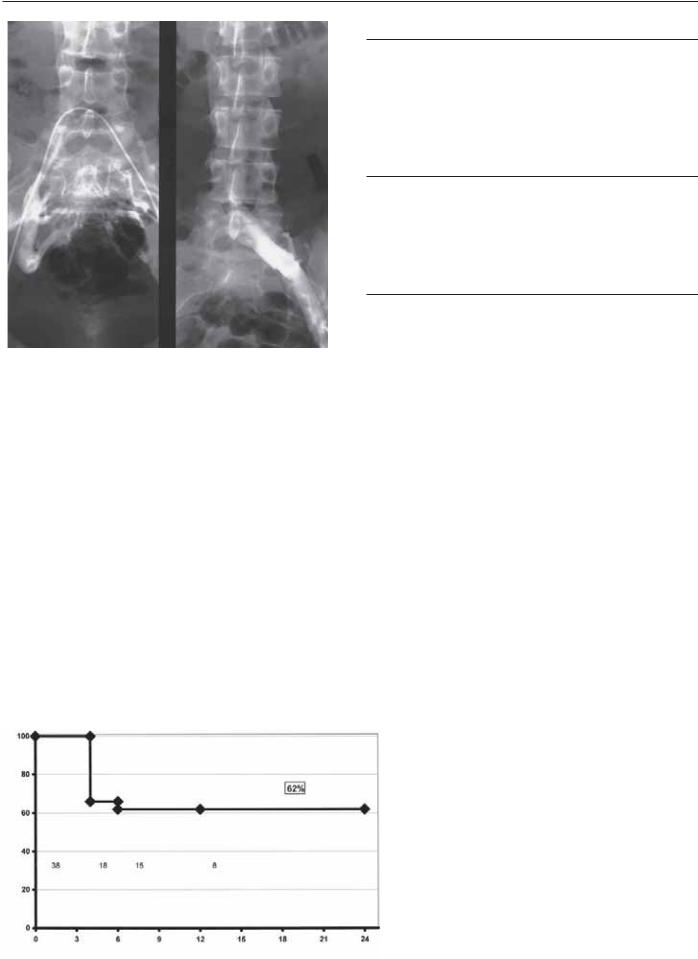
Региональные посттромботические изменения ниже паховой связи часто обнаруживаются при дуплексном исследовании. Однако восходящая венография в целом более предпочтительна для определения посттромботических изменений в нижних конечностях так как обеспечивает более комбинированное представление. Для получения точной визуализации подвздошного венозного сегмента требуется проведение трансфеморальной венографии [11]. Из-за склонности повреждений подвздошных вен располагаться в передне-задней проекции, ограниченное или локальное повреждение может быть пропущенно при выполнении венографии в одной проекции. Однородное диффузное сужение подвздошных вен не является необычным и может быть пропущено из-за отсутствия коллатералей. Посттромботические сетчатые и мембранозные стриктуры могут маскироваться за потоком контрастного вещества над областью повреждения. Внутрисосудистое УЗИ является надежным инструментом в оценке подвздошного венозного сегмента в подозрительных случаях (рис. 94.4) [11]. Общеизвестно, что восходящая венография [12] недостоверна в оценке функционального состояния коллатералей. Крупные заполненные контрастом коллатерали могут быть функционально неадекватными из-за извитости, резких стриктур или клапанов, препятствующих кровотоку. Некоторые функционально адекватные коллатерали
Рис. 94.4. Нормальный вид трансфеморальной венограммы у пациента с бедренным стенозом (> 90%), обнаруженный при внутрисосудистом ультразвуковом исследовании. (С разрешения из Raju S, Owen S, et al. Reversal of abnormal lymphoscintigraphy after venous stenting. J Vasc Surg 2001; 34: 780, fig. 1.)
https://t.me/medicina_free
Глава 94. Венозная реконструкция при посттромботическом синдроме |
461 |
|
|
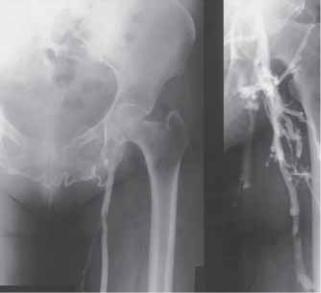
Рис. 94.5. Венографическое проявление «стертой» глубокой системы при функционировании большой подкожной вены в качестве единственного источника оттока (слева). Часто является ложным, так как при проведении нисходящей венографии отмечается наличие широкой сети глубокой венозной системы этой же конечности (справа). В подобных ситуациях безопасным считается выполнение сафенэктомии, при наличии рефлюкса в системе большой подкожной вены.
могут вообще не контрастироваться из-за разведения контраста, аномального направления потока и изменения регионального давления. На рис. 94.5 (слева) представлен вид, характерный для посттромботической конечности. Глубокая система ноги и бедра не визуализируется, а большая подкожная вена представляет собой единственный путь оттока. То, что весь поток конечности, включая поток в глубоких мышцах, опирается на такую коллатераль концептуально неверно, однако радиологи часто в таких случаях дают подобную интерпретацию. В подобных ситуациях проведение нисходящей венографии позволяет обнаружить хорошо развитые глубокие коллатерали (рис. 94.5, справа).
Качественная оценка рефлюкса возможна при помощи дуплексного сканирования и нисходящей флебографии. Так как при дуплексном сканировании не возможно адекватно произвести количественную оценку коллатерального рефлюкса, то в случаях посттромботического синдрома рекомендуют применять более общие методы оценки рефлюкса, такие как воздушная плетизмография. При рассмотрении возможности реконструкции клапана неоценима нисходящая венография для определения области расположения и морфологии клапана.
Показания к операции и отбор пациентов
У пациентов, у которых консервативная терапия оказалась неэффективной или отмечена ее непереносимость, или у которых развился рецидив осложнений (таких как воспаление подкожной клетчатки, инфицирование язвы или рецидив тромбоза), необходимо рассматривать возможность хирургической коррекции. Пациенты мо-
лодого возраста из числа трудоспособного населения являются предпочтительными кандидатами для хирургического лечения. Удовлетворительные результаты могут быть получены в отдельной группе пациентов старшего возраста, которые не способны применять возвышенное положение конечности и эластическую компрессию изза слабости, артрита или других сопутствующих заболеваний. Консервативная терапия может быть проблемой у данной группы пожилых пациентов с обширными язвами. Хирургическое вмешательство более предпочтительно для одиноких пожилых пациентов из-за ограниченной возможности осуществления сестринского ухода за ними. Застойные кожные изменения часто являются основным показанием для хирургического вмешательства. Однако не нужно забывать, что другие компоненты посттромботического синдрома, такие как боль, отек, рецидивы воспаления подкожной клетчатки или флебиты, также могут приводить к ограничению трудоспособности даже в отсутствии застойных изменений со стороны кожи. В случае неэффективности консервативной терапии данным пациентам также показано хирургическое вмешательство.
Венозная обструкция
Появление технологии венозного стентирования внесло крупный вклад в лечение посттромботического синдрома в целом, и особенно при венозной обструкции [13]. Установка стента в подвздошную вену является амбулаторной процедурой с низкой степенью риска, обеспечивающей превосходную проходимость и заметное разрешение симптоматики; данная процедура не усложняет возможность выполнения перекрестного венозного шунтирования или реконструкции клапанов в отдаленном периоде, в случае неудачных результатов стентирования. По этой причине в нашем учреждении стентирование подвздошных вен практически заменило выполнение традиционного перекрестного венозного шунтирования, несмотря на относительно небольшой опыт стентирования. Кроме того, было отмечено, что стентирование подвздошных вен приводит к существенному проценту заживления застойных язв (62% за период 24 месяца), даже в отсутствие коррекции рефлюксного компонента. Установка венозных стентов стала процедурой первого выбора у целой группы пациентов с посттромботическим синдромом, включая пациентов с застойными кожными изменениями, в случае когда при внутирсосудистом исследовании выявляется обструкция илеокавального венозного сегмента.
Техника установки стента
Доступ к подвздошному венозному сегменту осуществляется чрескожно через бедренную вену с той же стороны под ультразвуковым контролем [14]. Наличие поддающегося коррекции стеноза должно быть подтверждено при внутрисосудистом УЗИ. Область стеноза дилатируется 14или 16-мм баллонным катетером с последующей установкой саморасправляющегося стента того же размера. Стент устанавливают всегда, так как без этого неизбежно вторичное возникновение стеноза. При повреждении, вовлекающем общую подвздошную вену, важно, чтобы стент был продлен до нижней полой вены, иначе неизбежна вероятность возникновения стеноза илеокавального соединения (рис. 94.6). Подобное размещение стента не ставит под угрозу кровоток в контрлатеральной подвздошной вене даже в случае тромбоза стента. Все стенотические повреждения должены адекватно коррегироваться при помощи стентирования, при необходимости осуществляется размещение стентов в общей бедренной ве-
https://t.me/medicina_free
462 Раздел XII. Хирургия венозной и лимфатической систем
Таблица 94.1. Уменьшение отека после установки стента
Параметры |
Степень |
До стенти- |
После стенти- |
|
выраженности* |
рования |
рования |
|
|
|
|
Объективный |
0 (отсутствие |
36/297 = |
124/264 = |
отек |
отека) |
= 12% |
= 47%** |
|
1–3 (отек) |
|
|
|
Средний |
2 (0-3) |
1(0-3)*** |
Субъективный |
0–1* |
n = 62 |
n = 62 |
отек |
Средний |
2 (0-4) |
1 (0-4)*** |
* Субъективный отек: 0 = отсутствие отека; 1 = отек к вечеру; 2 = отек к середине дня; 3 = отек с утра. Объективный отек: 0 = отсутствие отека; 1 = «ямочный» отек; 2 = отек лодыжки; 3 = плотный отек.
** p < 0,01.
*** p < 0,001.
Таблица 94.2. Степень выраженности боли до и после установки стента
|
|
Выраженность |
До стенти- |
После стенти- |
|
|
|
боли |
рования |
рования |
|
|
|
|
|
|
|
|
|
Отсутствие боли |
49/291=17% |
185/261 =71% |
|
Рис. 94.6. До- и послеоперационная венограммы, представля- |
Наличие боли |
Средний |
Средний |
||
Степень выражен- |
|
|
|||
ющие коррекцию стеноза подвздошной вены при помощи |
|
|
|||
ности боли 0–10* |
4 (0–9) |
0 (0–10)** |
|||
16-мм стента. (С разрешения из Raju S, Owen S, et al. Reversal |
|||||
|
|
|
|||
of abnormal lymphoscintigraphy after venous stenting. J Vasc Surg |
* Смотрите текст с описанием степени выраженности боли. |
||||
2001; 34: 782, fig. 2A.) |
|
** p < 0,001. |
|
|
|
|
|
Рис. 94.7. Сохраняющаяся проходимость стентов |
|||
|
|
(первичная и вторичная (после дополнительного |
|||
(%) |
|
вмешательства)) подвздошных венозных стентов. |
|||
|
Конечности с возможным риском в каждом интер- |
||||
проходимость |
|
ficiency. J Vasc Surg 2002; 35:10, fig. 1.) |
|||
|
|
вале вынесены в нижнюю строку. (С разрешения |
|||
|
|
из Raju S, Owen S, et al. Clinical impact of iliac vein |
|||
|
|
stenting in the management of chronic venous insuf- |
|||
Общая |
|
|
|
|
|
|
месяцы |
|
|
|
|
Первичная |
Вторичная (после дополнительного вмешательства) |
|
|
||
изъязвления (%) |
|
|
|
|
|
рецидива |
|
Рис. 94.8. |
Сохраняющееся заживление язвы пос- |
||
|
|
||||
Отсутствие |
|
ле установки стента. Конечности с возможным ри- |
|||
|
|
|
|
||
|
ском в каждом интервале вынесены в нижнюю |
|
строку. (С разрешения из Raju S, Owen S, et al. |
|
Clinical impact of iliac vein stenting in the manage- |
|
ment of chronic venous insufficiency. J Vasc Surg 2002; |
месяцы |
35: 11, fig. 2.) |
|
https://t.me/medicina_free

Глава 94. Венозная реконструкция при посттромботическом синдроме |
463 |
|
|
не даже ниже паховой связки, не оставляя участков с остаточным поврежеднием или коротких пропусков между стентами. Размещение гибкого стента в области паховой связки не угрожает сохранению проходимости стента. Процедура проводится в условиях минимальной гепаринизации с последующим ежедневным приемом аспирина. Варфарин может быть показан пациентам с гиперкоагуляцией или в случаях рецидивов тромбозов.
Проходимость стентов и клинические результаты представлены на рис. 94.7 и 94.8 и в табл. 94.1. и 94.2.
Реконструкция клапана
Реконструкция клапанов показана пациентам, у которых имеются симптомы выраженного посттромботического рефлюкса или тем, у которых имеется сочетанная обструкция/рефлюкс при отсутствии эффекта от первичной процедуры стентирования. В значительном большинстве это пациенты с застойным дерматитом или изъязвлением.
Техника
ВАЛЬВУЛОПЛАСТИКА
Выполнение прямой вальвулопластики [15] возможно у довольно большого количества пациентов, из-за сохранившегося при тромбозе клапана бедренной вены. Это случаи, когда либо первичный рефлюкс на клапане бедренной вены привел к дистальному тромбозу, либо первоначально сохранный клапан стал вторично некомпетентным в результате рестриктивных изменений венозной стенки (рис. 94.3). Прямая вальвулопластика может применяться также к клапанам, ставшим некомпетентными из-за дилатации при аксиальной трансформации глубокой бедренной вены (рис. 94.1). В настоящее время существует множество техник вальвулопластики. На рис. 94.9 представлена техника транскоммиссуральной вальвулопластики, которой отдается предпочтение авторами данной статьи.
A
Б
Рис. 94.9. Техника транскоммиссуральной вальвулопластики: прошивание сосудистой стенки по линии прикрепления клапана используют для одновременного натяжения избыточных краев створок клапана и их лучшего сближения. (С разрешения из Raju S, Berry MA, et al. Transcommissural valvuloplasty: technique and results. J Vasc Surg 2000; 32: 969–976.)
ПЕРЕСАДКА УЧАСТКА ПОДМЫШЕЧНОЙ ВЕНЫ
В случае, когда разрушенный клапан не может быть восстановлен методом прямой вальвулопластики, для восстановления компетентности данного венозного участка возможно выполнение пересадки аксиллярного клапана. Техника показана на рис. 94.10. С некоторой модификацией она может быть использована даже для восстановления трабекулярных вен (рис. 94.11).
Общая
бедренная
вена
Глубокая
бедренная
вена
|
Зафикси- |
|
рованная |
Подмышечная вена |
дакроновая |
манжетка |
Отсечение |
Дакроновая |
|
манжетка |
||
избытка |
||
|
||
Пoверхностная |
|
|
бедренная вена |
|
Протекающий клапан
Рис. 94.10. Техника пересадки подмышечной вены. Необходимо выполнять пересадку клапана при оптимальном натяжении без перекручивания. Небольшие клапаны подмышечной вены легко поддаются нарушению сопоставимости краев и развитию рефлюкса из-за деффектов техники, таких как переручивание или чрезмерное или неадекватное натяжение (вставка). Манжетка из участка протеза помещается вокруг пересаженного участка подмышечной вены для профилактики дилатации в отдаленном периоде. (С разрешения из Raju S, Hardy JD. Technical options in venous valve reconstruction. Am J Surg 1997; 173: 301–307.)
https://t.me/medicina_free
