
3 курс / Общая хирургия и оперативная хирургия / Сосудистая_хирургия_по_Хаймовичу_Том_2_Ашер_А_,_Покровский_А_В_2012
.pdf
434 |
Раздел XII. Хирургия венозной и лимфатической систем |
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 92.1. (А) Восходящая флебография у |
|
|
|
|
|
|
пациента с посттромботическим синдромом, |
|
|
|
|
|
|
развившимся после перенесенного 15 лет на- |
|
|
|
|
|
|
зад обширного тромбоза глубоких вен. Фле- |
|
|
|
|
|
|
бограмма демонстрирует реканализацию бед- |
|
|
|
|
|
|
ренной вены и флебографические находки в |
|
|
|
|
|
|
виде хронического поражения венозной си- |
|
|
|
|
|
|
стемы. Выполнялся тест на максимальный |
|
|
|
|
|
|
венозный отток, который продемонстриро- |
|
|
|
|
|
|
вал нормальный венозный отток и отсутст- |
|
|
|
|
|
|
вие каких-либо признаков обструкции. Па- |
|
|
|
|
|
|
циенту проведена классическая операция |
|
|
|
|
|
|
Линтона с лигированием и отсечением бед- |
|
|
|
|
|
|
ренной вены ниже обще-глубокобедренного |
|
|
|
|
|
|
соустья. (Б) Поперечное сечение бедренной |
|
|
|
|
|
|
вены на бедре (B) демонстрирует наличие су- |
|
|
|
|
|
|
щественной преграды для кровотока со мно- |
|
А |
|
|
Б |
|
|
|
|
|
|
жеством каналов реканализации. |
||
|
|
|
|
|
|
|
Таблица 92.1. Венозная тромбэктомия с наложением артерио-венозной фистулы:сохранение проходимости подвздошной вены в отдаленные сроки (с разрешения из [11]).
Автор/год(ссылка) |
№ |
Наблюдение (месяцы) |
Сохранение проходимости подвздошной вены (%) |
|
|
|
|
Plate и соавт. 1984* [14] |
31 |
6 |
76 |
Piquet и соавт. 1985 [17] |
57 |
39 |
80 |
Einarsson и соавт. 1986 [13] |
58 |
10 |
61 |
Vollmar 1986 [18] |
93 |
53 |
82 |
Juhan и соавт. 1987* [12] |
36 |
48 |
93 |
Torngren и Swedenborg 1988 [19] |
54 |
19 |
54 |
Rasmussen и соавт. 1990 [20] |
24 |
20 |
88 |
Eklof и Kistner 1996 [11] |
77 |
48 |
75 |
Neglen и соавт. 1991 [21] |
34 |
24 |
88 |
Общее количество |
464 |
26 (в среднем) |
75 (в среднем) |
* Более поздние сообщения исключены из анализа, чтобы избежать дублирования количества.
Таблица 92.2. Венозная тромбэктомия с наложением артерио-венозной фистулы: сохранение компетентности венозных клапанов бедренно-подколенного сегмента в отдаленные сроки (с разрешения из [11]).
Автор/год(ссылка) |
№ |
Наблюдение (месяцы) |
Компетентность клапанов (%) |
|
|
|
|
Plate и соавт. 1984 [14] |
31 |
6 |
52 |
Einarsson и соавт. 1986 [13] |
53 |
10 |
42 |
Ganger и соавт. 1989 [22] |
17 |
91 |
82 |
Neglen и соавт. 1991 [21] |
37 |
24 |
56 |
Kniemeyer и соавт. 1992 [23] |
37 |
55 |
84 |
Juhan и соавт. 1997 [24] |
77 |
60 |
80 |
Общее количество |
252 |
41 (в среднем) |
65 (в среднем) |
|
|
|
|
рургам освоиться с данной процедурой: в некоторых случаях она приносит значительную долгосрочную пользу пациентам, которые иначе столкнутся с пожизненными посттромботическими осложнениями.
Исторический обзор
Хотя Lawen [25] был первым, кто сообщил о хирургической венозной тромбэктомии с восстановлением венозной проходимо-
сти, эта техника с энтузиазмом стала приниматься только после сообщения Mahorner о своих ранних результатах [26–28]. Haller
иAbrams [29] сообщили о 85% положительных результатов среди пациентов оперированных в 10-дневный срок от начала тромбоза, среди выживших в 81% случаев отмечалось отсутствие посттромботических отеков. Подобные сообщения воспринимались с энтузиазмом из-за отличных ближайших результатов относительно проходимости вен и отсутствия серьезных посттромботических осложнений. Ранние результаты, представленные Haller
иAbrams, еще более впечатляющи, несмотря на то что они не име-
https://t.me/medicina_free

Глава 92. Современная венозная тромбоэктомия |
435 |
|
|
ли в своем распоряжении балонных катетеров, а пользовались орошающей и отсасывающей техниками во время хирургического вмешательства. Последующие сообщения, однако, указывали на более высокие уровни развития ретромбозов [30] и неудач в предотвращении посттромботических осложнений из-за несостоятельности клапанов, несмотря на восстановление проходимости вены [30, 31].
Важным было сообщение Lansing и Davis [31]. Они прокомментировали 5-летнее наблюдение за пациентами, первоначально обследоваванными Haller и Abrams. Авторы сообщили, что в 94% наблюдений отмечался значительный отек и застойные изменения, требующие ношения эластических чулок и возвышенного положения конечностей. Кроме того, у всех пациентов, которым в отдаленном периоде проводилась флебография, обнаружена недостаточность венозных клапанов. Lansing и Davis также указали, что причиной 2 из 3 летальных случаев в послеоперационном периоде (из 34 пациентов) были ТЭЛА, наблюдался 30%-ный уровень осложнений со стороны послеоперационных ран, требовалось в среднем до 1000 мл трансфузии, а средняя продолжительность госпитализации составляла 12 дней. Вероятно, не следует ожидать, что подобные осложнения при операции тромбэктомии будут наблюдаться в настоящие дни, в свете улучшения всех аспектов ухода за больными и существенного совершенствования хирургической сосудистой техники.
Данные Lansing и Davis получены при потенциально дискреминированном выборе, так как более вероятно, что пациенты с наиболее плохими результатами представлены более широко. Число больных, о которых шла речь в их сообщении, составляло лишь 50% от изначально прооперированных, а документированное флебографическое исследование проведено лишь у некоторых из них. Кроме того, флебография, выполнявшаяся в отдаленном периоде в положении лежа на спине, не позволяет точно оценить функцию клапанов. Однако эти и другие критические оценки, плюс появление тромболизиса в скором времени понизили статус венозной тромбэктомии в большинстве медицинских центров до процедуры, представляющей лишь историческую ценность. Последующие сообщения об успешно проведенных тромбэктомиях из европейских центров были проигнорированы хирургами в Соединенных Штатах несмотря на усилия Eklof и Kistner’s [11] возобновить интерес к данной технике, суммировав обширный современный европейский опыт с благоприятными результатами [23].
Современные результаты
Долгосрочные положительные результаты венозной тромбэктомии зависят от способности достигнуть и сохранить проходимость проксимального отдела вены и сохранить функцию клапана. На это оказывает влияние качество операционной техники и конечно, профилактика ретромбоза. Надлежащий отбор пациентов и внимание к техническим деталям операции обусловливают первоначальный успех вмешательства. По данным многих современных сообщений относительно венозной илеофеморальной флебэктомии, долгосрочная проходимость (2 года или больше) составляет приблизительно 70–80% (табл. 92.1), а состоятельность бедрено-подколенного клапана сохранена приблизительно в 60–70% (табл. 92.2).
Скандинавские исследователи, завершившие крупное проспективное рандомизированное исследование по сравнению венозной илеофеморальной тромбэктомии и стандартной антикоагуля-
ционной терапии, продемонстрировали полную проходимость илеофеморального сегмента без значительных дефектов у 76% пациентов с проведенной тромбэктомией в течение 6 месяцев по сравнению с 35% пацентов, получавших только антикоагуляционную терапию [14]. При оценке венозного сегмента ниже паховой связки, проходимость бедрено-подколенного сегмента в два раза чаще наблюдалась у пациентов после тромбэктомии (52% против 26%), а клапанный рефлюкс демонстрируется в 4 раза чаще у пациентов, которым проводилась антикоагуляционная терапия (37% против 9%). В общей сложности 42% пациентов, которым проведена операция, оставались асимптомными в течение 6 месяцев по сравнению только с 7% в группе пациентов, которым проводилась антикоагуляция. Plate и соавторы [15] провели повторную оценку рандомизированной группы пациентов через 5 лет. Радионуклеотидная флебография показала сохраненную проходимость в 76% в хирургической группе по сравнению с группой пациентов (20%) с проведенной антикоагуляцией. Долгосрочная венозная функция также была выше. Когда результаты рефлюкса, окклюзии и функции мышечного насоса голени были рассмотрены совместно, у 39% оперированных пациентов отмечена нормальная венозная функция по сравнению с 19% из группы антикоагуляционной терапии. В общей сложности 55% оперированных пациентов не имели посттромботических симптомов в сравнении с 27% в группе пациентов, которым проводилась только антикоагуляция.
Подвздошно-бедренный тромбоз глубоких вен
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Пациент |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
|
Плохо |
|
|
|
|
|
|
Активность/Риск/Длительность |
|
|
|
|
|
|
Хорошо |
|||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Антикоагуляция |
|
|
Да |
|
|
|
|
|
|
|
|
|
|
|
|
Илеокаваграфия |
|
|
||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Противопоказания |
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
к тромболизису |
|
|
|
|
|
|
|||||||||||||
|
|
Прогрессирующий отек, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||
|
|
боль, цианоз, образование |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
волдырей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Да |
|
|
|
|
|
|
|
|
|
Нет |
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нет |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Тромб в нижней полой вене |
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
с флотирующей головкой |
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
Венозная |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
тромбэктомия |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нет |
|
|
|
|
|
|
|
Да |
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Неудача |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Установка |
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
кава-фильтра |
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
Неудача |
|
|
|
|
|
|
|
|
Успех |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Направленный катетерный |
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
тромболизис |
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
Фасциотомия |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Успех |
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Возвышенное |
|
|
|
|
|
|
|
|
|
Коррекция стеноза |
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
|
|
|
положение конечности |
|
|
|
|
|
|
|
|
|
|
подвздошных вен |
|
|
|
|
|
|||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||
|
|
|
|
|
|
Компрессия |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 92.2. Алгоритм ведения пациентов с илеофеморальным венозным тромбозом.
https://t.me/medicina_free

436 Раздел XII. Хирургия венозной и лимфатической систем
А |
|
Б |
|
В |
|
|
|
|
|
Г |
|
Д |
|
|
|
Е |
|
Ж |
|
|
|
Рис. 92.3. Техника венозной тромбэктомии с наложением артерио-венозной фистулы. Дооперационная восходящая флебограмма молодой женщины, у которой отмечено развитие циркулярной венозной гангрены cerulea dolens через 6 дней после реконструктивной операции на позвоночнике по поводу сколеоза. Все крупные вены левой нижней конечности выше (А) и ниже паховой связки (Б, В) тромбированы. (Г) Через продольный разрез на бедре выделены общая бедренная, большая подкожная и бедренные вены. Выполнена поперечная венотомия забитой тромбами общей бедренной вены (одна стрелка). (Д) Через некоторое время из-за высокого давления в дистальных отделах через венотомное отверстие стали самостоятельно выделятся тромбы (двойная стрелка). (Е) Нога поднята, накладывается резиновый бандаж от кончиков пальцев до верхней трети бедра для того, чтобы удалить как можно больше тромботических масс из венозной системы ниже паховой связки. (Ж) Проведением катетера №10 для венозной тромбэктомии в проксимальном направлении удалось удалить довольно большое количество тромбов. (З) Завершающая флебография, на которой демонстрируется илеофеморальная венозная система пациентки без признаков резидуальных (остаточных) тромбов. (И) Маленькая (3,5–4 мм) артерио-венозная фистула (К) (одна стрелка) наложена вшиванием конца отсеченной большой подкожной вены в бок поверхностной бедренной артерии. (Л) Фотография, сделанная на очередном посещении через 2 года. У пациентки сохраняется умеренный, преходящий отек, который легко контролируется ношением компрессионных чулок с низкой степенью сжатия.
https://t.me/medicina_free

Глава 92. Современная венозная тромбоэктомия |
437 |
|
|
З |
|
И |
|
|
|
Рис. 92.3. Тромбэктомия (продолжение).
Наблюдение тех же пациентов через 10 лет продемонстрировало состоятельность подвздошного венозного сегмента у 83% пациентов из хирургической группы по сравнению с 41% в терапевтической группе [16]. Выраженный рефлюкс чаще встречался после терапевтического лечения по сравнению с хирургическим. Клиническая классификация (CEAP класс) была значительно лучше после хирургического виешательства (38% оперированных пациентов, попадающих в 0 класс CEAP) в сравнении с 12% пациентов после терапевтического лечения.
Стратегия удаления тромба и коррекции основного заболевния была применена в Temple University Hospital на 28 пациентах, которым проведена венозная тромбэктомия (рис. 92.2). Хороший и отличный клинические результаты были достигнуты у 21 пациента (рис. 92.3). У этих пациентов отмечалась минимальная послеоперационная заболеваемость, проявляющаяся отеком, легко контролируемым применением компрессионного трикотажа (если отек существовал вообще). У 2 пациентов отмечен удовлетворительный результат. Оба имели хроническую венозную окклюзию бедренной вены на бедре и были оперированы в связи с острым тромбозом подвздошной вены. В данных случаях отмечено достижение послеоперационного отека дооперационного уровня. У 4 пациентов отмечен плохой результат, один умер в послеоперационный период. Смерть произошла у пациента, которому потребовалась эвакуации забрюшинной гематомы, возникшей после успешного направленного катетерного тромболизиса и ангиопластики со стентированием подвздошной вены. Во время проведения антикоагуляции у пациента образовалась забрюшинная гематома, и антикоагуляция была прекращена. Произошел ретромбоз в системе подвздошных вен. Произведена венозная тромбэктомия и наложена артерио-веноз- ная фистула параллельно эвакуации гематомы. Хотя осложнения со стороны нижних конечностей в послеоперационном периоде были минимальны, у пациента развилась прогрессирующая дыхательная недостаточность, приведшая к смерти пациента в послеоперационном периоде.
К
У 3 остальных пациентов отмечен ретромбоз. У каждого из них имел место рак с метастазами в сочетании с острым тромбозом, случившимся на фоне хронического венозного тромбоза. Одному из пациентов было противопоказано проведение антикоагуляционной терапии из-за метастазов в головной мозг.
Раневые осложнения после венозной тромбэктомии встречались в основном у пациентов при неуспешных вмешательствах. Осложнения со стороны раны отмечены в 18% случаев, большинство из них были связаны с продолжающимся илеофеморальным венозным тромбозом, приводящим к стойкой венозной гипертензии и увеличению лимфотока, что также приводило к гипертензии в лимфатической системе. Раневые осложнения, связаные со стойкой лимфореей, чаще встречались у тучных пациентов. В сообщении представлено, что уровень ретромбоза составлял в среднем 15%. Уровень ретромбозов снизился после того, как стало применятся наложение артерио-венозных фистул. Однако в сообщениях, в которых отмечалось раннее развитие ретромбозов, не было упоминания о состоянии илеофеморальной венозной системы и о том, было ли достигнуто свободное дренирование венозной системы в нижнюю полую вену. По моему опыту, ни у одного из пациентов, у которых достигнуто свободное дренирование в систему нижней полой вены, ретромбоз не был зарегистрирован.
Eklof и Kistner [11] рекомендовали, производить закрытие наложенных интраоперационно артерио-венозных фистул в среднем через 6 недель после тромбэктомии. Закрытие артерио-венозных фистул приблизительно в 15% случаев сопровождается развитием ретромбоза. Мы закрыли только одну артерио-венозную фистулу у пациента, у которого развился ретромбоз нижней полой вены. Этот пациент не получал антикоагуляционную терапию в связи с наличием у него метастазов в головной мозг. Во всех других случаях мы не нашли необходимым выполнять зарытие артерио-венозных фистул, что не повлекло за собой каких-либо проблем. Артерио-веноз- ная фистула должна быть небольшой (3,5–4 мм). Так как у многих данных пациентов отмечается развитие неоинтимальной фиброплазии, то объем кровотока через фистулу со временем уменьшается.
https://t.me/medicina_free
438 Раздел XII. Хирургия венозной и лимфатической систем
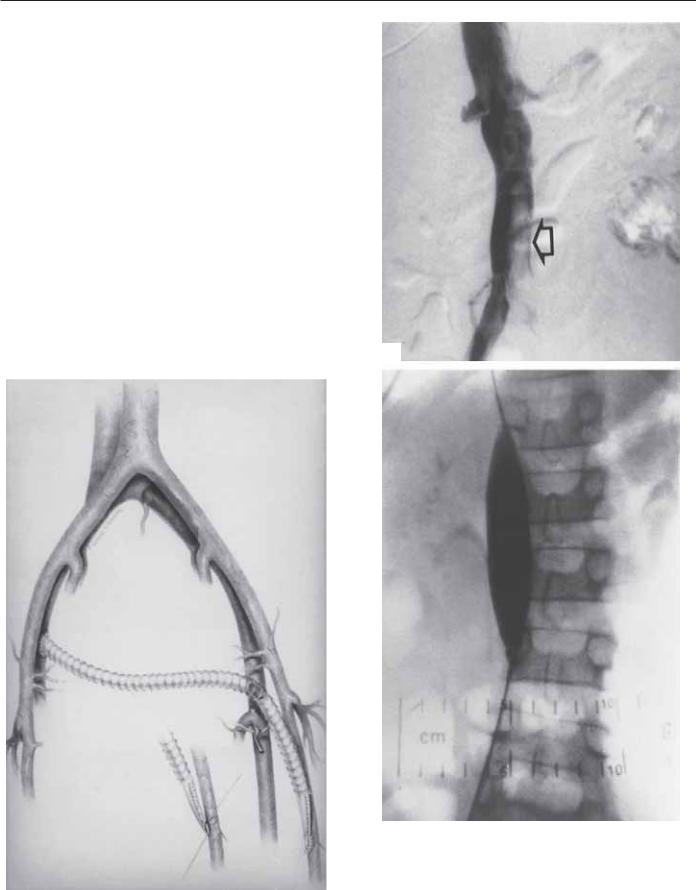
Техника венозной тромбэктомии
За последние два десятилетия техника венозной тромбэктомии |
|
была усовершенствована. Большинство принципов успешной ве- |
|
нозной тромбэктомии перекликаются с таковыми для пациен- |
|
тов, которым проводится артериальная реконструкция при ост- |
|
рых артериальных окклюзиях. Существует несколько важных |
|
технических модификаций. Важно точное дооперационное оп- |
|
ределение протяженности тромба, как в проксимальном, так и |
|
в дистальном направлении. В настоящее время проксимальный |
|
уровень распространения тромба определяется при помощи |
|
контрлатеральной илеокаваграфии; однако у некоторых пациен- |
|
тов во избежание инвазивной процедуры возможно проведе- |
|
ние магнитно-резонансной венографии с гадолинием или спи- |
|
ральной комьютерной томографии. Во время операции |
|
завершающим этапом является выполнение флебографии/флю- |
|
ороскопии, для контроля адекватности выполненной венозной |
|
тромбэктомии. При сохраняющейся остаточной преграде в под- |
|
вздошной вене выполняют коррекцию венозного стеноза при по- |
|
мощи баллонной ангиопластики и стентирования, и, при необ- |
|
ходимости, наложение поперечного шунта в надлобковой области |
|
(рис. 92.4). Очень важными этапами являются наложение арте- |
A |
|
|
Б |
|
|
|
|
|
|
Рис. 92.5. (A) Дооперационная илеокаваграмма пациента с цир- |
||
|
кулярной венозной гангреной cerulea dolens демонстрирует не- |
||
|
окклюзирующий тромб поднимающийся из левой общей под- |
||
|
вздошной вены в дистальный отдел нижней полой вены. (Б) |
||
|
Под контролем флюороскопии в нижнюю полую вену выше об- |
||
Рис. 92.4. Схематичное изображение перекрестного бедрен- |
ласти впадения почечных вен размещается и раздувается бал- |
||
но-бедренного шунтирования 10 мм армированным ПТФЭ-про- |
лонный катетер на время проведения подвздошнобедренной ве- |
||
тезом с наложением артерио-венозного соустья. |
нозной тромбэктомии. |
||
https://t.me/medicina_free
|
|
Глава 92. Современная венозная тромбоэктомия |
439 |
|
|
|
|||
рио-венозной фистулы, а также немедленная и длительная ан- |
клапаны до уровня задней венотомии. Производят подпахо- |
|||
тикоагуляционная терапия. Более новые изменения включают: |
вую венозную тромбэктомию баллонным катетером Фогарти |
|||
баллонную катетерную тромбэктомию с применением надпочеч- |
№ 4. При необходимости проводят повторные манипуляции |
|||
ной балонной окклюзии нижней полой вены при неокклюзиру- |
катетером, обычно до полного извлечения тромботических |
|||
ющем тромбозе нижней полой вены (рис. 92.5); тромбэктомию |
масс. |
|
||
ниже паховой складки и раннюю послеоперационную катетер- |
11. После проведения подпаховой венозной тромбэктомии бал- |
|||
ную антикоагуляционную терапию в области задних большебер- |
лонным катетером энергично промывают подпаховую веноз- |
|||
цовых вен. Подобные модификации позволяют еще больше улуч- |
ную систему раствором для того, чтобы под гидравлическим |
|||
шить результаты данной техники. Ниже приведено детальное |
давлением удалить остаточные тромбы (их количество может |
|||
описание каждого этапа техники венозной тромбэктомии: до-, |
быть весьма значительным), эту манипуляцию осуществляют |
|||
интра- и послеоперационного. |
при помощи резинового назогастрального зонда №16, кото- |
|||
|
|
рый устанавливают в заднюю большеберцовую вену и осуще- |
||
Предоперационный этап |
ствляют промывание при помощи резиновой груши. После |
|||
наложения сосудистого зажима ниже бедренного венотоми- |
||||
|
|
|||
1. |
Забирают кровь для оценки состояния системы коагуляции, |
ческого отверстия производят заполнение венозной систе- |
||
|
определения групы и групповой совместимости крови. |
мы раствором активированного плазминогена (используют |
||
2. |
Определяют протяженность тромбоза. Для определения про- |
примерно 500 000 ЕД урокиназы или 4–6 мг rtPA (активато- |
||
|
ксимального уровня тромбоза наиболее часто выполняют |
ра плазминогена) на 150–200 мл раствора. Оставляют раствор |
||
|
контрлатеральную илеокаваграфию. Венозная дуплексная ви- |
активатора плазминогена в подпаховой венозной системе до |
||
|
зуализация позволяет довольно точно определить протяжен- |
окончания операции. Если подпаховая венозная тромбэкто- |
||
|
ность венозного тромбоза ниже паховой складки. |
мия неэффективна из-за хронического тромбоза бедренных |
||
3. |
Начинают и проводят в течение всего времени (также в пос- |
вен, то производят перевязку бедренной вены ниже впадения |
||
|
леоперационном периоде) терапевтическую антикоагуляцию |
глубоких вен и убеждаются в сохранении их проходимости |
||
|
гепарином. |
при помощи прямой тромбэктомии, если это необходимо. |
||
4. |
Установка кава-фильтра в нижнюю полую вену в целом не все- |
12. Перевязывают дистальный отдел большеберцовой вены и фи- |
||
|
гда необходима. Исключение составляют те пациенты, у ко- |
ксируют катетер для инфузии (детскую назогастральную труб- |
||
|
торых имеется неокклюзирующий тромбоз нижней полой ве- |
ку) в проксимальной части большеберцовой вены для инфу- |
||
|
ны. Однако в настоящее время к данной группе пациентов |
зий гепарина и последующего проведения флебографии. |
||
|
применяют баллонную окклюзию проксимального участка |
Катетер выводится наружу через маленькое контрлатераль- |
||
|
нижней полой вены на время проведения баллонной катетер- |
ное отверстие рядом с основным разрезом. Этот катетер ис- |
||
|
ной тромбэктомии. Защитный баллон устанавливается во вре- |
пользуется для проведения гепариновой антикоагуляции в |
||
|
мя дооперационной илеокаваграфии с использованием флю- |
послеоперационный период, что обеспечивает максимальную |
||
|
ороскопического проводника. Баллон оставляют в спущенном |
концентрацию гепарина в пораженном венозном сегменте. |
||
|
состоянии до времени экстракции тромба. |
13. Частично проводят катетер № 8 или № 10 для венозной тром- |
||
5. |
Подготавливают операционную зону к флюороскопии и/или |
бэктомии в подвздошную вену и совершают несколько прове- |
||
|
рентгену. Подготавливают аппарат для проведения аутотранс- |
дений прежде чем продвинуться в нижнюю полую вену. Вы- |
||
|
фузии. |
полняют проксимальную тромбэктомию под контролем |
||
|
|
флюороскопии с контрастом в баллоне, особено при нали- |
||
Операционный этап |
чие установленного кава-фильтра . Во время илеокавальной |
|||
тромбэктомии анестезиолог должен создать положительное |
||||
|
|
|||
6. |
Общая анестезия предпочтительна. |
на выдохе давление. |
|
|
7. |
Выполняют продольный паховой разрез, выделяют и берут |
14. После завершения илеофеморальной тромбэктомии проводят |
||
|
под контроль общую бедренную вену, бедренную вену, область |
оценку подвздошно-бедренной системы инраоперационной |
||
|
сафенофеморального соустья, глубокие бедренные вены. |
флебографией/флюороскопией, для того чтобы убедиться, что |
||
8. |
Выполняют продольную венотомию на уровне сафенофемо- |
восстановлено безпрепятственное дренирование в нижнюю |
||
|
рального соустья. Точная локализация венотомического раз- |
полую вену. |
|
|
|
реза зависит от протяженности тромбоза. |
15. Исправляют любой существующий стеноз подвздошных вен |
||
9. |
Вначале выполняют подпаховую венозную тромбэктомию. |
при помощи баллонной ангиопластики, при необходимости с |
||
|
Оценивают и обескровливают нижнюю конечность наложе- |
применением стентирования. Если полная проходимость под- |
||
|
нием резинового жгута, тромб из дистальных отделов извле- |
вздошных вен не может быть восстановлена при помощи ка- |
||
|
кают по направлению снизу вверх. |
тетерных техник, то выполняют надлобковое (перекрестное |
||
10. |
Если сохраняется тромб ниже паховой складки, то необхо- |
бедрено-бедренное) венозное шунтирование с применением |
||
|
димо выполнить разрез в области заднебольшеберцовых или |
10 мм ПТФЭ армированного протеза и наложением артерио- |
||
|
большеберцовых вен и выполнить подпаховую тромбэктомию. |
венозной фистулы (рис. 92.4). |
|
|
|
Проведите катетер Фогарти № 3 снизу вверх, чтобы его кон- |
16. Накладывают артерио-венозное соустье по типу конец-в-бок |
||
|
чик появился в проксимальном венотомическом отверстии |
между большой подкожной вены или ее крупной ветвью и по- |
||
|
в общей бедренной вене. Затем продвигают проводник от пла- |
верхностной бедренной артерией. Анастомоз должен быть при- |
||
|
стикового внутривенного катетера (14 калибра) до середины |
мерно 3,5–4 мм в диаметре. (Часто до наложения анастомоза |
||
|
баллонного катетера Фогарти № 3 и проводят катетер Фогар- |
с артерией требуется выполнение тромбэктомии из прокси- |
||
|
ти № 4 с другого конца. Раздувают оба баллона и продвига- |
мального отдела большой покожной вены для восстановле- |
||
|
ют катетер Фогарти № 4 дистально через венозные |
ния ее проходимости). |
|
|
https://t.me/medicina_free

440 Раздел XII. Хирургия венозной и лимфатической систем
17.Оборачивают область артерио-венозного соустя ПТФЭ или силиконом и закрепив этот материал монофиламентной нитью с клипсой на конце, оставляют конструкцию в подкожной клетчатке. Это служит ориентиром для доступа на случай необходимости закрытия фистулы.
18.Измеряют давление в бедренной вене до и после наложения артерио-венозного соустья. Если отмечают увеличение давления в бедренной вене при открытом артерио-венозном соустье, производят повторную оценку проксимального участка подвздошной вены на возможность наличия резидуального стеноза или обструкции, чтобы вовремя устранить нарушение. Если давление остается высоким, то уменьшают диаметр артерио-венозного соустья для снижения кровотока и нормализации давления.
19.Если в ране отмечают обильное отделение серозного экссудата, то рану дренируют при помощи дренажа Джексона–Прат- та №7 (или подобной дренажной трубки) для обеспечения своевременной эвакуации крови и экссудата. Дренаж выводят через отдельный прокол на коже рядом с раной.
20.Производят послойное ушивание раны рассасывающейся нитью для обеспечения адекватного гемо- и лимфостаза.
Послеоперационнй этап
21.Продолжают проведение антикоагуляционной терапии нефракционированным гепарином через катетер, размещенный в задней большеберцовой вене. Как только пациент может принимать перпараты per os, ему добавляют терапию пероральными антикоагулянтами. Прием пероральных антикоагулянтов назначают по крайней мере на год.
22.В послеоперационном периоде применяют наружную компрессию (компрессионный трикотаж).
23.Заканчивают исследование сопутствующей тромбофилии или других причин возникновения подвздошно-бедренного тромбоза, однако только по одной этой причине не рекомендуется отменять прием антикоагулянтов.
Заключение
Пациентам с подвздошно-бедренным тромбозом показано применение лечебной стратегии, направленной на удаление тромбов из илеофеморальной венозной системы для уменьшения развития серьезных посттромботических осложнений.
Направленный катетерный тромболизис используется у пациентов, у которых нет противопоказаний к проведению литической терапии. Пациентам с наличием противопоказаний к тромболитической терапии должна проводиться венозная тромбэктомия в 7–10-дневный срок.
Пациентам с длительно существующим венозным тромбозом (более 10 дней), а также находящимся в критическом состоянии или прикованным к постели, в целом показано применение антикоагуляционной терапии.
На сегодняшний день отмечаются существенные улучшения ранних и долгосрочных результатов проведения венозной тромбэктомии, по сравнению с первыми отзывами о применении данной процедуры. Главные технические отличия перечислены в табл. 92.3. Результаты последних крупных рандомизированных исследований пациентов, которым выполнялась венозная тромбэктомия, подтвердили значительное преимущество процедуры в отношении долгосрочных результатов по срав-
Таблица 92.3. Венозная тромбэктомия: сравнение старой и современной техник.
|
Старая |
Современная |
|
|
|
Флебография |
|
|
до начала лечения |
иногда |
всегда |
Катетерная венозная |
|
|
тромбэктомия |
нет |
да |
Интраопреационная |
|
|
флюуроскопия/ |
|
|
флебография |
нет |
да |
Коррекция стенозов |
|
|
подвздошных вен |
нет |
да |
Наложение артерио- |
|
|
венозной фистулы |
нет |
да |
Подпаховая тромбэктомия |
нет |
да |
Полная антикоагуляция |
|
|
в послеоперационном |
|
|
периоде |
иногда |
да |
Послеоперационная |
|
|
наружная компрессия |
нет |
да |
|
|
|
нению с проведением только антикоагулянтной терапии. Таким образом, сосудистым хирургам необходимо включить применение современной венозной тромбэктомии в свою рутинную операционную практику.
Литература
1.Nicolaides AN, Schull K, et al. Ambulatory venous pressure: new information. In: Nicolaides AN, Yao JST, eds. Investigation of Vascular Disorders. New York: Churchill Livingstone. 1981; 488–494.
2.Shull KC, Nicolaides AN, et al. Significance of popliteal reflux in relation to ambulatory venous pressure and ulceration. Arch Surg 1979; 114: 1304–1306.
3.Johnson BF, Manzo RA, et al. Relationship between changes in the deep venous system and the development of the post-throm- botic syndrome after an acute episode of lower limb deep vein thrombosis: a one-to-one six-year followup. J Vasc Surg 1995;
21:307–313.
4.Comerota AJ. The myths, mystique and misconceptions of venous disease. J Vasc Surg 2001; 34: 765–773.
5.Comerota AJ, Katz ML, et al. Venous duplex imaging: should it replace hemodynamic tests for DVT? J Vasc Surg 1990; 11: 53–61.
6.Meissner MH, Manzo RA, et al. Deep vein insufficiency: the relationship between lysis and subsequent reflux. J Vasc Surg 1993;
18:596–602.
7.Comerota AJ, Aldridge SC, et al. A strategy of aggressive regional therapy for acute iliofemoral venous thrombosis with temporary thrombectomy and/or catheter-directed thrombolysis. J Vasc Surg 1994; 20: 244–254.
8.O’Donnell F, Browse NL, et al. The socioeconomic effects of an iliofemoral venous thrombosis. J Surg Res 1997; 22: 483–488.
9.Mavor GE, Galloway JMD. Iliofemoral venous thrombosis. Br J Surg 1969; 56: 43–59.
10.Hill SL, Martin D, Evans P. Massive vein thrombosis of the extremities. Am J Surg 1989; 158: 131–135.
https://t.me/medicina_free
Глава 92. Современная венозная тромбоэктомия |
441 |
|
|
11.Ekiof B, Kistner RL. Is there a role for thrombectomy in iliofemoral venous thrombosis? SeminVas Surg 1996; 9(1): 34–35.
12.Juhan C, Cornillon B, et al. Patency after iliofemoral and iliocaval venous thrombectomy. Ann Vasc Surg 1987; 1: 529–533.
13.Einarsson E, Albrechtsson U, Ekiof B. Thrombectomy and temporary AV-fistula in iliofemoral vein thrombosis: technical considerations and early results. Angiol 1986; 5: 65–72.
14.Plate G, Einarsson E, Ohiin P, et al. Thrombectomy with temporary arteriovenous fistula: the treatment of choice in acute iliofemoral venous thrombosis. J Vasc Surg 1984; 1: 867–876.
15.Plate G, Akesson H, et al. Long-term results of venous thrombectomy combined with a temporary arterio-venous fistula. Eur J Vasc Surg 1990; 4: 483–489.
16.Plate G, EkIofB, et al. Venous thrombectomy for iliofemoral vein thrombosis: 10 year results of a prospective randomized study. EurJ Vasc Endovasc Surg 1997; 14: 367–374.
17.Piquet P, Tournigand P, et al. Traitement chirurgical des thromboses ilio-caves: exigences et resultats. In Kieffer E, ed. Chirurgie de la veine cave inferieure et de ses branches. Paris, Expansion Scientifique Francaise, 1985; 210–216.
18.Vollmar JF. Advances in reconstructive venous surgery. Int Angiol 1986; 5: 117–129.
19.Torngren S, Swedenborg J. Thrombectomy and temporary arteriovenous fistula for iliofemoral venous thrombosis. Int Angiol 1988; 7: 14–18.
20.Ramussen A, Mogensen K, et al. Acute iliofemoral venous thrombosis: twenty-six cases treated with thrombectomy, temporary arteriovenous fistula and anticoagulants. Ugeskr Laeger 1990; 152: 2928–2930.
21.Neglen P, al-Hassan HK, et al. Iliofemoral venous thrombectomy followed by percutaneous closure of the temporary arteriovenous fistula. Surg 1991; 110: 493–499.
22.Ganger KH, Nachbur BH, et al. Surgical thrombectomy venous conservative treatment for deep venous thrombosis: functional comparison of long-term results. Eur J Vas Surg 1989; 3: 529–538.
23.Kniemeyer HW, Sandmann W, et al. Thrombectomy with AV fistula: the better alternative to prevent recurrent pulmonary embolism. American Venous Forum 4th Annual Meeting, Coronado, CA, February 1992; 26–28.
24.Juhan CM, Alimi YS, et al. Late results of iliofemoral venous thrombectomy. J Vasc Surg 1997; 25: 417–422.
25.Lawen A. Uber Thrombektomie bei Venenthrombose und Arteriospasmus. Zentraibi Chir 1937; 64: 961–968.
26.Mahorner H. New management for thrombosis of deep veins of extremities. Am Surg 1954; 20: 487–498.
27.Mahorner H, Castleberry JW, Coleman WO. Attempts to restore function in major veins which are the site of massive thrombosis. Ann Surg 1957; 146: 510–522.
28.Mahorner H. Results of surgical operations for venous thrombosis. Surg Gynec Obstet 1969; 129: 66–70.
29.Haller JAJ, Abrams BL. Use of thrombectomy in the treatment of acute iliofemoral venous thrombosis in forty-five patients. Ann Surg 1963; 158: 561–569.
30.Karp RB, Wylie EJ. Recurrent thrombosis after iliofemoral venous thrombectomy. Surg Forum 1966; 17: 147.
31.Lansing AM, Davis WM. Five-year follow-up study of iliofemoral venous thrombectomy. Ann Surg 1968; 168: 620–628.
https://t.me/medicina_free

Глава 93
Эндоскопическая субфасциальная перевязка перфорантных вен (SEPS)
Манью Калра, Петер Гловицкий
Недостаточность перфорантных вен была обнаружена John Gay [1] у пациентов с венозными язвами более века назад , но хирургическая перевязка этих вен для предотвращения изъязвления была предложена Linton только в 1938 году [2]. Linton приписывал ключевую роль некомпетентности перфорантных вен в патомеханизме венозного изъязвления, данная идея была позднее подхвачена Cockett [3, 4], Dodd [5, 6] и несколько другим исследователями [7–13]. Эта гипотеза была основана на предположении, что хирурическое разобщение перфорантных вен может предотвратить аномальную трансмиссию венозного давления, возникающего в глубоких венах при ходьбе, в поверхностную венозную систему. В середине двадцатого века перевязка перфорантных вен была принята многими хирургами как панацея при лечении венозных язв. Однако высокий уровень осложнений со стороны операционной раны после субфасциальной перевязки, в сочетании с противоречивыми отдаленными результатами, по сообщениям различных исследователей, практически привел к отказу от процедуры в 1980-х [14, 15]. В свете этих результатов несколько исследователей попытались изменить первоначальную операцию Linton’s, требовавшую протяженных кожных разрезов. Менее инвазивные хирургические методы включали: использование более коротких разрезов кожи [3–5, 7, 10, 11], протяженный кожный разрез по задней поверхности, удаленный от поврежденной кожи [16, 17], множественные срединные разрезы кожи [18], и слепой отрыв перфоратных вен при помощи специальных режущих инструментов [19]. В середине 1980-х Hauer разработал технику, позволявшую производить перевязку недостаточных перфорантных вен под прямым визуальным контролем через маленькие кожные разрезы, расположенные отдаленно от области изъязвления и трофических повреждений кожи [20]. Данная техника быстро была принята и усовершенствована несколькими группами, и в последние годы субфасциальная эндоскопическая хирургия перфорант-
ных вен (SEPS) является эффективной минимально инвазивной техникой разобщения перфорантных вен [21–31].
В этой главе мы рассмотрим хирургическую анатомию перфорантных вен и обсудим имеющиеся доказательства, указывающие на поддерживающую роль перфорантных вен при хронических заболеваниях вен. Мы опишем показания к операции и дооперационное обследование пациентов и представим имеющиеся в настоящее время открытые и эндоскопические хирургические техники разобщения перфорантов. И наконец, рассмотрим данные литературы по эффективности разобщения перфорантных вен.
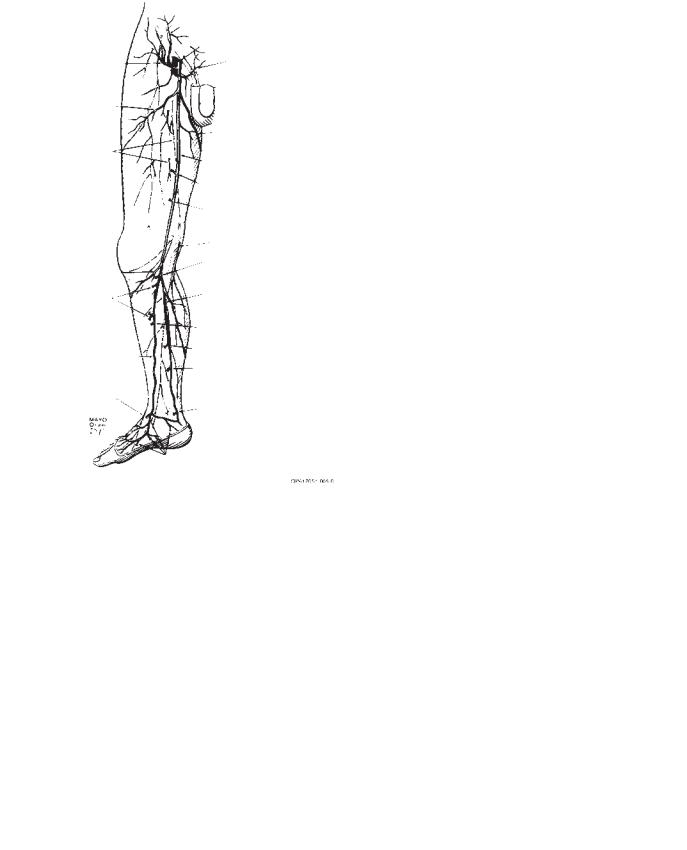
Хирургическая анатомия перфорантных вен
Перфорантные вены соединяют поверхностную и глубокую венозные системы, впадая либо непосредственно в основные стволы (прямые перфоранты), либо в мышечные притоки или икроножные венозные синусы (непрямые перфоранты). Термин «коммуникантные» вены относится к венам, соединяющим различные венозные стволы в пределах одной венозной системы. В нормальных конечностях однонаправленный кровоток в перфорантных венах голени и бедра из большой и малой подкожних вен в глубокие вены осуществлятся благодаря венозным клапам. С другой стороны, в перфорантных венах стопы клапаны отсутствуют, и пародоксальный кровоток происходит из глубокой в поверхностную венозную систему [32–34].
В средней и дистальной частях голени наиболее важные прямые медиальные перфоранты берут начало не прямо от большой подкожной вены (рис. 93.1). Это открытие было впервые сделано
https://t.me/medicina_free
Глава 93. Эндоскопическая субфасциальная перевязка перфорантных вен (SEPS) |
443 |
|
|
Поверхностная огибающая подвздошная артерия и вена
Передненаружный приток большой подкожной вены
Передние ветви бедренной вены
Передний приток большой подкожной вены
Проксимальные
парабольшеберцовые перфорантные вены
Большая подкожная вена
Поверхностный малоберцовый нерв
Поверхностная надчревная артерия и вена
Бедренная вена
Наружная срамная артерия и вена
Медиальный приток большой подкожной вены
Большая подкожная вена Перфорант Гунтера
Перфорант Додда
Большой подкожный нерв Перфорант Бойда
Задняя арочная вена
Перфорант на «24-см» Перфорант Коккет III Перфорант Коккет II
Перфорант Коккет I
Медиальные перфоранты стопы
Рис. 93.1. Анатомия медиальных поверхностных и перфорантных вен нижней конечности. (Mozes G., Gloviczki P. et al. Surgical anatomy for endoscopic subfascial division of perforating veins. J Vasc Surg 1996; 24: 800–808.)
John Gay в 1866 в клиническом случае венозных язв, когда он продемонстрировал заднюю арочную вену и три венозных перфоранта [1]. Это наблюдение чрезвычайно важно, поскольку удаление большой подкожной вены не влияет на кровоток по некомпетентным перфорантным венам середины голени. Самые значительные перфоранты голени, названные перфоранты Кокетта, соединяют заднюю арочную вену (Вена Леонардо) (рис 93.1) с парными задними большеберцовыми венами. У некоторых пациентов задняя арочная вена недостаточно хорошо развита, и тогда перфорантные вены соединяют глубокую венозную систему с другими задними притоками большой подкожной вены. Обозначены три группы перфорантов Кокетта. Перфорантная вена Кокетт I локализуется кзади от медиальной лодыжки и может быть эндоскопически труднодостижимой. Перфоранты Кокетт II и III расположены соответственно на 7–9 см и 10–12 см проксимальнее нижней границы медиальной лодыжки (рис. 93.2) [33]. Все находятся на линии Линтона на 2–4 см кзади от медального края большеберцовой кости [34–36]. Mozes и др., при анатомических диссекциях , обнаружили, что в среднем на конечность приходится в среднем 14 (от 7 до 22) перфорантных вен голени (прямых и непрямых). Однако только три из этих вен больше чем 2 мм в диа-
метре, в противовес более ранним клиническим описаниям Linton
иCockett, и фактически у большинства пациентов обнаруживается клинически значимая недостаточность только 3–5 перфорантных вен [22]. Наибольшая концентрация перфорантных вен локализуется на 25–33 см выше лодыжки, за ней следует 7–13 см локализация, что совпадает с первоначальными результатами, описанными Linton о наиболее частом расположении вен на границе нижней и средней трети конечности [2, 33]. Основываясь на данных дуплексного сканирования и хирургических находках, Pierik с соавт. и O’Donnell и соавт. сообщили о том, что приблизительно половина всех перфоратов голени встречается на 11–20 см
и10–15 см выше медиальной лодыжки, соответствено остальные 10–20% располагаются в области на 20–25 см [35].
Следующая группа клинически значимых перфорантных вен — парабольшеберцовые перфоранты, которые соединяют большую подкожную вену и ее притоки с задней большеберцовой и подколенной венами. Mozes и др. подробно описал их анатомию, выполняя исследование 40 нормальных конечностей от 20 трупов [33]. Найдены три группы парабольшеберцовых перфорантов, которые располагаются на 1–2 см кзади от медиальной границы большеберцовой кости. Они расположены на 18–22 см, 23–27 см и 28–32 см от нижней границы медиальной лодыжки (рис. 93.1). Группа на 18–22 см соответствует «24-сантиметровому» перфоранту, описанному Sherman, который использовал за точку отсчета подошву стопы [34]. Сущствуют три дополнительных прямых перфоранта, которые соединяют большую подкожную вену с подколенной и поверхностной бедренной венами. Перфорант Бойда, расположенный сразу ниже колена, соединяет большую подкожную и подколенную вены [33]. Перфоранты Додда и Гунтера расположены на бедре и соединяют большую подкожную вену с проксимальным отделом подколенной или бедренной веной (рис. 93.1). Перфорант Бойда достижим эндоскопически, в то время как удаление ствола большой подкожной вены прерывает дренирование по перфорантам Додда и Гунтера, за исключением 8% пациентов, у которых имется удвоение ствола большой подкожной вены.
Необходимо подчеркнуть некоторые анатомические особенности, специфичные для эндоскопического разобщения перфорантов медиальной поверхности голени. Mozes с соавторами при вскрытиях отметил, что только 63% из всех медиальных перфорантных вен были доступны непосредственно через задний поверхностный туннель [33]. Основаясь на клинических сообщениях, только 32% Cockett II, 84% Cockett III и 43% нижних парабольшеберцовых
Большая подкожная вена
Задняя арочная вена
Рис. 93.2. Поверхностные и перфорантные вены на медиальной поверхности нижней конечности (Mozes G., Gloviczki P. et al. Surgical anatomy for endoscopic subfascial division of perforating veins. J Vasc Surg 1996; 24: 800–808.)
https://t.me/medicina_free
