
3 курс / Общая хирургия и оперативная хирургия / Абдоминальная_хирургия_у_детей_Исаков_Медици_
.pdfПатология тонной нишни
ходного позадиободочного анастомоза м е ж д у двенадцатиперстной и тощей кишной.
После установления причин непрохо димости обнажают брыжейку, откиды вая поперечную ободочную кишну кверху. Находят начальный отдел тощей кишки, по возможности ближе к plica duodenojejunalis. В бессосудистом участке брыжейки поперечной ободо чной кишки делают отверстие (2x2 см) и через него подводят стенку двенадца типерстной кишни, к которой изоперистальтичесни фиксируют узловыми шва ми петлю тощей кишки, в просвет по следней для расширения предваритель но вводят жидкость или воздух.
При фиксированной двенадцатиперст ной кишке проводят петлю тощей киш ни через отверстие в брыжейке. Затем обе кишки сшивают на протяжении 2-3 см.
Последние 7 лет мы пользуемся од норядным П-образным шелковым швом атравматическими иглами (5-6-0). Однорядный шов рекомендуют О. Swenson (1970), R. Zachary (1971). Задний ряд швов накладывают со сто роны слизистой оболочки через все слои узлом, обращенным в просвет кишки . Переднюю губу сшивают также П-образным погружным серозно-мыше- чным швом (узлом снаружи).
С помощью этого шва удается со здать достаточный просвет не только со стороны приводящего отдела (что более важно), но и со стороны отводящего от дела тощей кишки . Проверяют герме тичность анастомоза. Приводящую петлю тощей кишки фиксируют швом к передней поверхности двенадцатиперст ной кишки . Края брыжейки подшивают вокруг анастомоза. Несостоятельности анастомоза мы не наблюдали.
После операции важно наладить де компрессию двенадцатиперстной киш ки через назальный зонд. Некоторые авторы [Литтман И., 1981] предлагают для этой цели накладывать гастростому.
Последние 5 лет мы не пользуемся этой методикой.
При хорошо выраженной и менее фиксированной нижней горизонтальной ветви двенадцатиперстной кишки мож но выполнить дуоденостомию. При этом дистальный отдел ее подтягивают
ификсируют серосерозными швами к проксимальной, расширенной части над препятствием. Техника наложения ана стомоза аналогичная дуоденоеюностомии. Подобную операцию, тан же нан заднюю гастроэнтеростомию, чаще вы полняют у детей старшего возраста. У новорожденных в нашей клинике по добные операции выполняли до 1965 г.
иотказались либо из-за травматичности операции, либо из-за плохой функции анастомоза.
При н е з а в е р ш е н н о м п о в о р о т е к и ш е ч н и к а ( з а в о р о т с р е д н е й к и ш ки) в рану выводят спавшиеся петли кишки. Заворот расправляют путем осторожного вращения кишечника про тив часовой стрелки на один, два и даже три оборота. После устранения за
ворота |
в корень |
брыжейки вводят |
|
3-5 мл 0,25 % |
раствора |
новокаина. |
|
Петли |
кишечника |
розовеют, |
заполня |
ются содержимым . При позднем по
ступлении (позже |
суток от |
начала |
первых клинических |
симптомов |
стран |
гуляции) изменения могут быть необра тимыми.
После расправления заворота может возникнуть неснолько ситуаций:
1) При расправлении брыжейки оказывается, что она является общей для тонной и толстой кишки (состояние нонротации); при этом толстая кишка остается слева, тонная - справа. В рас чете на то, что процесс вращения может завершаться и после рождения - через 4 - 8 мес [Баиров Г.А., 1963; Литтман И., 1 9 8 1 ; Альхимович Е.А., 1982], на этих манипуляциях следует остановиться. Не которые авторы для профилактики по вторных заворотов фиксируют слепую кишку слева к сигмовидной кишке не-
1 4 1
Абдоминальная хирургия у детей
снольними узловыми швами. В послед |
1963, |
1955; Долецкий С.Я., |
1976]. Сле |
|||||||||||||||
ние годы мы не прибегаем к этой про |
довательно, для достижения точного со |
|||||||||||||||||
цедуре, оставляя слепую кишку свобод |
поставления анастомозируемых концов |
|||||||||||||||||
ной. Рецидив заворота после 46 опера |
и хорошей функции анастомоза в после |
|||||||||||||||||
ций, выполненных за последние 5 лет, |
дующем |
производят резекцию расши |
||||||||||||||||
наблюдался лишь один раз. |
|
|
|
ренного |
отдела |
на |
протяжении 10- |
|||||||||||
2. Обнаруживаются широкие |
плос |
12 см. Отводящий конец после отсече |
||||||||||||||||
костные спайки и тяжи брюшины в об |
ния |
дистального |
конца |
промывают |
||||||||||||||
ласти plica duodenojejunalis и между |
через зонд теплым изотоническим рас |
|||||||||||||||||
петлями тонной кишки и корнем |
твором |
хлорида |
натрия |
до |
появления |
|||||||||||||
брыжейки. Осторожное разделение сра |
его в слепой кишке. Это позволяет осво |
|||||||||||||||||
щений путем гидравлической препаров |
бодить просвет кишки от слизистых |
|||||||||||||||||
ки, тупым и острым путем освобождает |
пробок. |
|
|
|
|
|
|
|
||||||||||
тощую и слепую нишку, в результате |
Для тонкой кишки самым физиоло |
|||||||||||||||||
чего формируется положение нонрота- |
гичным является анастомоз конец в ко |
|||||||||||||||||
ции. |
|
|
|
|
|
|
|
|
нец. Для сопоставления концов нишки |
|||||||||
3. Слепая нишка расположена в пра |
при атрезии мы пользуемся методикой |
|||||||||||||||||
вом верхнем квадранте живота и фик |
клиновидного |
рассечения |
|
противобры- |
||||||||||||||
сирована широкими тяжами к задней |
жеечного края отводящего конца по |
|||||||||||||||||
брюшной стенке, вызывая тем самым |
Rehbein. Накладываем однорядный вво |
|||||||||||||||||
сдавление двенадцатиперстной |
нишки. |
рачивающий шов (шелк 5 - 0 ) атравма- |
||||||||||||||||
Тяжи осторожно отделяют от ее перед |
тичесними иглами. |
|
|
|
|
|||||||||||||
ней поверхности. При этом надо по |
В руководстве под редакцией И.Литт- |
|||||||||||||||||
мнить о близком расположении гепато- |
мана описан способ выведения обоих |
|||||||||||||||||
дуоденальной связки. После расправле |
атрезированных |
концов |
на |
переднюю |
||||||||||||||
ния заворота и рассечения спаек (опера |
брюшную стенку (при тяжелом состоя |
|||||||||||||||||
ция по Ледду) слепая нишка остается в |
нии больного и невозможности выпол |
|||||||||||||||||
левой половине брюшной полости. |
|
нения радикальной операции) с после |
||||||||||||||||
Очень |
редко |
встречается |
врожденная |
дующим |
восстановлением |
|
непрерыв |
|||||||||||
непроходимость, вызванная |
поворотом |
ности нишечной трубки путем раздавли |
||||||||||||||||
кишечника |
в |
обратном |
|
направлении |
вания шпоры (метод по Микуличу). Мы |
|||||||||||||
[Баиров Г.А., 1963]. |
|
|
|
|
|
не располагаем опытом подобных опе |
||||||||||||
Операции |
при |
атрезии |
тонкой |
раций. |
|
|
|
|
|
|
|
|
||||||
к и ш к и . |
Ревизию кишечника |
проводят |
В редких случаях, не имея возмож |
|||||||||||||||
тщательно |
вследствие |
возможности |
ности наложить анастомоз конец в ко |
|||||||||||||||
множественных атрезий, спаечного про |
нец, выполняют анастомоз бок в бон по |
|||||||||||||||||
цесса на почве внутриутробного перито |
обычной методике с той разницей, что у |
|||||||||||||||||
нита, аномалий брыжейки. |
|
|
|
|
новорожденных |
накладывают |
одноряд |
|||||||||||
Приводящий конец кишки, как прави |
ные П-образные швы. Следует строго |
|||||||||||||||||
ло, значительно расширен, растянут ме- |
придерживаться |
правильной |
тактики |
|||||||||||||||
конием, |
стенки его |
гипертрофированы. |
при выполнении этого этапа операции, |
|||||||||||||||
Разница в диаметре приводящего и от |
оставлять |
минимальные |
слепые концы |
|||||||||||||||
водящего |
концов |
тем |
больше, |
чем |
(не |
более |
1 Уг см), |
достигать |
изопери- |
|||||||||
ниже уровень непроходимости. Морфо |
стальтического |
положения |
анастомози |
|||||||||||||||
логические |
исследования |
приводящего |
руемых петель. Мы наблюдали двух |
|||||||||||||||
отдела |
кишни |
доказывают |
порочное |
больных в возрасте 5 и 7 лет с синдро |
||||||||||||||
развитие мышечных и нервных элемен |
мом „слепого мешка": их оперировали в |
|||||||||||||||||
тов в стенке расширенного отдела на |
период новорожденности по поводу ат |
|||||||||||||||||
протяжении |
|
10-15 см |
|
[Баиров Г.А., |
резии тонной кишки. |
|
|
|
|
|||||||||
142
Патология тонной нишки
При очень низкой атрезии подвздош ной нишки (расстояние терминального конца кишки до баугиниевой заслонки не более 5 см) в редких случаях реко мендуется анастомоз конец в бон по обычной методике.
Операция при мекониевом илеусе. Чаще всего такую непроходи мость устраняют оперативно. Описаны наблюдения консервативного устране ния менониевого илеуса с помощью назначения раствора гастрографина (в клизмах). T.E.Sinepson и соавт. (1968) полагают, что действие гастрографина основано на его высокой осмотической активности, в результате чего жидкость из кровяного русла поступает в просвет нишки и облегчает эвакуацию мекония. Однако этот метод может принести успех лишь при локализации пробок в толстой кишке, что бывает сравнительно редко.
Для устранения менониальной непро ходимости применяют два метода: двойную илеостомию по Микуличу и У- образный анастомоз по Бишопу-Коопу (1957).
Операция по Микуличу. Приводя щий и отводящий нонцы кишки после резекции забитого меконием и растяну того участка подвздошной нишки не сколькими серосерозными швами фик сируют друг к другу на расстоянии 4-5 см. Затем производят дополнитель ный разрез брюшной стенки длиной 3-4 см, через который выводят обе пет ли и фиксируют их к париетальной брюшине и к ноже. Дистальный отдел кишки, так же как и проксимальный, от мывают от вязкого мекония 1-2% рас твором панкреатина, ацетилцистеина или химопсина. Через 7 дней на шпору накладывают специальный раздавлива ющий зажим. Еще через 1-2 нед стома может быть закрыта экстраперитонеально.
Операция по методу Бишопа - Коопа. После резекции расширенного отдела подвздошной кишки наклады
вают У-образный анастомоз конец в бон по Ру. Анастомоз формируют двухрядным швом, дистальный его ко нец выводят наружу. Этим способом удается разгрузить анастомоз и дать возможность в послеоперационном пе риоде постоянно промывать дистальную часть кишки (энзимами поджелу дочной железы, перекисью водорода). После восстановления пассажа и зажив ления раны выведенный конец кишки закрывают внебрюшинно. С первого дня после операции в желудок вводят панкреатин по 0,5 г 2-3 раза в день.
Прогноз при мекониевом илеусе серь езный вследствие других проявлений муковисцидоза, в частности легочных осложнений.
• Спаечная кишечная непроходимость
Это наиболее частый вид нарушения пассажа по кишечнику, встречающийся преимущественно у детей старшего воз раста и обусловленный перивисцеральными сращениями. Немаловажную роль в происхождении спаек играют травматическое повреждение брюшин ного покрова во время операции, воспа лительные процессы в брюшной поло сти. В зависимости от сроков возник новения спайки могут иметь вид склеен - плоскостных и пленчатых наложений или соединительнотканных тяжей [Фе дорович Д.П., 1954]. Независимо от вида и количества спаек в брюшной по лости тактика хирурга опирается на кли ническое течение заболевания, посколь ку распространенность спаечного про цесса определяется только интраоперационно.
Из 348 наших больных 87,6 % из них ранее оперированы по поводу острого аппендицита, в том числе 11,2% по поводу катаральной формы. После пла новых лапаротомий спаечная непро ходимость отмечается сравнително ред ко [Рой В.П., 1965;Топузов B.C., 1970].
143
Абдоминальная хирургия у детей
На выбор методов лечения сущест |
вается на течение „послеоперационной |
||||||||||||||||||||
венно |
влияют |
острота |
заболевания, |
болезни". |
Подозревать |
возникновение |
|||||||||||||||
выраженность |
пареза |
кишечника, рас |
непроходимости |
следует |
при |
нараста |
|||||||||||||||
пространенность |
спаечного процесса и |
нии или проявлении вновь после „свет |
|||||||||||||||||||
частота рецидивов. Как и большинство |
лого" промежутка рвоты, вздутия ки |
||||||||||||||||||||
авторов, |
разделительным |
сроком меж |
шечника, усиления перистальтики, |
уме |
|||||||||||||||||
ду ранней и поздней непроходимостью |
ренной |
болезненности |
при |
пальпации |
|||||||||||||||||
считаем 4-5 нед после первичной лапа- |
живота наряду с некоторым ухудше |
||||||||||||||||||||
ротомии [Баиров Г.А., 1965; Геттман- |
нием |
состояния. |
Рентгенологически |
||||||||||||||||||
ский В.Н., |
1974]. |
|
|
|
|
|
|
выявляются |
нечеткие |
|
горизонтальные |
||||||||||
Причиной |
ранней непроходимости |
не |
уровни в петлях кишечника, неравно |
||||||||||||||||||
редко могут быть парез кишечника на |
мерность |
газонаполнения, |
задержка |
||||||||||||||||||
фоне |
некупированного |
воспалительного |
контрастного |
вещества |
в |
|
желудке, |
||||||||||||||
процесса, инфильтраты, абсцессы, пере |
замедление |
пассажа |
|
по |
|
кишечнику. |
|||||||||||||||
гибы паретичных петель тонкой кишки с |
Отсутствие |
эффекта от |
консервативных |
||||||||||||||||||
последующим |
развитием |
спаек |
между |
мероприятий |
(опорожнение |
|
желудка, |
||||||||||||||
ними. |
Наиболее |
вероятной |
причиной |
перидуральная |
анестезия, |
медикамен |
|||||||||||||||
поздней |
непроходимости |
являются |
тозная стимуляция перистальтики), про |
||||||||||||||||||
сформированные |
спайки, |
дефекты |
в |
водимых на фоне дезинтонсикационной |
|||||||||||||||||
брыжейке. |
|
|
|
|
|
|
|
|
терапии и коррекции нарушений гомео- |
||||||||||||
Естественно, |
|
что |
тактика |
|
должна |
стаза, является наиболее важным при |
|||||||||||||||
определяться |
видом |
непроходимости, |
знаком |
механической |
кишечной непро |
||||||||||||||||
но, к сожалению, критериев, отражаю |
ходимости. |
|
|
|
|
|
|
|
|
|
|||||||||||
щих характер изменений в брюшной |
Илинические |
|
проявления |
|
острой |
||||||||||||||||
полости, не так уж много. |
|
|
|
|
формы |
непроходимости |
зависят от |
||||||||||||||
При излишне активной тактике неред- |
длительности |
заболевания. |
Ее |
отличи |
|||||||||||||||||
но во время релапаротомий возникают |
тельные признаки - более острое нача |
||||||||||||||||||||
сомнения |
в |
целесообразности |
вмеша |
ло, выраженная интенсивность болей в |
|||||||||||||||||
тельства и создается впечатление, что |
животе, |
увеличение |
объема |
рвотных |
|||||||||||||||||
можно было излечить илеус консерва |
масс, появление примеси желчи. В |
||||||||||||||||||||
тивным путем. Однако в ряде случаев |
поздние срони выражен эксикоз: черты |
||||||||||||||||||||
при |
длительном |
консервативном |
ле |
лица заостряются, язык становится су |
|||||||||||||||||
чении приходится во время операции |
хим, живот увеличивается, может стать |
||||||||||||||||||||
констатировать |
уже необратимые явле |
асимметричным, |
прослушивается |
уси |
|||||||||||||||||
ния. |
|
|
|
|
|
|
|
|
|
|
ленная |
перистальтика |
кишечника. Рент |
||||||||
Ретроспективно |
анализируя |
наши |
на |
генологические |
симптомы |
становятся |
|||||||||||||||
блюдения, мы пришли к выводу о целе |
более отчетливыми: при низной непро |
||||||||||||||||||||
сообразности |
разделения |
спаечной |
не |
ходимости |
выявляются |
множественные |
|||||||||||||||
проходимости, как ранней, так и поз |
уровни в кишечнике (чаши Клойбера, |
||||||||||||||||||||
дней, на три формы. Выраженность |
арки), при высокой - они единичны, но |
||||||||||||||||||||
клинических симптомов в |
значительной |
определяется |
затемнение |
нижних отде |
|||||||||||||||||
степени определяет диагностическую и |
лов живота (рис. 38). При контрастном |
||||||||||||||||||||
лечебную тактику, а также срочность |
исследовании |
выявляется |
неравномер |
||||||||||||||||||
выполнения операции. |
|
|
|
|
|
ное скопление бариевой взвеси в от |
|||||||||||||||
Ранняя и поздняя спаечная непрохо |
дельных петлях тонкой кишки непо |
||||||||||||||||||||
димость могут иметь подострое, острое |
средственно вблизи от препятствия. |
|
|||||||||||||||||||
и сверхострое течение. |
|
|
|
|
|
Сверхострая |
форма |
заболевания |
|||||||||||||
Подострая форма ранней спаеч |
отмечается |
при |
странгуляционной |
не |
|||||||||||||||||
ной |
непроходимости |
часто |
наслаи |
проходимости, которая протекает очень |
|||||||||||||||||
144
Патология тонной нишни
бурно. С самого начала боли носят схваткообразный характер, ребенок не находит себе места, у него страдальче ское лицо, постоянные позывы на рвоту, рвотные массы необильные, содержат съеденную пищу, слизь. Быстро нара стают явления эксиноза, токсикоза. Живот в ранние сроки не вздут, сим метричен, мягкий, но очень болезнен ный, особенно в проекции странгуляции. Обычно хорошо прослушиваются пери стальтические шумы. В поздние сроки ребенок становится адинамичным, уси ливаются токсикоз, водно-электролит ные нарушения, рвота приобретает за стойный характер („каловая" рвота), появляются симптомы перитонита.
Лечение в подострой и острой фазе
ранней |
|
непроходимости |
начинают |
с |
|
консервативных мер, направленных |
на |
||||
восстановление |
пассажа |
по кишечнику. |
|||
Очень |
важна |
последовательность про |
|||
ведения |
консервативных |
мероприятий: |
|||
опорожнение |
желудка |
(постоянный |
|||
зонд) |
с |
периодическим |
промыванием |
||
(через 2-3 ч), двусторонняя паранефральная, пресакральная (у детей до 5 лет) или ганглионарная блокада (0,1 мл 1 % раствора диколина на год жизни внутримышечно), внутривенная стимул яция кишечника (2 мл 10% раствора хлорида натрия на год, 0,1 мл 0,05% раствор прозерина на год жизни). Через 30-40 мин после стимуляции делают сифонную клизму. Одновременно про водят рентгенологический контроль пас сажа бария по кишечнику. Описанные назначения проводят на фоне коррек ции нарушений гомеостаза, гемодина мики, периферической минроцирнуляции.
При положительной динамике отме чают уменьшение интоксикации, стаби лизацию показателей гемодинамики, отхождение стула и газов. Такая ситуация предопределяет дальнейшее консерва тивное лечение и позволяет увеличить сроки динамического наблюдения до 24-36 ч. Отсутствие положительных
1 0 Ю.Ф. Исанов и др.
сдвигов или ухудшение состояния боль ного на фоне проводимой терапии в течение 8-12 ч диктует показания к операции.
При поздней спаечной непроходимо сти в подострой и острой фазах консер вативные мероприятия с параллельным рентгенологическим обследованием проводят в течение 4-6 ч. Если по прошествии этого срока, несмотря на 2-3-кратную медикаментозную сти муляцию, пассаж по кишечнику не восстанавливается, больной подлежит операции.
Указанная тактика в подострой и острой фазах позволяет консервативны ми мерами купировать раннюю спаеч ную непроходимость, по нашим дан ным, у 76,1 %, а позднюю у 72,4% больных.
При ранней и поздней спаечной не проходимости хирургическая тактика
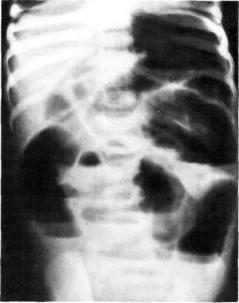
Рис. 38. Спаечная кишечная непрохо димость чаши Клойбера, арки.
145
Абдоминальная хирургия у детей
а
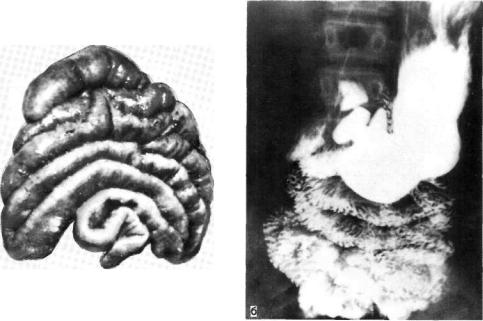
Рис. 39. Интестинопликация.
а - нанесение клея - заключитель ный этап операции; б - рентгено грамма через 3 года.
определяется операционными находка ми. Единичные спайки рассекают, при сплошном спаечном процессе проводят полный висцеролиз и интестинопликацию. При параличе кишечника указан ные мероприятия дополняют деком - прессивной интубацией, при спаечной непроходимости, обусловленной ин фильтратом, накладывают подвесную энтеростому на приводящую петлю - до купирования воспалительного процесса в брюшной полости.
Оперативному лечению подверглись 26,7 % из 348 больных со спаечной ки шечной непроходимостью. В подострой фазе непроходимости оперировано 34 больных. Следует подчеркнуть, что 8 больным вмешательство было выполне но в плановом порядке: они поступали в клинику 4-5 раз в год с приступами
1 4 6
спаечной непроходимости, которые ку пировались консервативными меро приятиями.
Из 50 больных с острой спаечной не проходимостью у 22 при невыражен ном спаечном процессе (единичные, шнуровидные спайки, подпаянный саль ник) были лишь рассечены спайни. У 21
ребенка выполнены полный |
висцеролиз |
|||
и |
горизонтальная |
интестинопликация |
||
клеем |
МК. |
|
|
|
Мы |
отказались |
от наложения швов |
||
при |
интестиноплинации во |
избежание |
||
перфорации тонной стенки кишки . Раз деляя мнение L.Metaizan и соавт. (1979 г.), считаем также нецелесообразным проводить частичную интестинопликацию, так как она не исключает возмож ности рецидива заболевания (рис. 39).
Необходимо отметить, что при острой и подострой фазе ранней и поздней спа ечной непроходимости ни в одном случае не была выявлена странгуляция кишечника.
При сверхострой фазе непроходимо-
Патология тонной нишни
сти операцию следует выполнять после короткой предоперационной подготовки без применения комплекса консерва тивной стимулирующей терапии, на правленной на ликвидацию непроходи мости. Возможность подобной терапии допускаем только в сомнительных случаях при раннем (до 6 ч) поступле нии больного.
Отдельную группу составляют дети, у
которых |
п а р е з к и ш е ч н и к а |
разви |
вается |
к а к с о п у т с т в у ю щ и й |
с и н |
д р о м , обусловленный основным забо леванием. В этих случаях необходимо проводить весь комплекс антипаретических мероприятий.
Предоперационная подготовка при сверхостром илеусе должна быть инди видуализирована. Для этого необходи мо по возможности точно установить характер патологического процесса в брюшной полости, выявить степень на рушений функции сердечной и дыха тельной систем, изменения паренхима тозных органов. Однако получить под робную и точную информацию о про цессах, происходящих в организме, за короткий срок перед операцией невоз можно . Таким образом, приходится пользоваться ориентировочными дан ными, опираясь на результаты физикального, лабораторного и рентгеноло гического обследования, которые, одна ко, должны занимать минимум време ни. Решающее значение, конечно, имеет клиническая картина [Дедерер Ю.М., 1971].
Развивающийся парез кишечника спо собствует усугублению сдвигов гомеостаза, поэтому коррекция основных ви дов обмена, КОС, водно-электролитного и белкового баланса является важной задачей профилактики динамического илеуса [Симонян К.С., 1968; Махов Н.И.,
Селезнев Г.Ф., |
1970; |
Дедерер Ю.М., |
1 9 7 1 ; Ситковский Н.Б., |
Алмаший Г.Г., |
|
1 9 7 1 ; Jost R., Jungst B.K., 1 972, и др.].
При поздней спаечной непроходимости в острой фазе заболевания, когда комплексная
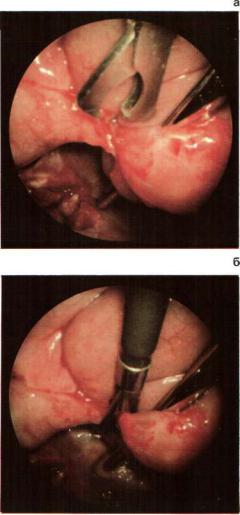
консервативная терапия не приводит к купи рованию спаечного илеуса, мы в последние годы (у 31 больного) практикуем щадящее разделение спаек с помощью лапароскопии. После введения лапароскопа и панорамного осмотра, как правило, определяются разду тые петли тонкой кишки над препятствием, которое представляет собой либо шнуровидную спайку, либо припаянный участок саль ника, а иногда подпаянную к передней
Рис. 40. Спаечная |
непроходимость |
|
до (а) |
и |
после рассечения |
спайки |
(б). |
|
1 4 7
Абдоминальная хирургия у детей
брюшной стенке петлю кишки в виде двуст волки. Пересечение спаек производим с по мощью коагулирующих щипцов, вводимых вместо манипулятора. Если после разделения спаек и их коагуляции непроходимость устраняется, происходит заполнение газом нижележащих спавшихся участков кишки. Другие сращения, не вызывающие наруше ния проходимости, лучше не пересекать. У 1/з больных при сплошном спаечном про цессе лапароскопичесное разделение спаен не представлялось возможным, и они под верглись операции (рис. 40).
Для исследования моторики кишечни ка в послеоперационном периоде про водится наружная регистрация биоэлек трической активности тонкой кишки . Нормализация перистальтики характе ризуется появлением на энтерограмме, регистрируемой аппаратом ЭГС-4 с расширенной полосой частот, редких больших волн с частотой 1-2 в 1 мин [Смирнов А.Н., 1981]. Восстановление перистальтики служит показанием н постепенному проведению энтерального питания.
Состояние плинированных петель ки шок после операции объективно оцени вается путем энтероклизмы в условиях искусственной гипотонии [Степанов Э.А. и соавт., 1978].
Инвагинация
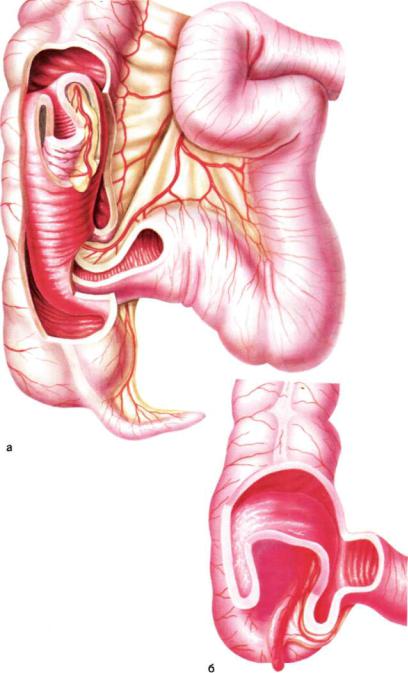
Инвагинация составляет до 50 % всех случаев кишечной непроходимости у детей младшего возраста [Рошаль Л.М., 1970]. Наиболее часто (до 80%) инваги нация встречается в возрасте 3-9 мес. Выделяют тонконишечную, толстоки шечную и смешанную (тон нотол сток и- шечную, тонкотоикотолстокишечную) инвагинацию (рис. 41). Возможно также наличие у одного больного нескольких инвагинаций или даже ретроградной (внедрение нижележащего отдела нишни в вышележащий) инвагинации [Ро шаль Л.М., 1970].
Наиболее частой причиной идиопа-
тичесной инвагинации у детей грудного возраста является расстройство коорди нации сокращения циркулярных и про дольных мышц кишки . Следует отме тить, что у детей раннего возраста дви жения кишечника хаотичны [Кобакова Е.М., 1968], периодическая деятель ность формируется с возрастом. Эти особенности играют важную роль в на рушении пассажа при патологических воздействиях или пищевой нагрузке. Не маловажным фактором является также недостаточная зрелость ферментатив ного аппарата желудочно-кишечного тракта. Указанные особенности обуслов ливают частоту возникновения инваги нации в период прикорма. Нарушение ритма кормления, несоблюдение прин ципа постепенности введения прикорма увеличивают нагрузну на секреторные клетки слизистой оболочки. По мнению Е.М.Кобаковой (1968), Г.Г.Рогацкого (1969), большой объем „новой" пищи нарушает последовательность сокраще ние - расслабление, поэтому не дости гается достаточного градиента давления в просвете находящихся рядом участ ков кишечника. Таким образом, инваги нация в грудном возрасте вознинает в результате дискоординации сокращений циркулярных и продольных м ы ш ц стен ки кишки . Немаловажна роль сопут ствующих или предшествующих заболе ваний (респираторная инфекция, энте риты, колиты и др.). Органические причины инвагинации отмечаются не более чем в 2-3 % случаев. Так, у детей старше года инвагинация иногда возни кает в результате эмбриональных тяжей и спаек в брюшной полости, диверти кула Менкеля, недостаточности илеоценальной заслонки, неспецифического мезаденита, кровоизлияния в стенку кишки при абдоминальной форме бо лезни Шенлейна - Геноха и до.
Клиническая нартина. Заболевание начинается остро, с внезапного резкого беспокойства, ребенок плачет, сучит ножками, мечется, не находя себе мес-
148
Патология тонной кишки
та. Это беспокойство связано с болью, возникающей в результате натяжения брыжейки внедрившейся кишки. Боли носят характер приступов и связаны с перистальтикой. Со временем продол жительность периода беспокойства удлиняется, а „светлый промежуток" укорачивается. Между приступами ре бенок занимает вынужденное положе ние, пытается уснуть. Одновременно с началом приступа, иногда несколько позже, появляется рвота пищей, съеден ной в последнее кормление. Рвота носит рефлекторный характер. Более поздний, но важный признак инвагинации - кровянистые выделения из прямой кишки, которые вначале имеют малино вую окраску. При внедрении кишки с брыжейкой происходит сдавление по следней, блокируется венозный отток при сохраненном вначале артериальном притоке. Нагнетание крови приводит к диапедезному пропитыванию стенки кишки (увеличение отека) и выпоту в просвет кишечника. В более поздние сроки при выраженном отене кишки происходит разрыв мелких сосудов сли зистого и подслизистого слоев и в стуле появляются прожилки крови со сгустка ми. Исследования Л.М.Рошаля (1970) показали, что только у 40 % больных кровянистые выделения появляются в первые 4 ч от начала приступа беспо койства, у 70 % - в первую половину сутон и у 30 % - во вторую.
Диагноз инвагинации ставится на основании анамнеза, данных осмотра и дополнительных методов обследования. При осмотре обращают внимание на конфигурацию живота. Вначале он пра вильной формы, затем (к концу первых суток) появляется вздутие, выраженное беспокойство при пальпации, могут воз никать симптомы перитонизма. Чрез вычайно важно при пальпации опреде лить инвагинат (мягко-эластическое подвижное образование), который мо жет располагаться в правой подвздош ной области (тонко-толстокишечная ин
вагинация), в правом подреберье (сле по-ободочная инвагинация), в области пупна (тонкокишечная инвагинация). При пальпации инвагината, как правило, у ребенка возникает беспокойство. В этот момент выслушивание живота дает возможность уловить резкое усиление перистальтических шумов.
При ректальном обследовании выяв ляются симптом Обуховской больницы (снижение тонуса анального сфинктера и пустая, раздутая ампула прямой кишни) и следы крови на перчатке. Од нако в начале заболевания (до 6 ч) эти симптомы могут отсутствовать.
Рентгенологически при контрастирова нии толстой кишки воздухом можно выявить тонко-толстокишечную и сле по-ободочную инвагинацию по сле дующей методике: катетер, соединен ный с баллоном Ричардсона, вводят в
прямую нишку. Целесообразно исполь зовать катетер с раздувной манжеткой, при помощи которой можно плотно фиксировать его в прямой кишке и пре дотвратить выхождение нагнетаемого воздуха. Необходимо отметить, что инсуффляцию воздуха надо проводить под манометрическим контролем. Реко мендуется создавать давление до 10,7 кПа. Наличие „серпа" воздуха вокруг головки инвагината полностью подтвер ждает диагноз тонко-толстокишечной инвагинации (рис. 42).
Свободное прохождение воздуха че рез баугиниеву заслонку и контрасти рование терминального отдела по двздошной кишки позволяет исключить тонко-толстонишечную и слепо-ободоч ную инвагинацию.
При подозрении на тонкокишечную инвагинацию целесообразно провести пальпацию живота после введения ре лаксантов короткого действия [Пашерстник А.А., Рошаль Л.М., 1961] на фоне вспомогательной вентиляции легких.
Лечение. Существуют консерватив ный и оперативный способы дезинвагинации. При незначительном и непродол-
149
Абдоминальная хирургия у детей
