
6 курс / Медицинская реабилитация, ЛФК, Спортивная медицина / Основы_паллиативной_помощи_Р_Твайкросс,_З_Уилкок_2020
.pdf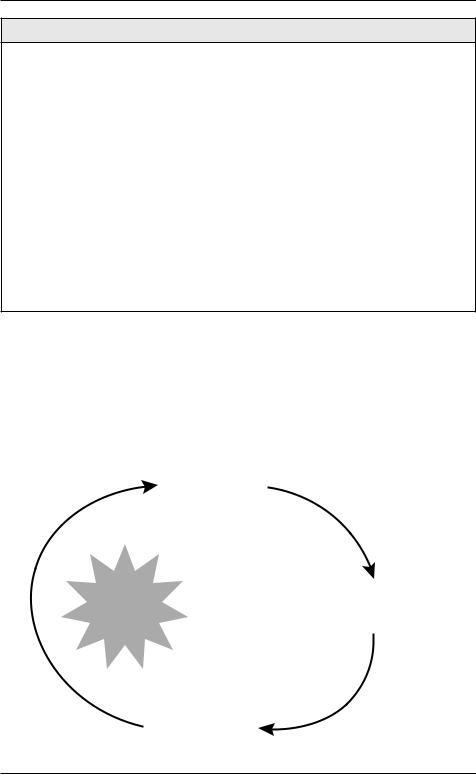
Глава 11. Симптоматическое лечение психических и неврологических нарушений
Рамка 11.Б. Проявления панической атаки [4]
Ограниченный период ощущения сильного страха или дискомфорта, во время которого внезапно развиваются и достигают пика в течение 10 минут четыре или более симптома из перечня ниже:
∙сердцебиение, тахикардия;
∙потливость;
∙дрожь и озноб;
∙затрудненное дыхание или удушье;
∙ощущение нехватки воздуха;
∙боль или дискомфорт в области груди;
∙тошнота или неприятные ощущения в животе;
∙головокружение, неустойчивость, предобморочное состояние, ощущение пустоты в голове, слабость;
∙дереализация (чувство нереальности происходящего) или деперсонализация (отделенность от самого себя);
∙страх утратить контроль над происходящим или сойти с ума;
∙страх смерти;
∙парестезия (ощущение онемения или покалывания);
∙приливы жара или холода
•• реакцией пациента на возникшие обстоятельства;
•• следствием неконтролируемых симптомов, в частности одышки (см. ниже);
•• проявлением делирия с возбуждением;
•• спровоцированной приемом препаратов, например кортикостероидов;
•• формой височной эпилепсии у пациентов с опухолями головного мозга.
Упациентов с одышкой повышен риск возникновения панических атак (рис. 11.1), поэтому все пациенты с тяжелой одышкой должны пройти скрининг с целью выявления панических атак.
Одышка
Паника |
Непонимание происходящего |
Страх смерти |
Нарастание
тревоги
Рисунок 11.1. Одышка является распространенным триггером приступа паники
230

Депрессия
Распространенной особенностью является постоянный страх возникновения панических атак и их последствий, например, страх задохнуться и умереть во время приступа [5]. К другим симптомам респираторной панической атаки относятся:
••эпизоды одышки в покое;
••слабая связь между нагрузкой и одышкой;
••резкие изменения выраженности одышки в течение нескольких минут;
••одышка, связанная с определенной обстановкой.
Некоторые пациенты с БМН/БАС на терминальной стадии время от времени выглядят испуганными, но не в состоянии рассказать о своих чувствах. Поскольку у таких пациентов часто наблюдается дыхательная недостаточность на начальной стадии, вполне вероятно, что страх, выражаемый невербально, свидетельствует о панике.
Лечение
Исправить исправимое
По возможности используйте виды терапии, направленные на устранение причины, например противоэпилептические средства при панике, которая является манифестацией височной эпилепсии.
Немедикаментозное лечение
См. также разд. «Тревога», с. 227.
Если у пациентов с одышкой развивается паника, скорректировать ситуацию нередко помогает успокаивающее присутствие и рекомендация пациенту с гипервентиляцией дышать более медленно и сосредоточиться на том, чтобы сделать адекватный выдох. Пациентов также необходимо обучить правильным техникам дыхания, контролю над дыханием и методам релаксации (см. с. 186).
Вне зависимости от того, связаны ли панические атаки с одышкой или нет, важно исследовать их возможные причины. В случае пациентов с заболеванием, угрожающим жизни, очевидно, есть причина, провоцирующая одышку, — страх приближения смерти, распада и небытия. Большинство пациентов не скрывает подобных опасений, и проявление эмпатии и открытое обсуждение помогает их выявить.
Если после открытого обсуждения не снижается частота и интенсивность панических атак, рекомендована когнитивная поведенческая терапия [6], однако ее доступность может быть ограничена.
Медикаментозное лечение
Такое же, как при тревоге, см. с. 228.
Депрессия
Большая депрессия развивается у 5–20% пациентов на поздних стадиях онкологического заболевания [1]. Кроме того, у 15–20% наблюдается депрессия в менее тяжелой форме, которая, вероятно, также является основной причиной страдания и отчаяния.
231
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Глава 11. Симптоматическое лечение психических и неврологических нарушений
Клиническая депрессия часто не диагностируется, поскольку ее симптомы совпадают с адекватными ситуации эмоциями — скорбью по поводу смерти (печаль), упадком духа (духовные страдания, чувство безнадежности, «какой смысл бороться?» [7]), а также соматическими симптомами онкологического заболевания (такими как анорексия, нарушение сна, запор, потеря веса). Кроме того, многие пациенты пытаются игнорировать или скрывать свои отрицательные эмоции («Мне нужно просто принять ситуацию и смириться с ней»).
Идентифицировать депрессию особенно важно потому, что стандартное лечение эффективно примерно в 80% случаев. При отсутствии лечения депрессия:
••усугубляет другие симптомы;
••приводит к социальной изоляции;
••не позволяет пациенту закончить «незавершенные дела».
Клинические проявления и оценка
Диагностировать депрессию может быть затруднительно при наличии физического заболевания, которое ослабляет пациента (см. Краткое клиническое руководство, с. 234).
Важно опрашивать самих пациентов об их настроении и не опираться только на информацию от других лиц. Полезно задавать следующие вопросы:
«Как Вы справляетесь с происходящим?» «Как Вы себя чувствуете?» «Какое у Вас настроение в последнее время?» «Вы подавлены?»
«У Вас раньше была выраженная депрессия? Сейчас все так же?» [8] Некоторые пациенты выглядят подавленными, но на самом деле они
приближаются к смерти, у них не осталось ни на что сил и, соответственно, утрачена возможность получать удовольствие от жизни. При менее тяжелом состоянии необходимо дифференцировать следующие проявления:
••печаль, вызванная изменением личных обстоятельств (адаптационная реакция);
••упадок духа, связанный с некупированным тяжелым болевым синдромом или другими мучительными симптомами, тревожностью, бессонницей, чувством отчаяния и одиночества;
••депрессия (см. рамку 11.В и рис. 11.2).
Диагностика затруднена, поскольку соматические симптомы депрессии совпадают с симптомами онкологического заболевания, такими как:
••анорексия;
••потеря веса;
••запор;
••нарушение сна;
••потеря либидо.
Если остаются сомнения, окончательное решение можно отложить на 1–2 недели. В течение этого времени, при условии что служба паллиативной помощи обеспечивает общую поддержку, моральное состояние пациента может улучшиться, также могут произойти адаптационные реакции.
232
Депрессия
Рамка 11.В. Признаки, помогающие дифференцировать депрессию от тоски (адаптационной реакции) и деморализации (упадка духа)
Проявления, общие для всех трех |
|
Проявления, в большей степени |
||||||
состояний |
|
|
присущие депрессии |
|||||
Потеря интереса |
|
|
Утрата всех эмоций и чувства |
|||||
Сниженная концентрация |
|
|
удовольствия от жизни |
|||||
|
|
|
|
|
|
|
||
Слезливость |
|
|
Избегание общения |
|||||
|
|
|
|
|
|
|
||
Тревога |
|
|
Невозможность отвлечься |
|||||
|
|
(но с суточными колебаниями) |
||||||
Снижение продолжительности сна, |
|
|||||||
|
Раздражительность |
|||||||
усталость |
|
|
||||||
|
|
|
|
|
|
|
||
Анорексия |
|
|
Чрезмерное чувство вины |
|||||
|
|
|
|
|
|
|
||
Суицидальные мысли |
|
|
Не поддающаяся терапии боль |
|||||
|
|
|
|
|
|
|
||
|
|
|
Суицидальные попытки |
|||||
|
|
|
|
|
|
|
||
|
Описание |
|
|
|
||||
|
О депрессии свидетельствуют |
|||||||
|
следующие симптомы, если |
|||||||
|
наблюдаются одновременно: |
|||||||
|
Стойкое снижение настроения |
|||||||
|
Стойкая утрата способности получать |
|||||||
|
удовольствие от жизни |
|||||||
|
Чувство безнадежности или собственной |
|||||||
|
неполноценности |
|
|
|
||||
|
Чрезмерное чувство вины |
|||||||
|
Суицидальные мысли или попытки |
|||||||
Психологические факторы |
|
|
|
|
|
|
Дифференциальная |
|
|
|
|
|
|
|
|||
Факторы риска развития депрессии |
|
|
|
|
|
диагностика |
||
Депрессия в анамнезе |
|
Плохое |
|
|
Адаптационная реакция |
|||
Индивидуальные стратегии |
|
|
|
Упадок духа |
||||
|
настроение |
|
|
|||||
совладания/ личностные |
|
|
|
(деморализация) |
||||
|
|
|
|
|
|
|||
качества |
|
|
|
|
|
|
Печаль |
|
Реакция на диагноз |
|
|
|
|
|
|
Горе |
|
|
|
|
|
|
|
|||
или инвалидность |
|
|
|
|
|
|
Депрессия |
|
Недостаточная социальная |
|
|
|
|
|
|
|
|
Физиологические причины депрессии |
||||||||
поддержка |
||||||||
Генетические |
Метаболические |
|||||||
Неразрешенные проблемы |
||||||||
Лекарственные |
Эндокринные |
|||||||
Некупируемые симптомы |
||||||||
средства |
Гиповитаминоз |
|||||||
Тяжелая утрата |
||||||||
Онкологическое |
Заболевание головного |
|||||||
|
||||||||
|
заболевание |
мозга |
||||||
|
Инфекция |
|
|
|
||||
Рисунок 11.2. Четыре измерения в оценке плохого настроения
Иногда целесообразно использовать валидированные скрининговые инструменты, например Эдинбургскую шкалу депрессии [9, 10]. Однако это, скорее всего, не поможет прояснить ситуацию в неоднозначных случаях. Если остаются сомнения, необходима консультация психиатра.
Примерно у половины пациентов желание скорой смерти вызывается депрессией или другим серьезным психическим расстройством (см. с. 41).
233
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Глава 11. Симптоматическое лечение психических и неврологических нарушений
Объяснение
Разъяснительная работа с пациентом выстраивается с учетом его физического и психологического состояния. Часто пациентам помогает объяснение, что депрессия не является чем-то постыдным. Например:
«Мне кажется, у вас развилось депрессивное расстройство. … Болезнь — это тяжелая работа, которая изматывает эмоционально. Постоянный стресс сокращает количество определенных веществ в головном мозге, и это вызывает депрессию. … Антидепрессанты — лекарства, которые помогают головному мозгу восполнить дефицит этих веществ».
Лечение
Резюме см. в Кратком клиническом руководстве ниже. Также см. раздел «Антидепрессанты» (с. 391).
Краткое клиническое руководство: депрессия
Печаль и слезы, даже если одновременно с ними наблюдаются преходящие мысли о самоубийстве, не свидетельствуют о наличии депрессии или необходимости принимать антидепрессанты. Нередко они являются частью адаптационной реакции и проходят со временем. У части пациентов скорее отмечается упадок духа, нежели депрессия, и они хорошо отвечают на симптоматическое лечение и психосоциальную поддержку.
Обследование
1. Скрининг: примерно у 5–20% пациентов на поздних стадиях онкологического заболевания развивается большое депрессивное расстройство. Депрессия может остаться недиагностированной, если не проводить специальный опрос всех пациентов:
«Какое у вас настроение в последнее время?» … «Вы подавлены?» «У вас раньше была выраженная депрессия? Сейчас все так же?»
2. Опрос: если возникло подозрение на депрессию, следует более тщательно исследовать настроение пациента, поощряя его рассказать о своем состоянии больше и используя правильные наводящие вопросы. К симптомам, указывающим на депрессию, относятся:
••стойкое снижение настроения (каждый день в течение всего дня на протяжении нескольких недель) (ключевой симптом);
••стойкая утрата способности получать удовольствие от жизни (ангедония) (ключевой симптом);
••суточные колебания настроения (хуже утром и лучше вечером);
••пробуждение после ночного сна существенно раньше, чем обычно (например, на 1–2 часа) и «отвратительное» самочувствие;
••чувство безнадежности или собственной неполноценности;
••чрезмерное чувство вины;
••изоляция от членов семьи и друзей;
234

Краткое клиническое руководство: депрессия
••постоянные мысли о самоубийстве и/или попытки самоубийства;
••просьбы об эвтаназии.
3.Дифференциальная диагностика: симптомы депрессии и онкологического заболевания, а также депрессии и печали, совпадают. Если есть подозрение, что пациент страдает депрессией, необходимо повторить обследование через 1–2 недели, в течение которых осуществляется основная поддержка и активное симптоматическое лечение. Если подозрения сохраняются, необходима консультация психолога или психиатра.
4.Медицинские причины: депрессия может быть обусловлена:
••заболеванием, например гиперкальциемией, метастазами в головной мозг;
••реакцией на тяжелые, не поддающиеся терапии соматические нарушения;
••приемом лекарственных средств, например противоопухолевых препаратов, бензодиазепинов, нейролептиков, кортикостероидов.
Лечение
5.Исправить исправимое: устранить медицинские причины, особенно интенсивный болевой синдром и другие мучительные симптомы.
6.Немедикаментозное лечение:
••объяснение пациенту и убеждение его в том, что симптомы можно скорректировать;
••у пациентов с депрессией положительный эффект нередко отмечается при посещении центра дневного пребывания, где оказывается паллиативная помощь;
••специализированная психологическая помощь (работа с клиническим психологом и пр.);
••общение с другими специалистами психосоциальной сферы (например, специалистом в духовной помощи или в арт-терапии) может быть эффективно, однако избегайте перегрузки пациента одновременным на-
правлением ко многим специалистам. 7. Медикаментозное лечение:
••если прогнозируемая продолжительность жизни пациента >4 недель, следует назначить обычно применяемый антидепрессант; если <4 недель, рекомендуется назначить психостимулятор;
••начальные и последующие дозы антидепрессантов обычно ниже для ослабленных пациентов, по сравнению с физически сохранными;
••любые антидепрессанты могут вызвать синдром отмены при резком прекращении приема; как правило, следует отменять препарат постепенно в течение 4 недель;
••при приеме стандартных доз один СИОЗС может быть заменен другим без подбора эквивалентных доз и перерыва в лечении для выведения препарата и его активных метаболитов из организма. Миртазапин, 15 мг, может быть напрямую заменен на другие СИОЗС: флуоксетин, циталопрам или пароксетин (все по 20 мг); сертралин, 50 мг;
••перед заменой препарата постепенно снижайте высокие дозы СИОЗС;
••требуется с осторожностью переводить пациента с приема трициклических антидепрессантов или ингибиторов МАО либо на прием данных препаратов.
235
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Глава 11. Симптоматическое лечение психических и неврологических нарушений
Антидепрессанты, рекомендованные в «Формуляре основных лекарственных средств в паллиативной помощи»
Препараты первой линии
Психостимуляторы, например, метилфенидатa
Особенно целесообразны, если прогнозируемая продолжительность жизни <2– 4 недель:
∙начать с 2,5–5 мг 2 раза в сутки (при пробуждении или за завтраком и в полдень или за обедом);
∙в случае необходимости ежедневно повышать дозу на 2,5 мг 2 раза в сутки до 20 мг 2 раза в сутки;
∙в редких случаях необходимы более высокие дозы, например, 30 мг 2 раза
в сутки или 20 мг 3 раза в сутки..
СИОЗС, например сертралин или циталопрам
Особенно целесообразны, если прогнозируемая продолжительность жизни <2– 4 недель и депрессия сопровождается тревогой:
∙не оказывают M-холинолитическое действие, но могут вызвать обострение тревоги в начале приема;
∙в случае необходимости назначить диазепам на ночь;
∙начать с сертралина, 50 мг 1 раз в сутки, или циталопрама, 10 мг 1 раз в сутки, дозу циталопрама после недели приема повысить до 20 мг;
∙если после 4 недель приема улучшения не наблюдается или наблюдается только частичное улучшение после 6–8 недель приема, следует:
–увеличить дозу сертралина на 50 мг или циталопрама на 10 мг либо
–перевести пациента на антидепрессант второй линии;
∙максимальная суточная доза сертралина 200 мг, циталопрама — 40 мг (20 мг у пациентов старше 60 лет; при поражении печени; на фоне приема циметидина, омепразола или других ингибиторов изофермента 2C19 цитохрома P450);
∙низкая вероятность возникновения синдрома отмены (прекращения терапии)..
Препараты второй линии
Альтернативный СИОЗС, например сертралин или циталопрам
Дозы такие же, как указаны выше..
Миртазапин
Эффективен у пациентов с тревогой / ажитацией:
∙начальная доза 15 мг на ночь;
∙если после 2 недель приема улучшение незначительное или отсутствует, следует увеличить дозу до 30 мг на ночь;
∙одновременная блокада H1-гистаминовых рецепторов вызывает седативный эффект, однако при повышении дозы он уменьшается за счет норадренергических эффектов;
∙меньше побочных эффектов, чем у трициклических антидепрессантов..
Если в течение 4 недель нет ответа на лечение, рекомендованы мероприятия третьей линии..
Мероприятия третьей линии
∙Проконсультироваться с психиатром..
∙Повысить дозу..
∙Сменить антидепрессант..
∙Использовать СИОЗС или СИОЗН в комбинации с миртазапином, оланзапином или кветиапином
a Метилфенидат относится к Списку наркотических средств, психотропных веществ и их прекурсоров, оборот которых в РФ запрещен (Список I, Постановление Правительства РФ от 30.06.1998 № 681 (в редакции от 09.08.2019). — Примеч. ред.
236

Риск самоубийства
Риск самоубийства
Упациентов с прогрессирующим заболеванием повышен риск самоубийства. К факторам риска относятся:
•• болевой синдром или другие симптомы, которые плохо контролируются; •• поздние стадии заболевания или неблагоприятный прогноз; •• делирий или расторможенность; •• недостаточная социальная поддержка;
•• злоупотребление психоактивными веществами; •• наличие в личном или семейном анамнезе психических расстройств или
суицидов.
Суицидальная идеация — это мысли о том, чтобы покончить с собой [1]. Вопреки опасениям многих врачей, расспрос пациента о том, не планирует ли он самоубийство, не наводит пациента на суицидальные мысли.
Убольшинства пациентов мысли о самоубийстве возникают кратковременно в минуты сильного отчаяния. Однако для некоторых из них подобные мысли становятся постоянными и в результате у пациента может возникнуть четкое намерение покончить с собой. Если речь идет о таком случае, крайне
важна неотложная консультация психиатра.
Бессонница
Бессонница — это нарушение, связанное с трудностями засыпания или поддержания сна, что приводит к нарушению дневной активности. Существует множество причин бессонницы (рамка 11.Г).
Рамка 11.Г. Причины нарушений ночного сна |
||
|
|
|
Физиологические |
Некупированные симптомы |
|
Деменция, сопровождающаяся |
Одышка |
|
нарушением цикла |
Диарея |
|
«сон–бодрствованиe» |
Недержание мочи |
|
Пожилой возраст |
Боль |
|
Сон в течение дня: |
Зуд |
|
длительный послеобеденный сон; |
Синдром беспокойных ног |
|
частые эпизоды непродолжительно- |
Рвота |
|
го сна или дремоты; |
Химические вещества |
|
седативные препараты |
||
Алкоголь (может вызвать рикошетную |
||
Факторы, вызывающие пробуждение: |
||
бессонницу) |
||
свет; |
||
β-адреноблокаторы (могут вызвать |
||
шум; |
||
кошмарные сновидения) |
||
частое мочеиспускание |
||
Кофеин |
||
|
||
Психологические |
Кортикостероиды |
|
Тревожность |
Диуретики |
|
Депрессия |
Симпатомиметики |
|
Страх умереть ночью |
Отмена приема седативных |
|
Отмена приема седативных |
препаратов на ночь |
|
препаратов на ночь |
|
|
Нарушения сна |
|
|
Апноэ во сне |
|
|
|
|
|
|
|
|
|
237 |
|
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Глава 11. Симптоматическое лечение психических и неврологических нарушений
Лечение
Основная задача при лечении бессонницы — определение причин и их коррекция, если это возможно. Например, оптимизация обезболивания за счет увеличения дозы анальгетиков на ночь.
Немедикаментозное лечение включает в себя следующие меры:
••замена матраса или кровати, если они неудобные;
••гигиена сна: исключить употребление кофеина, алкоголя и больших объемов жидкости перед сном, убрать телевизор из спальни, приглушить источники света и шума во время отхода ко сну;
••подъем в одно и то же время каждый день, независимо от продолжительности сна;
••увеличение дневной активности, исключение дневного сна;
••выявление страхов и тревог, в том числе тех, которые проявляются в форме повторяющихся плохих сновидений или ночных кошмаров;
••специальные техники релаксации, например медитация. Медикаментозное лечение включает в себя:
••прием кортикостероидов и диуретиков только в утренние часы;
••прием седативного препарата на ночь, например зопиклона;
••прием антидепрессанта с седативным эффектом, например амитриптилина или миртазапина, если бессонница обусловлена клинической депрессией.
Ранее выявленное психическое заболевание
Психические заболевания часто являются длительными и рецидивирующими. Вероятность развития биполярного расстройства или шизофрении на протяжении жизни составляет примерно 1–3%, а распространенность тревоги и депрессии еще выше. Если у пациента присутствует в анамнезе психическое заболевание, важно:
••обращать внимание на предшествующую терапию, госпитализации (принудительные и добровольные) и попытки самоубийства;
••поддерживать контакт со специализированными психиатрическими службами;
••проверять наличие лекарственных взаимодействий при назначении новых препаратов;
••соблюдать требования лекарственного мониторинга при приеме препаратов с высоким риском нежелательных явлений, например лития, клозапина;
••обеспечить пациентов с лекарственной и/или алкогольной зависимостью соответствующей заместительной терапией; принять меры, снижающие вред, например предоставить стерильные иглы1.
1 Здесь автор упоминает основные элементы так называемой программы «снижения вреда» (harm reduction) для наркозависимых. Она действует в некоторых странах Европы и включает в себя программы обмена шприцев, а также метадоновую терапию для лечения опиоидной зависимости. Некоторые общественные организации являлись сторонниками внедрения этих программ на территории России в целях снижения темпов распространения наркомании и ВИЧ-инфекции. Однако реализация таких программ не поддерживается действующим российским законодательством и рассматривается как шаг на пути к легализации наркотиков.
238

Делирий
Делирий
Делирий — термин, используемый для описания острой спутанности сознания (острая мозговая недостаточность), связанной с заболеванием, интоксикацией или синдромом отмены (рамка 11.Д).
Рамка 11.Д. Диагностические критерии делирия [4]
1.Нарушение внимания (сниженная способность направлять, фокусировать, удерживать и переключать внимание) и осознания (нарушение ориентирования в окружающей среде)..
2.Изменение когнитивных функций (например, расстройство памяти, дезориентация, нарушение речи, нарушение восприятия), которые не объясняются ранее существовавшей, диагностированной или развивающейся деменцией..
3.Нарушение развивается за короткое время (как правило, за несколько часов или дней), выраженность нарушений обычно колеблется в течение дня..
4.Данные анамнеза, осмотра или лабораторных исследований подтверждают, что нарушение является прямым физиологическим следствием основного заболевания, действия токсического вещества, лекарственного средства или сразу нескольких причин
Нарушение сознания вызывает расстройство восприятия и ориентации, которые проявляются в виде различных психоневрологических нарушений.
Делирий развивается у <30% госпитализированных пациентов и у <85% пациентов в конце жизни [11]. Это самое распространенное психоневрологическое осложнение на поздних стадиях заболевания, однако оно часто не диагностируется (и, следовательно, не лечится).
Делирий, как правило, является обратимым состоянием, исключение составляют умирающие пациенты. У них лечение в основном направлено на контроль поведения и симптомов, вызывающих дистресс.
Клинические проявления
Делирий вызывается множеством различных причин, однако его клинические проявления довольно стереотипны, с набором ключевых симптомов (рамка 11.Е).
Изменение уровня возбуждения и нарушение когнитивных функций, как правило, возникает остро и развивается за несколько часов или дней.
На основании уровня возбуждения и психомоторной активности, обычно выделяют три клинических подтипа делирия:
••гиперактивный: характеризуется беспокойством, возбуждением, с повышенной настороженностью, галлюцинациями и бредом (чаще связан с лекарственной или наркотической интоксикацией и алкогольным или наркотическим абстинентным синдромом);
••гипоактивный: характеризуется психомоторной заторможенностью, сонливостью, нарушением сознания; галлюцинации и бред менее характерны (чаще связан с гипоксией, метаболическими нарушениями и энцефалопатией; более высокий риск смерти);
••смешанный: чередующиеся проявления возбуждения и сонливости.
239
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
