
6 курс / Кардиология / Сердечно_легочная_реанимация_неонатология_лихорадка_и_основы_ан
.pdfТаким образом, можно отметить сравнительно ограниченныйарсеналдиагностическихметодов,применяемыхвпериоде новорожденности, недостаточную эффективность одних только клинических методов и высокую ответственность врачей, проводящих эту диагностику на первичном этапе. Из-за быстрого развития критического состояния успешное выполнение хирургического вмешательства лимитируется временем, затрачиваемым на диагностику, транспортировку в специализированный центр и подготовку к операции. В этих условиях большое значение приобретает раннее выявление порокаиправильнопроведеннаятерапевтическаяподготовка, что способствует успеху хирургического вмешательства.
Основная задача акушера-гинеколога и неонатолога в условиях родовспомогательного учреждения – заподозрить наличие у новорожденного жизнеугрожающей патологии сердечно-сосудистой системы и определить показания к неотложной консультации кардиолога или кардиохирурга. Элементарные навыки пропедевтики и доступные инструментальные методы диагностики (пульсоксиметрия, рентген грудной клетки, ЭКГ, измерение артериального давления на руках и ногах) позволяют определить наличие у ребенка критического ВПС. Необходимо помнить:
критические ВПС могут быть афоничны;
определение наполнения пульса на руках и ногах обязательно (!) всем детям;
измерение артериального давления и пульсоксиметрию необходимо проводить на руках и ногах;
артериальная гипоксемия при ВПС допустима (транспозиция магистральных артерий, ТМА, атрезия, стеноз легочной артерии);
для новорожденных не характерны «одышечно-циано- тические» приступы;
простагландины,притерапиикритическойгипоксемии эффективнее, чем кислород;
282
особое внимание необходимо уделять детям с факторами риска (недоношенность, внутриутробные инфекции, синдромальная патология, гипоксически-ишемическая энцефалопатия, соматическая патология, ИВЛ);
перевод из родильного дома в первые сутки жизни не всегда оправдан и показан.
Общие принципы терапии
При лечении младенцев с ВПС выделяют общие и специальные мероприятия. Основными задачами являются снижение метаболических потребностей организма и миокарда, обеспечение энергозатрат, уменьшение или увеличение объема циркулирующей крови, контроль за резистентностью легочных и периферических сосудов, регуляция сердечного ритма и т. д. Целью терапии является снижение требований к сердечному выбросу, объемная разгрузка сердца и его инотропная поддержка. При этом важнейшей особенностью терапии новорожденных является большая точность дозировки медикаментозных и инфузионных воздействий.
Терапия простагландинами применяется при пороках, когда ОАП является основным или даже единственным источником поступления крови в легочную артерию или аорту (дуктус-зависимое кровообращение). Простагландины группы Е избирательно действуют на стенки артериального протока и легочных сосудов, приводя к их расслаблению и увеличению проходимости ОАП.
Терапию ингибиторами синтеза простагландинов (индометацин, ибупрофен) успешно используют для закрытия ОАП.Однакоданныепрепаратымогутбытьнеэффективными примерно в 30 % случаев. Таким образом, важным методом лечения ОАП остается хирургический.
Одним из основных препаратов для лечения сердечной недостаточности на сегодняшний день остается дигоксин.
283
Терапия дигоксином может проводиться как с насыщением препаратом, так и с поддерживающей дозой. В условиях родовспомогательного учреждения, во избежание передозировки препарата, лучше начинать терапию сразу с поддерживающей дозы дигоксина. Поддерживающая доза дигоксина – 0,00001 г/кг в сутки в 2 приема (каждые 12 часов). При терапии дигоксином обязательны контроль частоты сердечных сокращений новорожденного в состоянии покоя (не менее 120 уд. в минуту) и прием препаратов калия.
Принципы успешного лечения новорожденных с жизнеугрожающими ВПС:
создание комфортного теплового режима, т.е. помещение ребенка в кувез, где постоянно поддерживается определенная температура (32–34 °С) и влажность (70–90 %);
установка центрального венозного катетера и, при необходимости, постоянная внутривенная инфузия жидкости;
профилактика развития критических состояний в родильном доме, поддержание нормального водно-электро- литного и биохимического состава крови (концентрации гемоглобина, гематокрита, калия, кальция, глюкозы, креатинина, билирубина); коррекция метаболического ацидоза;
при угрозе закрытия ОАП у дуктус-зависимых больных увеличение (до 110−120 % от нормальных потребностей) общего объема инфузии (5−10 % глюкоза) и кормления на фоне постоянной оценки диуреза;
терапия простагландинами группы Е (простин, вазопростан), инфузия в центральную вену, постепенно
повышая дозу препарата (вазопростан, алпростадил) от 0,002 мкг/кг/мин до появления эффекта в виде шума ОАП и стабилизации больного (эффективная доза
0,05−0,1 мкг/кг/мин);
ИВЛ до операции строго по показаниям;
лечение сопутствующей патологии;
284
соевременная и грамотная транспортировка в специализированный стационар;
квалифицированная кардиохирургическая помощь.
2.10.2. Транспозиция магистральных артерий
Транспозиция магистральных артерий (ТМА) – это порок при котором аорта отходит от анатомически правого желудочка, а легочная артерия от анатомически левого.
Эпидемиология. Частота встречаемости ТМА – 0,22–0,33 на 1000 живорожденных детей, 6–7 % среди всех ВПС и до 23 % среди критических пороков.
Гемодинамика. При транспозиции магистральных сосудов в организме ребенка – два разобщенных круга кровообращения: венозная кровь из большого круга кровообращения возвращается в правые отделы сердца, а затем, через аорту, вновь попадает в большой круг кровообращения. Аналогичная ситуация происходит с оксигенированной кровью, циркулирующей в малом круге кровообращения. Для продолжения жизнивпостнатальномпериоденеобходимоналичиесообщения между кругами кровообращения, которое может быть на уровне межпредсердной или межжелудочковой перегородок, а также экстракардиально – на уровне открытого артериального протока (рис. 2.13). Учитывая особенности фетального кровообращения во внутриутробном периоде, порок протекает благополучно и проявляется сразу после рождения с началом закрытия фетальных коммуникаций, от размера которых напрямую зависит тяжесть состояния.
В зависимости от наличия сопутствующих внутрисердечных аномалий выделяют три основных типа порока:
1)ТМА с интактной межжелудочковой перегородкой («простая» ТМА);
2)ТМА с дефектом межжелудочковой перегородки (ДМЖП);
3)ТМА с ДМЖП и стенозом легочной артерии.
285
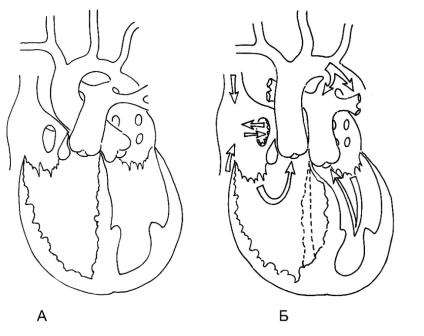
Рис. 2.13. Схема гемодинамики при ТМА (описание в тексте):
А – норма, Б – простая ТМА. В области открытого овального окна стрелками обозначен перекрестный ток крови
после выполненной баллонной атриосептостомии по Рашкинду
Клиническая картина. Для простой ТМА характерно прогрессирующееухудшение состояния в первые суткипосле рождения, проявляющееся выраженным цианозом, одышкой, тахикардией. Вследствие гипоксии ЦНС отмечаются изменения в поведении ребенка, характеризующиеся вялостью или повышенным беспокойством.
При аускультации ребенка с ТМА шум выслушивается крайне редко и связан с наличием другой внутрисердечной патологии – ДМЖП или стеноза легочной артерии.
При закрытии ОАП или открытого овального окна развивается резкое ухудшение состояния, прежде всего проявляющееся в критической гипоксемии.
286
Диагностика. Опорные симптомы в ранней диагностике ТМА:
При рутинном акушерском ультразвуковом исследовании наличие у плода 4 камер сердца и 2 дискордантно отходящихотжелудочковмагистральныхсосудов(приэтомвыявляется параллельный, а не перекрестный ход магистральных сосудов!); удовлетворительное состояние плода.
Рождение ребенка без фенотипических признаков порока сердца.
Раннее развитие артериальной гипоксемии 3-й стадии (с декомпенсированным метаболическим ацидозом).
Отсутствие разницы при пульсоксиметрии в пре-
ипостдуктальной области.
Обычный легочный рисунок в сочетании с характерным силуэтом сердца на рентгенограмме грудной клетки. Тень сердца овоидной формы («яйцо, лежащее на боку») (рис. 2.14, см. вклейку), сосудистый пучок узкий в передней проекции и широкий в боковой.
Афоничность порока; наличие шума отражает наличие ОАП или ДМЖП.
Быстрое развитие симптомов жизнеугрожающего состояния.
Основным методом диагностики является ЭхоКГ. Лечение. Родоразрешение рекомендуется проводить в
специализированном учреждении с возможностью обеспечить инфузию простагландинов, искусственную вентиляцию легких и перевод ребенка в кардиохирургическое отделение. При подозрении на ТМА необходима консультация детского кардиолога или кардиохирурга. Наличие транспозиции магистральных сосудов является основанием для перевода в кардиохирургический стационар!
Основные мероприятия до перевода:
1. Снижение метаболических потребностей (температурный комфорт, ограничение физических нагрузок).
287
2.Инфузия простагландинов группы Е (обязательно!).
3.Коррекция метаболического ацидоза!
4.Оксигенотерапия возможна, однако эффект от нее незначительный.
При рестриктивном межпредсердном сообщении эффективнымметодомявляетсябаллоннаяатриосептостомияпометоду Рашкинда. Основным методом хирургического лечения является анатомическая коррекция порока (операция Jatene).
Прогноз. При естественном течении 30 % детей погибают на 1-й неделе жизни, 50 % в течение месяца и 90 %
втечение первого года жизни. Относительно благоприятный прогноз имеют пациенты с ТМА и ДМЖП. В подавляющем большинстве случаев они не требуют экстренного перевода
вкардиохирургический стационар и операция выполняется
ввозрасте 2–3 месяцев жизни. Прогноз после хирургического лечения ТМА – благоприятный. Выживаемость после анатомической коррекции простой ТМА, в странах с развитой кардиохирургией, доходит до 98 %.
2.10.3.Коарктация аорты
Врожденное локальное или тубулярное сужение, чаще всего локализующееся в области «перешейка аорты» (участок аорты от устья левой подключичной артерии до устья ОАП).
Эпидемиология. Частота встречаемости коарктации аорты0,3–0,6на1000живорожденныхдетей,около6 %среди всех ВПС и до 10 % критических ВПС. В 70 % случаев коарктация аорты в грудном возрасте сочетается с одним или несколькими ВПС. У 26 % детей выявляют другие тяжелые экстракардиальные аномалии развития.
Гемодинамика. Основным гемодинамическим проявлением порока является обструкция кровотока в аорте, вследствие чего развивается высокое давление в левом желудочке и верхней половине туловища. В нижней половине туловища, напротив, имеется гипоперфузия и объем кровотока
288
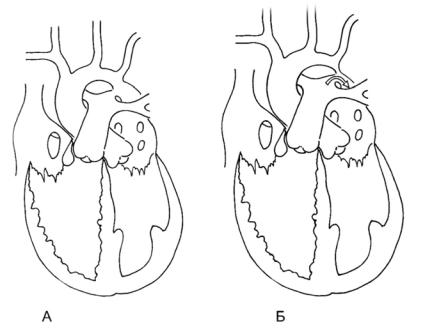
напрямую зависит от проходимости ОАП и степени сужения аорты (рис. 2.15).
Рис. 2.15. Предуктальная коарктация аорты:
А – норма, Б – коарктация аорты. Стрелкой показан дуктус-зависимый кровоток из легочной артерии в нисходящую аорту
Существуетмножествоклассификацийкоарктацииаорты в зависимости от сопутствующей кардиальной патологии, локализации сужения аорты и протяженности сужения. Для практической работы неонатолога наиболее удобно следующее распределение вариантов порока:
изолированная коарктация аорты;
коарктация аорты в сочетании с ДМЖП;
коарктация аорты в сочетании с другими ВПС (бледного или синего типа).
289

Клиническая картина. В первые сутки жизни коарктация аорты проявляется лишь при дуктус-зависимом характере кровотокавнисходящейаортевслучаезакрытияОАП.Вэтом случае быстро прогрессирует сердечная недостаточность с развитием метаболических нарушений.
Характерными проявлениями порока в течение 1 месяца жизни являются повышенное беспокойство, отсутствие аппетита и выраженный дефицит массы тела.
Диагностика. К наиболее информативным и доступным методам первичной диагностики коарктации аорты относится определение пульсации на правой руке и любой ноге. Отсутствие или резкое ослабление пульсации на бедренной артерии служит основанием заподозрить коарктацию аорты. Измерение аортериального давления (по Короткову) при коарктации
аорты продемонстрирует |
увеличение |
давления |
на руках |
и значительное снижение |
на ногах. |
В среднем |
давление |
у новорожденного ребенка составляет 70+9/40+6 мм рт. ст., а при наличии обструкции в области дуги давление на руках может повышаться выше 110 мм рт. ст. Обязательным являетсяизмерениенаобеихруках,таккакоднаизподключичных артерий может отходить от области сужения или ниже ее.
При сочетании коарктации аорты с ДМЖП происходит быстрое развитие легочной гипертензии. Сброс крови из легочной артерии (с высоким давлением) в аорту, через ОАП, может нивелировать градиент давления между руками и ногами. В этом случае важное значение принадлежит двузонной пульсоксиметрии, при которой насыщение крови кислородом на ногах будет ниже, чем на руках.
Опорными симптомами в ранней диагностике крити-
ческой обструкции дуги аорты являются:
симптомы жизнеугрожающего состояния, развивающиеся вскоре после рождения ребенка;
резко ослабленный или отсутствующий пульс на бедренных артериях;
290
наличие градиента систолического давления более 20 мм рт. ст. между правой рукой и любой ногой;
легочный рисунок застойного характера в сочетании
скардиомегалией на рентгенограмме грудной клетки;
наличие разницы при пульсоксиметрии в пре- и постдуктальнойобласти,атакжеметаболическийацидоз,развивающийся в первую очередь в нижней половине туловища;
отсутствие лечебного эффекта от оксигенотерапии;
отсутствие у новорожденных до операции существенного гипоксического или ишемического повреждения миокарда; в нарушении насосной функции сердца преобладает механический компонент.
Лечение. Родоразрешение рекомендуется проводить в специализированном учреждении с возможностью осуществления инфузии простагландинов, искусственной вентиляции легких и осуществления перевода ребенка в кардиохирургическоеотделение.Приподозрениинакоарктациюаортынеобходима консультация детского кардиолога или кардиохирурга. Наличие коарктации аорты является основанием для экстренного перевода в кардиохирургический стационар!
Основные мероприятия до перевода:
1. Снижение метаболических потребностей (температурный комфорт, ограничение физических нагрузок).
2. Инфузия простагландинов группы Е (обязательно!).
3. Инфузия кардиотоников (при низком сердечном выбросе).
Основной метод коррекции: резекция коарктации аорты
срасширенным анастомозом по типу «конец в конец». Прогноз. Прогноз после хирургической коррекции изо-
лированной коарктации благоприятный. Летальность после операции резекции коарктации аорты в среднем 4 % изависит от наличия сопутствующей патологии.
291
