
4 курс / Дерматовенерология / Дерматовенерология_Руководство_для_врачей_общей_практики
.pdfЧасто у ребенка можно обнаружить, наряду с описанными признаками, изменения, характерные для вторичного периода приобретённой инфекции (папулы, диффузное и мелкоочаговое облысение и др.).
Из внутренних органов наиболее часто поражаются печень и селезенка. В результате гепато-спленомегалии развивается «симптом паучка» - просвечивающиеся вены на коже живота вокруг пупка. Может поражаться сердце, почки и другие органы и системы.
Дети медленно прибавляют в массе тела, беспокойны, тревожно спят, почти беспрерывно стонут, издавая ночью пронзительный крик (симптом Систо).
Сифилис раннего детского возраста (от 1 года до 2 лет)
По клинической картине высыпаний на коже и слизистых оболочках этот период сифилиса у детей напоминает приобретенный вторичный рецидивный сифилис взрослых.
Самым характерным признаком врожденного сифилиса раннего детского возраста являются кондиломы заднего прохода, достигающие, как правило, больших размеров, местами эрозирующиеся.
На слизистой полости рта наблюдаются бляшки и эрозивные папулы. Розеолезная сыпь отмечается очень редко.
Скрытый ранний врожденный сифилис
Подобный диагноз можно установить при наличии сифилитической инфекции у матери и стойких положительных реакциях на сифилис (РМП, ИФА, РПГА) у ребенка (от 0 до 2 лет) при отсутствии у него каких-либо проявлений сифилиса.
Поздний врожденный сифилис
К позднему врожденному сифилису относят поражения, которые проявляются у ребенка в возрасте свыше 2 лет со дня рождения. Поздний врожденный сифилис от 2 до 4-5 лет протекает практически так же, как у детей с сифилисом раннего детского возраста (от 1 до 2 лет). При этом наблюдаются немногочисленные папулезные высыпания, сгруппированные, чаще в аногенитальной области (широкие кондиломы), крупных складках, в углах рта.
Поздний врожденный сифилис после 5 лет проявляется другими симптомами, соответствующими клиническим проявлениям третичного периода приобретенного сифилиса.
Однако, кроме указанных поражений у больных поздним врожденным сифилисом встречаются клинические симптомы, которые никогда не наблюдаются при приобретенном сифилисе. Это так называемые достоверные (безусловные) признаки, доказывающие, что сифилитическая инфекция у больного является врожденной, а не приобретенной. Достоверные признаки включают триаду Гетчинсона:
1.Дистрофия зубов.
2.Паренхиматозный кератит.
3.Лабиринтная глухота.
231

Зубы Гетчинсона. Оба передних верхних резца (постоянные зубы) имеют бочкообразную форму или форму отвертки. Зубы при этом шире на уровне шейки (в пределах 2 мм), чем на режущем крае. На свободном крае зуба видны полулунные выемки.
Паренхиматозный кератит. При этом появляются помутнение роговицы, светобоязнь, слезотечение, блефароспазм.
Помутнение роговицы может быть выражено в различной степени. При диффузном поражении оно захватывает всю роговицу в виде молочного или серовато-красного «облака», особенно интенсивное в центре глаза. При очаговом процессе имеются лишь небольшие облаковидные пятнышки. Значительно выражена инъекция прикорнеальных сосудов и сосудов коньюнктивы. Исход зависит от выраженности процесса. Если помутнение небольшое, то после лечения зрение восстанавливается. В тяжелых случаях наблюдается полная потеря зрения.
Лабиринтная глухота. Развивается между 8 и 15 годами жизни. Вначале отмечается головокружение, шум и звон в ушах, нарушается костная проводимость, а позднее развивается глухота на одно или оба уха.
Наличие хотя бы одного из достоверных признаков, подтвержденного положительными серологическими реакциями, свидетельствует о позднем врожденном сифилисе.
Вероятными (относительными) признаками являются те, которые могут подтвердить врожденный характер заболевания при наличии других дополнительных данных (сведения о перенесенном раннем врожденном сифилисе, сифилисе у матери, положительных серологических реакциях на сифилис).
К вероятным признакам относят саблевидные голени, рубцы РобинзонаФурнье, деформацию носа (седловидный, лорнетовидный, бараний), ягодицеобразный череп. Эта группа признаков связана со специфическими процессами, возникающими в тканях под непосредственным влиянием бледной трепонемы.
Саблевидные голени являются следствием перенесенного в грудном возрасте остеохондрита, который наряду с ранними периоститами в области метафиза, исчезающими бесследно, стимулирует более быстрый, опережающий рост большеберцовой кости по сравнению с малоберцовой. Из-за этого возникает своеобразное искривление кпереди голени в виде серпа, клиника сабли.
Рубцы Робинзона-Фурнье - радиарные рубцы вокруг углов рта и на подбородке. Они свидетельствуют о перенесенной диффузной инфильтрации Гохзингера.
Деформации носа формируются после перенесенного сифилитического ринита, в результате разрушения носовой перегородки диффузным мелкоклеточным инфильтратом, а также атрофии слизистой и хряща. Эта форма называется седловидная или лорнетовидная.
Ягодицеобразный череп является результатом перенесенной сифилитической гидроцефалии с остеопериоститом костей черепа. Обращают на
232
себя внимание выстоящие лобные бугры с расположенной между ними бороздкой.
Наконец, у больных поздним врожденным сифилисом нередко встречаются признаки, возникновение которых связано не с непосредственным воздействием возбудителя сифилиса, а с нарушением трофики, или в результате других тяжелых инфекций и интоксикаций. Поскольку эти признаки не специфичны только для сифилиса, их называют дистрофиями. К ним относят нижеследующие.
1. Различные дистрофии зубов:
-диастема Гаше - широко расставленные верхние резцы; -бугорок Карабелли - пятый добавочный бугорок на жевательной
поверхности 1-го моляра верхней челюсти; -кисетообразные первые моляры.
2.Олимпийский лоб - увеличение лобных и теменных бугров, несимметричное.
3.Готическое небо - высокое твердое небо.
4.Отсутствие мечевидного отростка грудины (аксифоидия).
5.Признак Авситидийского - утолщение грудинного конца ключицы
рабочей руки.
6.Инфантильный мизинец - укорочен, несколько искривлен и повернут
кнутри.
7.Паукообразные пальцы (арахнодактилия).
8.Дистрофия ушной раковины.
При врожденном сифилисе наблюдаются также сифилитические гониты. Это хронические синовиты коленных суставов, не затрагивающие хрящи и эпифизы костей. При этом функции суставов не нарушаются. Не отмечается боли и повышения температуры.
При позднем врожденном сифилисе часто поражается нервная система: упорные головные боли и судороги. Наблюдаются расстройства речи, слабоумие, гемиплегии, параплегии и гемипарезы.
Иногда при позднем врожденном сифилисе встречается ювенильная форма прогрессивного паралича, выявляемая к 8-10 годам. Такие дети, сначала хорошо успевающие в школе, постепенно теряют память, появляются расстройства речи, мания величия, изменения со стороны глаз (неподвижность зрачка, атрофия зрительного нерва).
Кожа при позднем врожденном сифилисе поражается реже. Наблюдаются
бугорковый и гуммозный сифилиды.
Встречаются также изменения со стороны внутренних органов.
Диагностика. В первичном серонегативном периоде: поиск Tr. pallidum в
соскобе с твёрдого шанкра, в темном поле зрения. У больных первичным серопозитивным, вторичным и скрытыми форми сифилиса – реакция микропреципитации (РМП) + ИФА или РПГА (специфические реакции). В настоящее время используют РМП + ИФА и подтверждающая – РПГА.
233

При третичном периоде сифилиса РМП в 40 % может быть отрицательной. Что касается ИФА, РПГА, то при третичном скрытом сифилисе они могут свидетельствовать о перенесенной в прошлом инфекции.
При установлении диагноза врождённого сифилиса принимают во внимание наличие сифилиса у матери, полноценность её лечения, соотношение титров РМП у новорожденного и матери, позитивность ИФА (наличие Ig M у новорожденного), РПГА, состояние плаценты и др.
234
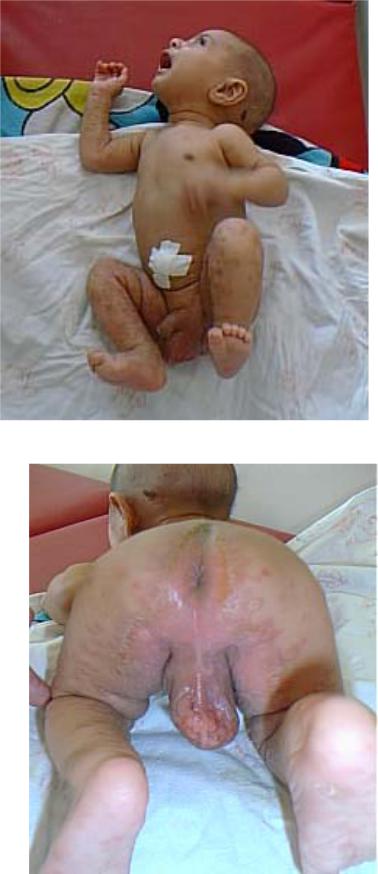
Рисунок 184. Ранний врождённый сифилис (сифилис детей грудного возраста). Обильная папулёзная сыпь.
Рисунок 185. Ранний врождённый сифилис. Диффузная папулёзная инфильтрация ягодиц, подошв. Широкие кондиломы вокруг ануса, папулы мошонки.
235

Лечение. Проводится согласно приказа МЗ РФ №327 от 25 июля 2003 г. «Об утверждении протокола ведения больных «сифилис».
Используют:
1)дюрантные препараты: бензатин-бензилпенициллин: экстенциллин, ретарпен и отечественный бициллин – 1;
2)препараты средней дюрантности: прокаин-пенициллин и отечественные – новокаиновая соль пенициллина, бицилины-5; 3) бензилпенициллина натриевая соль.
Дюрантные препараты вводят (за исключением третичного сифилиса) в\м 1 раз в неделю в разовой дозе 2 млн 400 тыс ЕД. Число инъекций 2 или 3 в зависимости от формы сифилиса (бициллин –1 - 1 раз в 5 дней, число инъекций 3- 6).
Препараты средней дюрантности.
Прокаин – пенициллин G вводят в\м в дозе 1 млн 200 тыс МЕ 1 раз в сутки; новокаиновую соль пенициллина – в дозе 600 тыс ЕД 2 раза в сутки. Продолжительность лечения в зависимости от формы сифилиса 10 или 20 дней.
Бициллин 5 в\м в дозе 1 млн 500 тыс ЕД 2 раза в неделю. На курс в зависимости от формы сифилиса 5 или 10 инъекций.
Бензилпенициллина натриевая соль: в\м в дозе 1 млн ЕД 4 раза в сутки в течение 10 или 20 дней в зависимости от формы сифилиса.
При указании в анамнезе на аллергические реакции на привиденные выше препараты могут использоваться другие: цефтриаксон, доксициклин, тетрациклин, эритромицин, азитромицин, оксациллин, ампициллин.
Недостатком современных схем лечения является назначение дюрантных препаратов при всех заразных формах сифилиса – первичном, вторичном, скрытом раннем. В связи с тем, что при их введении пенициллин недостаточно проникает в СМЖ, возможно развитие персистирующих форм Tr. pallidum и возникновение в дальнейшем неудач в лечении, в частности серорезистентности.
Помимо специфического лечения, больным сифилисом, проводится превентивное лечение и профилактическое.
Профилактическое относится к беременным и детям, не имеющим клинических и серологических данных в пользу сифилиса, рождённым от матерей, имеющих сифилис, недостаточно леченных по его поводу или имеющих положительную РМП.
Превентивное лечение проводится лицам, находившимся в половом или тесном бытовом контакте с больными заразной формой сифилиса, если с этого момента прошло не более 2-х месяцев.
Целесообразно с этой целью назначение однократное в\м 2 млн. 400 тыс. ЕД бензатинбензилпенициллина.
Консультирование. При консультировании больных сифилисом следует обратить внимание на возможность полного излечения сифилиса при соблюдении рекомендаций врача. Это, прежде всего, относится к режиму лечения, неупотреблению алкоголя, наркотиков, исключению незащищенных половых связей, регулярной явке на прием до снятия с учёта.
236
Следует обратить внимание на то, что сифилис после излечения не оставляет иммунитета и возможно повторное(ные) заражение.
Резюме. На сегодняшний день диагностика, лечение и диспансеризация больных сифилисом проводится дерматовенерологами. В то же время, учитывая высокий показатель заболеваемости сифилисом среди населения, возможно обращение пациентов к семейному врачу с теми или иными высыпаниями в области половых органов сифилитической этиологии. Прежде всего это относится к розеолёзным, папулёзным высыпаниям, в частности, на коже и слизистых полости рта. Не исключено бытовое заражение детей или случаи врождённого сифилиса.
Твердый шанкр следует дифференцировать с генитальным герпесом. Паховый лимфаденит и полиаденит – с системными заболеваниями крови. Розеолёзную сыпь – с токсикодермией.
Папулёзный сифилид дифференцируют с папилломавирусной инфекцией. Постановка РМП при любом сомнительном случае обязательна.
14.2. Гонококковая инфекция.
Гонорея – общее инфекционное заболевание человека, вызываемое гонококком (Neisseria gonorrhoeae). Заболеваемость гонореей по РФ в 2008 г. составила 68,5 на 100 тыс населения. Однако, на самом деле показатель намного выше: самолечение, обращение в коммерческие центры и др. приводит к неполной регистрации этой инфекции.
Код по МКБ-Х – раздел А.54.
Выделяет нижеследующие формы гонококковой инфекции.
А54.0. – Гонококковая инфекция нижних отделов мочеполового тракта без абсцедирования парауретральных и придаточных желез (включает уретрит, цистит, вульвовагинит, цервицит);
А54.1. – Гонококковая инфекция нижних отделов мочеполового тракта с абсцедированием парауретральных и придаточных желез (включает гонококковый абсцесс больших вестибулярных желез);
А54.2. – Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов (включает: эпидидимит, орхит, простатит, воспалительные заболевания органов малого таза у женщин);
А54.3. – Гонококковая инфекция глаз (включает: конъюнктивит, иридоциклит, гонококковую офтальмию новорожденных);
А54.4. – Гонококковая инфекция костно-мышечной системы (включает: артрит, бурсит, остеомиелит, синовит, теносиновит);
А54.5. – Гонококковый фарингит;
А54.6. – Гонококковая инфекция аноректальной области;
А54.8. – Другие гонококковые инфекции (включает: абсцесс мозга, эндокардит, перикардит, перитонит, пневмонию, сепсис, поражение кожи).
Этиология. Гонококки – специфические паразиты человека, являются грамотрицательными диплококками, имеют бобовидную форму, неподвижные, не образуют спор. Срок размножения 2 часа (поперечное деление). Наружная полисахаридная капсула, присущая некоторым штаммам (30-40%) защищает
237

гонококки от фагоцитоза лейкоцитами и сохраняет их жизнеспособность (эндоцитобиоз). Источник заражения – больной гонореей, чаще с малосимптомной или хронической формой.
Основной путь заражения – половой. Инкубационный период составляет в среднем 5-7 дней, может удлиняться до 2-х недель и более. Не половой путь инфицирования чаще бывает у детей (через общую с больным постель, ночные горшки предметы личной гигиены). Заражение новорожденного может произойти при прохождении через родовые пути больной матери.
Гонококки поражают слизистые оболочки мочеиспускательного канала, прямой кишки, влагалища, полости рта, носа, гортани, конъюнктивы.
Процесс может распространяться на парауретральные железы, куперовы, семенные пузырьки, яички и их придатки, семявыносящие протоки, предстательную железу, матку и её придатки.
Клиническое течение.
Приказом МЗ РФ от 20.08.2000 г. № 415 утвержден «Протокол ведения больных «гонококковая инфекция». В нем определен спектр диагностических и лечебных вмешательств, оказываемых больным гонореей, объединенных следующими моделями:
-Гонококковая инфекция локализованная. -Гонококковая инфекция с системными проявлениями.
Гонококковая инфекция локализованная: включает поражение слизистой оболочки нижних отделов мочеполовой системы без абсцедирования парауретральных и придаточных желез или ротоглотки, прямой кишки, органа зрения без осложнений.
У мужчин клиническая картина локализованной гонококковой инфекции (уретрит или цистит, проктит, конъюнктивит, фарингит) зависит от характера, степени тяжести воспалительного процесса и может характеризоваться дизурией, гнойными выделениями из мочеиспускательного канала, болью в промежности с иррадиацией в область прямой кишки, нарушениями эрекции и оргазма. Субъективно бессимптомная гонококковая инфекция уретры встречается менее чем у 10 % мужчин.
В зависимости от топического диагноза при объективном обследовании могут обнаруживаться гиперемия, отечность области наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры, слизисто-гнойный характер уретрального отделяемого.
Поражение аноректальной области среди мужчин развивается обычно у гомосексуалистов. При данной локализации гонококковой инфекции могут наблюдаться зуд, жжение в заднем проходе, незначительные выделения желтоватого или красноватого цвета.
Локализация процесса выше анального отверстия приводит к болезненным позывам к дефекации, боли при испражнениях, гнойным выделениям с примесью крови, вторичным запорам, субфебрильной температуре. У 50-60% больных аноректальной гонореей имеют место объективные симптомы в виде гиперемии, гнойного отделяемого в складках анального отверстия.
238
Гонококковое поражение ротоглотки не имеет особых клинических особенностей.
Гонококковая инфекция структур глаза, как правило, сопровождается резкой болезненностью, слезотечением, припухлостью век, светобоязнью, появлением обильного гнойного отделяемого в углах пораженного глаза.
Гонококковая инфекция с системными проявлениями включает в себя поражение с одной или несколькими локализациями: нижних отделов мочеполовой системы с абсцедированием парауретральных и придаточных желез, верхних отделов мочеполовой системы; ротоглотки, прямой кишки, структур глаз с осложнениями; диссеминированный процесс (поражение костно-мышечной, сердечно-сосудистой, нервной, дыхательной, желудочно-кишечной систем, кожи, сепсис).
При поражении парауретральных желез пальпируются плотные болезненные узелки с просяное зерно; воспаление куперовых желез выявляется в виде болезненного уплотнения по обеим сторонам (или чаще слева) срединной линии промежности.
Гонококковый эпидидимит обычно развивается остро, проявляется болями в области придатка яичка и паховой. Придаток увеличен, плотный, болезненный при пальпации; охватывает яичко сверху, сзади и снизу. Имеют место симптомы интоксикации.
Клинической картине эпидидимита, орхита, простатита, как правило, предшествует уретрит, но крайне редко может возникать изолированное поражение вышеуказанных органов.
Гонококковый простатит имеет острое или хроническое течение. Выделяют катаральное, фолликулярное и паренхиматозное поражение предстательной железы. Нередко простатит сочетается с везикулитом.
У женщин субъективно асимптомное течение гонореи встречается более чем у половины пациенток. Гонококковое воспаление предверия влагалища вестибулит развивается в 8-20% наблюдений спустя 2-3 недели после инфицирования. При поражении выводных протоков больших вестибулярных желёз бартолинит определяется гиперемия вокруг наружных отверстий протоков (гонорейные пятна), незначительные слизисто-гнойные выделения, болезненность и отёчность протоков при пальпации. При обтурации наружного отверстия протока формируется ложный абсцесс железы.
Гонококковое поражение верхних отделов мочеполовой системы представлено эндометритом, сальпингоофоритом, пельвиоперитонитом в различных комбинациях.
Проникновение гонококков в полость матки и развитие эндометрита может проявляться симптомами интоксикации организма, болью в нижней части живота с иррадиацией в область крестца. Выделения из вагины и цервикального канала бывают обильными, жидкими, гнойными, иногда – сукровичного характера. У многих больных повышается СОЭ при нормальном количестве лейкоцитов крови.
239

При хроническом течении эндометрита субъективные проявления менее выражены, боль в нижней части живота менее интенсивна, температура тела нормальная или субфебрильная.
Для восходящей гонореи характерным признаком является быстрое распространение инфекции из матки на маточные трубы, яичники, брюшину – сальпингоофорит. Ухудшается общее состояние, отмечается высокая температура тела, учащённый пульс, тошнота, рвота. В крови – лейкоцитоз, СОЭ до 40-60 мм/ч.
У новорожденных симптомы гонококковой инфекции появляются на 2-5-е сутки жизни и включают офтальмию новорожденных, ринит, уретрит, вагинит, вульвовагинит.
Вдетском и подростковом возрасте процесс манифистируется вагинитами
иэктопиями шейки матки. У девочек отмечается многоочаговость поражения, склонность к рецидивам и постгонорейным осложнениям.
При диссеминированной гонорее могут развиться эндоцервицит, менингит, синовит, артрит, пневмония, перитонит, сепсис и др.
Диагностика. Основана на данных анамнеза, оценке субъективных и
объективных симптомов заболевания и обнаружении N. gonorrhoeae при лабораторных исследованиях: микроскопия препарата, окрашенного по Граму, культуральное исследование. Забор материала для исследования из уретры производится не менее, чем через 3 часа после взятия клинического материала, проводят 2-х стаканную пробу (Томсона).
Протоколом “провокация” не предусмотрена. ПЦР – диагностика может быть только скрининговой и подтверждена микроскопическим или культуральным выявлением гонококка.
Лечение. Проводится согласно «Протокола».
Локализованная гонококковая инфекция.
Используют один из предложенных препаратов: -цефтриаксон: 250 мг однократно внутримышечно; -ципрофлоксацин: 500 мг однократно внутрь; -офлоксацин: 400 мг однократно внутрь; -спектиномицин: 2,0 г однократно внутримышечно;
-бензилпенициллина натриевая и калиевая соли: начальная доза 600 000 ЕД внутримышечно, последующие по 400 000 ЕД каждые 3 часа, на курс 3 400 000 ЕД.
Использование бензилпенициллина возможно только при доказанной чувствительности гонококка к нему.
Гонококковая инфекция с системными проявлениями.
Препараты и схемы лечения:
-цефтриаксон: 1,0 г внутримышечно или внутривенно каждые 24 часа; -цефатоксим: 1,0 г внутривенно каждые 8 часов; -спектиномицин: 2,0 г внуримышечно каждые 12 часов; -ципрофлоксацин: 500 мг внутривенно каждые 12 часов.
Внутривенная или внутримышечная терапия должна проводиться одним из указанных препаратов не менее 7 суток.
240
