
- •2. Сердечная недостаточность: кардиальные и экстракардиальные причины,
- •4. Неревматические миокардиты: этиология, патогенез, клиника,
- •6. Инфекционный эндокардит: этиология, патогенез, понятие о первичном и
- •7. Инфекционный эндокардит: лечение и профилактика.
- •13. Диф диагностика впс с обогащением малого круга кровообращения.
- •14.Диф. Диагностика врожденных пороков сердца с цианозом.
- •15. Перикардиты: этиология, патогенез, клиника, диагностика, диф.Диагноз.
- •16. Перикардиты,
- •17. Вегетативная дисфункция: этиология, патогенез, клиническая картина,
- •18. Вегетативная дисфункция: лечение, реабилитация, профилактика.
- •19. Первичная артериальная гипертензия: определение, эпидемиология,
- •20. Первичная артериальная гипертензии: лечение, профилактика, реабилитация, диспансерное наблюдение.
- •21. Вторичные артериальные гипертензии: этиология, патогенез, клиническая картина, диагностика, дифференциальная диагностика.
- •22. Экстрасистолия: этиология, электрофизиологические механизмы, клиника, диагностика, экг-диагностика, лечение.
- •25.Брадиаритмии (синдром слабости синусового узла, атриовентрикулярные блокады): этиология, патогенез, клиника, диагностика, экг-критерии, лечение, показания для имплантации электрокардиостимулятора.
- •26. Ювенильные хронические артриты: этиология, патогенез, классификация, клинические варианты, диагностика.
- •29. Системные поражения соединительной ткани: общие вопросы этиологии и патогенеза, понятие об аутоиммунитете, клиника, диагностика.
- •31. Системные васкулиты (узелковый полиартериит, неспецифический аортоартериит, гранулематоз Вегенера, слизисто-кожный лимфонодулярный синдром): клиника, диагностика, диагностические критерии.
- •33. Дифференциальная диагностика системных заболеваний соединительной ткани (скв, ювенильный дерматомиозит, системная склеродермии)
- •34. Дифференциальная диагностика системных васкулитов ( узелковый полиартериит, синдром Кавасаки, геморрагический васкулит)
- •35. Дифференциальная диагностика моноартрита.
- •37. Врожденный нефротический синдром: этиология, патогенез, клиника, диагностика, лечение, исходы.
- •40. Тубулопатии с ведущим синдромом нефролитиаза (почечный тубулярный ацидоз I типа): этиология, патогенез, клиника, диагностика, лечение, исходы и осложнения.
- •41. Дисметаболические нефропатии (уратурия, оксалурия, кальцийурия, фосфатурия): этиология, патогенез, клиника, диагностика, лечение, исходы и осложнения.
- •43. Приобретенный нефротический синдром: этиология, патогенез, морфологическая характеристика, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •44. Рефлюкс-нефропатии: этиология, патогенез, клиника, диагностика, лечение, течение, исходы и осложнения.
- •45. Циститы у детей: этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, течение, исходы и осложнения. Нейрогенные дисфункции мочевого пузыря.
- •46. Острая почечная недостаточность (опн): этиология, патогенез, классификация, стадии, диагностика. Дифференциальный диагноз.
- •47. Острая почечная недостаточность (опн): лечение, посиндромная терапия, показания к гемодиализу, исходы, прогноз.
- •50. Дифференциальная диагностика нефритического и нефротического синдромов.
- •51. Поликистоз и кистозная дисплазия почек: этиология, клиника, диагностика, дифференциальная диагностика, лечение, диспансерное наблюдение.
- •52. Острый гломерулонефрит: этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •53. Хронический гломерулонефрит: этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •55. Пиелонефриты: этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •Клинические критерии диагностики
- •Cимптомы, течение
- •58) Неспецифический язвенный колит: этиология, патогенез, клиника, диагностика, лечение, течение, исходы и осложнения.
- •59) Болезнь Крона: этиология, патогенез, клиника, диагностика, лечение, течение, исходы и осложнения.
- •60) Дифференциальная диагностика неспецифических заболеваний кишечника.
- •61) Гельминтозы, вызываемые круглыми гельминтами – нематодами (аскаридоз, энтеробиоз, трихоцефалез, токсокароз, трихинеллез): клиника, диагностика, лечение, профилактика.
- •62)Гельминтозы, вызываемые ленточыми гельминтами – цестодами (тениоз, тениаринхоз, эхинококкоз, дифизоботриоз: клиника, диагностика, лечение, профилактика.
- •65) Острый панкреатит: этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, исходы и осложнения, профилактика. Неотложная помощь при остром панкреатите.
- •66) Хронический панкреатит: этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, исходы и осложнения, профилактика.
- •67) Кистофиброз поджелудочной железы: Этиология. Патогенез. Диагностика. Дифференциальный диагноз. Особенности клинического течения.
- •68) Хронический гепатит: этиология, патогенез, клиника, диагностика, значение методов прижизненного морфологического исследования печени, лечение, течение, исходы и осложнения, профилактика.
- •69) Цирроз печени: этиология, патогенез, клиника, диагностика, значение методов прижизненного морфологического исследования печени, лечение, течение, исходы и осложнения, профилактика.
- •70)Заболевания верхних отделов желудочно-кишечного тракта (гастродуодениты, язвенная болезнь): этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, исходы.
- •71) Дифференциальная диагностика желтух
- •72) Муковисцидоз: этиология, патогенез, клиника легочной и смешанной формы, диагностика, дифференциальный диагноз, неонатальный скрининг.
- •73) Муковисцидоз: лечение, течение, исходы и осложнения.
- •74) Врожденные и наследственные заболевания легких (гемосидероз легких, синдром Гудпасчера, дефицит альфа-1-антитрипсина): этиология, патогенез, клиника, диагностика, дифференциальная диагностика.
- •75) Врожденные и наследственные заболевания легких (гемосидероз легких, синдром Гудпасчера, дефицит альфа-1-антитрипсина): лечение, течение, исходы и осложнения.
- •76) Альвеолиты (экзогенный аллергический альвеолит, идиопатический фиброзирующий альвеолит, токсический фиброзирующий альвеолит): этиология, патогенез, клиника, диагностика, дифференциальный диагноз.
- •Гастроинтестинальная форма пищевой аллергии к пшенице.
- •Гастроинтестинальная форма пищевой аллергии к пшенице.
- •Лечение птерин-зависимых форм фку
- •105. Врожденный гипотериоз. Лечение
- •116. Врожденная дисфункция коры надпочечников: лечение, прогноз, медико-генетическое консультирование, пренатальная диагностика, диспансерное наблюдение.
- •118. Хроническая недостаточность надпочечников: этиология, патогенез, клиника, дифференциальный диагноз, заместительная гормональная терапия, прогноз, диспансерное наблюдение.
- •Лечение острого адреналового криза [bii]
- •119. Гиперкортицизм (болезнь и синдром Иценко-Кушинга): определение, этиология, патогенез, клиника, диагностика, дифференциальный диагноз, лечение, прогноз, диспансерное наблюдение.
- •120. Клиническая картина геморрагического синдрома (петехиальносинячковый, гематомный, смешанный, васкулитный, ангиоматозный). Методы оценки тромбоцитарного и коагуляционного гемостаза.
- •121. Дифференциальная диагностика заболеваний с геморрагическим синдромом (геморрагический васкулит, тромбоцитопеничская пурпура, тромбоцитопатии, гемофилия).
- •122. Дифференциальная диагностика заболеваний с синдромом цитопении (острый лейкоз, апластическая анемия, системная красная волчанка).
- •123. Дифференциальная диагностика анемий.
- •126. Конъюгационные желтухи новорожденных. Этиология. Особенности патогенеза. Диагностика. Дифференциальный диагноз. Исходы. Осложнения.
- •127. Конъюгационные желтухи новорожденных. Лечение. Показания к консервативным и оперативным методам терапии.
- •129. Механические желтухи. Клиника. Диагностика. Дифференциальный диагноз. Лечение.
- •130. Паренхиматозные желтухи. Этиология гепатитов. Клиника. Диагностика. Дифференциальный диагноз. Лечение. Интенсивная терапия острой печеночной недостаточности у новорожденных. Исходы.
- •131. Анемии новорожденных вследствие кровопотери. Патогенез. Клиника. Гиповолемический шок. Диагностика. Дифференциальный диагноз. Лечение. Неотложная помощь.
- •132. Анемии новорожденных вследствие нарушения эритропоэза. Этиология. Патогенез.Клиника. Диагностика. Дифференциальный диагноз. Лечение. Показания к использованию эритропоэтина
- •133 Геморрагический синдром новорожденных. Дифференциальный диагноз. Лечение в зависимости от этиологии заболевания. Профилактика. Прогноз.
- •138. Бактериальный сепсис новорожденного. Представление о системной воспалительной реакции организма и ее патофизиологии. Клиника. Диагностика. Дифференциальный диагноз.
- •139. Бактериальный сепсис новорожденного. Лечение, рациональный выбор антибиотикотерапии. Иммунотерапия. Противошоковая терапия. Осложнения. Прогноз.
- •141. Клинические особенности инфекции covid-19 у детей старше одного месяца. Формы, осложнения.
- •142. Мультисистемный воспалительный синдром у детей, ассоциированный с sars-CoV-2. Клинические его проявления и диагностика.
- •143. Лабораторная диагностика инфекции covid-19 у детей при различных формах.
- •144. Инструментальная диагностика инфекции covid-19 у детей. Микробиологическая (специфическая) диагностика инфекции covid-19 у детей.
- •146. Особенности лечения детей с инфекцией covid-19. Показания для госпитализации детей с covid-19 или подозрением на него. Общие принципы и алгоритмы лечения инфекции covid-19 у детей.
- •148. Критерии выписки из стационара детей с новой коронавирусной инфекцией.
- •149. Профилактика инфекции covid-19 у детей.
- •150. Основные принципы организации комплексной реабилитации детей после перенесенной вирусной инфекции covid-19.
22. Экстрасистолия: этиология, электрофизиологические механизмы, клиника, диагностика, экг-диагностика, лечение.
Экстрасистолия – преждевременное внеочередное сокращение сердца.
Этиология: могут быть спровоцированы эндокринными заболеваниями; инфекциями; болезнями нервной системы; интоксикациями; передозировкой лекарств; недостатком отдельных микроэлементов; стрессом и эмоциональным перенапряжением; чрезмерной двигательной нагрузкой; диафрагмальной грыжей; болезнями желудка и пищевода.
Если экстрасистолии выявлены у новорожденного или грудничка, нужно выяснить, чем мама болела во время беременности, была ли угроза прерывания, перенес ли малыш внутриутробную гипоксию, на каком сроке родился, сразу ли закричал.
Классификация экстрасистолии:
По источнику появления:
-синусовые
-предсердные
-атриовентрикулярные (узловые)
-желудочковые
2) По частоте:
-редкие < 5 в 1 мин
-средней частоты 6-15 в 1 мин
-частые >15 в 1 мин
3)По регулярности:
-нерегулярные (спорадические)
-аллоритмия( это правильное чередование экстрасистол с нормальным ритмом):
Бигемения(появление экстрасистол после каждого нормального сокращения)
Тригемения (после двух)
Клиника:
Бессимптомное течение.
Редко: перебои, чувство замирания в работе сердца, головокружение, слабость, чувство недостатка воздуха.
При всей своей условности с клинических позиций уместно разделять экстрасистолы на функциональные и органические, подразумевая под этим в первом случае происхождение экстрасистол вследствие нарушения внесердечной, чаще вегетативной, регуляции, а в случае органического их генеза – возникновение в результате поражения миокарда или проводящей системы сердца.
Функциональные экстрасистолии наиболее встречаются в препубертатном и пубертатном периоде. Они довольно лабильны в течение суток, обычно значительно изменяются при перемене положения, в ответ на физическую нагрузку. Параллельно у детей обнаруживают признаки вегето-сосудистой дистонии, очаги хронической инфекции, эндокринные нарушения. При проведении специальных методов исследования не находят нарушения сократительной способности миокарда. Клиноортостатическая проба, пробы с дозированной физ нагрузкой, фармакологические пробы (атропин) с регистрацией ЭКГ нередко позволяют уточнить преимущественный механизм происхождения функциональных экстрасистол (вагусное или симпатическое влияние)
Экстрасистолы органического генеза имеют более постоянный характер. У детей обычно нарушено общее состояние, можно обнаружить признаки функциональной недостаточности сердца. Наиболее часто встречаются при миокардитах, ВПР, реже- при ревматизме.
Прежде всего, необходимо помнить, что большинство этих состояний имеет функциональный характер и специальной терапии не требует. При экстрасистолиях органического генеза лечение проводят на фоне терапии основного заболевания, вызвавшего нарушение ритма. Для снятия экстрасистолии можно рекомендовать вначале препараты калия в виде оротата калия, панангина, аспаркама. В случае неэффективности данной терапии наилучшие результаты получают при использовании Б-адреноблокаторов (Анаприлин) 1-2 мг на кг массы тела.
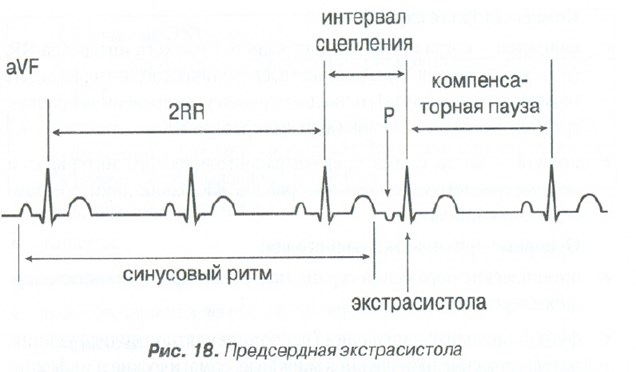
ПРЕДСЕРДНАЯ
ЭКСТРАСИСТОЛИЯ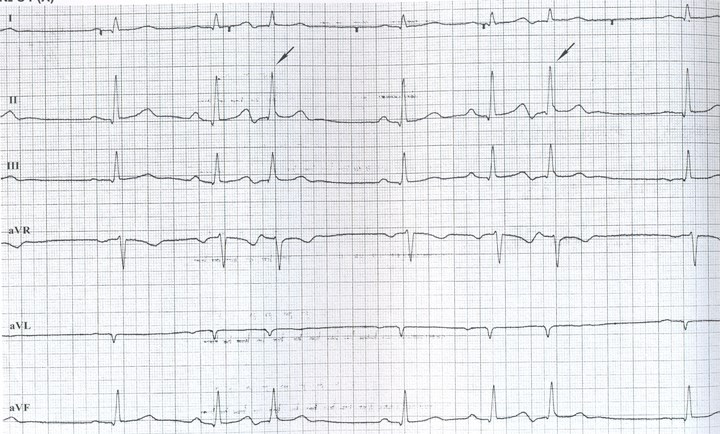 ЖЕЛУДОЧКОВАЯ
ЭКСТРАСИСТОЛИЯ
ЖЕЛУДОЧКОВАЯ
ЭКСТРАСИСТОЛИЯ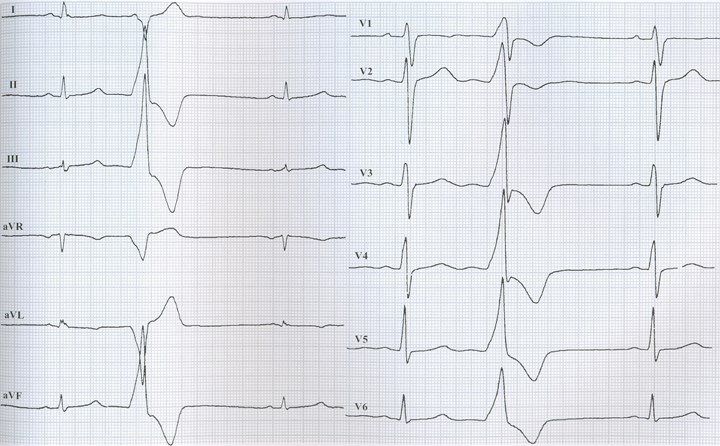
Диагностика:
Жалобы и анамнез
Физикальное обследование: при проведении клинического осмотра рекомендуется включать аускультацию в положении лежа, стоя и после физической нагрузки; выявление признаков сердечной недостаточности.
Лабораторная диагностика: Рекомендовано проведение всего комплекса клинико-биохимического исследования крови, для исключения миокардита.
Инструментальная диагностика: ЭКГ
23. Тахиаритмии (пароксизмальная и хроническая тахикардия): этиология, электрофизиологические механизмы, клиника, диагностика, ЭКГ-критерии, лечение, показания для назначения антиаритмических препаратов и хирургических методов лечения.
Пароксизмальная тахикардия – внезапно возникшее резкое учащение сердечного ритма более 180 в 1 мин, длящееся от нескольких секунд до нескольких часов (дней), с внезапной нормализацией ЧСС. Различают:
-суправентрикулярную и
-желудочковую пароксизмальную тахикардию.
Приступ пароксизмальной тахикардии начинается обычно внезапно.Дети жалуются на неприятные ощущения в области сердца, стеснение в груди, боли в подложечной области. Нередко приступ сопровождается головокружением, обмороком, рвотой. При осмотре обращает на себя внимание бледность, одышка, пульсация яремных вен, могут появиться признаки нарушения кровообращения. Границы сердца обычно не меняются, тоны чистые. На фоне выраженной тахикардии характерным можно считать маятникообразный ритм сердца — интервалы между тонами становятся одинаковыми (эмбриокардия). Пульс малого наполнения, артериальноедавление снижено. Продолжительность приступа может колебаться от нескольких секунд до нескольких дней и даже месяцев.
Топический диагноз пароксизмальной тахикардии (суправентрикулярная или желудочковая) возможен только при электрокардиографическом исследовании.
Довольно сложно бывает решить вопрос о генезе пароксизмальной тахикардии. При функциональном ее характере приступы обычно кратковременны, как правило, не наблюдают признаков нарушения кровообращения, часто отмечают тесную связь с эмоциональными факторами. По месту возникновения функциональная пароксизмальная тахикардия обычно суправентрикулярная. Диагноз становится достоверным при отсутствии других изменений сердца при динамическом наблюдении. Для снятия приступа пароксизмальной тахикардии первоначально применяют приемы механического воздействия для возбуждения блуждающего нерва: надавливание на каротидный синус (лучше справа) или на глазные яблоки. Иногда эффективной оказывается проба Вальсальвы: ребенок натуживается на высоте глубокого вдоха при закрытой голосовой щели и зажатом носе.
Из медикаментозных средств наилучший эффект оказывают |3-адреноблокаторы: 0,1% раствора анаприлина (обзидана) в дозе 0,02 мг на кг.
Как неотложная терапия, особенно при появлении признаков сердечной недостаточности, может быть рекомендовано разовое внутривенное капельное введение 1% раствора АТФ в 10% растворе глюкозы, из расчета 50 мкг/кг (максимальная доза 500 мкг/кг). Параллельно используют седативные средства (Седуксен и др.).
Внутривенное струйное введение 0,25% р-ра верапамила в дозе 0,1 мг на кг (0,04 мл на кг)
Внутривенное введение кордарона: струйно в дозе 5 мг на кг с последующей капельной инфузией в той же дозе.
Дигоксин (дети раннего возраста при наличии сердечной недостаточности) в дозе насыщения 0,03-0,05 мг на кг методом бвстрой дигитализации ( в течение 24-36 часов).
Желудочковая тахикардия. (!) Если вы уверены, что ритм желудочковый – можно начать сразу с введения лидокаина под контролем гемодинамики.
Лидокаин 0,5-1 мг на кг внутривенно 20-50 мкг на кг ы мин. Возможно повторное введение через 10 мин. Недоношенные – не более 0,5 мг на кг, 15 мкг на кг в мин.
При неэффективности – дефибрилляция!
Непароксизмальная(хроническая) тахикардия – отсутствие внезапного начала и окончания. ЧСС в пределах 120-180 в 1 мин. Длительность до нескольких месяцев и лет. Рефрактерность к антиаритмической терапии.
24. Неотложная помощь при нарушениях сердечного ритма и проводимости: купирование приступа суправентрикулярной и желудочковой пароксизмальной тахикардии, приступов Морганьи-Адамса-Стокса. Понятие о внезапной сердечной смерти.
Приступы Морганьи – Адамса – Стокса развиваются вследствие тяжелого нарушения мозговой перфузии на фоне резкого замедления сердечного ритма (при синдроме слабости синусового узла) или в случае развития полной АВ—блокады, особенно в моменты перехода синусового ритма или частичной АВ-блокады в полную блокаду. В это время импульсы от предсердий уже не доходят до желудочков, а собственный автоматизм желудочков еще не успевает проявиться. В результате происходит временная остановка сердца – асистолия.
Приступ Морганьи – Адамса –Стокса возникает обвчно через 3-5 сек асистолии в виде внезапного головокруженияи потемнения в глазах. Через 10-15 сек происходит потеря сознания, а затем развиваются генерализованные эпилептиформные судороги, непроизвольное мочеиспускание и дефекации, появляется выраженный цианоз. Пульс редкий или не определяется. АД обычно определить не удается. Больные быстро приходят в сознание при первых же эффективных сокращениях сердца, отмечается ретроградная анамнезия. В отличие от эпилепсии отсутствует аура и прикусывание языка. Если приступ затягивается более 3-4 мин, может наступить смерть больного.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ СИНДРОМЕ МОРГАНЬИ-АДАМСА-СТОКСА:
-Изопреналин – внутривенная инфузия со скоростью 0,025-2,0 мг/кг/ мин. Изопреналит назначают по ½ табл. 3-4 р/день сублингвально.
-Атропина сульфат – внутривенно в дозе 0,02-0,04 мг/кг (минимальная разовая доза 0,1 мг). Доза может быть введена повторно каждые 5 минут до максимальной общей дозы 1 мг у детей и 2 мг у подростков.
Внезапная сердечная смерть - это ненасильственная смерть, вызванная заболеваниями сердца и манифестировавшая внезапной потерей сознания в пределах 1 часа с момента появления острых симптомов. Предшествующее заболевание сердца при этом может быть известно или неизвестно, но смерть всегда неожиданна.
К внезапной сердечной смерти относятся случаи неожиданного прекращения сердечной деятельности, которым свойственны следующие признаки:
- смерть наступила в присутствии свидетелей в пределах одного часа после возникновения первых опасных симптомов;
- состояние больного перед наступлением смерти оценивалось окружающими как стабильное и не вызывающее серьезных волнений;
- смерть произошла при обстоятельствах, исключающих иные ее причины (травмы, насильственная смерть, другие смертельные заболевания).
В зависимости от длительности интервала между началом сердечного приступа и моментом наступления смерти различают:
- мгновенную сердечную смерть (больной погибает в течение нескольких секунд, то есть практически мгновенно);
- быструю сердечную смерть (больной погибает в течение 1 часа).
Наиболее частые причины внезапной сердечной смерти у лиц молодого возраста:
- воспалительные заболевания миокарда;
- кардиомиопатии;
- синдром удлиненного интервала QT;
- пороки сердца (в частности, сужение устья аорты);
- аномалии грудной аорты при синдроме Марфана;
- аномалии коронарных артерий;
- нарушения сердечного ритма и проводимости;
- редко - недиагностированный коронарный атеросклероз. Внимание!
Основные факторы, провоцирующие внезапную сердечную смерть среди лиц молодого возраста:
- физическое экстремальное перенапряжение (например, во время спортивных соревнований);
- употребление алкоголя и наркотиков (например, кокаин вызывает сильный и продолжительный спазм коронарных артерий вплоть до развития инфаркта миокарда);
- алкогольные эксцессы (особенно употребление алкогольных суррогатов);
- прием некоторых лекарственных средств (например, трициклические антидепрессанты способны вызывать значительное замедление проведения возбуждения);
- выраженные электролитные нарушения.
У лиц старше 40 лет, особенно у пожилых и стариков, основным этиологическим фактором внезапной сердечной смерти является ишемическая болезнь сердца (ИБС). При этом речь идет, как правило, о тяжелом стенозирующем атеросклерозе двух или трех основных коронарных артерий.
Клиника: отсутствие сознания; отсутствие дыхания или внезапное появление дыхания агонального типа (шумное, частое дыхание); отсутствие пульса на сонных артериях; расширение зрачков (если не принимались наркотики, не проводилась нейролептаналгезия, не давался наркоз, нет гипогликемии; изменение цвета кожи, появление бледно-серой окраски кожи лица
Диагностика на ЭКГ: может быть фибрилляция желудочков или трепетании желудочков или асистолии сердца или электромеханической диссоциации сердца.
Алгоритм неотложной помощи при внезапной сердечной смерти
1. При невозможности проведения немедленной дефибрилляции необходимо произвести прекардиальный удар.
2. При отсутствии признаков кровообращения - сделать непрямой массаж сердца (60 раз в 1 минуту с соотношением продолжительности компрессии и декомпрессии 1:1), предварительно уложив больного на твердую ровную поверхность с максимально запрокинутой назад головой и приподнятыми ногами; как можно быстрее обеспечить возможность проведения дефибрилляции.
3. Необходимо обеспечить проходимость дыхательных путей: запрокинуть голову больного, выдвинуть вперед его нижнюю челюсть и раскрыть рот; при наличии спонтанного дыхания - повернуть голову набок.
4. Начать искусственную вентиляцию легких (ИВЛ) рот в рот или через специальную маску с помощью мешка Амбу (соотношение массажных движений и дыхания 30:2); не прерывать массаж сердца и ИВЛ больше чем на 10 секунд.
5. Катетеризировать центральную или периферическую вену и установить систему для внутривенного введения препаратов.
6. Под постоянным контролем осуществлять реанимационные мероприятия по улучшению цвета кожных покровов, сужению зрачков и появлению их реакции на свет, возобновлению или улучшению спонтанного дыхания, появлению пульса на сонных артериях.
7. Адреналин вводить внутривенно по 1 мг, не реже 1 раза в 3-5 минут.
8. Подключить кардиомонитор и дефибриллятор, оценить ритм сердечных сокращений.
9. При фибрилляции желудочков или желудочковой тахикардии:
- дефибрилляция 200 Дж;
- проводить закрытый массаж сердца и ИВЛ в паузах между разрядами;
- при отсутствии эффекта - повторная дефибрилляция 300 Дж;
- при отсутствии эффекта - через 2 минуты повторная дефибрилляция 360 Дж;
- при отсутствии эффекта - амиодарон 300 мг внутривенно в 5 % растворе глюкозы, через 2 минуты - дефибрилляция 360 Дж;
- при отсутствии эффекта - через 5 минут - амиодарон 150 мг внутривенно в 5 % растворе глюкозы, через 2 минуты - дефибрилляция 360 Дж;
- при отсутствии эффекта - лидокаин 1,5 мг/кг, через 2 минуты - дефибрилляция 360 Дж;
- при отсутствии эффекта - через 3 минуты - лидокаин 1,5 мг/кг, через 2 минуты - дефибрилляция 360 Дж;
- при отсутствии эффекта - новокаинамид 1000 мг, через 2 минуты - дефибрилляция 360 Дж.
При исходной веретенообразной желудочковой тахикардии необходимо ввести магния сульфат 1-2 г внутривенно медленно.
10. При асистолии:
10.1 Если оценка электрической активности сердца невозможна (нельзя исключить атоническую стадию фибрилляции желудочков, невозможно быстро подключить ЭКГ-монитор или электрокардиограф), следует действовать как при фибрилляции желудочков (пункт 9).
10.2 Если асистолия подтверждена в двух отведениях ЭКГ, нужно вводить атропин через каждые 3-5 минуты по 1 мг до получения эффекта или общей дозы 0,04 мг/кг, помимо проведения мероприятий сердечно-легочной реанимации. Следует как можно раньше наладить трансторакальную или трансвенозную электрокардиостимуляцию. 240-480 мг эуфиллина.
11. При наличии признаков кровообращения продолжать ИВЛ (контроль каждую минуту).
