
Полезные материалы за все 6 курсов / Ответы к занятиям, экзаменам / Овсянников_учебник-2-ч.-2018
.pdfня ренина, а также ряда биологически активных веществ (например, брадикинина).
В связи с тем, что при гипотензии снижается снабжение органов и тканей питательными веществами и кислородом, объяснимы такие клинические проявления как вялость, слабость, утомляемость по утрам, возможна одышка, особенно при физической нагрузке. У мужчин и женщин снижается либидо (половое влечение), наблюдается эмоциональная неустойчивость, нарушение сна, боли в области сердца, головная боль.
Для гипотонической болезни характерны сезонные обострения и обострения после перенесенных заболеваний, особенно инфекционных.
131
Глава 3. Недостаточность внешнего дыхания
Система дыхания включает легкие с механическим аппаратом, транспорт газов между легкими и тканями, процессы тканевого обмена. Их функционирование контролируется регуляторными механизмами. Система внешнего дыхания обеспечивает эффективный газообмен между кровью и окружающим воздухом, поддерживая газовый гомеостаз организма.
Обмен газа в легких обеспечивается согласованностью трех важнейших . процессов - поступлением воздуха в альвеолы, диффузией газов через легочную мембрану, непрерывностью кровотока в легочных сосудах, обозначаемых как вентиляция, диффузия и перфузия. Благодаря наличию этих трех взаимосвязанных процессов обеспечивается потребление из внешней среды кислорода и выделение углекислого газа, т.е. осуществляется процесс газообмена. Для поддержания газового гомеостаза организма в него должен непрерывно поступать кислород и выделяться углекислый газ. Процесс газообмена осуществляется в альвеолах легких. Известно, что содержание газа в окружающей среде, авельолах, крови и тканях значительно различается, о чем свидетельствует "каскад" градиентов парциального давления кислорода (рис.14).
Важным условием газообмена является равномерное распределение воздуха по всем альвеолам. Для понимания процесса газообмена используются такие важнейшие понятия как насыщение, концентрация и парциальное давление газа в крови.
Основная масса кислорода химически соединяется с гемоглобином и только лишь 0,3 мл кислорода на 100 мл крови растворяется. Для 100 % насыщения гемоглобина кислородом необходимо давление кислорода равное 700 мм.рт.ст. В обычном же воздухе на уровне моря при парциальном давлении кислорода в альвеолах равным 90-100 мм.рт.ст. гемоглобин в крови насыщается на 95-98 %. Однако, при снижении давления кислорода ниже 60 мм.рт.ст. (90 % насыщения) насыщение гемоглобина кислородом резко падает. По данным М.К.Сайкса при снижении насыщения гемоглобина кислородом ниже 40 % потребность тканей в кислороде может быть удовлетворена за счет увеличения сердечного выброса, а позже - увеличения эритропоэза. Концентрация кислорода в крови определяется из расчета, что 1 г гемоглобина при оптимальных условиях, способен связать 1,34 мл кислорода. Учитывая, что содержание гемоглобина равно 1415 г/% (или 140-150 г/л), умножив содержание гемоглобина на 1,34, найдем концентрацию кислорода: 15x1,34 = 20 мл/100 мл крови или 200 мл кислорода/1 л. Наиболее часто при анализе газообмена используют такой показатель как парциальное давление газов. Парциальное давление газа - это часть общего давления смеси газов, которое создается данным газом, если он занимает объем всех газов. Парциальные давления газов приведены в таблице 17 и на рисунке 15.
132
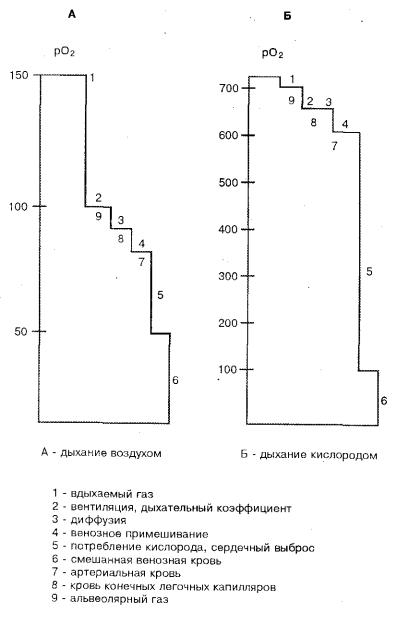
Рис. 14 Кислородный "каскад"
133

|
|
|
|
|
|
Таблица 17 |
|
|
Парциальное давление газов (Н.О. Замотаев) |
||||||
|
|
рО2 |
рСО2 |
рN2 |
рН2О |
|
р общ. |
|
|
|
|
|
|
|
|
Сухой воздух |
|
159,1 |
0,3 |
60,6 |
0,0 |
|
760 |
Воздух в трахее |
|
149,2 |
0,3 |
563,5 |
47,0 |
|
760 |
Альвеолярный |
|
104,0 |
40,0 |
569,0 |
47,0 |
|
760 |
воздух |
|
|
|||||
|
|
|
|
|
|
|
|
Рис. 15 Газообмен между альвеолой и кровью
Из них отчетливо видно, что парциальное давление кислорода в альвеолярном воздухе колеблется от 90 до 110 мм.рт.ст., а углекислого газа - 40 мм.рт.ст. Притекающая по легочным артериям венозная кровь, наоборот, имеет парциальное давление кислорода (р О2) - 46 мм.рт.ст. Разница р О2 в альвеолах и притекающей крови равна около 60 мм.рт.ст, а р СО2 только 6 мм.рт.ст. Особенностью диффузии газов через альвеоляр- но-капиллярную мембрану является то, что углекислый газ диффундирует
вальвеолы в 20-25 (в среднем в 24) раз быстрее кислорода. Поэтому даже при небольшой разнице парциальных давлений в 6 мм.рт.ст. он очень быстро поступает в альвеолы и удаляется с выдыхаемым воздухом.
Кроме указанных, есть и целый ряд других особенностей, значение которых, особенно в условиях патологии, может резко возрастать. Так, альвеолы, которых в легких насчитывается около 300 млн., имеют различный диаметр. Они мельче в нижних долях легких и крупнее в верхних. Вентиляция легких осуществляется неравномерно: хуже в нижних и лучше в верхних долях легкого, также неодинакова и перфузия. Так, в вертикальном положении человека лучше перфузируются нижние доли легкого,
вто время как верхние практически не перфузируются. И только в горизонтальном положении перфузия верхних долей легкого улучшается.
134
Поэтому в верхних отделах легкие лучше вентилируются, чем перфузируются, в нижних кровоток превышает вентиляцию, и только в средних отделах легких вентиляция и перфузия адекватны друг другу, т.е. даже в норме обнаруживается неоднородность отношений вентиляции и перфузии. Оценивая это отношение в среднем для легких можно сказать, что отношение вентиляция перфузия равно 0,9 (колеблется от 0,8 до 1) и получается на основании следующих расчетов. В норме в состоянии покоя дыхательный объем равен 500 мл; из которых 150-180 мл. приходится на долю мертвого пространства. Таким образом, в эффективной альвеолярной вентиляции участвует только 320-350 мл из всего дыхательного объема, а за одну минуту вентиляции легких равняется примерно 4,5-5 л; таким образом, МОД - 4,5-5 л/мин. Так как ежеминутно через легкие проходит практически весь минутный объем крови равный в среднем 5 л, то отношение вентиляция/перфузия равно: МОД/МОК = 4,5 / 5 (л/мин) = 0,9.
Такое отношение подразумевает, что каждая альвеола имеет эффективный капиллярный кровоток.
Говоря об особенностях регуляции внешнего дыхания следует отметить, что объем вентиляции легких регулируется химическим составом газов крови (рО2, рСО2) за счет раздражения хеморецепторов. Причем рСО2 и ионы Н+, влияя на дыхательный центр, изменяют глубину дыхания, а гипоксия вызывает раздражение хеморецепторов преимущественно каротидных синусов, изменяя частоту дыхания.
Показано, что у здорового человека умеренная гипоксия незначительно изменяет вентиляцию. Однако при понижении возбудимости дыхательного центра к СО2 периферические рефлекторные гипоксимические влияния могут играть важную роль в изменении вентиляции.
В результате изолированного или, как правило, одновременного нарушения основных процессов в легких - вентиляции, диффузии и перфузии, нарушается их способность обеспечивать газообмен, и возникает недостаточность внешнего дыхания.
НЕДОСТАТОЧНОСТЬ ВНЕШНЕГО ДЫХАНИЯ - это такое со-
стояние организма, при котором аппарат внешнего дыхания не способен поддерживать нормальный газовый состав крови в соответствии с метаболическими потребностями.
Существуют следующие классификации недостаточности внешнего дыхания:
по течению: острая, подострая, хроническая.
по степени компенсации:
1)компенсированная когда за счет компенсаторных механизмов поддерживается нормальный газовый состав крови;
2)декомпенсированная - когда из легких вытекает кровь, не соответствующая в норме газовому составу артериальной.
Считают, что для декомпенсированной дыхательной недостаточно-
сти характерно р СО2 свыше 50 мм.рт.ст., а рО2 ниже 60 мм.рт.ст. (насыщение гемоглобина кислородом меньше 90%) при дыхании воздухом в условиях покоя.
135
По степени выраженности:
1степень (латентная) - признаки дыхательной недостаточности выявляются только при интенсивной нагрузке и не обнаруживаются в покое.
2степень (парциальная) - признаки дыхательной недостаточности выявляются при небольшой нагрузке. В крови имеется гипоксемия без гиперкапнии.
3степень (глобальная) - признаки дыхательной недостаточности выявляются в покое и минимальной физической нагрузке. В крови обнаруживаются гипоксемия и гиперкапния.
По происхождению:
1) первичная (при поражении легких);
2) вторичная (при поражении других органов).
По патогенезу выделяют следующие формы дыхательной недостаточности:
1) центрогенная;
2) нервно-мышечная;
3) торако-диафрагмальная.;
4) легочная;
5) сердечно-сосудистая;
6) смешанная.
По характеру нарушения вентиляции:
1) обструктивная (при закупорке дыхательных путей);
2) рестриктивная (при уменьшении дыхательной поверхности).
ЭТИОЛОГИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
1.ЦЕНТРАЛЬНАЯ ФОРМА ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧ-
НОСТИ (ДН) возникает при различных поражениях центральной нервной системы, особенно дыхательного центра при травмах, кровоизлияниях, опухолях, энцефалитах, ишемии головного мозга, при передозировке наркотических средств и барбитуратов, при общих процессах типа лихорадки, гипертермии, ацидемии.
Известно, что хеморецепторы продолговатого мозга дают медленно (в течение минут) реакцию возбуждения на увеличение водородных ионов. А так как в спиномозговой жидкости отсутствуют эффективные буферные системы, то это очень важный механизм регуляции дыхания. В отличие от центральных, периферические хеморецепторы каротидных синусов реагируют мгновенно на гипоксемию. В связи с нарушением центральной регуляции внешнего дыхания возникает уменьшение вентиляции легких. Однако, при некоторых расстройствах {некомпенсированном ацидозе, лихорадке, гипертермии, опухолях мозга, сильном эмоциональном возбуждении) первоначально наблюдается гипервентиляционный синдром, который развивается как компенсаторная реакция, направленная на нормализацию газового состава и рН артериальной крови.
2.ПЕРИФЕРИЧЕСКАЯ, ИЛИ НЕРВНО-МЫШЕЧНАЯ ФОРМА ДН возникает при поражении снинного мозга, нервных проводников и дыхательных мышц. Например, при травмах, опухолях в шейном отделе спинного мозга, таких инфекционных и интоксикационных процессах как
136
полиомиелит, ботулизм. При введении курареподобных веществ и миастении, где имеет место нарушение синаптической передачи, в результате чего дыхательные мышцы не участвуют В процессе дыхания. Нарушения функции дыхательных мышц наблюдается также при полиневритах, тетаническом сокращении мышц (оп и сто тонус), при столбняке и клоникотоническом состоянии при эпилепсии. Все вышеназванные причины также способствуют ограничению вентиляционной функции легких.
3.ТОРАКО-ДИАФРАГМАЛЬНАЯ ФОРМА ДН развивается при поражении грудной клетки и диафрагмы в результате, например, повреждения ребер, нарушения подвижности грудной клетки вследствие артрозов, пневмоторакса. Большое значение принадлежит нарушению функции диафрагмы при нарушении диафрагмальных нервов. Ее функция нарушается также при перитоните, резком увеличении желудка и кишечника газами, ожирении. В этих случаях речь идет об ограничении подвижности диафрагмы. Дыхательная недостаточность при торако-диафрагмальной форме также связана с нарушениями вентиляции легких.
4.СЕРДЕЧНО-СОСУДИСТАЯ ФОРМА ДН наблюдается при уменьшении системного артериального давления, наблюдаемого при шоке, колапсе, кровопотере, а также при недостаточности правого и левого сердца. При недостаточности правого сердца уменьшается перфузия легких кровью, а при левожелудочковой недостаточности увеличивается давление в системе легочной артерии, повышается проницаемость капилляров с выпотеванием жидкости и развитием отека. В результате этих сложных изменений возникают вентиляционные, перфузные и диффузионные расстройства в легких. Такие же явления отечности наблюдаются при недостаточности почек, переливании плазмы и кровезаменителей. Как правило, при сердечной форме дыхательной недостаточности имеет место увеличение физиологически мертвого пространства за счет расстройств перфузии легких.
Все вышеуказанные формы дыхательной недостаточности получили название вторичных, так как расстройства газообмена возникают в результате вторичного вовлечения легких. Причем, как известно, это сопровождается расстройствами вентиляции, диффузии, перфузии или всех процессов одновременно. По данным И.П.Замотаева и А.П.Зильбера вторичная недостаточность внешнего дыхания наблюдается даже более часто, чем первичная. Во многом это связано с тем, что при любой форме дыхательной недостаточности происходит интенсивное образование слизи, нередко подавление кашлевого рефлекса, в результате которых возникают расстройства вентиляции, легочного и, прежде всего обтурационного, происхождения.
5.ЛЕГОЧНАЯ ФОРМА ДН получила название первичной и связана с поражением дыхательных путей и легких. По своему происхождению легочная форма дыхательной недостаточности может быть обструктивной
ирестриктивной. В клинике наиболее часто дыхательная недостаточность связана с обструктивными нарушениями различного уровня. Например, при дискинезии трахеи и крупных бронхов или же при обструкции конце-
137
вых дыхательных путей (бронхиальная астма, дистальный бронхит), что ведет к эспираторному их спадению. Обструктивная недостаточность наиболее часто связана с отечностью мелких бронхов и избыточным образованием слизи в бронхо-легочных путях при различных заболеваниях легких и других органов. Причем, образующаяся мокрота имеет повышенную вязкость, нередко примесь гноя, плохо отделяется во время кашля и чихания, которые в свою очередь нередко подавлены.
Сужение просвета трахеи и бронхов наблюдается при бронхиальной астме, опухолях, попадании инородных тел, в том числе рвотных масс, удушении, хронических бронхитах, эмфиземе.
Большое значение в формировании обструктивных расстройств принадлежит нарушению эластичности легких. Известно, что альвеолы легких выстланы особым белково-липидным веществом, получившим название сурфактанта (от англ. surface - поверхность), благодаря которому уменьшается поверхностное натяжение, и альвеолы и бронхиолы не спадаются во время выдоха. Это вещество представляет собой нерастворимый липопротеин, который образуется в пневмоцитах типа 2 и выстилает альвеолы. Пневмоциты 1 типа выстилают большую часть поверхности альвеол, и через них осуществляется газовый обмен в альвеолах. При снижении сурфактанта при длительных воспалительных процессах, эмфиземе, склерозе легких, нарушениях кровообращения в легких после операций, отеке легких, токсическом действии кислорода, искусственной гипервентиляции, синдроме дистресса у детей происходит спадение не только альвеол, но и мелких бронхиол. Недостаток сурфактанта способствует отеку и образованию пены в дыхательных путях, ибо сурфактант обладает гидрофобными свойствами, и образующаяся на поверхности альвеол жидкость не растекается по поверхности, а стекает каплями. Это предотвращает образование пены и улучшает диффузию газов через поры альвеол. В связи с уменьшением просвета дыхательных путей и снижением содержания сурфактанта больной нередко вынужден осуществлять форсированный выдох. В связи с тем, что наружное давление превышает давление внутри бронхиол из-за мобилизации дополнительной дыхательной мускулатуры, возникает обтурация. Для больных с обструктивной недостаточностью характерно снижение эффективности вентиляции и отношения вентиляции/перфузия. Указанные нарушения ведут, как правило, к неравномерности вентиляции.
При обструкции вдох осуществляется активно, а выдох длительное время остается пассивным, т.к. в дыхательных путях возрастает сопротивление выдоху, то воздух в легких задерживается, вызывая сначала перерастяжение их, а в последующем уменьшение эластичности.
Ранними клиническими признаками обструкции легких являются жалобы больных на одышку, кашель со скудным отделяемым, удлинение фазы выдоха, включение вспомогательной дыхательной мускулатуры, снижение форсированных легочных проб (А.П.Зильбер).
Рестриктивная форма дыхательной недостаточности происходит от слова restrictio, означающего ограничение, и обусловлена уменьшением
138
дыхательной поверхности легких. Она наблюдается при эмфиземе, пневмонии, инфаркте или резекции легкого или его долей, поражении туберкулезом, опухолью, развитии пневмо- и гидроторакса, фиброзных процессов в легких (при силикозе, асбестозе, пневмокониозе).
Клинически, как и при обструкции, возникает одышка, частое поверхностное дыхание, уменьшение ЖЕЛ, нарушение вентиляционноперфузных отношений, а позже присоединяется обструкция дыхательных путей.
Таким образом, нарушение вентиляции, а нередко диффузии и перфузии наблюдается при поражении многих звеньев, участвующих в обеспечении газообмена - центральной нервной системы, нервных проводников, мышц грудной клетки и диафрагмы, расстройстве кровообращения в легких и поражении самих легких, Причем, если вначале имеет место поражение какого-то одного звена, то в последующем формирование дыхательной недостаточности обусловлено расстройствами и других звеньев.
ПАТОГЕНЕЗ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ.
Возникновение дыхательной недостаточности обусловлено нарушением основных процессов: альвеолярной вентиляции, вентиляционноперфузных отношений, диффузии газа. Однако ведущим патофизиологическим механизмом возникновения дыхательной недостаточности является неравномерность вентиляционно-перфузных отношений.
Известно, что наиболее адекватный газовый обмен наблюдается при условии хорошей вентиляции и перфузии. При этом в крови обеспечивается оптимальное парциальное давление кислорода и угольной кислоты, а следовательно, рН крови. При центрогенных, нервно-мышечных, торакодиафрагмальных, обструктивных и рестриктивных расстройствах часть альвеол не вентилируется, причем возрастает, так называемое, физиологически мертвое пространство, т.к. наряду с анатомически мертвым пространством нарушается эффективная альвеолярная вентиляция, причем объем альвеолярного мертвого пространства увеличивается до 100-200 мл. Поэтому такие альвеолы, хотя и омываются альвеолярной кровью, но газообмен в них не осуществляется, и поэтому в систему легочных вен поступает кровь бедная кислородом и обогащенная угольной кислотой.
Для анализа эффективности вентиляции очень важно отношение физиологически мертвого пространства к дыхательному объему, выраженному в процентах (мертвое пространство - 150-180 мл, дыхательный объем - 500мл) (Сайке с соавт).
МП/ДО х 100 %
В норме оно равно 30 %, а при дыхательной недостаточности возрастает до 60-70 %. Понятно, что в этих условиях эффективность альвеолярной вентиляции резко снижается. В силу вышесказанного, вентиляци- онно-перфузное отношение изменяется в сторону уменьшения.
Таким образом, указанный механизм, названный альвеолярным шунтом, является наиболее важным в формировании недостаточности дыхания и связан с нарушением эффективности альвеоляторной вентиляции. В связи с тем, что другие альвеолы могут интенсивно вентилироваться,
139
можно ожидать, что это уменьшает степень выраженности недостаточности дыхания. Однако, на самом деле этого не происходит, т.к. насыщенный на 95-98% гемоглобин капилляров легких не может при дыхании воздухом увеличить связывание кислорода.
Возможен и вариант расстройств перфузии, когда давление в легочной артерии повышается (недостаточность левого желудочка). В этом случае, перфузируются и верхние отделы легких, однако за счет развития отека газообмен также уменьшается и развивается дыхательная недостаточность.
Второй механизм дыхательной недостаточности, который наблюдается, как правило, при расстройствах кровообращения в легких, связан с тем, что ряд альвеол может интенсивно вентилироваться на фоне снижения перфузии. Однако, в связи с тем, что насыщение гемоглобина кислородом свыше 90-97% невозможно, компенсация оказывается неэффективной.
Следующий механизм расстройств вентиляции получил название эксператорного закрытия дыхательных путей - ЭЗДП (синонимы: клапанный механизм, газовая ловушка). Он заключается в том, что при обструктивных процессах увеличивается сопротивление току воздуха при выдохе. Причем, следует помнить, что с уменьшением диаметра, например, трубки, а в нашем случае бронхов в 2 раза, сопротивление движению воздуха возрастает в четвертой степени, т.е. в 16 раз. Поэтому при интенсивном выдохе трансплевральное давление увеличивается и даже становится положительным (за счет включения вспомогательной дыхательной мускулатуры), и поэтому наружное давление в мелких бронхах превышает внутреннее давление на стенки бронхов, и они спадаются.
Кроме того, имеет значение уменьшение эластичности бронхов и бронхиол. Поэтому бронхиолы спадаются, часть альвеол и воздуха не участвуют в газообмене из-за экспираторного закрытия дыхательных путей, перфузия в этом случае может не нарушаться, но отношение вентиляция/перфузия уменьшается. Хотя ЭЗДП имеет преимущественно обструктивное происхождение, однако, практически является ведущим механизмом недостаточности внешнего дыхания при заболевании легких любого генеза. ЭЗДП является особенно важным механизмом нарушения дыхания при бронхиальной астме, хронических бронхитах, эмфиземе легких, интерстициальном отеке, а практически, как уже говорилось, при всех формах дыхательной недостаточности,
По мнению А.П.Зильбера, практически нет такой легочной патологии, где бы ЭЗДП не являлось главным или сопутствующим механизмом респираторных расстройств.
В норме, экспираторное закрытие дыхательных путей также может развиться в конце максимального выдоха, и осуществляется в следующей последовательности: вначале в нижних, затем в средних и в верхних отделах. Этому во многом способствует и то, что в норме разные отделы легких вентилируются асинхронно и с разной объемной скоростью, возникает и разное отношение трансплеврального и внутрибронхиального давления.
140
