
Полезные материалы за все 6 курсов / Ответы к занятиям, экзаменам / 7_Возбудители_дифтерии,_туберкулеза,_анаэробных_инфекций
.pdf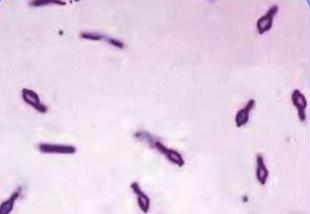
Чистая культура C.botulinum. Окраска по Граму.
Культуральные свойства. Анаэробы, растут на соответствующих питательных средах.
Антигенная структура: в зависимости от типа продуцируемого токсина, выделяют 8 сероваров возбудителя. Заболевания у человека чаще вызывают серовары A, B, E и F.
Факторы патогенности: основным фактором патогенности является продуцируемый возбудителем экзотоксин – это самый сильный из бактериальных токсинов, летальная доза для человека – 0,005 мг. Несмотря на антигенные различия, биологическая активность экзотоксинов различных сероваров одинакова. Ботулотоксин является типичным нейротоксином.
Пути заражения:
алиментарный (основной) – при употреблении рыбных, мясных и овощных консервов домашнего приготовления, копченой и вяленой рыбы. У детей младшего возраста заражение может происходить при употреблении меда, соков и сиропов домашнего приготовления;
контактный (встречается редко) – при попадании почвы со спорами возбудителя в рану (раневой ботулизм).
Патогенез: при алиментарном пути инфицирования ботулотоксин всасывается в желудке и в верхних отделах тонкой кишки, с током крови попадает в органы и ткани, вызывая их поражение. Наиболее чувствительна к действию токсина нервная ткань. Токсин блокирует выброс ацетилхолина в синапсах мотонейронов спинного и продолговатого мозга с развитием бульбарного (расстройство глотания и речи) и паралитического синдрома.
Клинические проявления: начало заболевания острое. У больных возникает тошнота, рвота, диарея, затем появляются типичные симптомы: сухость во рту, нечеткость зрения, двоение в глазах (диплопия), опущение верхних век (птоз). Затем присоединяются нарушения глотания и речи. В заключительной стадии происходит расстройство дыхания за счет паралича дыхательной мускулатуры. Смерть наступает от остановки дыхания.
21
Микробиологическая диагностика направлена на обнаружение и опре-
деление типа токсина, а также выделение возбудителя.
Материал на исследование: кровь, фекалии, промывные воды желудка, рвотные массы, моча и остатки пищевых продуктов.
1. Определение типа ботулинового токсина:
Классический метод – реакция нейтрализации (РН) на белых мышах (см. учебно-методическое пособие «Учение об инфекции и иммунитете. Основы иммунологии»).
Экспресс-методы – РНГА по Рыцаю, ИФА.
2. Выделение возбудителя:
Бактериологический метод – посев исследуемого материала на соответствующие для анаэробов питательные среды.
Специфическое лечение: до установления типа токсина вводят полива-
лентную антитоксическую сыворотку типов A, B, E, после установления типа токсина – моновалентную антитоксическую сыворотку.
ПРАКТИЧЕСКАЯ РАБОТА.
1.Изучение схемы бактериологического исследования отечной жидкости при подозрении на газовую гангрену.
I этап исследования.
Посев исследуемого материала на регенерированные среды Китта-
Тароцци, Вильсона-Блера. Посевы инкубируют при 370С 24-48 часов. II этап исследования.
1.Изучение характера роста на питательных средах, приготовление мазков с окраской по Граму.
2.С целью выделения чистой культуры производят пересев со среды КиттаТароцци на кровяной агар Цейсслера. Посевы инкубируют при 370С 24
часа.
III этап исследования.
1.Изучение характера роста на среде Цейсслера.
2.С целью определения -токсина (лецитиназа) производят посев чистой культуры на желточный агар. Посевы инкубируют при 370С 24 часа.
IV этап исследования.
1.Учет роста на желточном агаре.
2.Вывод (определение вида выделенной культуры).
2.Световая микроскопия готовых препаратов чистых культур бактероидов, возбудителей газовой гангрены, столбняка, ботулизма в окраске по Граму.
22
Занятие № 3
Тема. Микробиологическая характеристика возбудителей спирохетозных ин-
фекций, риккетсиозов, хламидиозов и микоплазмозов.
Цель занятия. Изучить характеристику возбудителей сифилиса, боррелиозов,
лептоспирозов, риккетсиозов, хламидиозов и микоплазмозов,
микробиологическую диагностику вызываемых ими заболева-
ний. Освоить методы диагностики спирохетозов, хламидиозов и микоплазмозов.
I.Теоретические знания:
1.Характеристика возбудителя сифилиса, микробиологическая диагностика.
2.Характеристика возбудителей боррелиозов, микробиологическая диагно-
стика.
3.Характеристика возбудителей лептоспироза, микробиологическая диагно-
стика, специфическая профилактика.
4.Возбудитель Ку-лихорадки, диагностика, специфическая профилактика.
5.Характеристика возбудителей сыпного тифа, серодиагностика.
6.Характеристика возбудителей хламидиозов, микробиологическая диагно-
стика.
7.Характеристика микоплазм, вызываемые заболевания, микробиологическая диагностика.
II.Практические навыки:
1.Световая микроскопия готовых препаратов чистой культуры трепонем,
бореллий, лептоспир в окраске по Романовскому-Гимзе.
23
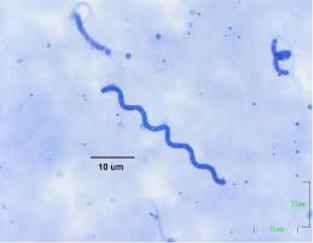
МЕТОДИЧЕСКИЕ УКАЗАНИЯ К ЗАНЯТИЮ
1.Характеристика возбудителя сифилиса, микробиологическая диагностика.
Возбудитель сифилиса – Treponema pallidum.
Морфо-тинкториальные свойства: извитые бактерии (спирохеты) спи-
ралевидной формы, имеют мелкие равномерные первичные завитки, спор и капсулу не образуют. По Романовскому-Гимзе окрашиваются в бледно-розовый цвет. При неблагоприятных условиях (действие антибиотиков и антител) трепонемы способны сохраняться в виде цист или переходить в L-форму. Подвижность трепонем связана с наличием фибрилл, которые обеспечивают различные виды движения: сгибательное, поступательное, вращательное и др.
Чистая культура Treponema pallidum.
Культуральные свойства: строгие анаэробы, плохо растут на искусственных питательных средах.
Факторы патогенности:
факторы адгезии;
факторы инвазии;
цисты и L-формы, способствующие длительной персистенции.
Сифилис – заболевание, чаще передаваемое половым путем. Сифилис – «великий» имитатор», так как имеет множество клинических проявлений.
Источник инфекции: больной человек.
Пути заражения: половой, трансплацентарный, интранатальный, трансфузионный, контактно-бытовой.
Патогенез: возбудитель размножается в месте внедрения (слизистые оболочки половых путей, ротовой полости, прямой кишки), мигрирует в регионарные лимфатические узлы (первичный сифилис). Далее, при гематогенном и
24
лимфогенном распространении трепонем, процесс генерализуется (вторичный сифилис). Последующее размножение микробов в различных органах приводит к их грубым органическим поражениям (третичный сифилис).
Клинические формы.
Первичный сифилис проявляется формированием в месте внедрения возбудителя твердого шанкра (безболезненной язвы с плотным основанием), увеличением и воспалением регионарных лимфатических узлов (регионарный лимфаденит). Продолжительность течения первичного сифилиса – 6 недель. Затем эти признаки исчезают.
Вторичный сифилис характеризуется появлением на коже и слизистых оболочках розеолезно-папулезных высыпаний и генерализованным лимфаденитом. Эти проявления носят рецидивирующий характер. Продолжительность вторичного сифилиса колеблется от двух до пяти лет.
При отсутствии лечения возникает третичный сифилис. Во внутренних органах и костях наблюдается формирование гумм (висцеральный сифилис). Гуммы – это сифилитические гранулемы в виде плотных узлов, склонных к распаду и рубцеванию.
У пациентов без лечения и также у ВИЧ-инфицированных, может развиться нейросифилис – тяжелое поражение ЦНС (сифилитический менингит, прогрессивный паралич и др.).
При трансплацентарном инфицировании плода от больной матери развивается врожденный сифилис, который подразделяется на ранний (проявляется у детей до 2 лет) и поздний (проявляется у детей старше 2 лет).
Микробиологическая диагностика.
Для выявления возбудителя при первичном и вторичном сифилисе с клиническими проявлениями используют:
1.Бактериоскопический метод (темно-полевая микроскопия);
2.Иммуногистохимическое исследование (ИГХ);
3.ПЦР.
Для выявления антител используют серологический метод. Существу-
ют нетрепонемные и трепонемные тесты.
Нетрепонемные тесты: применяют для проведения массового скрининга населения. Это отборочные тесты. Предусматривают использование неспецифического антигена (например, экстракта липидов мышц бычьего сердца, так как он идентичен липоидному антигену трепонем).
Кнетрепонемным тестам относят:
1.Реакцию микропреципитации (РМП);
2.Другие экспресс-тесты: аналоги реакции микропреципетации (RPR, VDRL).
25
Трепонемные тесты – для подтверждения положительных результатов нетрепонемных тестов, но с использованием специфического трепонемного антигена:
1.ИФА;
2.Иммуноблоттинг (модификация ИФА);
3.РИФ;
4.РИБТ (реакция иммобилизации бледных трепонем);
5.РПГА (РНГА);
6.ИХЛ (иммунохемилюминесцентное исследование)
Микробиологическая диагностика врожденного сифилиса.
Представляет собой комплекс нетрепонемных и двух трепонемных тестов:
1.Нетрепонемные тесты: РМП, RPR, VDRL;
2.Трепонемные тесты: РПГА, ИФА
Специфическая профилактика и лечение на разработаны.
2.Характеристика возбудителей боррелиозов, микробиологическая диагностика.
Возбудители боррелиозов – Borrelia recurrentis, B.duttoni, B.persica, B.burgdorferi, B.garini, B.afzelii.
Морфо-тинкториальные свойства: извитые бактерии (спирохеты), име-
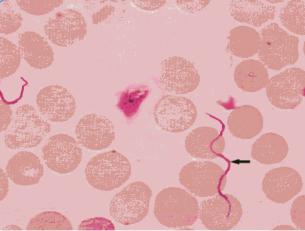
ют крупные неравномерные первичные завитки и заостренные концы. Спор, капсул не имеют. Подвижны за счет наличия фибрилл. По Романовскому-Гимзе окрашиваются в сине-фиолетовый цвет.
B.recurrentis в мазке крови больного эпидемическим возвратным тифом.
Культуральные свойства: практически не культивируются на искусственных питательных средах, строгие анаэробы.
26
Антигенная структура боррелий нестабильна и может меняться в течение заболевания.
Факторы патогенности:
1.факторы адгезии;
2.факторы инвазии;
3.эндотоксин;
4.антигенная изменчивость.
Возбудители боррелиоза Лайма – B.burgdorferi, на евро-азиатском континен-
те – B.garini и B.afzelii.
Источники инфекции: мелкие млекопитающие.
Путь заражения: трансмиссивный (при укусе переносчика – иксодового клеща).
Патогенез заболевания связан с распространением возбудителя из места укуса с током крови в различные органы, чаще сердце, ЦНС и суставы.
Клинические проявления: на месте укуса появляется мигрирующая кольцевидная эритема в виде овальной или круглой папулы. Если больные остаются без лечения, то микроорганизм гематогенным путем распространяется в организме, вызывая артриты, миокардит, менингит.
Микробиологическая диагностика.
1.Микроскопический метод: из биоптатов кожи, ликвора и синовиальной жидкости готовят мазки в окраске по Романовскому-Гимзе.
2.Серологический метод: определение IgM и IgG в сыворотке крови больного с помощью реакции непрямой иммунофлюоресценции, ИФА.
3.ПЦР.
Специфическая профилактика и специфическое лечение не разработаны.
Возбудитель эпидемического возвратного тифа – B.recurrentis.
Источник инфекции: больной человек.
Путь заражения: трансмиссивный.
Переносчики: головные и платяные вши. Заражение происходит в результате втирания в кожу гемолимфы раздавленных вшей при расчесывании места укуса.
Патогенез: попавшие в организм боррелии поглощаются фагоцитами, размножаются в них и попадают в кровь. Затем они разрушаются и выделяют эндотоксин, что вызывает лихорадку, сосудистые расстройства, головные боли. Под действием антител большинство возбудителей погибает. Однако, часть боррелий сохраняется в паренхиматозных органах, размножается и образует новую антигенную разновидность возбудителя, которая вновь поступает в кровь. Возникает рецидив. В течение заболевания формируется иммунитет про-
27
тив нескольких антигенных разновидностей возбудителя и наступает выздоровление.
Клинические проявления характеризуются чередованием лихорадочных приступов с периодами апирексии, когда температура нормализуется. Это повторяется от 3 до 20 раз, причем каждый последующий период апирексии удлиняется. Прогноз заболевания благоприятный.
Микробиологическая диагностика.
Материал на исследование: кровь в период подъема температуры.
Основной метод диагностики – бактериоскопический с обнаружением в мазках крови боррелий в окраске по Романовскому-Гимзе.
Специфическая профилактика и специфическое лечение не разработаны.
Возбудители эндемического возвратного тифа – более 20 видов боррелий, среди которых чаще заболевания вызывают B.duttoni и B.persica.
Резервуар инфекции в природных очагах: различные виды грызунов и хищников, а также аргасовые клещи.
Путь заражения: трансмиссивный (при укусе клещей).
Патогенез, клинические проявления и микробиологическая диагностика сходны с эпидемическим возвратным тифом.
Для дифференциальной диагностики возвратных тифов используют биологическую пробу на морских свинках, так как животные резистентны к возбудителю эпидемического возвратного тифа.
Специфическая профилактика и специфическое лечение не разработаны.
4.Характеристика возбудителей лептоспироза, микробиологическая диагностика и специфическая профилактика.
Все патогенные лептоспиры объединены в один вид – Leptospira interrogans, который включает более 200 сероваров.
Морфо-тинкториальные свойства: извитые бактерии (спирохеты), име-
ют мелкие равномерные первичные завитки и крючкообразные концы. Вторичные завитки образуются при движении и формируют дополнительные изгибы, придающие лептоспирам сходство с латинскими буквами S и C. Спор и капсул не имеют. Подвижность за счет наличия фибрилл. По Романовскому-Гимзе окрашиваются в розово-фиолетовый цвет.
28
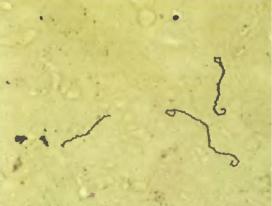
Чистая культура Leptospira interrogans.
Культуральные свойства: облигатные аэробы, температурный оптимум 28-300С. Растут на жидких и полужидких средах с добавлением сыворотки.
Факторы патогенности:
высокая инвазивность – способны проникать через микротравмы кожи и неповрежденные слизистые оболочки носа, ЖКТ за счет активной подвижности и спиралевидной формы;
эндотоксин.
Источники инфекции: многочисленные виды диких (более 100 видов) и домашних животных.
Пути заражения:
•контактный – при купании и использовании для бытовых нужд воды из водоемов, загрязненных мочой больных животных;
•алиментарный (через инфицированные пищевые продукты).
Патогенез и клиника заболевания: возбудители внедряются в организм, затем проникают в кровь и размножаются в ней (лептоспиремия). Под действием лептоспир и их эндотоксинов повреждаются капилляры кожи, печени, почек, ЦНС, что приводит к возникновению многочисленных кровоизлияний в этих органах.
Клинически у больного отмечаются лихорадка, интоксикация, желтуха, почечная недостаточность, менингит. Летальность 3-40%.
Материал на исследование: кровь, моча, ликвор.
Микробиологическая диагностика.
1.Бактериоскопический метод (только в первые дни заболевания до начала лечения): исследование мазков крови, мочи, ликвора в темном поле или в окраске по Романовскому-Гимзе.
2.ПЦР.
3.Бактериологический метод: посев исследуемого материала на соответствующие питательные среды.
29
4.Серологический метод: реакция агглютинации и лизиса лептоспир (РАЛ) с эталонным набором живых культур, ИФА.
Специфическая профилактика – инактивированная лептоспирозная вакцина (по эпидемическим показаниям).
Специфическое лечение – иммуноглобулин противолептоспирозный из сыворотки крови волов.
5.Возбудитель Ку-лихорадки, диагностика заболевания, специфическая профилактика.
Возбудитель Ку-лихорадки – Coxiella burnetii.
Морфо-тинкториальные свойства: очень мелкие (0,2-0,7 мкм) коккобак-
терии. По Романовскому-Гимзе окрашиваются в красный цвет.
Coxiella burnetiid (электронная фотография).
Культуральные свойства: облигатные внутриклеточные паразиты, культивируются в культуре клеток, курином эмбрионе, организме животных.
Высокоустойчивы в окружающей среде, могут образовывать спороподобные формы, в том числе и в инфицированных клетках.
Заболевание получило название (от англ. «quer» – вопрос), так как причины его возникновения были неизвестны.
Источники инфекции:
1)домашние животные (мелкий и крупный рогатый скот, лошади, свиньи и др.);
2)дикие животные, грызуны, птицы;
3)клещи.
Пути заражения:
1)аэрогенный – основной;
2)алиментарный – при употреблении молока и мяса инфицированных домашних животных;
3)контактный – при уходе за больными животными;
30
