
Частная бактериология
.pdf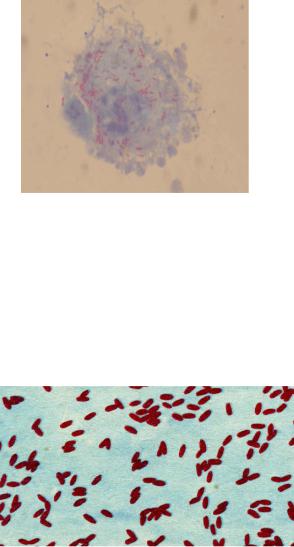
661
Рисунок 10.31 - R. sibirica в цитоплазме и ядре клеток. Заимствовано из Интернетресурсов.
Возбудитель североазиатского клещевого риккетсиоза хорошо культивируется в организме клещей, хуже - в перевиваемых клеточных культурах и желточных мешках РКЭ. Гемолитическая активность выражена слабо. При окраске по Здродовскому риккетсия окрашивается в красный цвет (рисунок 10.32).
Рисунок 10.32 - R. sibirica из тканевой культуры, окраска по Здродовскому (Н.С. Мотавкина, В.Д. Артемкин, 1976).
К действию факторов внешней среды возбудитель неустойчив, быстро инактивируется при высокой температуре и под влиянием широко используемых дезинфектантов.
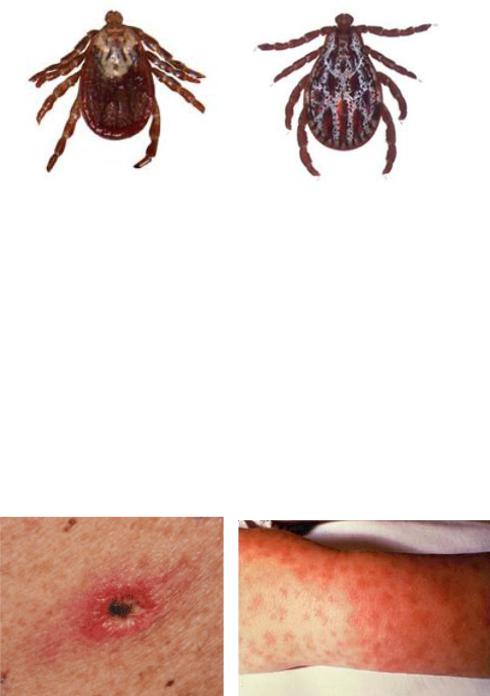
Эпидемиология. Североазиатский клещевой риккетсиоз является природноочаговым заболеванием. Природные очаги этого заболевания распространены в Сибири и на Дальнем Востоке России (Красноярский, Алтайский, Хабаровский, Приморский края; Амурская область, Тыва, Хакассия), в Казахстане, Монголии и Китае. Более 80% заболеваний отмечается в Алтайском и Красноярском краях. Резервуар возбудителя в природе – клещи и различные мелкие грызуны. Переносчиками R. sibirica являются клещи (рисунок 10.33) в основном родов
Dermacentor (D. nuttalli, D. sitvarum, D. marginatus, D. reticulates) и Haemophysalis
(H. concinna). В отсутствие переносчика болезнь не является контагиозной. У клещей возможна трансовариальная передача возбудителя.
662
а б
Рисунок 10.33 – Переносчики R. sibirica: а - D. reticulates; б - H. concinna.
Заимствовано из Интернет-ресурсов.
Механизм передачи возбудителя – трансмиссивный. Возбудитель поступает в организм человека с инфицированной слюной в месте присасывания клеща на всех стадиях его развития. Для этого заболевания выражена сезонность (март – сентябрь). Ежегодно в России регистрируется более 2000 случаев заболеваний людей среднеазиатским клещевым риккетсиозом.
Клиника. Инкубационный период составляет 3-7 дней. Заболевание проявляется первичным аффектом в месте присасывания клеща, розеолезнопапулезной генерализованной сыпью, лихорадкой, недомоганием, ознобом, головной болью, регионарным лимфаденитом. Особенно характерна триада признаков: первичный аффект на месте укуса клеща, сыпь и лихорадка (рисунок
10.34).
а б Рисунок 10.34 – Первичный аффект (а) и сыпь (б) при североазиатском клещевом
риккетсиозе. Заимствовано из Интернет-ресурсов.
Заболевание продолжается от 7 до 12 дней. Осложнения редки. Рецидивы болезни не описаны.
Диагностика североазиатского клещевого риккетсиоза основывается на клинической картине заболевания, эпидемиологических данных и лабораторных исследованиях сыворотки крови больного со специфическим групповым антигеном возбудителя (РСК, РНГА, РИФ). Для выделения R. sibirica проводят заражение культур клеток, куриных эмбрионов и морских свинок. R. sibirica размножается в цитоплазме и ядрах заражённых клеток.
Лечение проводится с помощью антибиотиков тетрациклиновой группы.

663
Профилактика. Средств специфической профилактики не разработано. Неспецифическая профилактика предусматривает проведение противоклещевых мероприятий (использование защитной одежды, репеллентов), информирование населения об опасности заболевания на эндемичных территориях. Экстренная профилактика осуществляется с помощью доксициклина.
Астраханская пятнистая лихорадка
Астраханская пятнистая лихорадка (астраханская риккетсиозная лихорадка) представляет собой заболевание, передающееся клещами рода Rhipicephalus pumilio. Заболевание характеризуется доброкачественным течением, наличием первичного аффекта, лихорадкой и пятнисто-папулезной сыпью. Астраханская пятнистая лихорадка является вариантом марсельской лихорадки.
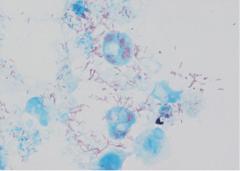
Возбудителем астраханской пятнистой лихорадки является R. conori var. caspii, входящая в так называемый conorii-complex. По морфологическим и тинкториальным свойствам возбудитель не отличается от других риккетсий, вызывающих пятнистые лихорадки. Размножается в цитоплазме клеток. Культивируется в культуре клеток, желточном мешке РКЭ, в организме золотистых хомячков.
Эпидемиология. Эндемичным районом является Астраханская область. Важным фактором в очагах астраханской пятнистой лихорадки является высокая пораженность собак клещом Rhipicephalus pumilio (рисунок 10.35).
Рисунок 10.35 – Клещ Rhipicephalus pumilio. Заимствовано из Интернет-ресурсов.
С собак клещ переползает на человека. Клещи сохраняют возбудителя пожизненно и передают их трансовариально. Человек заражается при присасывании клеща. Заболеваемость отмечается с апреля по октябрь, пик заболеваемости приходится на июль – август.
Патогенез. В месте присасывания клеща возбудитель размножается. Формируется первичный аффект – некроз эпидермиса, микроабсцесс сосочкового слоя кожи. Затем возбудитель проникает в регионарные лимфатические узлы, размножается и попадает в кровь (риккетсемия). При проникновении риккетсий в кровеносные сосуды развивается острый васкулит генерализованного характера, тромбоваскулит.
Клиника. Инкубационный период составляет от 2 дней до 1 месяца. Начало заболевания острое, проявляется лихорадкой. Первый признак заболевания –
664
первичный аффект в месте присасывания клеща (на нижних конечностях, туловище): вначале - розовое пятно размером 5-15 мм, затем – эрозия и образование темно-коричневой корочки. Глубоких некротических изменений в коже не наблюдается. В последующем развивается папулезно-розеолезная сыпь (на туловище, верхних и нижних конечностях).
Диагностика. Для специфической диагностики используют РНИФ со специфическим антигеном возбудителя.
Лечение включает применение антибиотиков тетрациклинового ряда. Профилактика. Средств специфической профилактики не разработано. Для
неспецифической профилактики важное значение имеет отлов бродячих собак.
Марсельская лихорадка
Марсельская лихорадка (средиземноморская лихорадка, прыщевидная лихорадка, болезнь Кардуччи-Олмера) – риккетсиоз из группы клещевых пятнистых лихорадок.
Возбудитель марсельской лихорадки - R. conorii (рисунок 10.36) открыт Э. Брумтом в 1932 г. и назван в честь А. Конора, описавшего совместно с А. Брюшем это заболевание в 1910 г. в Тунисе под названием “тунисская пятнистая лихорадка”.
Рисунок 10.36 - R. conorii в культуре клеток Vero. Заимствовано из Интернетресурсов.
Эпидемиология. Резервуар возбудителя в природе - многие виды домашних и диких животных (собаки, шакалы, ежи, грызуны). Источник инфекции при марсельской лихорадке - собаки и собачий клещ. У клеща возможна трансовариальная передача возбудителя. Сезонность марсельской лихорадки отмечается в мае-октябре. Пик заболеваний приходится на июль-август. Заболеваемость носит спорадический характер.
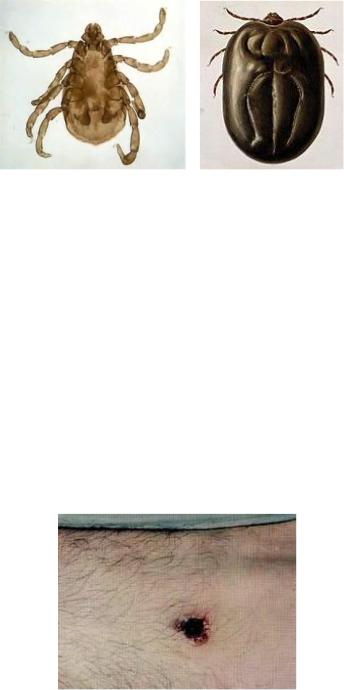
Механизм передачи – трансмиссивный. Переносчиками марсельской лихорадки являются иксодовые клещи преимущественно Rhipicephalus sanguineus и Haemophysalis leachi (рисунок 10.37). В организме клещей возбудитель сохраняется до 1,5 лет.
665
а б
Рисунок 10.37 - Rhipicephalus sanguineus (а) и Haemophysalis leachi (б) –
переносчики марсельской лихорадки. Заимствовано из Интернет-ресурсов.
Человеку возбудитель передаётся при присасывании клеща. Собачий клещ редко нападает на человека, поэтому заболеваемость носит спорадический характер.
Марсельская лихорадка является природно-очаговым заболеванием. Очаги располагаются преимущественно в Средиземноморском регионе, в бассейнах Черного и Каспийского морей. В России регистрируется в Астраханской и Волгоградской областях, Калмыкии.
Клиника. Инкубационный период продолжается 5-7 суток. Заболевание начинается остро с озноба, подъёма температуры до 39-40ОС и сопровождается миалгиями, артралгиями и головной болью. Для марсельской лихорадки характерно появление первичного аффекта в виде черного пятна (красноватый инфильтрат, покрытый черной корочкой) в месте присасывания клеща (рисунок 10.38).
Рисунок 10.38 – Первичный аффект (“черное пятно”) при марсельской лихорадке. Заимствовано из Интернет-ресурсов.
На 3-4 сутки появляется розеолезно-папулёзная сыпь по всему телу. Длительность лихорадки составляет 10-14 суток. Течение заболевания доброкачественное, без рецидивов.
Диагностика. Для лабораторной диагностики марсельской лихорадки используются микробиологические, биологические и серологические методы (РСК, РНИФ, ИФА).
В течение всей болезни возбудитель циркулирует в крови, его можно обнаружить в месте первичного аффекта и в кожных высыпаниях. Для выделения R. conorii используют культуры клеток, развивающиеся куриные эмбрионы и морских свинок. R. conorii размножается в ядрах клеток (рисунок 10.39).
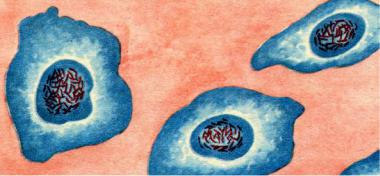
666
Рисунок 10.39 - R. conorii в ядрах мезотелиальных клеток морской свинки. Окраска карболфуксином и метиленовым синим (Н.С. Мотавкина, В.Д. Артемкин, 1976).
Гибель эмбрионов наблюдают на 4-5-е сутки. Внутрибрюшинное заражение самцов морских свинок вызывает развитие периорхита.
Лечение проводится с помощью антибиотиков (тетрациклины, макролиды). Профилактика заболевания в эндемичных очагах предусматривает
периодическую обработку домашних собак, дезинсекцию дворов, проведение санитарно-просветительной работы.
Вопросы для контроля усвоения материала
1.Таксономическое положение риккетсий.
2.Морфологические и тинкториальные особенности риккетсий.
3.Культуральные и биохимические свойства риккетсий.
4.Факторы патогенности риккетсий и патогенез риккетсиозов.
5.Эпидемический сыпной тиф и болезнь Брилля-Цинссера.
6.Эндемический сыпной тиф.
7.Североазиатский клещевой риккетсиоз.
8.Марсельская лихорадка.
9.Диагностика риккетсиозов.
10.Лечение и профилактика риккетсиозов.
Тренировочные тесты
1.Возбудителем эпидемического сыпного тифа является (один правильный ответ):
1.1 R. prowazekii
1.2 R. typhi
1.3 R. sibirica
1.4 R. conorii
1.5 R. rickettsii
2.Возбудителем болезни Брилля-Цинссера является (один правильный ответ):
2.1R. prowazekii
2.2R. typhi
2.3R. sibirica
2.4R. conorii
667
2.5 R. rickettsii
3.Возбудителем эндемического сыпного тифа является (один правильный ответ):
3.1 R. prowazekii
3.2 R. typhi
3.3 R. sibirica
3.4 R. conorii
3.5 R. rickettsii
4.Возбудителем североазиатского клещевого риккетсиоза является (один правильный ответ):
4.1 R. prowazekii
4.2 R. typhi
4.3 R. sibirica
4.4 R. conorii
4.5 R. rickettsii
5.Возбудителем марсельской лихорадки является (один правильный ответ):
5.1R. prowazekii
5.2R. typhi
5.3R. sibirica
5.4R. conorii
5.5R. rickettsii
6.Для риккетсий характерно (один правильный ответ): 6.1 грамположительные палочки 6.2 грамотрицательные короткие палочки 6.3 грамотрицательные диплококки
6.4 подвижные грамположительные палочки
6.5 спорообразующие палочки
7.R. prowazekii вызывает (несколько правильных ответов): 7.1 астраханскую лихорадку 7.2 болезнь Брилля-Цинссера 7.3 эндемический сыпной тиф 7.4 североазиатский риккетсиоз 7.5 эпидемический сыпной тиф
8.R. typhi вызывает (один правильный ответ):
8.1астраханскую лихорадку
8.2болезнь Брилля-Цинссера
8.3эндемический сыпной тиф
8.4североазиатский риккетсиоз
8.5эпидемический сыпной тиф
9. R. sibirica вызывает (один правильный ответ):
668
9.1марсельскую лихорадку
9.2болезнь Брилля-Цинссера
9.3эндемический сыпной тиф
9.4североазиатский риккетсиоз
9.5эпидемический сыпной тиф
10.R. conorii вызывает (один правильный ответ): 10.1 марсельскую лихорадку 10.2 болезнь Брилля-Цинссера 10.3 эндемический сыпной тиф 10.4 североазиатский риккетсиоз 10.5 эпидемический сыпной тиф
11.Платяные вши являются переносчиками (один правильный ответ): 11.1 марсельской лихорадки 11.2 лихорадки Скалистых гор 11.3 эндемический сыпной тиф 11.4 североазиатский риккетсиоз 11.5 эпидемический сыпной тиф
12.Для риккетсий характерно (несколько правильных ответов):
12.1рост на питательных средах
12.2размножение путем деления
12.3дизъюнктивный способ репродукции
12.4размножение внутри фагосом
12.5размножение в цитоплазме и ядре клеток
13.Риккетсиозным антропонозом является (один правильный ответ): 13.1 марсельская лихорадка 13.2 эпидемический сыпной тиф 13.3 астраханская лихорадка 13.4 североазиатский риккетсиоз 13.5 лихорадка Скалистых гор
14.Основная категория клеток, поражаемых при риккетсиозах (один правильный ответ):
14.1 Т-лимфоциты
14.2 В-лимфоциты
14.3 эритроциты
14.4 эндотелиоциты
14.5 остеоциты
15.Клиническое проявление рецидива эпидемического сыпного тифа (один правильный ответ):
15.1 Ку-лихорадка
15.2 болезнь Бриля-Цинссера
669
15.3трахома
15.4микоплазмоз
15.5эндемический сыпной тиф
16.Риккетсии группы пятнистых лихорадок (несколько правильных ответов):
16.1 Rickettsia rickettsii,
16.2 Rickettsia prowazekii
16.3 Rickettsia typhi
16.4 Rickettsia conorii
16.5 Rickettsia sibirica
17.Риккетсии группы сыпного тифа (несколько правильных ответов):
17.1Rickettsia rickettsii,
17.2Rickettsia prowazekii
17.3Rickettsia typhi
17.4Rickettsia conorii
17.5Rickettsia sibirica
Правильные ответы: 1.1; 2.1; 3.2; 4.3; 5.4; 6.2; 7.2, 7.5; 8.3; 9.4; 10.1; 11.5; 12.2, 12.5; 13.2; 14.4; 15.2; 16.1, 16.4, 16.5; 17.2, 17.3.

670
11. Хламидии
Хламидии представляют собой облигатные внутриклеточные бактерии, способные вызывать у человека, животных и птиц заболевания, известные под общим названием “хламидиозы”.
Первые случаи хламидиоза попугаев (“попугайной болезни”) описал в 1876 г. немецкий ученый T. Jurgensen. В 1879 г. швейцарский ученый J. Ritter установил связь между болезнью попугаев и пневмонией человека. Болезнь получила название пситтакоз (лат. psittakus – попугай). Со временем было установлено, что заражение человека возможно не только от попугаев, но и от других птиц, поэтому болезнь стали называть орнитозом (греч. ornis, ornithos – птица).
Впервые хламидии открыли в 1907 г. чешский естествоиспытатель С. Провачек (рисунок 11.1) и немецкий бактериолог Людвиг Гальберштедтер (L. Halberstadter, 1876-1949 г.).
Рисунок 11.1 – Станислав Провачек (Stanislaus Josef Mathias von Prowazek, 1875 –
1915 гг.).
Они обнаружили цитоплазматические включения с множеством мельчайших частиц в клетках конъюнктивы орангутанга, экспериментально зараженного материалом из соскоба конъюнктивы больного трахомой человека. Эти включения были названы “Chlamidozoon trachomatis” (греч. chlamydos – плащ, покров, оболочка вокруг скопления микробных частиц). Оболочка (мантия) вокруг потомства микробных клеток формируется инфицированной клеткой. Позднее аналогичные цитоплазматические включения были обнаружены в клетках конъюнктивы новорожденных и клетках цервикального канала матерей, инфицированных хламидиями.
В1930 г. С. Бедсон (S. Bedson) выделил возбудителя орнитоза из крови и органов птиц, описал цикл развития возбудителя.
В1935 г. японский бактериолог Й. Миягава выделил возбудителя венерической лимфогранулемы.
В1957 г. в Китае от больных трахомой людей была выделена культура хламидий.
