
- •3. Позвоночный столб. Формирование изгибов. Строение. Движения. Соединения позвонков.
- •4. Кости мозговой части черепа. Височная. Клиновидная.
- •5. Кости лицевой части. Глазница. Носовая полость. Сообщения.
- •6. Височная кость. Сообщения барабанной полости.
- •7. Височная, подвисочная и крыловидно небная ямки. Их сообщения
- •8. Клиновидная кость, части, отверстия
- •9. Внутреннее основание черепа(отверстия и их значения). Образования, проходящие в отверстиях.
- •10. Наружное основание черепа.
- •11. Височно-нижнечелюстной сустав
- •12. Ребра и грудина. Строение вариации и аномалии. Соединения ребер с грудиной и позвоночным столбом.
- •13. Кости верхней конечности.
- •14. Тазовые кости и их соединения. Таз в целом. Возрастные и половые особенности, размеры женского таза
- •15. Бедренная кость, кости голени
- •16. Кости стопы. Соединения костей стопы. Стопа как целое. Своды стопы и их значение.
- •17. Классификация соединений костей. Непрерывные, полупрерывные, прерывные(прерывные)
- •18. Строение сустава. Классификация сустава по форме суставных поверхностей и по функции.
- •19. Плечевой сустав, строение, форма, движения, мышцы производящие движения в плечевом суставе.
- •20. Локтевой сустав. Строение. Движения. Мышцы приводящие его в движение.
- •21. Лучезапястный сустав и суставы кисти. Строение. Мышцы приводящие их в движение.
- •22. Тазобедренный сустав. Строение. Мышцы приводящие его в движение.
- •23. Коленный сустав. Строение. Мышцы приводящие его в движение. Связки.
- •24. Голеностопный сустав. Строение и мышцы приводящие его в движение
- •25. Мимические и жевательные мышцы. Особенности строения. Функции
- •26. Мышцы и фасции шеи по Шевкуненко.
- •27. Треугольники шеи
- •28. Диафрагма. Строение, части, отверстия
- •29. Анатомия мышц груди и живота. Их функции
- •30. Влагалище прямой мышцы живота. Белая линия живота. Слабые места передней стенки брюшной полости.
- •31. Паховый канал. Стенки содержимое, клиническое значение
- •32. Мышцы спины. Их функции
- •33. Мышцы плечевого пояса. Топографические образования в области плечевого пояса.
- •34. Мышцы плеча. Топографические образования.
- •35. Мышцы предплечья и кисти. Топографические образования.
- •36. Мышцы таза. Топографические образования в области таза
- •37. Мышечная и сосудистая лакуны. Бедренное кольцо.
- •38. Мышцы бедра, приводящий канал
- •39. Мышцы голени и стопы. Голенно-подколенный канал
- •40. Развитие желудочно-кишечного тракта. Строение кишечной трубки. Лимфоидный аппарат
- •41. Ротовая полость, содержимое. Миндалины, строение. Язык.
- •42. Зубы. Прикус. Молочные и постоянные.
- •43. Слюнные железы. Топография строение выводные протоки.
- •44. Глотка. Заглоточное прострнство. Лимфоэпителиальное кольцо.
- •45. Пищевод. Скелетотопия. Синтопия. Части. Строение стенки.
- •46. Строение желудка. Топография.
- •47. Желудок. Склеротопия. Синтопия. Строение стенки. Части. Топография. См.46
- •48. 12П кишка. Склеротопия. Синтопия. Строение стенки. Части. Протоки, открывающиеся в просвет кишки. Покрытие брюшиной.
- •49. Тонкая кишка. Отделы. Строение.
- •50. Толстая кишка. Отделы. Топография. Отношение к брюшине.
- •51. Слепая кишка и червеобразный отросток. Проекция на переднюю брюшную стенку. Топография. Покрытие брюшиной.
- •52. Прямая кишка. Топография отделы отношение к брюшине.
- •53. Печень. Развитие топография строение связки.
- •54. Желчный пузырь. Строение. Желчевыводящие протоки
- •55. Печень. . Склеротопия. Синтопия. Связки. Структурная функциональная единица печени. См. 53
- •56. Внутреннее строение печени. Пути выведения желчи. Схема. См. 53, 54
- •57. Поджелудочная железа. Развитие скелетотопия топография строение
- •58. Покрытие органов пищеварительного тракта брюшиной. Анатомические образования брюшины: связки брызжейки, забрюшинное пространство.
- •59. Особенности покрытия органов брюшной полости брюшиной. Этажи брюшинной полости. См. 58
- •60. Гортань. Скелетотопия. Хрящи гортани. Соединения, мышцы, голосовые связки.
- •61. Трахея и бронхи. Скелетотопия. Строение. Бронхиальное и альвеолярное дерево.
- •62. Легкие. Развитие топография строение.
- •63. Структурно функциональная единица легкого. Схема
- •64. Плевра. Части топография. Полости плевры синусы плевры.
- •65. Средостение. Определение Границы. Отделы. Органы.
- •66. Почка. Внутреннее строение. Структурно-функциональная единица почки. Схема
- •67. Почки. Скелетотопия. Топография. Строение. Фиксирующий аппарат почки. См. 66
- •68. Мочеточники. Мочевой пузырь. Топография. Особенности строения. Мужской мочеиспускательный канал, отделы. Сужение. Изгибы. Строение стенок
- •69. Предстательная железа. Семенные пузырьки. Бульбо уретральные железы. Топография. Строение
- •70. Яичко. Придаток яичка. Мошонка семенной канатик. Строение. Оболочки яичка. Пути выведения семени. Внутрисекреторная часть яичка.
- •71. Половые железы смешанной секреции. Яичко. Яичник:топография, строение, гормоны, внутрисекреторная часть.
- •72. Наружные женские половые органы.
- •73. Маточные трубы, яичник. Строение, функции, отношение к брюшине. Кровоснабжение и иннервация. Связки матки и яичников.См. 71, 74
- •74. Внутренние женские половые органы. Матка, маточные трубы(строение, топография, связки)
- •75. Промежность, мышцы и фасции. Мочеполовая и тазовая диафрагмы.
- •76. Железы внутренней секреции(общая характеристика). Классификация. Гипофиз эпифиз.
- •77. Поджелудочная железа. Ее эндокринные функции.
- •78.Надпочечники. Топография. Строение функции
- •79. Щитовидная, околощитовидная, вилочковые железы. Строение. Функции.
- •80. Кроветворные органы. Костный мозг. Вилочковая железа. Селезенка. Положение. Строение.
- •81.Сердце. Строение стенок и камер. Проводящая система сердца. Схема. См 82
- •82.Сердце. Топография. Проекция на переднюю стенку клапана и границ сердца.
- •83. Клиническая анатомия сердца. Основные аномалии развития сердца и крупных артерий.
- •84.Кровеносные сосуды сердца.
- •85. Перикард, синусы перикарда.
- •86. Аорта и ее отделы. Ветви дуги аорты.
- •87. Наружная сонная артерия. Топография, ветви
- •88. Внутренняя сонная и позвоночная артерии. Кровоснабжение головного мозга.
- •89. Подключичная и подмышечная артерии. Их топография, ветви, области кровоснабжения.
- •90. Артерии плеча и предплечья. Кровоснабжение плечевого локтевого и лучезапястного суставов.
- •91. Артерии кисти. Поверхностные и глубокие ладонные дуги. См. 90
- •92. Париетальные и висцеральные ветви грудной части нисходящей аорты.
- •93. Париетальные и висцеральные ветви брюшной аорты. Особенности хода. Кровоснабжение органов
- •94. Общая наружная и внутренняя подвздошные артерии. Области их разветвления.
- •95. Бедренная артерия, топография. Ее ветви и области кровоснабжения
- •96. Подколенная артерия. Артериальные анастомозы в области коленного сустава.
- •97. Вены головного мозга. Венозные пазухи твердой мозговой оболочки. Венозные эмиссарии и диплоэтические вены.
- •98. Вены верхних и нижних конечностей.
- •99. Верхняя полая вена. Источники ее формирования. Топография.
- •100. Нижняя полая вена. Основные венозные коллекторы таза и нижних конечностей
- •101. Воротная вена. Положение, топография.
- •102. Венозные анастомозы. Кава-кавальные, порто-кавальные, порто-кава-кавальные
- •103. Кровообращение плода
- •104. Строение лимфатической системы.
- •105. Лимфатический узел как орган. Топография лимфоузлов в организме.
- •106. Что такое регионарные лимфоузлы. Прмеры.
- •107. Лимфососуды и регионарные лимфоузлы нижних конечностей.
- •108. Лимфососуды и регионарные лимфоузлы верхних конечностей
- •109. Лимфососуды и узлы грудной и брюшной полостей. Пути оттока лимфы от стенок и органов.
- •110. Формирование грудного лимфатического простока. Правый лимфатический проток
79. Щитовидная, околощитовидная, вилочковые железы. Строение. Функции.
ЩИТОВИДНАЯ ЖЕЛЕЗА
Щитовидная железа (glandula thyroidea) расположена на шее впереди гортани. В ней различают две доли и перешеек, который лежит на уровне дуги перстневидного хряща, а иногда - 1-3-го хряща трахеи (рис. 120). Щитовидная железа как бы охватывает гортань спереди и с боков. Задне-боковая поверхность каждой доли щитовидной железы прилежит к гортанной части пищевода и передней полуокружности общей сонной артерии. Масса железы у взрослого человека составляет 20-30 г.
Железа покрыта снаружи капсулой, образованной соединительной тканью, с пучками коллагеновых и эластических волокон. От капсулы внутрь железы отходят слабо выраженные перегородки - трабекулы, в которых проходят сосуды и нервы. Трабекулы делят железу на неполные дольки. Паренхима железы состоит из пузырьков-фолликулов, являющихся основными структурными и функциональными единицами (рис. 121).
В щитовидной железе человека имеется около 30 млн фолликулов. Стенки фолликулов образованы одним слоем кубических клеток - тироцитов, лежащих на базальной мембране, в которой имеются отверстия, где клетки соседних фолликулов
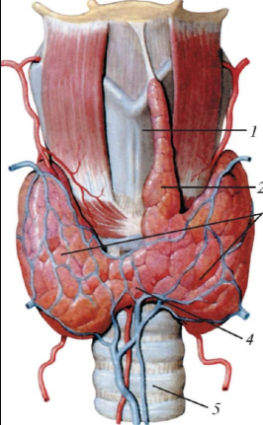
Рис. 120. Щитовидная железа, вид спереди: 1 - щитовидный хрящ; 2 - пирамидальная доля; 3 - правая и левая доли; 4 - перешеек щитовидной железы; 5 – трахея
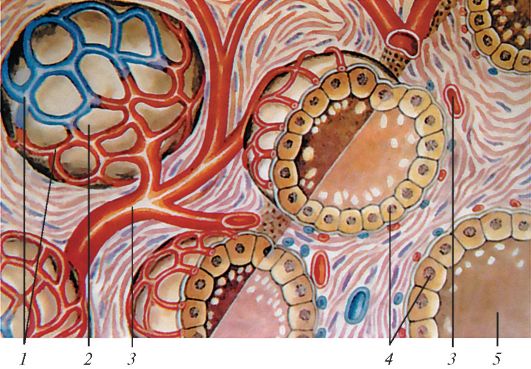
Рис. 121. Схема строения фолликулов щитовидной железы: 1 - кровеносные капилляры; 2 - фолликул; 3 - артерия; 4 - железистые клетки; 5 - коллоид, содержащий гормоны щитовидной железы (по Ю.И. Афанасьеву
и Е.Ф. Котовскому)
контактируют между собой. Встречаются разветвленные фолликулы. Размеры фолликулов колеблются от 0,05 до 0,5 мм. Форма тироцита за- висит от его функционального состояния. Чем клетка крупнее (выше), тем активнее в ней происходят синтетические процессы. В фолликулах имеется рыхлая соединительная ткань. Фолликулы оплетены густой сетью кровеносных капилляров.
В полости фолликула имеется густой вязкий коллоид щитовидной железы, содержащий тиреоглобулин, который синтезируется тироцитами. Крупное ядро расположено в центре тироцита. Цитоплазма тироцитов богата свободными рибосомами, разветвленными широкими цистернами зернистой эндоплазматической сети, развитый комплекс Гольджи расположен над ядром или вокруг ядра. Количество митохондрий невелико, лизосом - множество. Межклеточные щели расширены, кроме участков межклеточных контактов вблизи клеточной поверхности. Поверхность клеток несет на себе множество коротких тонких микроворсинок, погруженных в коллоид. Апикальная часть клеток заполнена многочисленными мелкими гранулами умеренной электронной плотности (апикальные везикулы), которые содержат вещество, похожее по ультраструктуре на коллоид.
Синтез и освобождение гормонов представляют собой сложный процесс. На рибосомах зернистой эндоплазматической сети синтезируется белок, который поступает в цистерны, где к нему присоединяются боковые углеводные цепи. Белок переносится транспортными пузырьками в комплекс Гольджи, где происходит его дальнейшее гликозилирование - образование тиреоглобулина. От комплекса Гольджи отпочковываются просекреторные гранулы, которые, созревая, превращаются в секреторные и затем в апикальные пузырьки, которые выходят в полость фолликула.
Йодирование тиреоглобулина происходит в полости фолликула, в коллоиде. Из крови капилляров в тиреоциты транспортируются ионы йода, откуда он поступает в коллоид. Капельки коллоида, отделенные псевдоподиями, имеющимися на апикальной поверхности тироцита, фагоцитируются. В цитоплазме эти капельки соединяются с лизосомами, ферменты которых расщепляют коллоид, в результате чего освобождаются гормоны трийодтиронин и тетрайодтиронин. Эти гормоны выделяются через базальную поверхность тироцита в перикапиллярное пространство, а из него в кровь. Основная функция этих гормонов - стимуляция окислительных процессов в клетке. Гормоны влияют на водный, белковый, углеводный, жировой, минеральный обмен, рост, развитие и дифференцировку тканей.
Секреция тиреоидных гормонов регулируется ТТГ гипофиза, который, в свою очередь, зависит от ТРГ-рилизинг-гормона. ТТГ действует на тироциты путем активации аденилатциклазы.
В стенках фолликулов между тироцитами и базальной мембраной имеются более крупные, светлые пара(около)фолликулярные клетки (их верхушка не достигает просвета фолликула). Парафолликулярные эн- докриноциты (кальцитониноциты) лежат на базальной мембране. Крупное округлое ядро расположено в центре клетки. В цитоплазме находятся множество пучков микрофиламентов, митохондрий, выраженный комплекс Гольджи. Зернистая эндоплазматическая сеть развита хорошо. В клетках имеется большое количество мембранных аргирофильных секреторных гранул высокой электронной плотности диаметром около 0,15 мкм, содержащих гормон тиреокальцитонин, который выделяется путем экзоцитоза в перикапиллярное пространство, откуда поступа- ет в кровеносные капилляры.
Тиреокальцитонин, участвующий в регуляции обмена кальция и фосфора, является антагонистом гормона паращитовидных желез. Он тормозит реабсорбцию кальция из костей и уменьшает содержание кальция в крови.
Кровоснабжение щитовидной железы. К верхним полюсам обоих долей подходят правая и левая верхние щитовидные артерии (ветви наружных сонных артерий), к нижним полюсам правой и левой долей - нижние щитовидные артерии (из щитошейных стволов подключичных артерий). Венозная кровь от щитовидной железы оттекает по верхней и средней щитовидным венам во внутреннюю яремную вену, по нижней щитовидной вене - в плечеголовную вену (или нижний отдел внутренней яремной вены).
Лимфатические сосуды щитовидной железы впадают в щитовидные, предгортанные, пред- и паратрахеальные лимфатические узлы.
Нервы щитовидной железы происходят из шейных узлов симпатического ствола и от блуждающего нерва.
Развитие и возрастные особенности щитовидной железы. Щитовидная железа начинает развиваться из эпителия передней кишки на 4-й неделе эмбрионального периода. Ее вырост - щитоязычный проток в дистальном отделе делится на два отростка - будущие правую и левую доли. У новорожденного масса железы равна 5-6 г, к 1 году она уменьшается до 2-2,5 г, затем постепенно возрастает, достигая к 12-14 годам 10-14 г, а к 25 годам - 18-24 г. После 60-65 лет масса железы уменьшается в связи с возрастной атрофией.
ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
Две пары мелких паращитовидных (околощитовидньгх) желез (верхние и нижние) (glandulae parathyroideae)располагаются на задней поверхности долей щитовидной железы (рис. 122), но их число варьирует от 2 до 8. Размеры каждой железы 4-8x3 - 4x2-3 мм. Обычно одна железа расположена вверху, другая внизу, позади каждой доли щитовидной же- лезы. Общая масса всех паращитовидных желез у взрослого человека равна 0,2-0,35 г.
Подобно всем эндокринным железам, паращитовидные железы покрыты тонкой соединительнотканной капсулой, от которой вглубь отходят соединительнотканные прослойки, делящие ткань железы на неполные дольки. Соединительная ткань капсулы и перегородок богата нервными волокнами, кровеносными и лимфатическими сосудами. Паренхима железы образована паратироцитами, формирующими переплетающиеся между собой эпителиальные перекладины. У детей иногда видны фолликулоподобные образования, напоминающие фолликулы щитовидной железы. Различают два вида паратироцитов: светлые главные
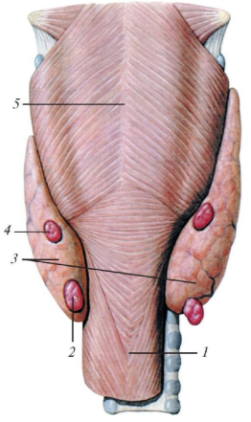
Рис. 122. Паращитовидные железы,
вид сзади: 1 - пищевод; 2 - нижняя левая паращитовидная железа; 3 - щитовидная железа; 4 - верхняя левая паращито- видная железа; 5 - глотка (нижний констриктор)
с базофильной цитоплазмой (у детей в возрасте до 8-10 лет других клеток нет) и ацидофильные (появляются после 8-10 лет). Каких-либо закономерностей расположения клеток обоих типов в паренхиме железы не выявлено. Мелкие полиэдрические главные клетки имеют базофильную цитоплазму, богатую свободными рибосомами, хорошо развитый ком- плекс Гольджи, от которого отшнуровываются окруженные мембранами электронно-плотные гранулы, размерами 15-20 нм, которые часто ассоциируются с липидными каплями различных размеров. Зернистая эндоплазматическая сеть представлена уплощенными цистернами. Среди главных клеток встречаются тем- ные и светлые паратироциты. В цитоплазме последних много частичек гликогена и мало секреторных гранул. По-видимому, обе разновидности главных клеток характеризуют различные фазы секреторной активности: темные активно секретируют, светлые неактивны, либо находятся в фазе подготовки к синтезу. Границы главных паратироцитов четко очерчены, клетки соединены между собой с помощью десмосом и интердигитаций плазмалеммы.
Крупные оксифильные клетки полиэдрической формы также имеют четкие контуры. Их цитоплазма заполнена мелкими митохондриями с ламеллярными кристами и частичками гликогена, комплекс Гольджи выражен слабо. В настоящее время считается, что оба вида клеток - по существу одни и те же клетки на разных этапах развития и функционального состояния. Главные клетки синтетически активны, оксифильные представляют стадии жизненного цикла паратироцитов. Между клетками
обоих типов существуют переходные формы. Возможно, что некоторые оксифильные клетки сохраняют способность синтезировать гормон.
Тяжи и скопления паратироцитов окружены базальной мембраной и сеточкой, образованной нежными ретикулярными фибриллами. Кровеносные капилляры проходят в соединительнотканных прослойках. Секреторные гранулы опорожняются по всей клеточной поверхности, гормон выделяется в перикапиллярное пространство, а затем в просвет капилляров. Главные клетки синтезируют и секретируют белковый паратиреоидный гормон, который регулирует концентрацию кальция и опосредованно фосфора в крови и тем самым влияет на возбудимость нервной и мышечной системы. После удаления паращитовидных желез содержание кальция в крови снижается, а фосфора повышается. Гормон действует на костную ткань, активируя остеокласты, которые обусловливают деминерализацию костной ткани, что приводит к выделению ионов кальция и фосфора в кровь. Избыток фосфора под влиянием гормона удаляется почками. Вместе с тем гормон усиливает реабсорбцию кальция в почке, что способствует уменьшению его выделения с мочой и повышению содержания в крови. Гормон повышает всасывание кальция в кишечнике при условии поступления в организм необходимого количества витамина D. Антагонистом паратгормона является тиреокальцитонин, вырабатываемый описанными выше околофолликулярными клетками щитовидной железы. Он тормозит выделение кальция из костей, ввиду чего снижается его содержание в крови. Клетки паращитовидных желез и парафолликулярные клетки реагируют на изменение содержания кальция в крови изменением синтеза и секреции своих гормонов, что и регулирует содержание кальция в крови.
Кровоснабжение паращитовидных желез. Железы снабжаются кровью из ветвей верхних и нижних щитовидных артерий, а также из пищеводных и трахеальных ветвей. Венозная кровь оттекает по венам, прилежащим к артериям.
Околощитовидные железы иннервируются симпатическими волокнами, отходящими от шейных узлов симпатического ствола, и от ветвей блуждающих нервов.
Развитие и возрастные особенности паращитовидных желез. Па- ращитовидные железы начинают развиваться на 7-й неделе эмбрионального периода из эпителия третьего и четвертого жаберных карманов. Эпителиальные зачатки желез обособляются от стенок жаберных карманов и в процессе роста перемещаются в каудальном направлении. В дальнейшем формирующиеся паращитовидные железы занимают
постоянное положение на задней поверхности правой и левой долей щитовидной железы.
У новорожденных масса паращитовидных желез не превышает 10 мг, к 1 году она достигает 20-30 мг, к 5 годам удваивается, к 10 годам возрастает в 3 раза, а к 20 годам достигает постоянной величины, не изменяясь в течение всей жизни человека.
