
- •Нервные болезни
- •Авторский коллектив
- •Условные сокращения
- •Русскоязычные сокращения
- •Латинские сокращения
- •Предисловие
- •Глава 1. Основные этапы становления и развития отечественной неврологии
- •Вопросы для контроля
- •2.1. Развитие нервной системы эмбриона человека
- •2.2. Структурные элементы нервной системы, их морфологические и физиологические свойства
- •Вопросы для контроля
- •Глава 3. Чувствительность и ее нарушения
- •3.1. Виды чувствительности
- •3.2. Проводники чувствительности
- •3.3. Исследование чувствительности
- •3.4. Виды нарушений чувствительности
- •3.5. Варианты и типы нарушений чувствительности
- •Вопросы для контроля
- •Глава 4. Движения, рефлексы и их расстройства
- •4.1. Клиническая симптоматика и диагностика двигательных расстройств
- •4.2. Симптомы поражения корково-мышечного пути на разных уровнях
- •Вопросы для контроля
- •Глава 5. Спинной мозг и симптомы его поражения
- •5.1. Строение спинного мозга
- •5.2. Симптомокомплексы поражения сегментарного и проводникового аппаратов спинного мозга
- •5.3. Симптомокомплексы поражения спинного мозга на разных уровнях
- •Вопросы для контроля
- •Глава 6. Топическая диагностика поражений черепных нервов
- •6.1. I пара: обонятельный нерв (n. olfactorius)
- •6.2. II пара: зрительный нерв (n. opticus)
- •6.3. III пара: глазодвигательный нерв (n. oculomotorius)
- •6.4. IV пара: блоковый нерв (n. trochlearis)
- •6.5. VI пара: отводящий нерв (n. abducens)
- •6.6. Иннервация взора
- •6.7. V пара: тройничный нерв (n. trigeminus)
- •6.9. VIII пара: преддверно-улитковый нерв (n. vestibulocochlearis)
- •6.11. XI пара: добавочный нерв (n. accessorius)
- •6.12. XII пара: подъязычный нерв (n. hypoglossus)
- •6.13. Бульбарный и псевдобульбарный параличи
- •6.14. Альтернирующие синдромы поражения ствола головного мозга
- •Вопросы для контроля
- •Глава 7. Топическая диагностика поражений мозжечка, экстрапирамидной системы и подкорковых ганглиев
- •7.1. Мозжечок и симптомы его поражения
- •7.2. Экстрапирамидная (стриопаллидарная) система и симптомы ее поражения
- •7.3. Таламус
- •7.4. Внутренняя капсула
- •Вопросы для контроля
- •Глава 8. Кора больших полушарий головного мозга и симптомы ее поражения
- •8.1. Строение коры головного мозга
- •8.2. Локализация функций в коре полушарий. Понятие об анализаторах
- •8.3. Симптомокомплексы поражения долей головного мозга
- •8.4. Симптомы раздражения коры головного мозга
- •Вопросы для контроля
- •Глава 9. Топическая диагностика поражений периферической нервной системы
- •9.1. Строение и симптомокомплексы поражения разных отделов периферической нервной системы
- •9.2. Общие симптомы поражения периферической нервной системы
- •Вопросы для контроля
- •Глава 10. Вегетативная нервная система и симптомы ее поражения
- •10.1. Центральный отдел вегетативной нервной системы
- •10.2. Периферический отдел вегетативной нервной системы
- •10.3. Особенности вегетативной иннервации и симптомы ее нарушения на примере некоторых внутренних органов
- •Вопросы для контроля
- •Глава 11. Оболочки мозга и спинномозговая жидкость
- •11.1. Оболочки головного и спинного мозга
- •11.2. Желудочки головного мозга и спинномозговая жидкость
- •11.3. Исследование спинномозговой жидкости
- •Вопросы для контроля
- •Глава 12. Кровоснабжение головного и спинного мозга, симптомы его нарушения
- •12.1. Кровоснабжение головного мозга
- •12.2. Кровоснабжение спинного мозга
- •Вопросы для контроля
- •Глава 13. Методика краткого исследования в клинической неврологии
- •Вопросы для контроля
- •Глава 14. Дополнительные методы исследования в клинической неврологии
- •14.1. Клиническая электроэнцефалография
- •14.2. Магнитная диагностика
- •14.3. Электронейромиография
- •14.4. Эхоэнцефалоскопия
- •14.5. Ультразвуковая доплерография сосудов головы и шеи
- •14.6. Дуплексное сканирование сосудов шеи
- •14.7. Краниография
- •14.8. Спондилография
- •14.9. Компьютерная томография
- •14.10. Магнитно-резонансная томография
- •14.11. Магнитно-резонансная спектроскопия
- •14.12. Позитронно-эмиссионная томография
- •14.13. Методы исследования вегетативной нервной системы
- •Вопросы для контроля
- •Глава 15. Закрытая черепно-мозговая травма
- •15.1. Патогенез черепно-мозговой травмы
- •15.2. Классификация черепно-мозговых травм
- •15.3. Диагностика черепно-мозговых травм
- •15.4. Лечение черепно-мозговых травм
- •Вопросы для контроля
- •16.1. Патоморфология
- •16.3. Классификация последствий черепно-мозговой травмы
- •16.4. Клиническая картина
- •16.5. Диагностика
- •16.6. Лечение
- •Вопросы для контроля
- •Глава 17. Закрытые травмы спинного мозга
- •17.1. Классификация
- •17.2. Этиология и патогенез
- •17.3. Патоморфология
- •17.4. Клиническая картина
- •17.5. Диагностика
- •17.6. Лечение
- •Вопросы для контроля
- •Глава 18. Травматические поражения периферической нервной системы
- •18.1. Классификация
- •18.2. Клиническая картина
- •18.3. Диагностика
- •18.4. Лечение
- •18.5. Компрессионно-ишемические невропатии
- •Вопросы для контроля
- •Глава 19. Болезни периферической нервной системы
- •19.1. Радикулопатии
- •19.2. Полиневриты (полирадикулоневриты, полиневропатии)
- •19.3. Невропатия лицевого нерва
- •Вопросы для контроля
- •Глава 20. Инфекционные и паразитарные заболевания нервной системы
- •20.1. Менингиты
- •20.2. Энцефалиты
- •20.3. Нейросифилис
- •20.4. Герпетические поражения нервной системы
- •20.5. НейроСПИД
- •20.6. Паразитарные заболевания головного мозга
- •Вопросы для контроля
- •Глава 21. Демиелинизирующие заболевания
- •21.1. Рассеянный (множественный) склероз
- •21.2. Острый рассеянный энцефаломиелит
- •21.3. Другие демиелинизирующие заболевания
- •Вопросы для контроля
- •Глава 22. Сосудистые заболевания головного мозга
- •22.1. Факторы риска мозгового инсульта
- •22.2. Классификация сосудистых заболеваний головного мозга
- •22.3. Физиологические особенности мозгового кровообращения
- •22.4. Патофизиология ишемического повреждения головного мозга
- •22.5. Этиология и патогенез ишемических нарушений мозгового кровообращения
- •22.6. Острые нарушения мозгового кровообращения
- •22.7. Диагностика острых нарушений мозгового кровообращения
- •22.8. Лечение острых нарушений мозгового кровообращения
- •22.9. Профилактика острых нарушений мозгового кровообращения
- •22.10. Хронические нарушения мозгового кровообращения
- •Вопросы для контроля
- •Глава 23. Сосудистые заболевания спинного мозга
- •23.1. Этиология и патогенез нарушений спинального кровообращения
- •23.2. Преходящие нарушения спинального кровообращения
- •23.3. Ишемический спинальный инсульт
- •23.4. Геморрагический спинальный инсульт
- •23.5. Лечение спинальных инсультов
- •Вопросы для контроля
- •Глава 24. Эпилепсия и пароксизмальные расстройства сознания неэпилептической природы
- •24.1. Эпилепсия. Этиология и патогенез
- •24.2. Международная классификация эпилептических приступов (Киото, 1981) и их клиническая картина
- •24.3. Международная классификация (Нью-Дели, 1989) и клинические проявления основных форм эпилепсии
- •24.4. Диагностика эпилепсии
- •24.5. Лечение эпилепсии
- •24.6. Синкопальные состояния
- •24.7. Нарушения сознания, обусловленные недостаточностью мозгового кровообращения в вертебрально-базилярном бассейне
- •24.8. Дисметаболические состояния
- •24.9. Гипервентиляционный синдром
- •24.10. Псевдоэпилептические приступы
- •24.11. Лечение синкопальных состояний
- •Вопросы для контроля
- •Глава 25. Неврозы, астенические состояния и инсомнии
- •25.1. Неврозы
- •25.2. Неврастения
- •25.3. Истерия
- •25.4. Невроз навязчивых состояний
- •25.5. Астенические состояния
- •25.6. Инсомнии
- •Вопросы для контроля
- •Глава 26. Опухоли центральной нервной системы и сирингомиелия
- •26.1. Опухоли головного мозга
- •26.2. Опухоли спинного мозга
- •26.3. Диагностика и лечение опухолей центральной нервной системы
- •26.4. Сирингомиелия
- •Вопросы для контроля
- •Глава 27. Нейродегенеративные и наследственные заболевания с преимущественным поражением экстрапирамидной системы
- •27.1. Гепатолентикулярная дегенерация
- •27.2. Торсионная дистония
- •27.3. Хорея Гентингтона
- •27.4. Болезнь Галлервордена – Шпатца
- •27.5. Паркинсонизм
- •27.6. Множественные (системные) дегенерации
- •27.7. Миоклонус-эпилепсия
- •27.8. Генерализованный тик Туретта
- •27.9. Наследственное дрожание
- •27.10. Синдром беспокойных ног
- •Вопросы для контроля
- •Глава 28. Нарушение когнитивных функций
- •28.1. Болезнь Альцгеймера
- •28.2. Фронтотемпоральная деменция
- •28.3. Деменция с тельцами Леви
- •28.4. Сосудистые когнитивные нарушения
- •Вопросы для контроля
- •Глава 29. Нервно-мышечные заболевания
- •29.1. Миопатии
- •29.2. Миотонии
- •29.3. Миастения
- •Вопросы для контроля
- •Глава 30. Вегетативные расстройства
- •30.1. Синдромы вегетативных нарушений
- •30.2. Синдромы вегетативной гиперактивности
- •30.3. Синдромы нарушения терморегуляции
- •30.4. Синдром нарушения потоотделения
- •30.5. Гипоталамический синдром
- •30.6. Нейроэндокринные расстройства
- •30.7. Расстройства мотивации и влечения (булимия, жажда, изменение либидо и др.), сна и бодрствования
- •30.8. Периферические вегетативные синдромы
- •30.9. Болезни вегетативной нервной системы
- •Вопросы для контроля
- •Глава 31. Токсические поражения нервной системы
- •31.1. Поражения веществами нервно-паралитического действия
- •31.2. Поражения веществами общеядовитого действия
- •31.3. Отравления веществами удушающего действия
- •31.4. Отравления техническими и бытовыми жидкостями
- •31.5. Отравления этиловым спиртом
- •31.6. Отравления мышьяком, марганцем, соединениями тяжелых металлов
- •31.7. Поражения нервной системы при различных формах наркоманий (токсикоманий)
- •31.8. Синдром последствий наркомании (токсикомании)
- •31.9. Принципы терапии наркомании (токсикомании)
- •31.10. Отравления лекарственными препаратами различных групп
- •Вопросы для контроля
- •Глава 32. Радиационные поражения нервной системы
- •32.1. Этиология, патогенез и патоморфология
- •32.2. Клиническая картина
- •32.3. Лечение
- •Вопросы для контроля
- •Глава 33. Поражение нервной системы при воздействии экстремальных факторов
- •33.1. Гипоксия
- •33.2. Декомпрессия (кессонная болезнь)
- •33.3. Гипокинезия
- •33.4. Общее охлаждение
- •33.5. Перегревание
- •33.6. Вибрация
- •33.7. Шум, инфразвук и ультразвук
- •33.8. Ускорения
- •33.9. Электромагнитное излучение
- •Вопросы для контроля
- •Глава 34. Соматоневрология (неврологические расстройства при заболеваниях внутренних органов)
- •34.1. Неврологические синдромы при раке внутренних органов
- •34.2. Расстройства нервной системы при заболеваниях сердца
- •34.3. Поражения нервной системы при заболеваниях легких
- •34.4. Поражения нервной системы при заболеваниях почек
- •34.5. Поражения нервной системы при заболеваниях печени
- •34.6. Поражения нервной системы при ревматизме
- •34.7. Поражения нервной системы при сахарном диабете
- •Вопросы для контроля
- •Глава 35. Неотложные состояния в неврологии
- •35.1. Основные неврологические синдромы, требующие неотложной терапии
- •35.2. Неотложная терапия при травмах нервной системы
- •Вопросы для контроля
- •Глава 36. Нарушения сознания
- •36.1. Кома. Патогенез и классификация
- •36.2. Диагностика комы
- •36.3. Особые формы угнетения сознания
- •Вопросы для контроля
- •Глава 37. Медицинская реабилитация при заболеваниях и травмах нервной системы
- •37.1. Основные направления, принципы и формы реабилитации больных с поражениями нервной системы
- •37.2. Принципы и методология организации реабилитационного процесса
- •37.3. Медикаментозная терапия и средства реабилитации
- •37.4. Эффективность и преемственность реабилитации. Исходы
- •Вопросы для контроля
- •Литература

Глава 37. Медицинская реабилитация при заболеваниях и травмах нервной системы
Последствия заболеваний и травм нервной системы часто требуют дальнейшего реабилитационного лечения. Для больных неврологического профиля требуется от 50 до 250 реабилитационных коек на 100 000 населения, и принято считать, что на одну реанимационную койку неврологического профиля необходимо пять – семь реабилитационных.
Реабилитация (от лат. re – возобновление, habilitas – способности) – достижение полного восстановления нарушенных вследствие заболевания или травмы функций. Если это невозможно, целью становится оптимальная реализация физического, психического и социального потенциала инвалида, наиболее адекватная интеграция его в общество, что определяется как реадаптация. В ходе реабилитации люди, имеющие ограничения жизнедеятельности из-за травмы или заболевания, работают для достижения своего оптимального физического, психологического, социального и профессионального благополучия совместно с профессионалами, родственниками, добровольными помощниками.
В основу современного реабилитационного процесса положена Международная классификация функционирования, ограничений жизнедеятельности и здоровья
(International Classification of Functioning, Disability and Health). Это единая концептуальная модель для описания ситуации болезни и компонентов здоровья, которая равно относится ко всем областям медицины и имеет целый ряд применений, напрямую не связанных с клинической работой. Данная классификация, помимо определения параметров здоровья, содержит составляющие благополучия, связанные со здоровьем (такие как образование и труд). В этом же документе были введены три критерия оценки состояния пострадавшего: повреждение (impairments), инвалидность (disabilities) и увечье (handicap) (рис. 127).
Отличие реабилитационного и лечебного процессов. Система действий при стационарном лечении острого заболевания, как правило, подчинена биомедицинской модели болезни, первично нацелена на устранение причины заболевания и острых симптомов и опирается на признаки этиологии, патогенеза и локализации. В основе реабилитации лежит биопсихосоциальная модель последствий болезни, которая определяет здоровье и болезнь как результат взаимодействия физиологических и социальных процессов; модель опирается на признаки повреждения структур, нарушения функций, ограничение активности, участие и влияние факторов окружающей среды и призвана устранить последствия острого заболевания и все связанные с ним ограничительные факторы. В лечебном процессе пациент и его проблема, как правило, рассматриваются в качестве пассивного объекта воздействия, результат которого зависит от мастерства врача. В реабилитации, напротив, успех во многом зависит от активной и конструктивной позиции пациента.
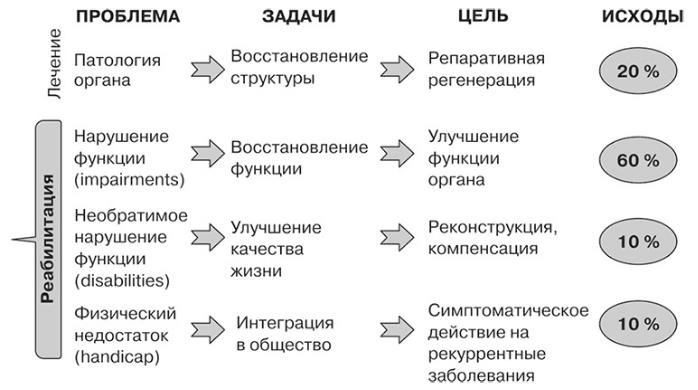
Рис. 127. Области приложения сил, цели и задачи лечебных и реабилитационных мероприятий
Методология реабилитации. Основными вопросами организации реабилитационного процесса являются моменты начала и окончания, длительность, этапы, формы и контроль эффективности восстановительных мероприятий.
Базисные принципы реабилитации:
–комплексный подход с привлечением специалистов различного профиля, использование нескольких методов;
–учет индивидуальных особенностей больного;
–непрерывность и преемственность этапов реабилитации;
–активное участие в лечении больного и его родственников.
По окончании острого периода заболевания реабилитационное лечение призвано компенсировать образовавшийся функциональный дефицит. На этом этапе необходимо компетентное решение вопроса о реабилитационном прогнозе.
Можно ожидать хороших результатов реабилитации после заболеваний травматического характера и инсультов, при локальных моторных нарушениях, легких невропатиях. Менее благоприятен прогноз при неврологических прогредиентных заболеваниях, диффузных поражениях нервной системы, вегетативных нарушениях, дистониях и тиках, дементных состояниях, плегиях при нарушенной целостности нервных стволов.
Заложенная в международной классификации идеология предопределяет коллективное ведение реабилитанта. Междисциплинарная (мульти– или трансдисциплинарная) реабилитационная бригада является в настоящее время
единственной доказанно эффективной формой и методом неврологической реабилитации (Davis S., O’Connor S., 1999). Бригадное ведение пациента позволяет наиболее полноценно использовать реабилитационный подход.
Реабилитационный подход предусматривает применение комплекса мер медицинского, педагогического, профессионального и социального характера во взаимодействии с врачебным, сестринским, кинезотерапевтическим, эрготерапевтическим, логопедическим, диетологическим и психотерапевтическим обеспечением, включая различные виды помощи по преодолению последствий заболевания, изменению образа жизни, снижению воздействия факторов риска.

37.1. Основные направления, принципы и формы реабилитации больных с поражениями нервной системы
При поражениях нервной системы существует три принципиально различных направления реабилитации, кардинально различающихся по организации процесса, оснащению, степени использования аппаратных методик, организации среды, составу участвующих специалистов. Эти направления не связаны с этиологией заболевания, а зависят от уровня поражения нервной системы:
1.Реабилитация больных с повреждениями головного мозга.
2.Реабилитация больных с поражением спинного мозга.
3.Реабилитация больных с поражением периферической нервной системы (направление, методологически и организационно чрезвычайно сходное с реабилитацией больных ортопедического и травматологического профиля, что позволяет объединять этих пациентов в одном реабилитационном подразделении).
Административная структура и фазы проведения реабилитационных мероприятий. Для восстановления неврологических больных нет необходимости в соблюдении классических этапов медицинской реабилитации, т. е. госпитального (стационарного), санаторного и амбулаторно-поликлинического. В отличие от больных, например, пульмонологического или кардиологического профиля, в реабилитации которых важную роль играют климатические факторы, строгое дозирование физических нагрузок и т. п., восстановление нервной системы происходит в результате регулярных и достаточно интенсивных занятий и тренировок в условиях стационара или в привычных условиях жизни пострадавшего. Важную роль при этом играет организация окружающей среды (высота кровати, наличие поручней, ширина проходов и т. д.). В основе восстановления функции нервной системы лежит непрерывная работа самого пострадавшего и его близких над имеющимся дефектом с целью минимизировать дефект за счет включения резервных возможностей нервной системы и поддержки окружающей среды, причем место организации этой работы не играет существенной роли.
Выделяют ранний этап реабилитации (до 21 сут), ранний восстановительный (до 3 мес.) и поздний восстановительный (до 2 лет) периоды, а также период стойких остаточных явлений – поздний этап реабилитации (более 2 лет). Это деление во многом условно, и названные сроки могут сдвигаться в зависимости от типа и локализации повреждения нервной системы.
Ранняя реабилитация начинается еще в стационаре, в палате интенсивной терапии. В дальнейшем пациента следует вести в специализированном реабилитационном стационаре и (или) на дому своими силами, при активном участии родственников, сиделок, с периодической помощью специалистов социальной службы и поликлиник. При необходимости возможно также посещение амбулаторных реабилитационных центров или реабилитационных подразделений
поликлиник.
В странах ЕС, где проведение реабилитационных мероприятий стандартизировано, применяется фазовая модель неврологической реабилитации, которая предусматривает определенную тактику лечения соответственно периоду заболевания. Использование этой модели позволяет решить вопрос о реабилитационной необходимости и способности.
Различают следующие фазы:
–фаза А (собственно лечебная) соответствует лечению острого состояния в реанимации или неврологическом отделении;
–в фазе В начинается ранняя реабилитация. Развитие осложнений и ухудшение состояния ведут к возвращению в предыдущую фазу А. В зависимости от прогноза она в дальнейшем переходит в фазу С или F;
–в фазе С целью реабилитации становится полная независимость пациента от посторонней помощи;
–фазе D идет дальнейшее развитие активности и деятельности пациента и восстановление утраченных функций. Функции, не поддающиеся восстановлению, должны быть компенсированы при помощи вспомогательных средств. Мероприятия этой фазы предусматривают также социальную и профессиональную реабилитацию;
–фаза Е (амбулаторная) – на первом плане стоит долговременное наблюдение за пациентами с неврологической патологией и систематическое амбулаторное лечение. Проводится также активная последовательная профессиональная и социальная реабилитация;
–фаза F не является очередным звеном реабилитации. Она предусматривает долгосрочный необходимый уход на дому или в домах инвалидов при значительном неврологическом или нейропсихологическом дефиците. Параллельно с уходом необходимо организовывать дальнейшие лечебные процедуры, направленные в первую очередь на предупреждение вторичных осложнений (ортопедические деформации, кардиореспираторные осложнения, снижение переносимости физических нагрузок).
Фазы А – С проводятся только стационарно, в фазе D возможна полустационарная форма лечения, фаза Е проводится в амбулаторных условиях, в фазе F необходимый уход обеспечивается на дому или в специализированном учреждении.
В период непосредственного врачебного наблюдения (фазы А и В) проводится исчерпывающая диагностика, направленная на установление повреждения (impairments) и степени инвалидности (disability). При переводе пациента в реабилитационную клинику для проведения очередного этапа лечения (фаза С) предоставляется исчерпывающая информация о результатах диагностики и установленной форме заболевания или поражения нервной системы, а также данные о сопутствующих заболеваниях, рекомендации специалистов междисциплинарной бригады и невролога в плане дальнейшего ведения пострадавшего.
